Мукополисахаридозы — это группа редких наследственных заболеваний, вызванных дефицитом лизосомальных ферментов, необходимых для метаболизма мукополисахаридов — сложных углеводов, участвующих в формировании соединительных тканей. Наиболее известные формы мукополисахаридозов включают синдром Гурлера, синдром Санфилиппо и синдром Моркио, каждая из которых имеет уникальные клинические проявления и последствия для здоровья. Понимание этих заболеваний, их причин и механизмов наследования важно для ранней диагностики, выбора методов лечения и поддержки пациентов и их семей. Эта статья освещает основные аспекты мукополисахаридозов, что поможет повысить осведомленность о них и их влиянии на жизнь пациентов.
Патогенез
Любой мукополисахаридоз обусловлен нехваткой определенных лизосомальных ферментов, что приводит к накоплению нерасщепленных веществ, способствующих токсическому воздействию на организм. Деградированные гликозаминогликаны инициируют патологические процессы в организме. Их накопление в клетках вызывает клеточное перенасыщение, изменения в тканях, гибель клеток и сбой в их функциях. Чем больше выражен дефицит фермента, тем быстрее прогрессирует заболевание.
Наиболее часто нерасщепленные вещества накапливаются в сердце, нервной системе, соединительных тканях, печени и селезенке. Мукополисахарид, который скапливается в нейронах центральной нервной системы, вызывает увеличение лизосом, изменения в отростках нервных клеток и истончение миелиновой оболочки. Эти изменения приводят к задержке умственного развития. Накопление гликозаминогликанов в сердце проявляется кардиомиопатией и пороками сердечных клапанов. Когда они откладываются в миндалинах и трахее, это нарушает вентиляцию дыхательных путей и затрудняет дыхание из-за отечности. У таких пациентов часто наблюдаются отиты, обструктивные бронхиты и другие респираторные заболевания. Процессы клеточной гибели в различных органах продолжают прогрессировать, что неизбежно приводит к серьезным нарушениям их функций, развитию осложнений и, в конечном итоге, к летальному исходу.
Врачи отмечают, что мукополисахаридозы представляют собой группу редких наследственных заболеваний, связанных с нарушением обмена мукополисахаридов. Синдром Гурлера, синдром Санфилиппо и синдром Моркио имеют свои уникальные клинические проявления, однако все они приводят к серьезным нарушениям в организме. Специалисты подчеркивают важность ранней диагностики, так как это может существенно повлиять на качество жизни пациентов. Лечение этих заболеваний в основном симптоматическое, и врачи активно исследуют возможности генетической терапии. Они также акцентируют внимание на необходимости мультидисциплинарного подхода, включая педиатров, генетиков и реабилитологов, для обеспечения комплексной помощи пациентам и их семьям.
https://youtube.com/watch?v=BED9NiSWv8o
Классификация
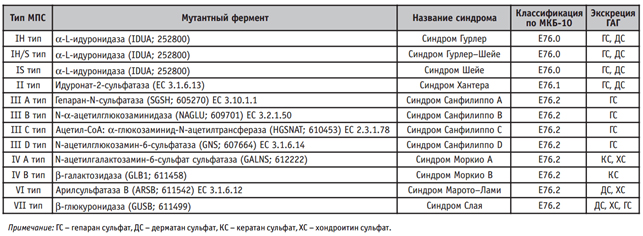
В зависимости от особенностей ферментативных нарушений и степени их выраженности выделяют семь типов мукополисахаридозов, некоторые из которых имеют подтипы:
- Синдром Гурлера (мукополисахаридоз I типа) — встречается как у мальчиков, так и у девочек.
- Синдром Хантера (мукополисахаридоз II типа) — наблюдается только у мальчиков.
- Синдром Санфилиппо (тип III) — связан с накоплением гепарансульфата, преимущественно в тканях мозга, а не в соединительной ткани. Это приводит к прогрессирующей умственной отсталости и незначительным изменениям в скелете. Существует 4 подтипа (А, B, C, D) этого синдрома, которые обусловлены дефицитом различных лизосомальных ферментов, но клинические проявления у них практически идентичны. Обычно диагноз устанавливается в возрасте 2–5 лет.
- Синдром Моркио (тип IV) — включает подтипы A и B, причем протекание болезни в этих случаях более тяжелое.
- Синдром Марото-Лами (тип VI).
- Синдром Слая (тип VII) — связан с дефицитом β-глюкуронидазы.
- Мукополисахаридоз IX типа — возникает из-за недостатка гиалуронидазы.
Наиболее распространенными являются Синдром Гурлера и Синдром Хантера.
Синдром Гурлера вызван дефицитом фермента альфа-L-идуронидазы. Это тяжелая форма заболевания, которая без адекватного лечения приводит к летальному исходу до достижения 10 лет. Характеризуется серьезными нарушениями в скелете, задержкой умственного развития, а также поражениями сердца, желудочно-кишечного тракта и легких.
Синдром Гурлера имеет несколько форм:
- Синдром Шейе — проявления болезни менее выражены, задержка развития не так заметна, течение более легкое, и пациенты могут доживать до 20 лет.
- Синдром Гурлер—Шейе — по степени тяжести занимает промежуточное положение.
| Синдром | Основные симптомы | Тип наследования |
|---|---|---|
| Синдром Гурлер (МПС I) | Грубые черты лица, задержка развития, гепатоспленомегалия, помутнение роговицы, скелетные аномалии | Аутосомно-рецессивный |
| Синдром Санфилиппо (МПС III) | Прогрессирующая задержка психомоторного развития, поведенческие нарушения, умеренные скелетные изменения | Аутосомно-рецессивный |
| Синдром Моркио (МПС IV) | Выраженные скелетные аномалии (дисплазия позвоночника, деформация грудной клетки), низкий рост, помутнение роговицы, нормальный интеллект | Аутосомно-рецессивный |
Причины
Мукополисахаридозы возникают из-за мутаций в генах, отвечающих за синтез различных лизосомальных ферментов, необходимых для расщепления мукополисахаридов. Неполноценные ферменты передаются по наследству. Большинство из этих заболеваний характеризуется аутосомно-рецессивным типом наследования.
Мукополисахаридозы — это группа редких наследственных заболеваний, которые вызывают накопление мукополисахаридов в организме. Люди, столкнувшиеся с этими синдромами, часто делятся своими переживаниями и опытом. Родители детей с синдромом Гурлера отмечают, как сложно справляться с эмоциональной нагрузкой, связанной с диагнозом. Они подчеркивают важность ранней диагностики и поддержки со стороны медицинских специалистов.
Синдром Санфилиппо, известный своей прогрессирующей природой, вызывает много вопросов о будущем. Многие семьи ищут информацию и поддержку в сообществах, где могут обмениваться советами и находить утешение. Синдром Моркио, хотя и менее известный, также вызывает обеспокоенность, особенно из-за проблем с опорно-двигательным аппаратом. Люди говорят о необходимости повышения осведомленности о заболеваниях, чтобы улучшить качество жизни пациентов и их семей.
https://youtube.com/watch?v=GGE-GURzego
Симптомы
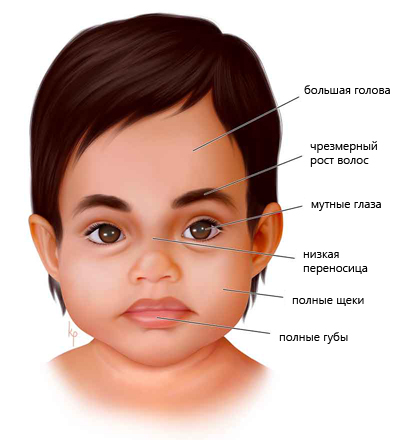
Частые проявления мукополисахаридозов включают низкий рост, нарушения в развитии скелета и повышенное оволосение, которые становятся заметными уже в раннем детстве. Суставы имеют ограниченную подвижность, и их сгибание затруднено. Лицо приобретает грубые черты, напоминающие взрослое, а голова выглядит крупной из-за широкого лба, увеличенных губ и языка. При этом каждый тип заболевания имеет свои характерные клинические проявления.
При мукополисахаридозе I типа родители чаще всего замечают ограничение отведения бедер и трудности с разгибанием локтевых суставов. В первые месяцы жизни у таких детей диагностируют дисплазию тазобедренных суставов, однако лечение оказывается неэффективным, и к 3 годам головки бедренных костей деформируются и смещаются наружу. Характерные внешние признаки включают повышенное оволосение, макроцефалию с первых месяцев, широкие скулы, выступающие лобные бугры, короткие носовые ходы (ноздри вывернуты), запавшую переносицу, толстые губы и полуоткрытый рот.
Ранние изменения органов зрения проявляются в виде глаукомы. Также отмечаются гипертрофия аденоидов, частые ОРВИ и отиты. К полутора годам у многих детей развивается вальгусная деформация голеней и кифосколиоз (искривление позвоночника), длинные кости становятся короче и толще. Отставание в росте становится заметным с 2–3 лет. У многих наблюдается увеличение пупочного кольца, пупочные и паховые грыжи, что требует раннего хирургического вмешательства (в 1–2 года). Ближе к подростковому возрасту возникают артриты и остеопороз. Лечение артритов кортикостероидами оказывается неэффективным, и заболевание прогрессирует, приводя к контрактурам.
Увеличение печени и селезенки наблюдается в 86% случаев. На фоне увеличенных органов живот выступает вперед, что повышает внутрибрюшное давление и ограничивает движения легких. У пациентов развивается хроническая диарея. Синдром Шейе считается более легкой формой заболевания, поэтому такие пациенты могут дожить до взрослого возраста. Мультиорганное поражение включает боль в суставах, кифозную деформацию позвоночника, тугоподвижность суставов, помутнение роговицы, патологии клапанов сердца, грыжи, увеличение печени и селезенки.
Синдром Санфилиппо отличается поражением нервной системы, которое является основным проявлением заболевания. Снижение когнитивных функций связано с уменьшением серого вещества. В первые годы жизни ребенок развивается нормально, но может проявлять неуклюжесть в походке и затруднения при глотании. С 3–4 лет отмечается отставание в развитии, ребенок становится апатичным, ухудшается речь, теряются ранее приобретенные навыки, а черты лица становятся грубыми. Умственная отсталость прогрессирует, нарушается поведение, появляются гиперактивность, расторможенность, тревожность, импульсивность и агрессия по отношению к окружающим, а также нарушения сна. При этом значительно снижается концентрация внимания.
Третий период заболевания характеризуется ухудшением движений: изменения в руках и ногах, частые падения, неустойчивость и шаткость при ходьбе. Со временем пациенты теряют способность ходить и становятся неподвижными из-за поражения суставов, потери мышечной силы и спастичности. У детей могут возникать судороги и затруднения при глотании. Остеопороз, увеличивающий риск переломов, развивается в подростковом возрасте. Частые ушные инфекции могут привести к ухудшению или полной потере слуха. Наблюдается незначительное увеличение печени и селезенки, задержка роста. Со стороны глаз и сердца изменений нет. Пациенты умирают в возрасте 10–20 лет.
Синдром Моркио отличается тем, что до определенного возраста (обычно 2–3 лет) ребенок развивается нормально, а затем значительно отстает в росте. У него наблюдается укорочение туловища и шеи, деформации костей и контрактуры суставов, снижение мышечной силы, утолщение кожи и грубые черты лица (выступающая нижняя челюсть и лоб). Задержка роста быстро прогрессирует, и в некоторых случаях к 4–5 годам рост может полностью прекратиться. Интеллект при этом остается на уровне нормы.
Прогрессирующие деформации (кифоз, килевидная грудь, сколиоз, деформация трубчатых костей и ног, повышенная подвижность суставов, остеохондропатия тел позвонков) нарушают походку и выполнение простейших действий. Изменения в позвоночнике могут привести к нестабильности шейных позвонков, что может сопровождаться компрессией спинного мозга. На рентгенограммах выявляются уплощение тел позвонков, кифоз, сколиоз, деформации костей таза и конечностей, укорочение костей рук и ног, а также деформации стоп.
Отмечается ограничение объема легких и дыхательная недостаточность, что делает пациентов предрасположенными к пневмонии. Продолжительность жизни составляет 20–30 лет, и смерть наступает от сопутствующих заболеваний и сердечно-легочной недостаточности.
Ниже представлена сводная таблица с характерными симптомами различных типов мукополисахаридозов.
Анализы и диагностика
Диагноз устанавливается на основе характерной клинической картины, однако из-за разнообразия симптомов различить типы заболевания без лабораторных исследований бывает сложно.
- Основным методом диагностики является анализ активности ферментов в плазме и лейкоцитах.
- Определение гликозаминогликанов в моче.
- Ультразвуковое исследование органов брюшной полости и сердца для выявления пороков сердца, кардиомиопатии, а также увеличения печени и селезенки.
- Рентгенография для обнаружения патологий костной системы, включая позвоночник.
- Электрокардиография.
- Электромиография. Этот метод позволяет выявить нарушения передачи нервных импульсов к мышцам.
- Аудиометрия для диагностики слуховых проблем.
- Осмотр у офтальмолога.
- Молекулярно-генетическое исследование. При наличии отягощенного анамнеза рекомендуется пренатальная диагностика: беременным на 12-14 неделе проводят биопсию ворсин хориона или амниоцентез на более поздних сроках.
https://youtube.com/watch?v=ULZc_wge-8Q
Лечение
При всех формах МПС осуществляется симптоматическая терапия, ортопедическое лечение и реабилитационные мероприятия. Специфическое лечение назначается лишь при некоторых типах заболевания.
Синдром Гурлера лечится с помощью трансплантации гемопоэтических стволовых клеток, которая оказывается наиболее эффективной, если ее провести до достижения пациентом двухлетнего возраста. Данная процедура способствует выработке необходимого фермента, что делает заместительную терапию ненужной. В случае других подтипов МПС I или при невозможности провести трансплантацию применяется пожизненная ферментозаместительная терапия с использованием ларонидазы (препарат Альдуразим). Раннее начало ферментозаместительной терапии помогает избежать изменений в костно-мышечной системе, а также повреждений печени, сердца и глаз, а также способствует постепенному увеличению объема движений, что зависит от времени начала лечения. Если терапия начинается в детском возрасте, то уже через 1–2 месяца наблюдается значительное улучшение подвижности суставов. Препарат вводится капельно раз в неделю.
Симптоматическое и хирургическое лечение способствует улучшению качества жизни и замедляет прогрессирование изменений в органах. Хирургические вмешательства могут включать удаление аденоидов и миндалин, грыжесечение, а при необходимости — декомпрессию спинного мозга. Коррекция оси конечностей осуществляется с помощью остеотомии костей, а при нарушении функции кисти используются специальные шины для фиксации.
При МПС II (синдром Хантера) применяется ферментозаместительная терапия с использованием Элапразы, а для IV типа — Вимизайма. Элапраза способствует улучшению функции органов, уменьшает размеры печени и селезенки, а также снижает уровень гликозаминогликанов в моче. Трансплантация костного мозга для этого типа заболевания не является эффективной и, следовательно, не рекомендуется.
Симптоматическая терапия
При эпилепсии назначаются противосудорожные средства в дозах, которые ниже средних терапевтических. Выбор конкретного препарата осуществляет психоневролог.
Коррекция поведенческих расстройств осуществляется с помощью транквилизаторов, ноотропов и седативных средств.
Антибактериальная терапия применяется при наличии бактериальных инфекций уха и органов дыхания. В случаях тяжелых аспирационных пневмоний, которые часто возникают из-за нарушений глотания, используется комбинация нескольких антибиотиков.
Лечение артериальной гипертензии и сердечной недостаточности проводится с использованием препаратов, одобренных для применения в детской кардиологии.
Ортопедическая коррекция
Множество пациентов нуждаются в коррекции осанки — для устранения дефектов применяются ортезы, однако при МПС I и VI требуется хирургическая стабилизация, чтобы остановить прогрессирование кифоза. Показаниями для операции являются локальный кифоз в 10° и сколиоз, превышающий 40°. Операция включает инструментальную фиксацию кифоза и соседних сегментов с использованием многоопорной транспедикулярной системы. После вмешательства назначается корсетирование на срок от 3 до 6 месяцев.
Изменения в костях рук проявляются в утолщении диафизов и гипоплазии эпифизов. При этом лучевая кость изгибается в сторону локтевой, что называется деформацией Маделунга (характерно для МПС II типа). Кости пясти становятся широкими и короткими. Деформация Маделунга ограничивает пронационные и супинационные движения в кистевом суставе. Для коррекции деформации используются специальные лонгеты.
При МПС II типа часто наблюдается карпальный синдром (нейропатия срединного нерва). Чтобы сохранить функцию срединного нерва, проводят хирургическую декомпрессию — рассечение поперечной связки кисти, которая при этом синдроме значительно утолщается. Компрессия спинного мозга представляет собой серьезное осложнение, угрожающее жизни, и требует хирургической декомпрессии.
Дисплазия тазобедренных суставов — это состояние, при котором пересадка костного мозга и заместительная терапия оказываются неэффективными, поэтому необходима хирургическая коррекция. Реконструктивные операции выполняются в возрасте 5–6 лет. Без хирургического вмешательства у пациентов постепенно усиливается болевой синдром, ограничивается подвижность и теряется способность ходить. Реконструктивные операции способствуют увеличению объема движений, что позволяет пациентам самостоятельно передвигаться. Также имеются случаи эндопротезирования тазобедренного сустава.
Х-образная деформация ног развивается при МПС I, IV и VI типа. В таких случаях выполняется гемиэпифизиодез с использованием специальных пластин «Eight-Plate», которые подходят даже для детей. При значительных деформациях и невозможности установки пластины или скрепок проводится более сложная операция — остеотомия большеберцовой и бедренной кости.
Для улучшения подвижности суставов назначаются лечебная физкультура и физиотерапевтические процедуры.
Лекарства
Препараты, используемые для заместительной ферментной терапии: Альдуразим, Элапраза, Вимизайм.
Процедуры и операции
Детям предлагаются всесторонние реабилитационные процедуры, включая массаж, физиотерапию и лечебную физкультуру. Среди физиотерапевтических методов используются термотерапия, магнитотерапия и ударно-волновая терапия. Специалист по лечебной физкультуре разрабатывает индивидуальный набор упражнений, которые пациент выполняет как в домашних условиях, так и на тренажерах в дневном стационаре. Рекомендуется проходить реабилитационные курсы не реже четырех раз в год.
Диета
Специальная диета, способная предотвратить накопление мукополисахаридов в организме и остановить развитие заболевания, не существует. Тем не менее, корректировка рациона, включающая ограничение сахара и молочных продуктов, может помочь снизить объем выделяемой мокроты.
Дети с мукополисахаридозом часто сталкиваются с трудностями при глотании пищи, что приводит к потере веса и ухудшению их нутритивного состояния. В таких случаях необходимо адаптировать кулинарную обработку и консистенцию пищи — нарезать на мелкие кусочки, протирать или измельчать с помощью мясорубки. Для жидких продуктов можно использовать детские бутылочки, специальные чашки или соломинки. Если ребенок испытывает трудности с глотанием жидкостей, рекомендуется применять загустители. У детей с этим заболеванием часто наблюдается диарея, поэтому из рациона следует исключить продукты с грубой клетчаткой (такие как редька, редис, топинамбур и брюква) и вводить кисели, «кашу-размазню», йогурты и творог.
Если перечисленные методы не приносят результата и проблемы с глотанием продолжают прогрессировать, может возникнуть необходимость в установке зонда, что позволит предотвратить потерю веса. При зондовом питании пища вводится через гастростомическую трубку. Подача может осуществляться как порциями, так и через капельницу в течение нескольких часов. Для разных возрастных групп разработаны специальные продукты для зондового питания — стандартные (например, Нутриэн Стандарт, Нутризон, Нутризон Стандарт, ПедиаШур Малоежка) и гиперкалорийные (такие как Педиашур, Нутрини Энергия, Нутризон Энергия, Нутридринк, Ресурс файбер 2.0, Ресурс Джуниор). Важно следить за регулярным опорожнением кишечника при любом варианте питания.
У многих детей наблюдается дефицит витамина D и кальция, а также снижение минеральной плотности костей. В связи с этим рекомендуется постоянный или периодический прием витамина D и кальция в соответствующих возрастных дозах. При наличии дефицита внимания и гиперактивности полезны гипоаллергенные и «низкосалицилатные» диеты, ограничение сахара и продуктов с его высоким содержанием, а также витаминотерапия (включающая витамины В6, В12, фолиевую кислоту и поливитаминные комплексы).
Профилактика
Профилактические меры включают генетическое консультирование семей с неблагоприятной наследственностью. В случае, если оба родителя являются здоровыми носителями, вероятность рождения ребенка с заболеванием составляет 25%.
Применение преимплантационной генетической диагностики в рамках программы ЭКО. Этот подход подходит для пар, которые имеют высокий риск рождения ребенка с генетическими заболеваниями.
Ранняя генетическая диагностика (пренатальная диагностика). Этот метод основан на выявлении дефицита фермента в околоплодных водах или ворсинах хориона. Тестирование осуществляется в первом триместре в определенные сроки после консультации с врачом-генетиком. В случае обнаружения заболевания у плода рекомендуется рассмотреть возможность прерывания беременности.
Скрининговое обследование новорожденных. Это эффективный способ диагностики заболеваний, однако он реализован лишь в некоторых странах. Разработан новый мультиплексный метод жидкостной хроматографии для определения активности ферментов в крови при мукополисахаридозах типов I, II, IIIB, IVA, VI, VII.
Последствия и осложнения
Ключевыми осложнениями мукополисахаридозов являются:
Прогноз
Прогноз для всех типов заболеваний остается неблагоприятным. В большинстве случаев они приводят к инвалидности и преждевременной смерти, так как патологические изменения в органах продолжают прогрессировать, а симптоматическое лечение лишь временно улучшает состояние. При синдроме Гурлера без специализированной терапии продолжительность жизни не превышает 12 лет, тогда как пациенты с синдромом Гурлера-Шейе могут прожить около 20–30 лет.
Синдром Санфилиппо (тип III) характеризуется серьезными нарушениями неврологических функций, что часто приводит к переходу пациентов в вегетативное состояние. Смертность наблюдается уже во втором десятилетии жизни. Основной причиной летальных исходов является пневмония. При типе IIIA заболевание протекает особенно тяжело, и пациенты могут умереть от соматических осложнений в возрасте 15–20 лет.
Прогноз более оптимистичен для типов III B, C и D, где продолжительность жизни составляет 30–40 лет, пациенты сохраняют интеллектуальное развитие и могут передвигаться самостоятельно. Основные причины смерти при синдроме Монро связаны с сердечными заболеваниями и нарушениями дыхания. Прогноз зависит от степени тяжести, и без лечения такие пациенты, как правило, не доживают до 30 лет.
Список источников
- Михайлова Л.К., Полякова О.А. Клинические проявления мукополисахаридоза I типа: ортопедические аспекты. Вестник травматологии и ортопедии имени Н.Н. Приорова. 2018;(3-4):125-133.
- Гречанина Е.Я., Гречанина Ю.Б., Молодан Л.В. Особенности клинического течения различных типов мукополисахаридозов в сочетании с гомоцистеинурией II типа. Клиническая генетика и перинатальная диагностика. 2019, №1 (6), С. 31–33.
- Семячкина А.Н. Мукополисахаридозы у детей / А.Н. Семячкина [и др.]. Российский вестник перинатологии и педиатрии. 2007. № 4. С. 22–29.
- Федеральные клинические рекомендации по медицинской помощи детям с мукополисахаридозом III типа. Союз педиатров России. 2015, 13 с.
- Волгина С.Я., Спиридонова О.А., Курмаева Е.А., Гамирова Р.Г., Полякова С.И. Ранняя диагностика мукополисахаридоза III типа (синдром Санфилиппо) в практике педиатра. Российский вестник перинатологии и педиатрии. 2021;66(5):233-239.
Психосоциальная поддержка и реабилитация
Психосоциальная поддержка и реабилитация играют ключевую роль в жизни пациентов с мукополисахаридозом (МПС) и их семей. Эти редкие генетические заболевания, такие как синдром Гурлера, синдром Санфилиппо и синдром Моркио, оказывают значительное влияние не только на физическое здоровье, но и на психоэмоциональное состояние пациентов и их близких.
Психосоциальная поддержка включает в себя широкий спектр мероприятий, направленных на улучшение качества жизни пациентов. Это может быть как индивидуальная, так и групповая терапия, которая помогает пациентам справляться с эмоциональными и психологическими трудностями, связанными с заболеванием. Психологи и психотерапевты работают с пациентами, чтобы помочь им развить навыки преодоления стресса, повысить уровень самооценки и улучшить общее психоэмоциональное состояние.
Кроме того, важным аспектом психосоциальной поддержки является работа с семьями пациентов. Заболевания, такие как МПС, могут вызывать значительный стресс и эмоциональное напряжение у членов семьи. Психосоциальные программы часто включают в себя поддержку для родителей и братьев/сестер, что позволяет им лучше понимать заболевание и его последствия, а также учит их, как поддерживать друг друга в трудные времена.
Реабилитация пациентов с мукополисахаридозом также включает в себя физическую терапию и занятия с логопедами. Физическая терапия помогает улучшить подвижность и функциональные возможности, что особенно важно для пациентов с ограниченной подвижностью. Логопеды работают над развитием речевых навыков, что может быть затруднено у некоторых пациентов с МПС. Эти занятия способствуют не только физическому, но и социальному развитию, позволяя пациентам лучше интегрироваться в общество.
Социальная интеграция является важным аспектом реабилитации. Пациенты с мукополисахаридозом часто сталкиваются с предвзятостью и непониманием со стороны окружающих. Образовательные программы, направленные на повышение осведомленности о заболеваниях, могут помочь изменить общественное восприятие и создать более поддерживающую среду для пациентов. Важно, чтобы пациенты имели возможность участвовать в общественной жизни, что способствует их социальной адаптации и улучшению качества жизни.
В заключение, психосоциальная поддержка и реабилитация являются неотъемлемыми компонентами комплексного подхода к лечению мукополисахаридозов. Они помогают пациентам и их семьям справляться с вызовами, которые ставит перед ними заболевание, и способствуют улучшению их общего благополучия.
Вопрос-ответ
Что такое мукополисахаридоз простыми словами?
Мукополисахаридозы – группа генетических заболеваний, сопровождающихся накоплением кислых мукополисахаридов в органах и тканях. Причиной развития является передающаяся по наследству неполноценность лизосомных ферментов. Впервые мукополисахаридоз был описан Гурлер.
Какова продолжительность жизни людей с синдромом Моркио?
Продолжительность жизни людей с диагнозом «синдром Моркио» — 20–35 лет.
Что такое МПС III — синдром Санфилиппо?
Мукополисахаридоз III типа (МПС III), также известный как синдром Санфилиппо, — это заболевание, которое в первую очередь поражает головной и спинной мозг (центральную нервную систему). Оно характеризуется ухудшением неврологических функций (нейродегенерацией), что приводит ко многим симптомам этого заболевания.
Советы
СОВЕТ №1
Обратитесь к специалисту. Если у вас есть подозрения на мукополисахаридоз, важно как можно скорее проконсультироваться с врачом-генетиком или педиатром, который сможет провести необходимые анализы и установить диагноз.
СОВЕТ №2
Изучите информацию о заболевании. Понимание мукополисахаридозов, их симптомов и возможных осложнений поможет вам лучше справляться с диагнозом и принимать обоснованные решения о лечении и уходе.
СОВЕТ №3
Поддерживайте связь с другими семьями. Присоединение к группам поддержки или форумам, где общаются люди с аналогичными диагнозами, может предоставить вам эмоциональную поддержку и полезные советы по уходу и лечению.
СОВЕТ №4
Следите за развитием медицины. Научные исследования и новые методы лечения мукополисахаридозов постоянно развиваются. Будьте в курсе последних новостей и обсуждайте с врачом возможности участия в клинических испытаниях.