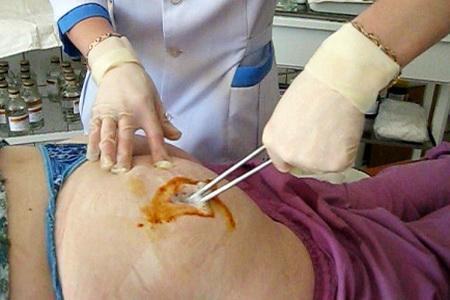
Абсцесс после укола — серьезная проблема для пациентов и медицинских работников. Постинъекционные абсцессы возникают из-за нарушения асептики и могут привести к осложнениям без своевременного вмешательства. В статье рассмотрим причины, симптомы и методы лечения абсцессов в домашних условиях. Эти знания помогут избежать неприятностей и обеспечат правильный уход за местом инъекции, что особенно важно для тех, кто часто получает инъекции.
Общие сведения
Постинъекционные абсцессы представляют собой гнойные воспалительные очаги, которые формируются в мягких тканях из-за несоблюдения правил асептики и техники введения при проведении внутривенных, внутримышечных и других инъекций. Важными факторами являются острота и длина иглы, правильный выбор места для инъекции, а также частота инъекций в одно и то же место. Кроме того, причиной возникновения абсцессов могут стать введение различных раздражающих веществ, которые, даже при строгом соблюдении всех рекомендаций, не поддаются резорбции. К таким веществам относятся Диклофенак и Реопирин, особенно при введении в слой подкожной клетчатки.
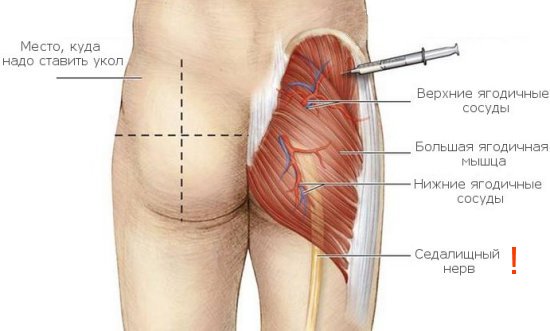
Наиболее часто абсцессы развиваются после внутримышечных инъекций в ягодицы, реже — в предплечье, паравертебральной и подлопаточной областях.
Врачи отмечают, что абсцесс после укола является серьезным осложнением, которое может возникнуть в результате неправильной техники введения инъекции или несоблюдения правил асептики. Основные причины формирования абсцесса включают попадание инфекции в место укола, использование нестерильных инструментов и недостаточную обработку кожи. Специалисты подчеркивают важность выбора правильного места для инъекции и тщательной подготовки пациента. При первых признаках воспаления, таких как покраснение, отек или боль в области укола, необходимо обратиться к врачу для своевременной диагностики и лечения. Игнорирование симптомов может привести к серьезным последствиям, включая необходимость хирургического вмешательства. Врачи рекомендуют проводить инъекции только квалифицированным медицинским персоналом и соблюдать все предписания по уходу за местом укола.
https://youtube.com/watch?v=BHxWiZs607s
Код постинъекционного абсцесса по МКБ-10
Абсцессы кожи, карбункулы и фурункулы различных происхождений имеют код по МКБ-10: L02. Далее они классифицируются в зависимости от места расположения:
- L02.0 Абсцесс на лице.
- L02.1 Абсцесс на шее.
- L02.2 Абсцесс на туловище.
- L02.3 Абсцесс на ягодицах.
- L02.4 Абсцесс на конечностях.
- L02.8 Абсцесс в других областях.
| Признак | Описание | Действия |
|---|---|---|
| Боль | Усиливающаяся, пульсирующая боль в месте инъекции, не проходящая со временем. | Приложить холод, принять обезболивающее. Если боль не уменьшается, обратиться к врачу. |
| Отек и покраснение | Значительное увеличение объема тканей вокруг места укола, кожа горячая на ощупь, ярко-красная. | Не массировать, не греть. Обратиться к врачу. |
| Уплотнение | Твердое, болезненное образование под кожей, которое не рассасывается в течение нескольких дней. | Не пытаться выдавить. Обратиться к врачу. |
| Повышение температуры тела | Общее повышение температуры тела (выше 37.5°C), озноб. | Принять жаропонижающее. Немедленно обратиться к врачу. |
| Выделения | Появление гнойных или кровянистых выделений из места укола. | Немедленно обратиться к врачу. |
| Нарушение функции конечности | Ограничение движений в суставе или конечности, расположенной рядом с местом инъекции. | Немедленно обратиться к врачу. |
| Общее недомогание | Слабость, головная боль, тошнота, потеря аппетита. | Обратиться к врачу. |
Патогенез
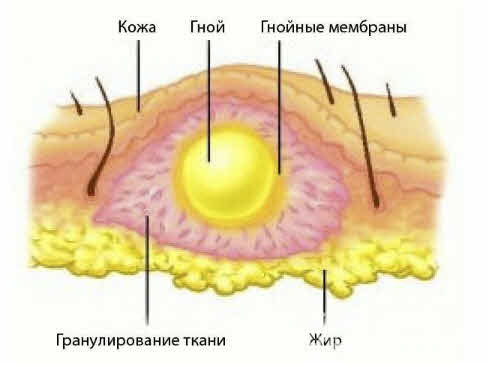
Абсцесс, возникающий после инъекций, представляет собой осложнение, вызванное образованием гнойного воспалительного инфильтрата в мягких тканях, чаще всего из-за инфицирования. В этом случае формируется полость, окруженная пиогенной оболочкой, а внутреннюю стенку выстилает слой гранулоцитов, который препятствует рассасыванию гноя.
В патогенезе данного осложнения ключевую роль играют физико-химические характеристики вводимых препаратов, а также частота и продолжительность их воздействия. Соблюдение рекомендаций по введению препаратов также имеет значение. Повреждение тканей может быть вызвано химическими веществами или многократным введением в одно и то же место, что нарушает трофику тканей и способствует развитию патогенной микрофлоры. Кроме того, осложнения могут возникнуть из-за случайного попадания иглы в сосуд или в результате инфузионной терапии, что может привести к образованию гематомы, в которой начинают размножаться микроорганизмы.
На этапе инфильтрации повреждение и гибель клеток способствуют выделению большого количества лизосомальных ферментов во внеклеточное пространство, что изменяет обмен веществ в очаге. Это приводит к замедлению обмена в области некроза и его усилению в соседних зонах. В результате наблюдается увеличение потребления кислорода и питательных веществ, развитие ацидоза и накопление недоокисленных продуктов, таких как молочная и пировиноградная кислоты. Усиление кровотока, расширение сосудов и повышение их проницаемости способствуют выходу лейкоцитов и макрофагов. Отечность возникает из-за локального притока жидкости, а болевой синдром связан с давлением на нервные окончания. Абсцедирование приводит к образованию гноя, состоящего из отмерших тканей и погибших клеток иммунной системы, который скапливается в центре воспалительного очага и не может быть устранен, пока не появится возможность для его оттока, например, через дренирование.
После укола многие пациенты сталкиваются с различными ощущениями и последствиями, среди которых абсцесс занимает особое место. Люди часто делятся своими впечатлениями о том, как развивалась ситуация. Некоторые отмечают, что в месте инъекции возникло покраснение и отек, которые со временем усиливались. Другие же рассказывают о болезненных ощущениях, которые не проходили даже спустя несколько дней. Важно отметить, что многие связывают появление абсцесса с недостаточной стерильностью во время процедуры или неправильным уходом за местом укола. Некоторые пациенты подчеркивают, что своевременное обращение к врачу помогло избежать серьезных осложнений. В целом, опыт людей показывает, что профилактика и внимание к своему состоянию играют ключевую роль в предотвращении подобных проблем.
https://youtube.com/watch?v=93BnCL2hrJo
Классификация
Абсцедирующие осложнения, возникающие после инъекций, могут варьироваться в зависимости от места введения – это могут быть абсцессы в области ягодиц, конечностей, шеи и других участков тела, а также от метода инъекции (внутримышечные, подкожные, внутривенные и т.д.) и типа используемых препаратов – таких как анальгетики, цитостатики, биостимуляторы, вакцины и прочее. Кроме того, выделяют особую категорию поражений, называемую холодными абсцессами, которые, как правило, не сопровождаются системными реакциями и повышением температуры.
Холодный абсцесс после бцж
Образование возникает в ответ на подкожное или внутримышечное введение вакцины БЦЖ через 3-6 недель. Оно проявляется в виде подкожного инфильтрата, который срастается с нижележащими тканями. Абсцесс обычно постепенно размягчается, появляется покраснение и пигментация, а кожные покровы могут истончаться. В результате может произойти его вскрытие, что приведет к образованию длительно незаживающего свища, из которого выделяется жидкий или крошковидный гной.
Как правило, это осложнение не вызывает общего недомогания или других симптомов, однако в некоторых случаях общая интоксикация может привести к ухудшению состояния и лихорадке.
При диагностике и исследовании бактериологических посевов не удается выявить специфическую микрофлору, поэтому рекомендуется раннее иссечение гнойника и ушивание раны. Ожидание или дренирование может привести к гноетечению и образованию избыточного количества грануляционной ткани.
https://youtube.com/watch?v=Oq8uj7iCwao
Причины
Наиболее распространёнными причинами формирования абсцессов являются введение следующих групп препаратов:
- обезболивающие средства, такие как Анальгин и Баралгин;
- гипотензивные препараты, включая магнезию и комбинацию папаверина с Дибазолом;
- гормональные медикаменты;
- аналептики, например, Кордиамин;
- масляные растворы витаминов, кокарбоксилазы и другие;
- вакцины;
- наркотические вещества – внутривенное введение в область локтевой ямки;
- цитостатики и хлористый кальций при паравазальном введении;
- нестероидные противовоспалительные препараты;
- ненаркотические анальгетики с местнораздражающим действием;
- биостимуляторы, включая экстракт алоэ и препарат стекловидного тела.
Инфицирование чаще всего происходит из-за попадания стафилококков, протея, синегнойной или кишечной палочки, а также известны случаи заражения неклостридиальными и клостридиальными анаэробными бактериями.
Факторы, предрасполагающие постинъекционный абсцесс на ягодицах
- Если игла недостаточной длины, это может привести к тому, что препарат, предназначенный для внутримышечного введения, окажется в подкожно-жировой клетчатке, что в конечном итоге может вызвать образование абсцесса на ягодице.
- У женщин с избыточным весом, у которых контуры ягодиц нечетко выражены, существует риск введения препарата не в ягодичную область с достаточной мышечной массой, а в нижнюю часть спины.
- Кроме того, к развитию гнойно-воспалительных процессов могут способствовать такие факторы, как сниженный иммунитет и высокая степень обсемененности кожи, а также наличие острых и хронических заболеваний, таких как сахарный диабет, бронхиальная астма, пневмония и возникновение пролежней.
Симптомы
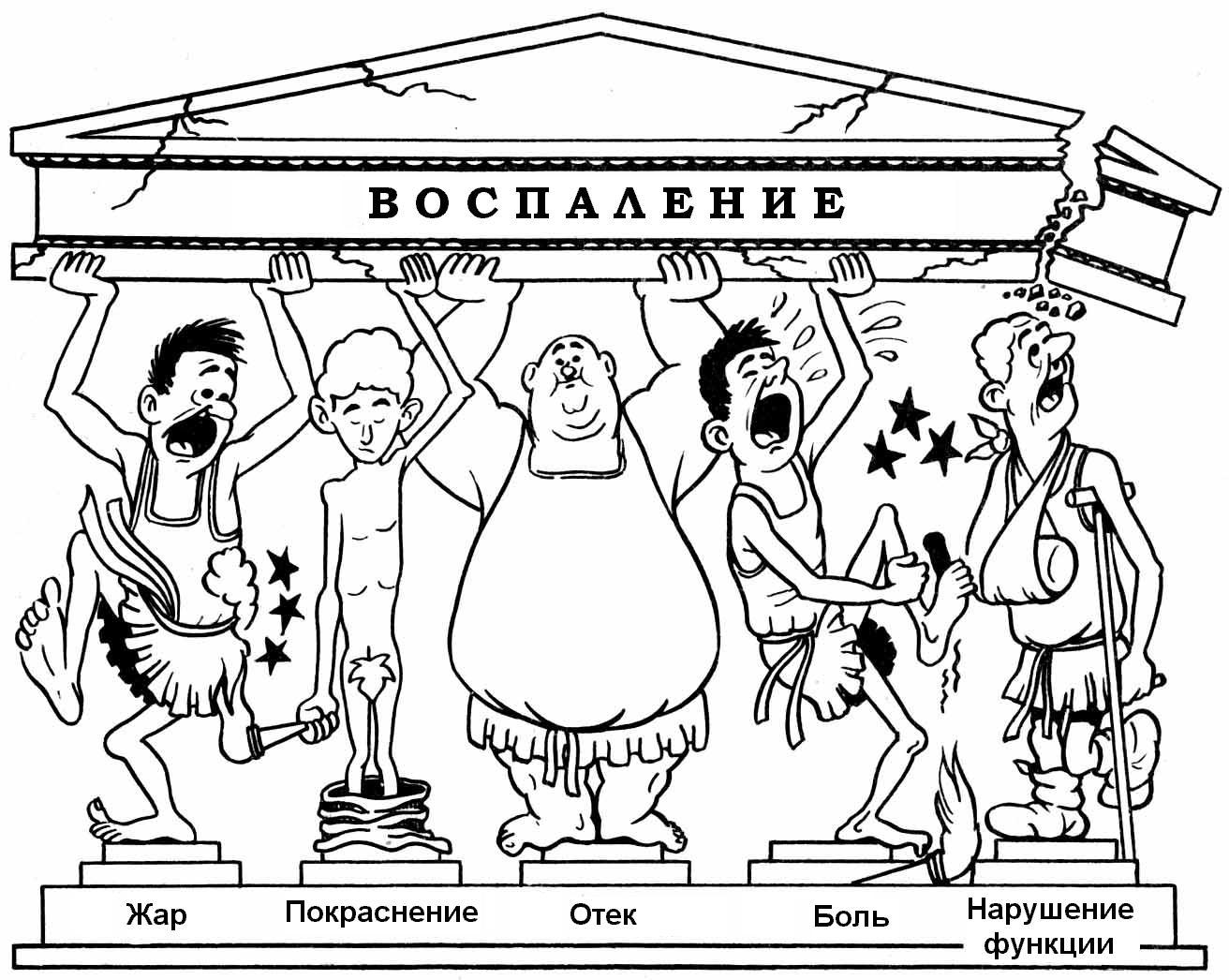
Постинъекционные абсцессы развиваются постепенно, и их клинические проявления становятся наиболее заметными примерно на 7–14 день. Они включают как местные, так и системные симптомы:
- формирование болезненного инфильтрата, который сначала вызывает дискомфорт только при движениях или пальпации, а затем начинает беспокоить и в состоянии покоя. Боль, изначально ноющая, со временем становится пульсирующей, а её интенсивность усиливается. Также могут возникать кровоизлияния в области инъекции, если во время процедуры была нарушена целостность сосудов;
- общая интоксикация на первых этапах проявляется слабо, вызывая субфебрильную температуру и легкое недомогание. В дальнейшем усиливаются болевые ощущения, развивается гектическая лихорадка, сопровождающаяся общей слабостью, головными болями и тошнотой.
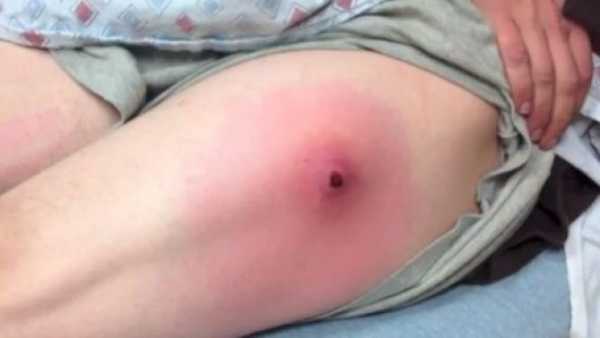
Как выглядит абсцесс после укола?
Сначала образование с инфильтратом не имеет четких контуров, и если воспалительный процесс локализуется в большой ягодичной мышце или под ней, то выявить инфильтрат при пальпации бывает крайне сложно. По мере усиления болевого синдрома и повышения температуры тела инфильтрат становится более плотным, сопровождаясь местными признаками гиперемии. Если образуется абсцесс, в его центре можно заметить размягчение — некроз тканей, а гиперемия приобретает синюшный оттенок.
Когда абсцесс формируется в ягодице на глубоких слоях под пучками большой ягодичной мышцы, признаки гиперемии на коже могут отсутствовать, а границы инфильтрата остаются нечеткими. В таких случаях ориентируются на сроки заболевания и проводят ультразвуковое исследование или пункцию под контролем специалиста.
Особенности клиники абсцессов после подкожного введения вакцин или сывороток
Местные воспалительные и общие реакции представляют собой естественный ответ организма на введение иммунных препаратов, таких как вакцины против клещевого энцефалита или антирабические вакцины, изготовленные с использованием формалина или карболовой кислоты. Подозрение на абсцесс может возникнуть при повышении температуры до 38 градусов и наличии лихорадки в течение трех дней, при этом наблюдается увеличение объема инфильтрата, а антигистаминная терапия и физиотерапевтические процедуры не приносят ожидаемого результата. Ультразвуковое исследование может оказаться неинформативным, так как образование может состоять из множества гнойников, однако если они асептические, то для лечения достаточно применения консервативных методов.
Анализы и диагностика
Абсцесс, возникающий после инъекций, проявляется всеми признаками воспалительного процесса: покраснением, отечностью, повышением температуры и болезненностью, а также флюктуацией – ощущением зыбкости. В дополнение к осмотру и сбору жалоб пациента могут быть рекомендованы диагностические пункции для проведения бактериологических анализов и выбора наиболее подходящей схемы терапии.
Лечение абсцесса после укола
К основным методам лечения относятся:
- некрэктомия;
- санация гнойных очагов с использованием закрытых методов (пункции) или чаще всего – открытых (дренирование после вскрытия);
- ферментативный некролиз на фоне вакуумной аспирации и дренажа;
- применение трехпроцентного раствора йода (так называемая «йодная сетка»), компрессов со спиртом, ихтиоловой мази или мазью Вишневского;
- физиотерапевтические процедуры, включая электрический массаж в течение 2–3 недель.
В некоторых ситуациях воспаление после инъекции может находиться на стадии инфильтрации и поддаваться консервативному лечению. Однако это может затянуть процесс и увеличить риск развития сепсиса. Поэтому перед тем как заниматься лечением абсцесса в домашних условиях, важно ознакомиться с возможными последствиями. Например, категорически нельзя прокалывать или самостоятельно выдавливать гнойники, чтобы избежать образования обширной раневой поверхности, вторичного инфицирования или распространения инфекции по кровеносной системе.
Таким образом, лечение в домашних условиях следует проводить только после консультации с врачом, который назначит соответствующую антибиотикотерапию и другие вспомогательные препараты – иммуномодуляторы, средства для восстановления кишечной флоры.
Важно! Особое внимание следует уделить постинъекционному абсцессу в ягодичной области, так как нарастание отечности и болей значительно нарушает привычный ритм жизни, ограничивая движения – человеку становится трудно сидеть, ходить или выполнять другие действия. В результате может произойти затек гноя в межмышечное пространство и воспаление седалищного нерва.
Лекарства
Ихтиоловая мазь, Ампиокс, Гентамицин, Офлоксацин, Метронидазол, Диоксидин, Мирамистин, Левомицетин
После проведения хирургического вмешательства назначается медикаментозное лечение, которое может продолжаться от 3 до 4 недель и включает два основных компонента:
- общее и местное антибактериальное лечение, которое подбирается с учетом аэробных и анаэробных патогенных микроорганизмов;
- прием иммуномодулирующих препаратов на основе данных лабораторных исследований иммунного статуса.
Наиболее часто применяемые препараты при осложнениях, возникающих после внутримышечных, внутривенных и других инъекций:
- Карбенициллин – антибиотик из группы пенициллинов с широким спектром действия, который можно вводить как внутривенно, так и внутримышечно. Схема лечения определяется в зависимости от чувствительности микроорганизмов и особенностей течения инфекционно-воспалительного процесса.
- Ампиокс – комбинированный антибиотик с бактерицидным эффектом, эффективный даже при тяжелых инфекциях, включая сепсис. Применяется внутривенно, внутримышечно или перорально. Максимальная разовая доза для пациентов старше 14 лет составляет 1 г, а суточная – 3-6 г.
- Гентамицин – антибиотик аминогликозидного ряда, обладающий широким спектром действия, но неэффективный против анаэробных инфекций и некоторых штаммов стрептококков. Доступен в различных формах для внутримышечного и местного применения. Дозировку должен назначать врач с учетом состояния пациента и тяжести заболевания.
- Сизомицин – антибиотик из группы аминогликозидов, применяемый при тяжелых инфекционно-воспалительных процессах и сепсисе. Суточная доза для взрослых составляет 2-3 мг, для детей и новорожденных – 2,5-6 мг на 1 кг массы тела в течение 7-10 дней.
- Офлоксацин – противомикробное средство из группы фторхинолонов с широким спектром действия, активно воздействующее на Грам+ и грамотрицательные бактерии. Рекомендуется принимать внутрь по 100-400 мг дважды в день.
- Цефотаксим – антибиотик третьего поколения из группы цефалоспоринов с широким спектром действия (слабо активен против стрептококков, стафилококков, менингококков, гонококков и бактероидов). Максимальная суточная доза не должна превышать 12 г для взрослых и 180 мг/кг для детей и пациентов с массой тела менее 50 кг.
- Метронидазол – противопротозойное средство с антибактериальной и антиоксидантной активностью, эффективное при анаэробных инфекциях, особенно на фоне плохо заживающих ран и пролежней. Рекомендуется наносить гель дважды в день – утром и вечером.
- Диоксидин – мазь или 1% раствор с широким антибактериальным действием. При использовании на гнойно-некротических ранах наблюдается более быстрое очищение раневых поверхностей и активная регенерация. Раствор следует применять после очищения абсцесса от гноя и некротизированных тканей, смочив салфетки, которые нужно менять через день или ежедневно.
- Мирамистин – антисептик в форме 0,01%-ного водного раствора с широким антимикробным, противогрибковым и противовирусным действием. Используется как для профилактики, так и для лечения нагноений, применяя орошения, рыхлое тампонирование и фиксацию марлевых тампонов, смоченных раствором, которые следует менять 3-5 раз в сутки в течение 3-5 дней. Также может использоваться для активного дренирования — суточный расход составляет около 1 литра.
- Йодовидон – удобное антисептическое средство в форме спрея с широким спектром противомикробного действия. Часто используется для обработки кожи во время медицинских процедур (биопсий, пункций, дренирований и т.д.) и хирургических вмешательств, а также для профилактики и лечения инфицированных кожных поражений. Можно наносить каждые 4 часа.
- Левомицетин – антибиотик для наружного применения с противовоспалительным действием, обладающий некролитическим, регенерирующим и анальгезирующим эффектом, что значительно облегчает состояние пациента. Наносится на кожу или на марлевые тампоны, сверху накладывается повязка, которую следует менять каждые 1-5 дней.
- Хинифурил – антисептическое дезинфицирующее средство с бактерицидным действием, выпускаемое в форме 0,5% мази, помогает при инфекционно-воспалительных поражениях кожи и мягких тканей, включая абсцессы, пролежни и нагноения.
- Цимезоль – антисептическое средство в форме аэрозоля, используемое для обезболивания и лечения гнойных ран, абсцессов и флегмон. Наносится на кожу или на марлю под повязку, которую следует менять не реже чем через 3 дня.
- Гипозоль – комбинированное противомикробное средство с местным противовоспалительным и антисептическим действием, способствующее регенерации. Выпускается в форме спрея, который необходимо наносить на стерильную салфетку и прикладывать к пораженной области после хирургического вмешательства до полной эпителизации кожи.
- Дигиспон, Коллахит — коллагеновые биодеградируемые покрытия для временного закрытия раневой поверхности после хирургического вскрытия абсцессов.
Процедуры и операции
Комплексный подход к лечению абсцессов, возникающих после инъекций, включает в себя:
- качественное дренирование послеинъекционных осложнений с соблюдением всех норм асептики и антисептики;
- пластическое закрытие раневых участков;
- применение повязок с разнообразными лечебными средствами;
- проведение физиотерапевтических процедур.
Диета при абсцессе после укола
Диета при кожных заболеваниях
- Эффективность: лечебный результат через месяц
- Сроки: три месяца и более
- Стоимость продуктов: 1400-1500 рублей в неделю
Для достижения успешного заживления при лечении гнойно-воспалительных кожных заболеваний крайне важно придерживаться специальной диеты. В этом случае диетотерапия основывается на следующих принципах:
- ограничение употребления продуктов, содержащих сахар, а также чистого белого сахара;
- обеспечение организма необходимым количеством белка и полезных жиров;
- предпочтение следует отдавать не кофе и газированным напиткам, а свежевыжатым сокам, травяным чаям и нежирным кисломолочным продуктам;
- рацион должен включать овощи, фрукты и злаковые;
- при наличии избыточного веса рекомендуется проводить регулярные разгрузочные дни;
- контроль водно-солевого баланса – необходимо пить достаточное количество чистой воды (1,5-2,5 литра) и ограничить потребление соли до 5 г.
Чаще всего назначается дробное питание, меню которого состоит из свежих, отварных или запеченных блюд. Под запретом находятся любые потенциально аллергенные ингредиенты, а также красители, консерванты, загустители и усилители вкуса.
Последствия и осложнения
При неблагоприятном развитии ситуации может возникнуть обширный некроз тканей, который затрагивает не только подкожную клетчатку, но и может привести к инфицированию, что в свою очередь вызывает образование подкожной флегмоны или значительных раневых поверхностей. После процесса заживления могут образовываться грубые келлоидные рубцы, которые имеют склонность к изъязвлению.
Осложнения, возникающие после внутримышечных инъекций, могут привести к необратимым повреждениям нервных окончаний, временным нарушениям чувствительности из-за нарушения иннервации, асептическому некрозу мышечной ткани, а также к различным специфическим побочным эффектам от препарата, включая аллергические реакции.
Попадание инфекции в кровоток может вызвать такие серьезные состояния, как сепсис, перикардит, остеомиелит и ДВС-синдром.
Список источников
- Гельфанд Б.Р., Салтанов А.И. Интенсивная терапия: руководство для специалистов. –М.: ГЭОТАР-Медиа, 2011. –С. 145.
- Гостищев В.К. Инфекционные заболевания в хирургии. Пособие для медицинских работников. –М.: ГЭОТАР-Медиа, 2007. –С. 76.
- Блатун, Л. А. Флегмоны и абсцессы — современные подходы к лечению. Лечащий врач. 2002. С. 30 — 40.
Профилактика абсцесса после укола
Абсцесс после укола — это гнойное воспаление, которое может возникнуть в месте инъекции. Профилактика этого осложнения играет ключевую роль в обеспечении безопасности и эффективности медицинских процедур. Существует несколько основных мер, которые помогут минимизировать риск развития абсцесса.
1. Соблюдение асептики и антисептики
Одним из самых важных аспектов профилактики абсцесса является строгое соблюдение правил асептики и антисептики. Перед проведением инъекции необходимо тщательно вымыть руки с мылом и обработать их антисептическим средством. Место инъекции также должно быть очищено и продезинфицировано, чтобы предотвратить попадание патогенных микроорганизмов.
2. Использование стерильных инструментов
Для инъекций следует использовать только стерильные иглы и шприцы. Повторное использование одноразовых инструментов или использование нестерильных материалов может привести к инфицированию и образованию абсцесса. Важно также следить за сроками годности медицинских изделий.
3. Правильная техника выполнения инъекции
Техника выполнения инъекции имеет большое значение для предотвращения осложнений. Важно правильно выбрать место для инъекции, избегая участков с поврежденной кожей или воспалительными процессами. Инъекция должна проводиться быстро и аккуратно, чтобы минимизировать травму тканей.
4. Обработка места инъекции после процедуры
После инъекции место укола следует снова обработать антисептиком и, при необходимости, наложить стерильную повязку. Это поможет защитить место инъекции от внешних загрязнений и снизит риск инфицирования.
5. Информирование пациента
Важно информировать пациента о возможных признаках абсцесса, таких как покраснение, отек, боль и повышение температуры в месте инъекции. Пациент должен знать, что в случае появления этих симптомов необходимо немедленно обратиться к врачу для получения помощи.
6. Контроль за состоянием пациента
После проведения инъекции медицинский работник должен следить за состоянием пациента, особенно если инъекция была сделана в условиях стационара. Регулярный осмотр места инъекции поможет своевременно выявить возможные осложнения и принять необходимые меры.
Соблюдение этих рекомендаций поможет значительно снизить риск развития абсцесса после укола и обеспечит безопасность пациента во время медицинских процедур.
Вопрос-ответ
Что такое абсцесс и как он может возникнуть после укола?
Абсцесс — это локализованное скопление гноя, которое может образоваться в результате инфекции, вызванной бактериями. После укола абсцесс может возникнуть из-за неправильной техники введения иглы, использования нестерильных инструментов или попадания инфекции в место инъекции.
Каковы симптомы абсцесса после укола?
Симптомы абсцесса могут включать покраснение, отек, боль в области инъекции, а также повышение температуры тела. В некоторых случаях может наблюдаться выделение гноя из места укола.
Что делать, если у меня возник абсцесс после укола?
Если вы подозреваете, что у вас абсцесс, важно обратиться к врачу. Специалист может провести осмотр, назначить необходимые анализы и, при необходимости, провести дренирование абсцесса или назначить антибиотики для лечения инфекции.
Советы
СОВЕТ №1
Перед проведением инъекции убедитесь, что место укола и инструменты стерильны. Используйте одноразовые иглы и шприцы, а также обрабатывайте кожу антисептиком, чтобы минимизировать риск инфекции.
СОВЕТ №2
После укола следите за состоянием места инъекции. Если вы заметили покраснение, отек или болезненность, не игнорируйте эти симптомы. Обратитесь к врачу для оценки ситуации и получения рекомендаций.
СОВЕТ №3
Если у вас уже образовался абсцесс, не пытайтесь самостоятельно вскрывать его. Это может привести к ухудшению состояния. Обратитесь к медицинскому специалисту для правильного лечения и дренирования.
СОВЕТ №4
После инъекции старайтесь избегать физических нагрузок на область укола, чтобы не усугубить воспаление. Дайте своему организму время на восстановление и следуйте рекомендациям врача по уходу за местом инъекции.