Туберкулез кожи, или туберкулезная волчанка, представляет собой редкую форму внелегочного туберкулеза с разнообразными клиническими проявлениями. В статье рассмотрим симптомы, классификацию, особенности течения, диагностику и лечение этого заболевания. Понимание туберкулеза кожи важно для медицинских специалистов и широкой аудитории, так как своевременное распознавание и адекватная терапия могут улучшить качество жизни пациентов и предотвратить осложнения.
Общие сведения
Туберкулез кожи представляет собой редкую форму внелегочного туберкулеза. Это целая категория кожных заболеваний, которые различаются по своим клиническим проявлениям и прогнозам, но все они вызваны микобактериями туберкулеза. Наиболее часто кожные поражения, связанные с туберкулезом, являются вторичными и развиваются на фоне активного первичного очага, откуда микобактерии распространяются через кровь или лимфу. Лишь некоторые формы заболевания возникают в результате прямого проникновения микобактерий в кожу, такие как бородавчатый туберкулез и туберкулезный шанкр. Поражения кожи встречаются реже, чем в других локализациях, поскольку кожа обладает защитным барьером и условиями, которые не способствуют развитию микобактерий. Заболевание чаще всего проявляется при ослаблении иммунной системы и изменении реактивности организма.
Туберкулез кожи наблюдается у пациентов, которые в настоящее время страдают от туберкулеза или имели его в прошлом. Чаще всего это заболевание затрагивает женщин. Ключевыми особенностями являются: начало заболевания в молодом возрасте, длительное течение с частыми рецидивами, наличие запущенных форм, сложности в диагностике (микобактерии не обнаруживаются в области поражения), а также наличие устойчивых форм и смешанных инфекций (например, в сочетании с ВИЧ/СПИД). Недостаток внимания к специфике процесса приводит к тому, что у многих пациентов диагноз ставится только спустя 5 лет после появления первых симптомов. Поздняя диагностика негативно сказывается на эффективности лечения, которое становится более сложным и длительным.
Врачи отмечают, что туберкулез кожи, или туберкулезная волчанка, представляет собой редкую, но серьезную форму туберкулеза, которая может значительно ухудшить качество жизни пациента. Специалисты подчеркивают важность ранней диагностики, так как симптомы могут быть неочевидными и напоминать другие кожные заболевания. Врачи рекомендуют обращать внимание на характерные изменения кожи, такие как язвы и воспаления, особенно у людей с ослабленным иммунитетом. Лечение требует комплексного подхода, включая противотуберкулезные препараты и, в некоторых случаях, хирургическое вмешательство. Профилактика и своевременное обращение к специалистам играют ключевую роль в контроле заболевания. Врачи призывают население быть внимательными к своему здоровью и не игнорировать симптомы, которые могут указывать на наличие туберкулеза кожи.
https://youtube.com/watch?v=vuUJMXpic-8
Патогенез
Туберкулез кожи представляет собой проявление системной инфекции, вызванной туберкулезом. Микобактерии не проникают в кожу напрямую, а достигают ее через кровеносные или лимфатические сосуды из первичного очага, который может находиться в легких, костях, кишечнике или лимфоузлах. Важную роль в развитии кожных поражений играют нарушения гормонального фона, функционирования нервной системы, обмена витаминов и перенесенные инфекции. Ключевыми факторами являются вирулентность патогена, степень инфицирования и состояние иммунной системы. Туберкулезное воспаление представляет собой иммунный ответ, в котором активную роль играют Т-клетки. В коже и подкожной клетчатке микобактерии вызывают первичный процесс — гранулему с казеозным некрозом, вокруг которой располагаются клетки Лангханса, а иногда можно обнаружить и сами микобактерии.
| Аспект | Описание | Важные особенности |
|---|---|---|
| Определение | Хроническое инфекционное заболевание кожи, вызываемое микобактериями туберкулеза, чаще всего Mycobacterium tuberculosis. | Является одной из форм внелегочного туберкулеза. |
| Этиология | Возбудитель – Mycobacterium tuberculosis (реже другие виды микобактерий). | Чаще развивается у лиц с ослабленным иммунитетом или при наличии очага туберкулезной инфекции в организме. |
| Патогенез | Развивается в результате гематогенного, лимфогенного или контактного распространения микобактерий из первичного очага. | Характеризуется образованием специфических туберкулезных гранулем в коже. |
| Клинические формы | Люпоидная форма (туберкулезная волчанка): наиболее частая, характеризуется образованием плотных, красновато-бурых узелков (люпом), которые при надавливании стеклом бледнеют («симптом яблочного желе»). | Может приводить к значительному разрушению тканей, образованию язв и рубцов. |
| Скрофулодерма: развивается при прорыве туберкулезных лимфатических узлов на поверхность кожи, образуя язвы и свищи. | Часто локализуется в области шеи, подмышечных впадин, паховых складок. | |
| Бородавчатый туберкулез кожи: возникает при экзогенном заражении (например, у патологоанатомов), характеризуется плотными, бородавчатыми разрастаниями. | Обычно локализуется на кистях рук. | |
| Язвенный туберкулез кожи: редкая форма, характеризуется образованием болезненных, медленно заживающих язв. | Часто развивается у ослабленных пациентов с активным туберкулезом внутренних органов. | |
| Диагностика | Клиническая картина: характерные высыпания, «симптом яблочного желе». | Важен тщательный сбор анамнеза, включая контакт с больными туберкулезом. |
| Гистологическое исследование биоптата кожи: обнаружение туберкулезных гранулем с казеозным некрозом. | Является золотым стандартом диагностики. | |
| Бактериологическое исследование: посев материала на питательные среды для выделения микобактерий. | Позволяет подтвердить наличие возбудителя и определить его чувствительность к препаратам. | |
| Молекулярно-генетические методы (ПЦР): выявление ДНК микобактерий. | Быстрый и чувствительный метод диагностики. | |
| Туберкулиновые пробы (Манту, Диаскинтест): оценка иммунного ответа на туберкулезную инфекцию. | Могут быть положительными при латентной инфекции или вакцинации. | |
| Рентгенография легких: для исключения активного туберкулеза легких. | Важно для выявления первичного очага инфекции. | |
| Лечение | Противотуберкулезные препараты: комбинированная терапия несколькими препаратами (изониазид, рифампицин, пиразинамид, этамбутол) в течение длительного времени (6-12 месяцев и более). | Лечение должно проводиться под строгим контролем врача-фтизиатра. |
| Хирургическое лечение: удаление крупных очагов, некротических тканей. | Применяется при неэффективности консервативной терапии или при наличии осложнений. | |
| Местная терапия: мази, кремы с противотуберкулезными компонентами, физиотерапия. | Вспомогательный метод, направленный на ускорение заживления и уменьшение воспаления. | |
| Прогноз | При своевременной и адекватной терапии прогноз благоприятный. | Возможно образование рубцов и косметических дефектов. |
| Профилактика | Вакцинация БЦЖ, раннее выявление и лечение туберкулеза легких, улучшение санитарно-гигиенических условий. | Важна для предотвращения распространения инфекции. |
Классификация
Все виды кожного туберкулеза можно классифицировать на:
- Локализованные формы (очаговые), к которым относятся туберкулезный шанкр, волчанка, скрофулодерма, бородавчатый туберкулез, язвенный туберкулез и саркоид Бека.
- Диссеминированные формы, включая острый милиарный туберкулез кожи, лихеноидный, милиарную диссеминированную волчанку, папулонекротический туберкулез и индуративную эритему Базена.
По происхождению выделяют:
- Хронические формы первичного туберкулеза кожи, такие как первичная и вторичная скрофулодерма, уплотненная эритема, папулонекротический туберкулез и золотушный лишай.
- Вторичные формы, включая туберкулезную волчанку, бородавчатый туберкулез и милиарно-язвенный туберкулез.
Туберкулезная волчанка является наиболее распространенной формой заболевания, чаще всего встречающейся у детей в возрасте 5-15 лет и у пожилых людей. Возбудитель проникает в кожу через лимфатическую и кровеносную системы из других очагов инфекции. Эта форма часто сопровождается туберкулезом лимфоузлов и костей. Основным элементом при данной форме является бугорок, называемый люпом. Диаметр люпом составляет 2–7 мм, они плотные, безболезненные, имеют тенденцию к увеличению и слиянию, что приводит к образованию одного очага, который может изъязвляться. Исходом является строфический рубец, и заболевание склонно к рецидивам. Существуют различные формы туберкулезной волчанки:
- Плоская форма. Это наиболее распространенный тип, представленный сплошными диффузными очагами, образующимися при слиянии люпом. Поверхность гладкая, но может наблюдаться легкое шелушение.
- Псориазиформная форма. Характеризуется выраженным шелушением, которое может быть мелкопластинчатым или отрубевидным.
- Саркоидоподобная форма.
- Эритематозная форма. Элементы покрыты белыми чешуйками.
- Опухолевидная форма. Образуется в результате слияния крупных бугорков в один конгломерат, который имеет темно-коричневый цвет и сохраняет признаки бугорков (тестоватая консистенция, симптом западения зонда и «яблочного желе»).
- Веррукозная форма. Бородавчатые разрастания чаще всего локализуются на кистях и стопах.
- Язвенная форма. Очаги располагаются в области основания и кончика носа, на щеках, губах и слизистых оболочках. Крупные люпомы сливаются и изъязвляются, образуя поверхностные язвы с гнойным отделяемым и кровоточащими краями.
Скрофулодерма является второй по частоте встречаемости формой кожного поражения и делится на:
- Первичную, которая развивается при гематогенном распространении микобактерий. Чаще всего встречается у детей в возрасте 7-10 лет и может локализоваться в различных областях.
- Вторичную, при которой первично поражаются лимфоузлы и кости, а затем процесс переходит на подкожную клетчатку и кожу. Наиболее часто поражаются боковые поверхности шеи, область нижней челюсти и околоушная зона. Сначала образуются плотные небольшие узелки, которые превращаются в крупный узел, спаянный с окружающими тканями, а кожа приобретает синюшный оттенок. Затем узел размягчается, вскрывается (выделяется гной и некротизированная ткань), образуя язвы. После заживления остаются рубцы с перемычками и выростами кожи.
Язвенный туберкулез кожи относится к локализованным формам и рассматривается как осложнение общего туберкулеза у детей и ослабленных взрослых. Бугорки и пустулы, из которых формируются язвы, локализуются вокруг анального отверстия, рта или мочеиспускательного канала. Язвы имеют приподнятые края, а в центре наблюдается казеозный некроз.
Туберкулез кожи, или туберкулезная волчанка, вызывает много вопросов и опасений среди людей. Многие считают это заболевание редким и экзотическим, однако оно может проявляться у людей с ослабленным иммунитетом. В социальных сетях и на форумах часто обсуждаются симптомы, такие как язвы и поражения кожи, которые могут вызывать не только физический дискомфорт, но и психологические проблемы. Люди делятся своими историями о том, как долго искали правильный диагноз и лечение, сталкиваясь с недопониманием со стороны врачей. Некоторые отмечают важность ранней диагностики и обращения к специалистам, так как это значительно увеличивает шансы на успешное выздоровление. Обсуждения также касаются методов лечения, включая антибиотики и иммунотерапию, что подчеркивает необходимость комплексного подхода к терапии. В целом, общественное мнение о туберкулезе кожи формируется на основе личного опыта и информации, доступной в медиа, что способствует повышению осведомленности о данном заболевании.
https://youtube.com/watch?v=CxOlqRyPkC4
Причины
Возбудителями заболевания являются микобактерии туберкулеза, как человеческого, так и бычьего типа. Они проникают в кожу из основного очага через кровь или лимфу, а также могут распространяться из соседних очагов, таких как костная ткань или поверхностные лимфоузлы.
К факторам, способствующим развитию заболевания, относятся:
- травмы и острые инфекционные процессы;
- снижение иммунной защиты организма;
- эндокринные расстройства, например, сахарный диабет;
- недостаточное питание и гиповитаминозы;
- продолжительная цитостатическая терапия.
Симптомы туберкулеза кожи
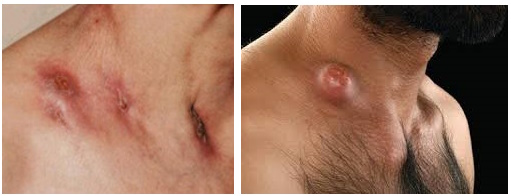
Заболевание проявляется длительным и малосимптомным течением, что часто приводит к тому, что пациенты не обращают внимания на изменения кожи. Как выглядит кожный туберкулез? Его внешний вид разнообразен и зависит от состояния иммунной системы — это могут быть пятна, папулы, бугорки, узлы или язвы, которые в итоге оставляют рубцы.
При скрофулодерме у взрослых наблюдаются симптомы, такие как образование плотного узла синюшно-багрового оттенка размером до голубиного яйца, который быстро расплавляется. После вскрытия образуется свищевой ход, через который выделяется жидкий гной. Если образуется несколько свищей, они могут сливаться, формируя язву с неправильными контурами. Интересно, что расплавление происходит не одновременно: в одном месте может образоваться новый свищ, в то время как в другом уже формируется рубец.
Туберкулезная волчанка характеризуется появлением очагов на лице, а также возможными высыпаниями на слизистой носа, конъюнктиве, барабанной перепонке и в ротовой полости. Симптомы туберкулезной волчанки начинаются с появления бугорков на лице, а затем процесс может распространяться дальше. Реже элементы могут возникать на руках, ногах и туловище. Первичный элемент — это бугорок (люпома), который изначально выглядит как небольшое красное пятно (2-5 мм). Со временем они увеличиваются и слегка приподнимаются. При проведении диаскопии цвет люпом меняется на желтоватый (симптом «яблочного желе»). Консистенция люпом мягкая, поэтому при нажатии остается углубление, может возникать болезненность и кровоточивость. Люпомы могут изъязвляться.
Волчаночная форма в 70% случаев сопровождается поражением слизистых носа, рта, глотки и губ. На слизистых образуются красноватые бугорки, которые могут сливаться в бляшки с неровной поверхностью. При дальнейшем развитии элементов формируются язвы с мелкофестончатыми краями и воспалительным ободком. Дно язв зернистое с желтовато-серым налетом и может кровоточить при прикосновении. Если язвенный процесс проникает глубже, это может привести к поражению хрящевой и костной ткани, что нередко вызывает деформацию лица (особенно носа, губ, верхней челюсти, век и ушей). При вовлечении десен и костной части альвеол может произойти обнажение и даже выпадение зубов.
Индуративная эритема Базена проявляется поражением нижних конечностей (переднебоковая поверхность голеней), где формируются глубокие плотные узлы синюшного цвета размером от 1 до 5 см. Эти узлы могут быть безболезненными или слегка болезненными. Они могут изъязвляться, оставляя после себя рубцы и гиперпигментацию. Также узлы могут исчезать самостоятельно.
Иногда у одного пациента наблюдается сочетание нескольких форм волчаночного поражения.
https://youtube.com/watch?v=v1Fe8auQtgo
Анализы и диагностика
Диагноз устанавливается на основе сбора анамнеза, визуального осмотра поражений и проведения различных обследований.
При системной красной волчанке обращают внимание на два ключевых симптома: при нажатии стеклом или прозрачным шпателем на узел (диаскопия) возникает желтоватое пятно, напоминающее «яблочное желе», а также наблюдается западение центра бугорка при надавливании зондом (симптом Поспелова), что указывает на разрушение коллагеновых волокон.
- Исследование выделений из кожных поражений с использованием микроскопических и культуральных методов.
- Иммунологические и молекулярно-генетические методы, такие как ПЦР, обладают высокой чувствительностью и значительно улучшают диагностику. Среди иммунологических тестов применяются Диаскинтест, T-SPOT.ТВ. и ELISPOT. Наиболее информативным считается T-SPOT.ТВ., так как он более специфичен по сравнению с кожными туберкулиновыми тестами.
- Ультразвуковое исследование при наличии узлов и инфильтратов.
- Эпилюминесцентная дерматоскопия.
- Биопсия кожи с последующим гистологическим исследованием. Биопсию проводят в трех участках поражения. Гистологическое исследование является основным методом для подтверждения диагноза. В результате выявляют туберкулезные бугорки, состоящие из эпителиоидных клеток, гигантских клеток Лангханса и выраженный казеозный некроз. Единичные гранулемы окружены ободком коллагеновых волокон.
Лечение
Лечение направлено на устранение основного заболевания. В случае отсутствия первичного очага проводится специфическая терапия против туберкулеза. При данной локализации могут встречаться как чувствительные, так и химиорезистентные формы. В комплексную терапию также включаются препараты, способствующие повышению иммунной защиты, а также витамины, которые помогают нормализовать обменные процессы. Важно учитывать устойчивость микобактерий при выборе лечения. Противотуберкулезные средства классифицируются по эффективности следующим образом:
- наиболее эффективные: рифампицин и изониазид;
- препараты средней эффективности: стрептомицин, этамбутол, этионамид, канамицин, пиразинамид;
- препараты с умеренной эффективностью: ПАСК.
Лечение проходит в два этапа: на первом этапе назначают три препарата на срок три месяца, на втором — два препарата. Через четыре месяца происходит изменение комбинации. В дерматологии терапия начинается с сочетания рифампицин+изониазид+пиразинамид, после чего переходят на стрептомицин, этамбутол и ПАСК. У пациентов с активными проявлениями основной курс лечения продолжается от 10 месяцев до 2 лет.
После завершения основного курса назначается противорецидивная терапия на срок 2 месяца (обычно весной и осенью) для локализованных форм в течение трех лет подряд, а для диссеминированных форм — на протяжении 5 лет.
Патогенетическая терапия
- лечебное питание (стол №11 и специализированное энтеральное питание — Нутридринк Протеин, Нутризон Протеин, Нутризон Энергия, Нутризон Эдванст Кубизон);
- витамины (особенно группы В), кокарбоксилаза, АТФ, липоевая кислота;
- антиоксиданты (витамин Е, тиосульфат натрия);
- иммуномодуляторы ( нуклеинат натрия, Тималин, Левамизол, Этимизол, вилозен, спленин, иммунофан, интерферон, имускорин);
- анаболические стероиды;
- переливание плазмы, крови, альбумина, растворов электролитов;
- физиотерапия (электрофорез, УФ-облучение).
Местное лечение
Обработка поражений осуществляется с использованием раствора молочной кислоты, а также с применением присыпок на основе ПАСК или изониазида. Для предотвращения бактериальной инфекции рекомендуются препараты Банеоцин и Бактробан. В случаях тяжелых язвенных поражений производится удаление некротических тканей.
Пациенты, которые достигли клинического выздоровления, находятся под диспансерным наблюдением в течение 5 лет и проходят осмотр у врача дважды в год. По истечении этого срока их снимают с учета при наличии следующих показаний:
- рассасывание патологических очагов и образование прочного рубца;
- гистологическое подтверждение процесса заживления;
- нормализация легочной функции, что подтверждается лабораторными и рентгенологическими исследованиями;
- отсутствие рецидивов на протяжении 5 лет диспансерного наблюдения.
Лекарства
Изониазид, Рифампицин, Рифабутин, Пиразинамид, Этамбутол, Спарфлоксацин, Стрептомицин, Канамицин, Амикацин, Левофлоксацин, Меропенем, Циклосерин.
У детей
Клинические проявления туберкулеза у детей схожи с таковыми у взрослых, однако имеют свои особенности: наблюдается предрасположенность к экссудативным процессам, а также часто отмечается сочетание с поражением лимфатических узлов, костной ткани и клетчатки. В раннем возрасте чаще всего встречаются первичные формы туберкулеза кожи, среди которых преобладают генерализованные варианты, такие как лихеноидный и острый милиарный туберкулез кожи, а также милиарная диссеминированная волчанка. После достижения пятилетнего возраста на первый план выходит первичная скрофулодерма, а после 7-10 лет — вторичная форма. Туберкулезная волчанка встречается реже и обычно развивается после перенесенного поражения внутренних органов. Лихеноидный туберкулез наблюдается исключительно у детей. Папулонекротическая форма и индуративная эритема могут проявляться у подростков. Кольцевидная гранулема является одним из признаков туберкулезного процесса.
Диета
Диета 11 стол
- Эффективность: лечебный результат через месяц
- Сроки: от 2 месяцев и более
- Стоимость продуктов: 1800-1900 руб. в неделю
Рекомендуется придерживаться диеты 11 стол, которая обеспечивает организм увеличенным количеством белка в условиях его распада. Полноценное и сбалансированное питание с повышенной калорийностью (3000-3400 ккал) способствует укреплению иммунной системы, нормализации обмена веществ и восстановлению тканей. В рацион следует включать: белковые продукты (молоко, рыба, омлеты, яйца всмятку, мясо, сыры, творог), животные жиры, богатые витамином А (сливки, сметана, сливочное масло), а также растительные масла. Углеводы должны находиться в пределах нормы (450-500 г) за счет сложных источников (цельнозерновые крупы и выпечка, гарниры из овощей). Рекомендуются фрукты, ягоды, желе, кисели, муссы, отвары сухофруктов, фруктовые соки, а также отвары шиповника, облепихи и черной смородины.
Профилактика
Поскольку кожные поражения могут быть одним из симптомов органного туберкулеза, основная профилактика заключается в предотвращении самого заболевания. Для этого важно вести здоровый образ жизни, отказаться от алкоголя и наркотиков, обеспечивать полноценное питание и создавать комфортные условия для жизни. Людям, страдающим от туберкулеза, необходимо проходить лечение, следовать всем указаниям врача, соблюдать правила личной гигиены, правильно питаться и укреплять иммунную систему.
Последствия и осложнения
Среди распространенных осложнений можно выделить бактериальные инфекции, наиболее опасной из которых является рожистое воспаление, склонное к частым рецидивам. При поражении голеней, вызванном нарушением лимфатического оттока, а также частыми рецидивами рожистого воспаления и выраженными рубцовыми изменениями, может развиться слоновость. В случае туберкулезной волчанки существует риск возникновения рака (люпус-карцинома). Это серьезное осложнение может возникнуть при неправильном лечении, например, при использовании лучевой терапии, и протекает значительно тяжелее, чем плоскоклеточный рак.
Прогноз
Прогноз заболевания зависит от основного туберкулезного поражения, и важную роль в этом играет состояние иммунной системы. В случае неосложненных форм, затрагивающих легкие, кишечник или почки, при условии адекватного лечения удается устранить как общие, так и кожные проявления. Однако прогноз становится менее благоприятным, если основное заболевание не поддается терапии, а у пациента имеются иммунодефицитные состояния, такие как злокачественные опухоли или ВИЧ.
Острое милиарное поражение кожи характеризуется тяжелым течением и неблагоприятным прогнозом, что связано с прогрессирующим туберкулезом других органов. Скрофулодерма, напротив, имеет тенденцию к самоизлечению. Прогноз при эритеме Базена остается положительным, несмотря на длительное течение, так как заболевание медленно регрессирует, и возможны поздние рецидивы даже спустя несколько лет. При туберкулезном шанкре, особенно на фоне ослабленного иммунитета, может произойти активация процесса в лимфоузлах. Бородавчатая форма считается наиболее доброкачественной, и прогноз для нее благоприятный. Папулонекротическая форма имеет хроническое течение с ухудшением состояния зимой, но летом, при повышенной инсоляции, могут наблюдаться обострения. Во время обострений проявляются симптомы интоксикации, такие как повышение температуры, боли в суставах и общее недомогание. В период между обострениями состояние остается стабильным, первичный очаг неактивен, и прогноз остается благоприятным. Прогноз для лихеноидного туберкулеза также положительный — высыпания склонны к саморазрешению в течение двух месяцев, после чего могут образоваться рубцы или незначительная гипопигментация.
Список источников
- Гаджимурадов М.Н., Алиева М.Г. Характеристики клинических форм туберкулезной волчанки. Клиническая дерматология и венерология. 2015;14(3):67—71.
- Н.М. Шарова, А.А. Данилова, М.Р. Хабибуллина, В.Р. Минаева, И.Н. Кондрахина, С.В. Кукало, Н.П. Пивень, А.Н. Проценко Вопросы диагностики кожного туберкулеза в клинической практике. Лечебное дело 2024, №1, С. 106—110.
- Федотов В. П. Кожный туберкулез. Дерматология. Косметология. Сексопатология. 2008.
- Заславский Д. В., Егорова Ю. С., Чупров И. Н., Оловянишников И. О., Гурковская Я. Ю., Сыдиков А. А., Чужов А. Л., Овчинникова Ю. Э., Довгалюк И. Ф., Старшинова А. А. Диссеминированный кожный туберкулез. Вестник дерматологии и венерологии. 2018;94(2):69–77.
- Доля О.В., Фриго Н.В., Китаева Н.В., Катунина О.Р., Бражникова О.Х., Абаимова Н.Л. Индуративная эритема Базена у пациентки с генерализованным туберкулезом. Клиническая дерматология и венерология. 2022;21(1):29–34.
История исследования туберкулеза кожи
Туберкулез кожи, также известный как туберкулезная волчанка, представляет собой редкую, но важную форму туберкулезной инфекции, которая затрагивает кожные покровы. Исследования этого заболевания имеют долгую и сложную историю, начиная с первых упоминаний о туберкулезе в древних медицинских текстах и заканчивая современными методами диагностики и лечения.
Первое упоминание о туберкулезе можно найти в трудах древнегреческого врача Гиппократа, который описывал симптомы, схожие с туберкулезом. Однако более детальное изучение заболевания началось в XIX веке, когда немецкий врач Роберт Кох в 1882 году открыл возбудителя туберкулеза — микобактерию туберкулеза. Это открытие стало поворотным моментом в понимании болезни и ее патогенеза.
В начале XX века исследователи начали замечать, что туберкулез может проявляться не только в легких, но и в других органах, включая кожу. В 1905 году французский дерматолог Эмиль Розенбах описал клинические проявления туберкулезной волчанки, что стало основой для дальнейших исследований в этой области. Он выделил различные формы кожного туберкулеза, включая туберкулезную волчанку, и описал их характерные симптомы, такие как язвы, папулы и инфильтрация кожи.
В течение XX века исследования туберкулеза кожи продолжали развиваться. В 1940-х годах с развитием микробиологии и дерматологии ученые начали использовать более современные методы диагностики, такие как культуральные и серологические тесты, что позволило более точно идентифицировать возбудителя и его влияние на кожу. В это время также началось использование противотуберкулезных препаратов, что значительно улучшило прогноз для пациентов с кожными формами туберкулеза.
С конца XX века и до настоящего времени исследования туберкулеза кожи продолжают углубляться. Ученые изучают молекулярные механизмы патогенеза, генетическую предрасположенность к заболеванию, а также влияние различных факторов, таких как иммунный статус и сопутствующие заболевания. Современные методы визуализации и молекулярной биологии позволяют более точно диагностировать и лечить туберкулез кожи, что значительно улучшает качество жизни пациентов.
Таким образом, история исследования туберкулеза кожи — это путь от первых наблюдений и описаний до современных научных открытий и методов лечения. Это заболевание продолжает оставаться актуальной проблемой в дерматологии и инфекционных болезнях, требуя постоянного внимания и исследований для улучшения диагностики и терапии.
Вопрос-ответ
Как выглядит волчанка на коже?
Клиническая картина представлена высыпаниями на коже в виде плотных уртикароподобных папул и бляшек красного цвета (от розового до синюшного), округлой, неправильной или кольцевидной формы, имеющих четкие границы, с блестящей поверхностью, которые локализуются на участках, подвергающихся инсоляции – в области верхней.
Какой симптом характерен для туберкулезной волчанки?
Туберкулёзная волчанка – это распространённая форма казеозно-некротического туберкулёзного поражения кожи, затрагивающая преимущественно лицо и верхнюю половину туловища. Проявляется образованием бугорков (люпом) с изъязвлениями, постепенно сливающимися воедино, частичным или полным обезображиванием лица.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как ослабленный иммунитет или контакт с людьми, больными туберкулезом. Раннее выявление заболевания значительно увеличивает шансы на успешное лечение.
СОВЕТ №2
Обратите внимание на любые изменения на коже, такие как появление язв, покраснений или уплотнений. Если вы заметили что-то необычное, не откладывайте визит к дерматологу для диагностики и консультации.
СОВЕТ №3
Следите за своим общим состоянием здоровья и укрепляйте иммунную систему. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек помогут вашему организму лучше справляться с инфекциями, включая туберкулез.
СОВЕТ №4
Если вам поставили диагноз туберкулез кожи, строго следуйте предписаниям врача и не прерывайте курс лечения. Это поможет избежать осложнений и распространения инфекции на другие участки кожи или органы.