Полинейропатия — серьезная проблема в неврологии, затрагивающая многих пациентов, особенно с диабетом. Диабетическая полинейропатия, одно из распространенных осложнений сахарного диабета, ухудшает качество жизни, вызывая боль, онемение и нарушения чувствительности в конечностях. В статье рассмотрим симптомы, методы диагностики и современные подходы к лечению диабетической полинейропатии, а также препараты для управления этим состоянием. Знание о полинейропатии и ее лечении важно для пациентов и медицинских специалистов для своевременного распознавания и эффективного лечения.
Общие сведения
Полинейропатия представляет собой группу заболеваний периферической нервной системы, которая характеризуется множественным и диффузным поражением периферических нервов. Это распространенное неврологическое расстройство может возникать по различным причинам и часто является следствием соматических заболеваний. Например, сахарный диабет приводит к нейропатии у каждого второго пациента, системная красная волчанка вызывает поражение периферических нервов в 91% случаев, склеродермия затрагивает от 10% до 86% больных, а хронический алкоголизм — от 10% до 15%. В соответствии с международной классификацией болезней (МКБ-10) полинейропатия имеет код G60-G64 и включает множество подкатегорий в зависимости от причин. В некоторых случаях источник полинейропатии остается неизвестным.
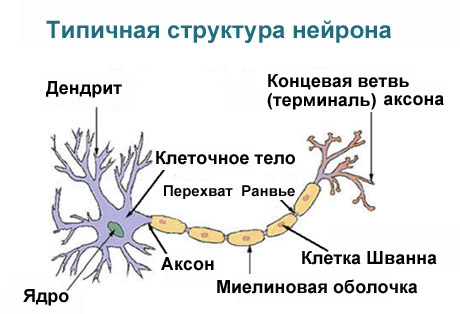
Различные факторы, такие как механические, дистрофические, обменные, токсические и ишемические воздействия, могут приводить к изменениям в миелиновой оболочке и осевом цилиндре нервного волокна. Почему же периферические нервы чаще подвергаются поражению, вызывая периферическую полинейропатию? Это связано с особенностями строения нейронов. Отростки (аксоны и дендриты) получают питание от тела нейрона, и поскольку длина этих отростков в тысячи раз превышает размеры самого нейрона, терминальные участки волокон получают меньше питательных веществ и становятся более уязвимыми к неблагоприятным воздействиям.
Кроме того, периферическая нервная система не защищена гематоэнцефалическим барьером или костной тканью, как это происходит в головном и спинном мозге, что делает ее более подверженной механическим повреждениям и воздействию токсинов. Также в местах выхода нерва из спинного мозга и его входа отсутствуют шванновские клетки, что делает эти участки нервов особенно уязвимыми к химическим воздействиям.
Единицей поражения в данном состоянии являются волокна (сенсорные и моторные), составляющие периферические нервы. Полный полинейропатический синдром включает в себя комплекс сенсорных, двигательных и вегетативных симптомов, а вероятность повреждения конкретного нервного волокна зависит от его длины, диаметра, интенсивности обмена веществ и антигенного состава. При поражениях периферических нервов могут страдать либо осевые цилиндры (аксона или дендрита), что обозначается термином «аксонопатия», либо миелиновые оболочки, что называется «миелинопатией».
По статистике, около 70% поражений имеют аксональный характер. Поражаться могут не только терминальные волокна, но и тела нейронов, корешки спинномозговых нервов и нервные стволы. Полирадикулонейропатия подразумевает вовлечение корешков спинномозговых нервов и нервного ствола в патологический процесс. Она может развиваться на фоне инфекций, вызванных цитомегаловирусом и вирусом иммунодефицита человека. В этой статье мы рассмотрим наиболее распространенные неврологические расстройства — диабетическую и алкогольную полинейропатию: что это такое, как они лечатся и какие меры профилактики можно предпринять для предотвращения этих заболеваний.
Врачи отмечают, что полинейропатия является серьезным заболеванием, которое требует внимательного подхода к диагностике и лечению. Специалисты подчеркивают, что данное состояние может быть вызвано различными факторами, включая диабет, алкогольную зависимость, инфекционные болезни и токсические воздействия. Важно, чтобы пациенты не игнорировали первые симптомы, такие как онемение, покалывание или слабость в конечностях, так как ранняя диагностика может значительно улучшить прогноз. Врачи рекомендуют комплексный подход к лечению, включающий медикаментозную терапию, физиотерапию и изменение образа жизни. Также они акцентируют внимание на необходимости регулярного мониторинга состояния пациента, чтобы предотвратить прогрессирование заболевания и улучшить качество жизни.
https://youtube.com/watch?v=Yvq3ngorcS0
Патогенез
Развитие полинейропатии обусловлено рядом факторов, таких как дистрофические, обменные, ишемические, аллергические, токсические и механические воздействия, которые приводят к изменениям в осевом цилиндре и миелиновой оболочке нервов. Эти повреждающие факторы способствуют избыточной продукции свободных радикалов в нейронах. В результате не только происходит непосредственное повреждение нейронов, но и возникает дисфункция мелких сосудов, что усугубляет оксидативный стресс.
При сахарном диабете основным механизмом развития полиневропатии является влияние гипергликемии. Метаболические нарушения и микроангиопатия, возникающие на фоне диабета, приводят к изменению питания нервных волокон. На ранних стадиях нейропатии изменения в функции нервов могут быть полностью (или частично) обратимыми, если уровень сахара в крови контролируется. Анатомические изменения в нервах развиваются позже, и в этом случае регресс уже невозможен.
Транспортировка глюкозы в нервные волокна зависит от уровня инсулина. При его недостатке развивается хроническая гипергликемия, что приводит к повышенному содержанию глюкозы в нервной ткани. Избыточное количество глюкозы активирует альтернативный метаболический путь, в результате которого глюкоза преобразуется в сорбитол и фруктозу. Накопление этих веществ нарушает проводимость нервов. Процесс гликирования затрагивает белки аксонов и миелиновой оболочки.
Повреждения периферических нервов могут проявляться в следующих формах:
- Аксонотмезис — повреждение, при котором происходит дегенерация аксонов и их атрофия. Клинически это проявляется потерей чувствительности.
- Демиелинизация — повреждение миелиновой оболочки, что приводит к замедлению передачи импульсов или их полной блокировке. У пациента могут возникать гипо- или анестезия.
- Невротмезис — полный разрыв нерва, после которого восстановление невозможно.
| Тип полинейропатии | Причины | Симптомы |
|---|---|---|
| Диабетическая | Высокий уровень сахара в крови | Онемение, покалывание, жжение, боль в конечностях, мышечная слабость |
| Алкогольная | Злоупотребление алкоголем | Онемение, покалывание, мышечная слабость, судороги, нарушение координации |
| Аутоиммунная | Атака иммунной системы на нервные волокна | Быстрое развитие слабости, онемения, боли, паралич |
| Токсическая | Воздействие токсинов (лекарства, тяжелые металлы) | Онемение, покалывание, боль, мышечная слабость, нарушение чувствительности |
| Наследственная | Генетические мутации | Медленно прогрессирующая слабость, атрофия мышц, деформация стоп |
Классификация
По происхождению:
- Приобретенная.
- Врожденная (наследственная).
По клинической картине:
- Симметричная.
- Асимметричная.
По этиологии:
- Дисметаболическая (диабетическая, алиментарная, алкогольная, возникающая при критических состояниях, почечной недостаточности и онкологических заболеваниях).
- Воспалительная (борелиозная, дифтерийная, ВИЧ-ассоциированная, лепрозная).
- Аутоиммунная (острая и хроническая демиелинизирующая, мультифокальная моторная, паранеопластическая, при системных заболеваниях).
- Токсическая (медикаментозная и связанная с производственной интоксикацией).
По течению:
- Острая. Развивается в течение нескольких дней до месяца. Примеры включают токсическую форму, аутоиммунную, сосудистую, уремическую и различные интоксикационные.
- Подострая. Прогрессирует в течение двух недель до 1-2 месяцев.
- Хроническая. Клинические проявления развиваются на протяжении нескольких месяцев и лет. Примеры включают диабетическую полинейропатию, возникающую на фоне гипотиреоза, наследственные, печеночные, диспротеинемические, лекарственные и паранеопластические нейропатии, а также состояния, связанные с витаминной недостаточностью и системными заболеваниями.
По патогенетическому механизму:
- Аксональная полинейропатия (аксонопатия). Эта форма связана с первичным повреждением осевых цилиндров нервов. Характеризуется дистальной локализацией и выраженной симптоматикой. Наблюдается выпадение рефлексов и трудности с их восстановлением (чаще всего они не восстанавливаются). Выраженная болевая гипестезия и нарушения чувствительности в дистальных отделах (по типу «носков» или «перчаток»). Также отмечаются выраженные вегетативно-трофические расстройства. Заболевание имеет длительное течение с остаточными неврологическими нарушениями.
- Демиелинизирующая — поражение миелиновой оболочки нерва. Характеризуется симметричным поражением, проксимальной локализацией и невыраженной симптоматикой. Выпадение рефлексов и возможность их восстановления. Умеренная болевая гипестезия и вегетативно-трофические нарушения. Выздоровление происходит быстро с минимальными дефектами.
- Нейронопатия — поражение тел нервных клеток (нейронов).
Разделение на аксональную и демиелинизирующую формы оправдано только на ранних стадиях, так как при прогрессировании заболевания происходит сочетанное повреждение осевых цилиндров и миелиновых оболочек. Если полинейропатия проявляется в дистальных отделах, ее называют дистальной полинейропатией. Ключевым критерием является не только дистальная локализация, но и симметричность.
Существует три типа волокон: моторные (толстые и миелинизированные), сенсорные (толстые миелинизированные, отвечающие за глубокую чувствительность) и тонкие (передающие температурную и болевую чувствительность), а также вегетативные (тонкие, без миелиновой оболочки). Мелкие сосуды нервов располагаются в эндоневрии и обеспечивают питание волокон. Процессы демиелинизации чаще возникают при аутоиммунных поражениях, тогда как токсико-дисметаболические процессы влияют на повреждение аксонов. В зависимости от типа поврежденных волокон полиневрит может проявляться сенсорными, моторными и вегетативными симптомами. В большинстве случаев затрагиваются все типы волокон, что приводит к комбинированной симптоматике.
Сенсорная полинейропатия проявляется нарушением чувствительности. Преобладание сенсорных симптомов характерно для токсических и метаболических нейропатий. Это может проявляться как повышением, так и снижением чувствительности, ощущением ползания мурашек, жжением. Сенсорная нейропатия также может проявляться онемением, покалыванием или ощущением инородного тела. Боль чаще всего наблюдается при алкогольной, диабетической, токсической, амилоидной, опухолевой и интоксикационной полинейропатиях (например, при передозировке метронидазола).
Парестезии, жжение, повышенная чувствительность и аномальные ощущения могут возникать при дефиците витамина В12, паранеопластической и хронической воспалительной демиелинизирующей нейропатии. Если поражаются волокна, отвечающие за глубокую чувствительность, у пациента может развиться так называемая сенситивная атаксия — шаткость походки. Двигательные нарушения преобладают при диабетической, дифтерийной, свинцовой нейропатии, синдроме Гийена-Барре и болезни Шарко-Мари-Тута. Двигательные нарушения могут проявляться периферическими тетрапарезами, начинающимися со стоп. В процесс также вовлекаются мышцы туловища и шеи, а в некоторых случаях может возникнуть бибрахиальный паралич (поражение обеих рук).
Сенсомоторная полинейропатия характеризуется поражением как сенсорных, так и моторных нервов. Примеры таких нейропатий включают диабетическую и алкогольную. Сенсомоторная полинейропатия также может развиваться при дефиците витамина В1 и по симптоматике напоминать алкогольную и диабетическую формы. Мотосенсорная полинейропатия проявляется преобладанием двигательных расстройств и чаще всего имеет наследственный характер. Наследственная мотосенсорная полинейропатия (болезнь Шарко–Мари–Тутса) обусловлена мутациями в 60 генах и имеет хроническое прогрессирующее течение. Она проявляется в двух формах — демиелинизирующей (I тип, наиболее распространенная) и аксональной (II тип), что устанавливается при электронейромиографическом исследовании.
Первый тип заболевания начинается в детском возрасте — проявляется слабостью в стопах, а затем медленно прогрессирует атрофия мышц ног («ноги аиста»).
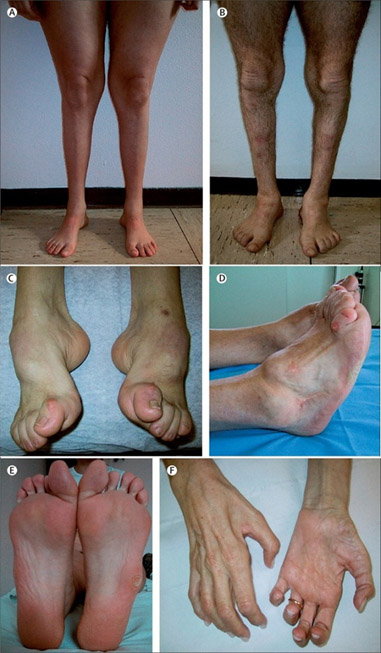
Атрофия мышц кистей присоединяется позднее. У пациентов наблюдаются нарушения чувствительности по типу «перчаток» и «носков», включая вибрационную, болевую и температурную чувствительность. Также наблюдается выпадение глубоких рефлексов с сухожилий. В некоторых случаях единственными признаками у всех членов семьи, являющихся носителями заболевания, являются деформации стоп (высокий свод) и молоткообразная деформация пальцев ног. У некоторых пациентов можно пальпировать утолщенные нервы.
Развивается сегментарная демиелинизация, что приводит к замедлению скорости проведения импульсов. Заболевание прогрессирует медленно и не влияет на продолжительность жизни. Второй тип заболевания прогрессирует еще медленнее, и слабость развивается на поздних стадиях. Скорость проведения возбуждения почти нормальна, но амплитуда потенциала действия чувствительных волокон снижена. При проведении биопсии отмечается аксональная дегенерация.
Вегетативные симптомы при любом виде нейропатии делятся на висцеральные, вазомоторные и трофические. Из висцеральных наиболее часто встречаются кардиальные (гипотензия при смене положения тела, фиксированный пульс, который не меняется при физической нагрузке и глубоком дыхании), гастроинтестинальные (нарушение моторики ЖКТ), урогенитальные, нарушения потоотделения, респираторные симптомы, изменения терморегуляции и зрачковых реакций.
К вегетативно-трофическим симптомам относятся истончение кожи, деформация ногтей, образование язв и появление артропатий. Вазомоторные симптомы проявляются изменением температуры кожи кистей и стоп, отечностью, мраморной окраской.
Приобретенная полинейропатия нижних конечностей связана с соматическими и эндокринными заболеваниями, а также интоксикациями, включая эндогенные (патология почек, печени, поджелудочной железы). Таким образом, полиневрит нижних конечностей имеет различные причины, что отражает код по МКБ-10.
Полинейропатия верхних конечностей характерна для синдрома Льюиса-Самнера. Заболевание начинается со слабости и потери чувствительности сначала в ногах, а в развернутой стадии наблюдается нейропатия верхних и нижних конечностей. У пациентов появляется тремор пальцев кисти, а затем выраженная слабость в кистях, что затрудняет выполнение обычных действий, таких как готовка, прием пищи и завязывание шнурков.
У 5-25% пациентов отмечается нарушение иннервации мочевого пузыря и расстройства мочеиспускания. Постепенное вовлечение нервов верхних конечностей наблюдается при сахарном диабете, алкоголизме и онкологических заболеваниях. При всех этих состояниях процесс начинается с нижних конечностей, а затем вовлекаются кисти, предплечья и туловище.
Нейропатии профессионального генеза, связанные с воздействием вибрации, ультразвука или функционального перенапряжения, также проявляются поражением верхних конечностей. При воздействии локальной вибрации обычно развивается периферический ангиодистонический синдром: ломящие, ноющие, тянущие боли в руках, которые беспокоят по ночам или в состоянии покоя. Боли сопровождаются ощущением ползания мурашек и зябкостью кистей. Также характерны внезапные приступы побеления пальцев рук.
При воздействии ультразвука типичными являются чувствительные нарушения и вегетативно-сосудистые расстройства. Через 3-5 лет работы с ультразвуком у пациентов появляются парестезии рук, онемение пальцев и повышенная чувствительность к холоду. Вегетативно-чувствительный полиневрит проявляется снижением болевой чувствительности в виде «коротких перчаток», а на поздних стадиях — «высоких перчаток». У пациентов наблюдается пастозность кистей и ломкость ногтей. При физическом перенапряжении рук, воздействии неблагоприятных микроклиматических условий на производстве, работе с охлаждающими жидкостями и растворителями также развивается вегетативно-сосудистая невропатия верхних конечностей. Следует отметить, что симптомы и лечение полинейропатии нижних и верхних конечностей не имеют значительных различий.
Полинейропатия — это заболевание, о котором многие люди слышали, но не все понимают его природу и последствия. В разговорах часто упоминаются симптомы, такие как онемение, покалывание и слабость в конечностях. Люди делятся своими переживаниями о том, как это влияет на их повседневную жизнь, затрудняя выполнение привычных действий. Некоторые отмечают, что лечение требует времени и терпения, а также изменения в образе жизни. В социальных сетях можно встретить множество историй о том, как пациенты находят поддержку в сообществах, где обмениваются опытом и советами. Многие подчеркивают важность ранней диагностики и обращения к специалистам, чтобы предотвратить прогрессирование заболевания. В целом, полинейропатия становится темой активных обсуждений, где люди ищут не только информацию, но и эмоциональную поддержку.
https://youtube.com/watch?v=TNXmWlMk7lw
Диабетическая полинейропатия
Диабетическая полинейропатия является наиболее распространенной формой полинейропатий. Согласно международной классификации болезней (МКБ-10), ей присвоен код G63.2. Эта патология наблюдается у каждого второго пациента с диабетом. У 4% больных она проявляется уже через 5 лет после начала заболевания. Частота поражений периферической нервной системы напрямую зависит от продолжительности диабета, его тяжести и возраста пациента.
В большинстве случаев диабетическая нейропатия проявляется в виде дистальной симметричной сенсорной формы, которая характеризуется медленным прогрессированием и возможным присоединением моторных нарушений. Начальные симптомы нейропатии включают утрату вибрационной чувствительности и снижение рефлексов (коленных и ахилловых). Параллельно развивается интенсивный болевой синдром, который усиливается в ночное время.
Поскольку в патологический процесс вовлекаются длинные нервные волокна, симптомы сначала проявляются в области стоп, а затем распространяются на более верхние участки ног. Характерно поражение различных типов нервных волокон. Боли, жжение и снижение температурной чувствительности указывают на повреждение тонких сенсорных волокон. При поражении толстых сенсорных волокон наблюдается снижение вибрационной чувствительности и проводимости, а также ослабление рефлексов. Вовлечение вегетативных волокон может проявляться снижением артериального давления, нарушением сердечного ритма и изменениями в потоотделении. Моторная полинейропатия встречается реже и сопровождается амиотрофией: атрофией мышц стопы и перераспределением тонуса сгибателей и разгибателей пальцев, что приводит к формированию молоточкообразной деформации пальцев.
Основные препараты, используемые для лечения, включают Тиоктовую кислоту, Мильгамму и Гапагамму. Более детально о лечении будет рассказано ниже.
Алкогольная полинейропатия
Данный тип нейропатии развивается постепенно и представляет собой токсическую полинейропатию нижних конечностей. В этом случае наблюдается прямое токсическое влияние этанола на обмен веществ в нервных клетках. Токсическая полинейропатия проявляется поражением тонких нервных волокон, а при обследовании фиксируется аксональный тип повреждения.
Основными симптомами являются нарушения чувствительности и болевые ощущения. Также наблюдаются вазомоторные и трофические расстройства, такие как гипергидроз, отеки ног, изменения цвета кожи и температуры. Эти проявления характерны для алкогольного полиневрита. Симптоматика и подходы к лечению схожи с диабетической нейропатией, однако особое внимание следует уделить корсаковскому синдрому, который часто сопровождает алкогольную невропатию.
Корсаковский синдром — это расстройство памяти, при котором пациент не способен запомнить текущие события и испытывает дезориентацию, но сохраняет воспоминания о прошлых событиях. Алкогольные нейропатии рассматриваются как форма алиментарных нарушений, так как они связаны с нехваткой витаминов (в основном группы В, А, РР и Е) из-за воздействия этанола. Протекание болезни имеет регрессирующий характер. Более подробная информация о лечении будет представлена в соответствующем разделе. Алкогольная полинейропатия имеет код по МКБ-10 G62.1.
https://youtube.com/watch?v=dT7u64jLT54
Дисметаболическая полинейропатия
Помимо диабетической и алкогольной нейропатии, о которых говорилось ранее, дисметаболическая нейропатия также включает в себя состояния, возникающие при серьезных заболеваниях почек и печени, а также при амилоидозе.
Печеночная нейропатия может развиваться как при хронических, так и при острых заболеваниях печени, таких как билиарный цирроз, гепатит С и алкогольный цирроз. В клинической практике чаще всего наблюдается смешанная сенсомоторная полинейропатия, сопровождающаяся энцефалопатией. Вегетативные расстройства проявляются в виде гипотензии при изменении положения тела и нарушениями моторики желудочно-кишечного тракта.
Уремическая нейропатия затрагивает около половины пациентов с хронической почечной недостаточностью. Для этого типа характерны симметричные сенсорные и сенсомоторные нарушения. Заболевание начинается с синдрома «беспокойных ног» и болезненных судорог, а затем добавляются жжение и онемение в ногах. Гемодиализ в целом оказывает положительное влияние, однако у 25% пациентов наблюдается усиление сенсорных симптомов.
Алиментарные нейропатии возникают из-за нехватки витаминов В, А и Е в рационе, что может быть следствием недоедания или нарушенного всасывания. Это состояние часто встречается у пациентов после гастрэктомии (удаления желудка), а также при заболеваниях почек, печени, поджелудочной железы и щитовидной железы. В клинической картине преобладают парестезии и жжение в ногах, а также снижение коленных и ахилловых рефлексов. У пациентов может развиваться атрофия мышц в дистальных отделах ног, при этом двигательные нарушения не являются характерными. У 50% больных могут возникать сердечно-сосудистые проблемы, такие как кардиомегалия, аритмия, отеки, гипотензия, анемия, стоматит, потеря веса, глоссит, дерматит, понос и атрофия роговицы.
Амилоидная нейропатия наблюдается у пациентов с наследственным амилоидозом. Этот тип нейропатии проявляется болевым синдромом и нарушениями температурной чувствительности в ногах. Моторные и трофические расстройства развиваются на более поздних стадиях заболевания.
Демиелинизирующая полинейропатия
Наличие миелина в оболочке нервов играет ключевую роль в обеспечении изоляции и ускорении передачи нервных импульсов. Эта оболочка является наиболее уязвимой частью периферического нерва. Она может пострадать как в результате разрушения миелина, так и при недостаточном его синтезе. В случае разрушения миелиновой оболочки основную роль играют токсические и иммунные механизмы, что означает, что повреждение происходит в результате аутоиммунной или метаболической атаки. Недостаток витаминов и обменные нарушения могут привести к снижению синтеза миелина.
Термин «демиелинизирующая» указывает на повреждение миелиновой оболочки. В этом случае происходит демиелинизация нервных волокон, при этом осевые цилиндры остаются неповрежденными. Миелинопатии характеризуются периодическими обострениями, симметричностью процесса, гипотрофией мышц и потерей рефлексов. Болевая гипо- или гиперестезия выражена умеренно. Если устранить воздействие повреждающего фактора, миелиновая оболочка может восстановиться в течение 1,5-6 месяцев. Диагноз ставится на основе электронейромиографического исследования, которое показывает снижение проводимости нервных импульсов.
Если заболевание длится до двух месяцев, его классифицируют как острое. Острая воспалительная демиелинизирующая полинейропатия, известная также как синдром Гийена-Барре (или острая постинфекционная полирадикулонейропатия), проявляется прогрессирующей мышечной слабостью, снижением рефлексов и нарушением чувствительности. У некоторых пациентов может развиться тяжелая острая воспалительная нейропатия.
Ранние клинические проявления включают мышечную слабость и легкие расстройства чувствительности. Заболевание имеет монофазное течение: все симптомы развиваются в течение 1-3 недель, затем наступает фаза «плато», после которой начинается регресс симптомов. Однако в острую фазу могут возникнуть серьезные осложнения, такие как тяжелые двигательные нарушения, включая параличи и слабость дыхательных мышц, что может привести к дыхательной недостаточности. Дыхательная недостаточность наблюдается у 25% пациентов и иногда является первым признаком заболевания. Риск ее развития значительно увеличивается при наличии заболеваний дыхательной системы, таких как ХОБЛ. В таких случаях пациента переводят на искусственную вентиляцию легких, а наличие бульбарных нарушений требует немедленного перехода на ИВЛ.
Хроническая воспалительная демиелинизирующая полинейропатия (ХВДП) представляет собой приобретенную аутоиммунную полинейропатию. Эта патология может возникнуть в любом возрасте, но чаще всего встречается у людей старше 48-50 лет, причем мужчины болеют чаще. Аутоиммунная нейропатия может развиться после острых респираторных вирусных инфекций, гриппа, гастроэнтерита или вакцинации. Несмотря на связь хронической воспалительной нейропатии с инфекциями, пациенты часто не могут точно указать время появления первых симптомов. Более того, у половины больных заболевание начинается незаметно, и первые симптомы являются неспецифичными, что приводит к их недооценке. У женщин заболевание может проявиться на фоне беременности (в третьем триместре) или после родов, что связано с ослаблением иммунного статуса в этот период.
Первые жалобы пациентов обычно касаются нарушения чувствительности и слабости в ногах. Двигательные нарушения преобладают над чувствительными: возникают трудности при вставании (с дивана или унитаза), ходьбе, подъеме по лестнице или в автобус, а также невозможность залезть в ванную. Эти ограничения в повседневной жизни заставляют пациентов обратиться за медицинской помощью. Симметричная слабость мышц ног прогрессирует по восходящему типу. При дальнейшем развитии заболевания вовлекаются мышцы рук, нарушается мелкая моторика — пациенты теряют возможность писать и сталкиваются с трудностями в самообслуживании. В результате они становятся малоподвижными и начинают использовать ходунки или кресла-каталки.
Существует четыре фенотипа ХВДП:
- симметричная мышечная слабость в конечностях;
- асимметричная мышечная слабость без нарушения чувствительности;
- симметричная слабость в конечностях с нарушением чувствительности;
- асимметричная мышечная слабость с нарушением чувствительности.
Хроническая воспалительная полинейропатия требует длительного лечения иммуносупрессорами, такими как кортикостероиды (преднизолон, метилпреднизолон) и цитостатики (циклофосфан). На фоне краткосрочных курсов лечения часто возникают обострения.
Токсическая полинейропатия
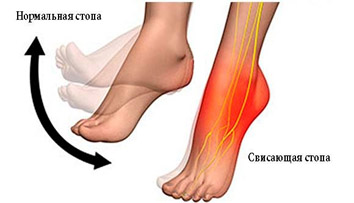
Этот тип заболевания возникает под воздействием вредных факторов на производстве, лекарственных средств, эндогенных токсинов, а также в результате отравления угарным газом. В случае отравления угарным газом нейропатия проявляется остро. Свинцовая нейропатия, напротив, развивается постепенно — в течение нескольких недель. Она характеризуется демиелинизацией и дегенерацией аксонов. Перед развитием заболевания пациенты испытывают общую слабость, включая головные боли, головокружение, повышенную утомляемость, раздражительность, проблемы со сном и ухудшение памяти. Затем появляются двигательные нарушения, которые чаще всего имеют асимметричный характер. В первую очередь страдают двигательные волокна лучевых нервов. При поражении лучевого нерва наблюдается «свисающая кисть», а если вовлекается малоберцовый нерв, то возникает «свисающая стопа». Паралич сопровождается болевыми ощущениями и нарушением чувствительности, однако изменения в чувствительности обычно незначительны. Чувствительные расстройства могут проявляться при умеренной степени отравления. Заболевание может длиться долго (иногда на протяжении нескольких лет), так как свинец выводится из организма медленно.
Мышьяковая токсическая полинейропатия развивается при многократном воздействии мышьяка. Источниками этого токсина могут быть инсектициды, медицинские препараты или красители. Профессиональная интоксикация чаще всего наблюдается у плавильщиков и протекает в легкой форме. У пациентов развивается симметричная сенсомоторная нейропатия, при которой преобладают болевые ощущения и нарушается чувствительность. Мышечная слабость чаще всего проявляется в нижних конечностях. Также наблюдаются выраженные вегетативно-трофические расстройства: сухость кожи, гиперкератоз, изменения пигментации и отеки. На ногтях могут появляться утолщения (белая поперечная полоска Месса), а у пациентов наблюдается выпадение волос. Язвы могут образовываться на деснах и небе. Диагностика включает в себя определение уровня мышьяка в волосах, ногтях и моче. Восстановление функций может занять несколько месяцев. Код по МКБ-10 для данного типа нейропатии — G62.2.
Необычно, но почки также могут быть подвержены этому заболеванию. Иннервация почек осуществляется симпатическими и парасимпатическими нервными волокнами. Симпатические нервы отходят от ганглиев симпатического ствола и начинаются в нижних грудных и верхних поясничных отделах спинного мозга, после чего входят в почечное сплетение. Это эфферентная система иннервации, по которой импульсы передаются от мозга к почкам. Нервное почечное сплетение располагается в клетчатке между почечными сосудами и надпочечником. От сплетения нервы направляются к почкам различными путями: вдоль почечной артерии, вдоль мочеточника, обвивают канальцы, образуя тонкие нервные сети. Афферентные нервные волокна передают нервные импульсы от периферии, в данном случае от почек, к мозгу.
Полиневрит почек связан с нарушением функции нервных волокон, которые обеспечивают связь между мозгом и почками. Дистрофические или воспалительные процессы в нервных волокнах почек могут развиваться в результате общей интоксикации организма или инфекционных заболеваний. Часто пиелонефрит и гломерулонефрит могут привести к полиневриту. Причинами данной патологии также могут быть травмы или злоупотребление алкоголем.
У пациентов возникают боли в пояснице, которые могут иррадиировать в бедро или область промежности, а также наблюдаются нарушения мочеиспускания.
Причины
Среди факторов, способствующих данному состоянию, можно выделить:
- Сахарный диабет.
- Избыточная масса тела и гипертриглицеридемия повышают вероятность развития нейропатии даже при отсутствии диабета.
- Метаболический синдром. Он также служит фоном для возникновения сенсорной нейропатии. Инсулинорезистентность, являющаяся одним из признаков метаболического синдрома, может привести к повреждению периферических нервных волокон.
- Гипотиреоз.
- Гипертиреоз.
- Токсические факторы. К ним относятся алкоголь, фосфид цинка, мышьяк, свинец, ртуть, таллий, а также некоторые медикаменты ( эметин, висмут, золотые соли, мелфалан, циклофосфамид, пенициллин, статины, сульфаниламиды, бортезомиб, леналидомид, изониазид, антибиотики, левомицетин, метронидазол, нитрофураны, доксорубицин, талидомид).
- Дисметаболические факторы ( печеночная недостаточность, уремия, амилоидоз).
- Коллагенозы.
- Злокачественные опухоли.
- Авитаминоз. Хронический недостаток витамина В1 может привести к сенсорно-моторной нейропатии. Дефицит витамина В6 вызывает симметричную сенсорную нейропатию, сопровождающуюся онемением и парестезиями. Недостаток витамина В12 проявляется подострой дегенерацией спинного мозга и сенсорной периферической нейропатией (онемение и утрата сухожильных рефлексов).
- Инфекционные агенты. Известны случаи нейропатий при дифтерии, лепре, СПИДе, ботулизме, вирусных инфекциях, инфекционном мононуклеозе, сифилисе, туберкулезе, септицемии. Дифтерийная полинейропатия возникает из-за токсического воздействия коринебактерии дифтерии. Разрушение миелина начинается с терминальных разветвлений нервов, проявляясь парезом конечностей, отсутствием рефлексов и последующими нарушениями чувствительности. Нейропатия при СПИДе наблюдается у 30% пациентов и проявляется симметричной сенсорной формой из-за поражения аксонов. Сначала теряется вибрационная чувствительность, затем появляется выраженный болевой синдром.
- Системные заболевания. Наиболее часто нейропатии развиваются при системной красной волчанке, узелковом периартериите, склеродермии, саркоидозе, амилоидозе, ревматоидном артрите.
- Паранеопластические процессы. Нейропатии этого типа встречаются редко и проявляются как моторными, так и сенсорными нарушениями. Неврологический дефицит развивается подостро.
- Аллергические реакции (пищевая аллергия, сывороточная болезнь).
- Аутоиммунные заболевания. К ним относятся хроническая воспалительная демиелинизирующая нейропатия и синдром Гийена-Барре.
- Наследственные факторы. Мотосенсорная нейропатия I и II типа.
- Воздействие физических факторов: холод, шум, вибрация, интенсивные физические нагрузки, механические травмы.
Симптомы полинейропатии
Клинические симптомы зависят от того, какие волокна поражены. В этой связи выделяют моторные (двигательные), сенсорные и вегетативные проявления, которые могут проявляться как на верхних, так и на нижних конечностях, а также иметь симметричный или асимметричный характер.
Двигательные расстройства могут включать: тремор, различные виды параличей и парезов, фасцикуляции, снижение мышечного тонуса (миотония), мышечную слабость (чаще всего выраженную в разгибателях), атрофию мышц и гипофлексию. В тяжелых случаях пациенты могут утрачивать способность удерживать предметы в руках, а также самостоятельно стоять и передвигаться.
Сенсорные изменения могут проявляться в виде: парестезий, снижения тактильной и болевой чувствительности, утраты мышечной проприорецепции, что приводит к неустойчивости при ходьбе.
Вегетативные расстройства могут включать: тахикардию, гиперактивный мочевой пузырь, повышенную потливость конечностей, колебания артериального давления, отеки конечностей, истончение кожи, трофические язвы, а также изменения в цвете кожи и температуре. Часто полинейропатии проявляются сочетанием всех трех типов нарушений, но с преобладанием одного из них.
Симптомы алкогольного полиневрита
Алкогольный полиневрит характеризуется появлением парестезий в дистальных частях конечностей, которые имеют симметричный характер. У пациентов наблюдаются боли в ногах, степень которых может варьироваться. Часто возникают внезапные непроизвольные болезненные сокращения мышц и дизестезии, то есть аномальные ощущения. Также отмечается снижение температурной, вибрационной и болевой чувствительности в дистальных отделах, умеренная атрофия мышц голеней и утрата рефлексов, таких как ахилловый и коленный.
С течением времени алкогольная полинейропатия нижних конечностей может сопровождаться слабостью и парезом конечностей. В частности, при поражении малоберцового нерва возникает перонеальная или петушиная походка, что связано с отвислой стопой.
Быстро развиваются гипотония и атрофия парализованных мышц. Сухожильные рефлексы могут быть изначально повышенными, но со временем снижаются или полностью исчезают. Вегетативно-трофические расстройства проявляются изменением цвета кожи, гиподрозом (уменьшением потоотделения) на кистях и стопах, а также выпадением волос в области голеней. Алкогольная нейропатия может сочетаться с мозжечковой атаксией и эпилептическими припадками.
При хроническом алкоголизме с периодическими запоями алкогольная болезнь проявляется не только полинейропатией, но и нарушением всасывания витамина В1, который играет важную роль в метаболизме нейронов, передаче возбуждения в центральной нервной системе и синтезе ДНК. Вопросы лечения будут рассмотрены в соответствующем разделе.
Диабетическая полинейропатия нижних конечностей
Существует два основных клинических типа:
- острая болевая сенсорная (чувствительная);
- хроническая дистальная сенсомоторная.
Острая форма заболевания возникает в результате повреждения тонких волокон, которые не имеют миелиновой оболочки. Сенсорная полинейропатия нижних конечностей проявляется внезапно, и на первый план выходят такие симптомы, как дистальные парестезии, жжение, гиперестезия, прострелы, нейропатические боли и резкие боли в конечностях. Болевые ощущения усиливаются в состоянии покоя и ночью, а в течение дня становятся менее выраженными при физической активности. Легкое прикосновение одежды может значительно увеличить болевые ощущения, в то время как грубое воздействие не вызывает никаких ощущений. Сухожильные рефлексы остаются в норме. Также могут наблюдаться изменения температуры кожи, ее цвета и увеличение локального потоотделения.
Хроническая дистальная сенсомоторная форма развивается постепенно. Нарушения чувствительности могут сочетаться с умеренными двигательными и трофическими расстройствами. В начале заболевания пациенты ощущают онемение, зябкость и парестезии в пальцах стоп, которые со временем распространяются на всю стопу и голени, а позже затрагивают и кисти рук. Симметричные нарушения болевой, тактильной и температурной чувствительности отмечаются в области «носков» и «перчаток». При тяжелом течении нейропатии может наблюдаться поражение нервов туловища, что приводит к снижению чувствительности кожи живота и груди. Ахилловы рефлексы могут снижаться или полностью исчезать. Если вовлекаются ветви большеберцового или малоберцового нервов, это может привести к атрофии мышц и формированию «отвисающей» стопы.
Часто возникают трофические расстройства: сухость и истончение кожи, изменение ее цвета, похолодание стоп. Из-за снижения чувствительности пациенты могут не замечать потертости, мелкие травмы и опрелости, которые могут перерасти в трофические язвы и привести к диабетической стопе.
Диабетическая полинейропатия, осложненная инфекцией при травмах, может стать причиной ампутации конечности. Болевой синдром также может вызывать неврозоподобные и депрессивные расстройства.
Анализы и диагностика
Диагностика полинейропатии начинается с тщательного сбора анамнеза. Врач обращает внимание на принимаемые пациентом медикаменты, перенесенные инфекционные заболевания, условия труда, возможный контакт с токсичными веществами и наличие соматических заболеваний. Также важно выяснить, были ли случаи поражения периферической нервной системы у близких родственников. Учитывая распространенность алкогольной полинейропатии, необходимо узнать о потреблении алкоголя пациентом, чтобы исключить хроническую интоксикацию этанолом.
Следующий этап диагностики включает:
- Электронейромиографию. Это самый чувствительный метод, позволяющий выявить даже субклинические формы заболевания. Стимуляционная электронейромиография помогает оценить скорость передачи импульсов по чувствительным и моторным волокнам, что важно для определения типа поражения (аксонопатия или демиелинизация). Скорость проведения импульсов точно указывает на степень повреждения: замедленная скорость или блокировка свидетельствуют о повреждении миелиновой оболочки, а снижение уровня импульсов указывает на аксональную дегенерацию.
- Оценка ахилловых и коленных рефлексов для анализа моторной функции.
- Исследование спинномозговой жидкости. Этот анализ необходим при подозрении на демиелинизирующую нейропатию, а также при инфекционных или неопластических процессах.
- Тестирование мышечной силы, выявление фасцикуляций и судорожной активности мышц. Эти исследования помогают определить повреждение двигательных волокон.
- Оценка состояния чувствительных волокон. Проверяется способность пациента ощущать вибрации, прикосновения, температуру и боль. Для оценки болевой чувствительности используется укол большого пальца иглой. Температурную чувствительность определяют с помощью инструмента Tip-therm (разница в ощущении тепла и холода), а вибрационную — камертоном или биотезиометром.
- Лабораторные исследования: клинический анализ крови, определение гликированного гемоглобина, уровень мочевины и креатинина, печеночные пробы и ревмопробы. Токсикологический скрининг проводится при подозрении на интоксикацию.
- Биопсия нервов. Этот метод используется редко для подтверждения наследственных полинейропатий, а также поражений при саркоидозе, амилоидозе или лепре. Процедура ограничена из-за своей инвазивности, возможных осложнений и побочных эффектов.
Лечение полинейропатии
В некоторых случаях устранение первопричины заболевания является ключевым аспектом терапии. Например, при алкогольной нейропатии необходимо полностью исключить употребление алкоголя. В случае токсической формы важно избегать контакта с вредными веществами или прекратить прием медикаментов, обладающих нейротоксическим эффектом. Лечение хронических нейропатий, таких как диабетическая, алкогольная и уремическая, направлено на снижение выраженности симптомов и замедление их прогрессирования.
Общие цели лечения включают:
- улучшение кровообращения;
- облегчение болевого синдрома;
- снижение окислительного стресса;
- восстановление поврежденных нервных волокон.
Препараты для терапии полинейропатии нижних конечностей можно классифицировать на несколько групп:
- витамины;
- антиоксиданты (препараты липоевой кислоты);
- вазоактивные средства ( Трентал, Сермион, Алпросталн, Вазапростан);
- средства для симптоматического лечения боли (нестероидные противовоспалительные препараты, местные анестетики — гели и кремы с лидокаином, антиконвульсанты).
При нейропатиях предпочтение отдается витаминам группы В, которые способствуют метаболическим процессам, улучшают аксональный транспорт и миелинизацию. Витамин В1, находящийся в мембранах нейронов, влияет на регенерацию нервных волокон и обеспечивает энергетические процессы в клетках. Его дефицит может привести к нарушениям обмена веществ в нейронах, проблемам с передачей сигналов в ЦНС, поражению периферической нервной системы и снижению чувствительности к холоду, а также болям в икроножных мышцах. Витамин В6 обладает антиоксидантными свойствами и необходим для синтеза белков в осевых цилиндрах. Цианокобаламин важен для образования миелина, оказывает анальгезирующее действие и влияет на обмен веществ. Поэтому витамины группы В называют нейротропными. Наиболее эффективна их комбинация. Среди поливитаминных препаратов можно выделить Нейромультивит, Нейробион, Витаксон, Комбилипен Табс, Нейрогамма, Полинервин, Юнигамма.
Исследования показывают, что использование витаминов группы В играет важную роль в терапии нейропатической боли. Также существуют препараты, в которых витамины группы В комбинируются с диклофенаком ( Нейродикловит, Клодифен Нейро). Такая комбинация эффективно снижает болевые ощущения у пациентов с различными формами полинейропатии.
Среди антиоксидантов для лечения заболеваний периферических нервов применяются препараты α-липоевой кислоты, которые комплексно воздействуют на эндоневральный кровоток, устраняют оксидативный стресс и улучшают кровообращение. Препараты липоевой кислоты ( Тиогамма Турбо, Тиоктацид, Берлитион, Альфа-Липон, Диалипон, Эспа-Липон) также уменьшают нейропатическую боль, что делает их универсальными средствами для лечения полинейропатии любого происхождения. В комплексной терапии обязательно используются препараты, улучшающие кровообращение — Трентал, Сермион.
Для купирования боли традиционно применяются нестероидные противовоспалительные средства ( Ибупрофен, Диклофенак, Кеторолак, Кетотифен, Целебрекс), а местно можно использовать гели с лидокаином. Кроме того, оправдано применение антиконвульсанта Габагаммы (900-3600 мг в сутки).
Препарат Нуклео ЦМФ Форте, участвующий в синтезе фосфолипидов (основных компонентов миелиновой оболочки), способствует улучшению регенерации при повреждениях периферических нервов. Он также восстанавливает проведение импульсов и мышечную трофику.
Для лечения диабетической полинейропатии применяются следующие препараты:
- Препараты α-липоевой кислоты, такие как Тиоктацид, назначаются по 600 мг в сутки и оказывают выраженный клинический эффект. Уже через 3 дня лечения у пациентов уменьшаются боли, жжение, онемение и парестезии. Прием в дозе 600 мг в сутки в течение 14 дней улучшает чувствительность к инсулину у больных со сниженной толерантностью к глюкозе. В тяжелых случаях назначают 3 таблетки Тиоктацида по 600 мг в течение 14 дней, после чего переходят на поддерживающую дозу — одну таблетку в сутки.
- Актовегин обладает антиоксидантным и антигипоксическим действием, улучшает микроциркуляцию и оказывает нейрометаболическое действие. При лечении диабетической нейропатии назначается 20% инфузионный раствор Актовегина, который вводится в течение 30 дней. Затем рекомендуется прием таблеток по 600 мг 3 раза в день в течение 3-4 месяцев, что способствует уменьшению неврологических симптомов и улучшению проводимости.
- Важным препаратом является витаминный комплекс Мильгамма в виде инъекций и драже Мильгамма композитум. Курс лечения включает 10 внутримышечных инъекций, а для поддержания эффекта используется Мильгамма композитум — в течение 1,5 месяцев по 1 драже 3 раза в день. Повторные курсы лечения этими препаратами проводятся 2 раза в год, что позволяет достичь ремиссии.
- Для лечения болевой формы часто применяются антиконвульсанты: Лирика, Габагамма, Нейронтин.
- Учитывая электролитные нарушения при диабете, пациентам показаны инфузии раствора Калия и магния аспарагината, что помогает восполнить дефицит ионов и уменьшить проявления дистальной полинейропатии.
- При наличии гнойных осложнений с целью дезинтоксикации назначается Церулоплазмин 100 мг внутривенно капельно на изотоническом растворе в течение 5 дней.
Лечение токсической нейропатии при отравлениях включает детоксикационную терапию (кристаллоиды, растворы глюкозы, Неогемодез, Реосорбилакт). Как и в предыдущих случаях, назначаются витамины группы В и Берлитион. При наследственных полинейропатиях лечение носит симптоматический характер, а при аутоиммунных заболеваниях направлено на достижение ремиссии.
Народные средства могут использоваться как дополнение к основному медикаментозному лечению. Рекомендуется прием мумие, отваров трав (корень девясила, лопуха, календула), а также местное применение ванночек с отваром сосновой хвои. На форумах, посвященных лечению диабетической нейропатии, многие делятся опытом, советуя тщательно ухаживать за стопами и носить удобную ортопедическую обувь. Эти меры помогут предотвратить появление мозолей, натоптышей и потертостей, что снизит риск микротравм.
Особое внимание следует уделять чистоте стоп, чтобы избежать условий для размножения бактерий и их инфицирования. Любую, даже незначительную рану или потертость необходимо сразу обработать антисептиком. В противном случае микротравма может привести к гангрене, что иногда происходит стремительно — в течение трех суток. Носки следует менять ежедневно, они должны быть хлопковыми, а резинка не должна слишком сильно сжимать голень и нарушать кровообращение.
Лекарства
Тиоктацид, Берлитион, Актовегин, Мильгамма, Нейровитан, Габагамма, Нимесулид, Целебрекс
- Антиоксиданты: Тиогамма Турбо, Тиоктацид, Берлитион, Альфа-Липон, Диалипон, Эспалипон, Актовегин.
- Витамины: Нейровитан, Нейрорубин, Нейродикловит, Нейробион, Мильгамма, Мильгамма композитум, Ретинола Ацетат.
- Обезболивающие: Трамадол, Залдиар.
- Противосудорожные средства: Лирика, Габагамма, Нейронтин.
- Нестероидные противовоспалительные средства: Диклоберл ретард, Нимесулид, Целебрекс, Ибупрофен, Диклофенак, Кеторолак, Кетотифен, Ксефокам рапид.
Процедуры и операции
В подостром и восстановительном периодах при различных формах полинейропатий используются следующие методы лечения:
- электронейростимуляция;
- аппликации с парафином и озокеритом;
- массаж;
- гальванотерапия;
- магнитотерапия;
- вихревые ванны;
- грязелечение;
- дарсонвализация;
- гипербарическая оксигенация;
- акупунктура;
- лазеротерапия;
- ультразвуковая терапия.
Гипербарическая оксигенация осуществляется в течение 60 минут при давлении 1,25 атмосферы. Общее количество сеансов составляет от 8 до 12. После 3-4 процедур у пациентов наблюдается снижение болевого синдрома, и они начинают передвигаться самостоятельно. Рекомендуется лечебная физкультура, которая помогает поддерживать мышечный тонус и предотвращает развитие контрактур. В случаях дыхательных нарушений, таких как синдром Гийена–Барре или дифтерийная полинейропатия, может потребоваться искусственная вентиляция легких.
Диета
Диета 9-й стол
- Эффективность: лечебный результат через 14 дней
- Сроки: на постоянной основе
- Стоимость продуктов: 1400 — 1500 рублей в неделю
При диабетической нейропатии пациентам рекомендуется придерживаться стола, соответствующего основному заболеванию — Диета №9. В этом рационе необходимо ограничить потребление углеводов (особенно простых), а также животных жиров и продуктов, содержащих холестерин.
Профилактика
Поскольку полиневриты являются следствием других заболеваний, терапия основного недуга играет ключевую роль в профилактике этого состояния. Ярким примером служит сахарный диабет — тщательный мониторинг и поддержание уровня сахара в пределах нормы предотвращает развитие ранних и тяжелых форм нейропатии.
Последствия и осложнения
- язвенные повреждения стопы;
- некроз и гангрена (синдром диабетической стопы);
- ампутация конечностей;
- деформации стоп;
- нарушения подвижности;
- утрата функции конечностей;
- мышечная слабость;
- атрофия мышечной ткани.
Прогноз
При условии правильного диагноза и своевременного лечения прогноз для многих нейропатий оказывается положительным. Восстановительные процессы в нервных волокнах включают ремиелинизацию, аксональную регенерацию, а также коллатеральную реиннервацию при частичном повреждении нервов. Длительность восстановления варьируется: ремиелинизация занимает от 2 до 12 недель, в то время как коллатеральная иннервация формируется за 1-1,5 месяца. Для аксональной регенерации важно, чтобы базальная мембрана оставалась неповрежденной. Прогноз при хронической воспалительной полиневропатии считается благоприятным, так как большинство пациентов (70–80%) демонстрируют хороший ответ на терапию и достигают устойчивой ремиссии. При длительном лечении (6-12 месяцев) ремиссия может длиться 5 лет и более.
Что касается диабетической нейропатии, то прогноз можно считать условно неблагоприятным, поскольку это заболевание хроническое и медленно прогрессирует. Восстановление дегенеративных изменений нервных волокон при сахарном диабете происходит крайне плохо или вовсе невозможно. Прогноз ухудшается, если у пациента наблюдается кардиальная вегетативная (автономная) периферическая недостаточность. Серьезные нарушения вегетативной иннервации сердечно-сосудистой системы значительно увеличивают риск желудочковых аритмий (фибрилляций желудочков) на 50%, что негативно сказывается на продолжительности жизни и повышает смертность среди пациентов.
Если говорить об острых воспалительных нейропатиях, развившихся после инфекционных заболеваний, то прогноз варьируется в зависимости от тяжести основного заболевания, предшествующего полинейропатии, например, гриппа, кори, паротита, инфекционного мононуклеоза, дифтерии, ВИЧ-инфекции, боррелиоза или лепры.
Дифтерийные периферические нейропатии возникают через 1-2 недели после начала заболевания и проявляются парезами конечностей, чаще всего в нижних конечностях. Также наблюдаются нарушения поверхностной чувствительности. Восстановление утраченных функций происходит постепенно, в течение года. Двигательные и чувствительные нарушения редко приводят к моторному дефициту.
ВИЧ-ассоциированная нейропатия чаще всего проявляется симметричной слабостью в ногах. У 60% пациентов наблюдаются парезы в нижних конечностях, а ахилловы рефлексы могут отсутствовать. Высокоактивная антиретровирусная терапия способствует относительному улучшению неврологической симптоматики.
Лепрозные полинейропатии чаще всего встречаются на территории Беларуси. Сначала наблюдается потеря поверхностной чувствительности (болевой и температурной) в местах проявления лепры на коже. По мере прогрессирования заболевания развиваются мышечные атрофии в области основания большого пальца кисти, а также межкостных мышц и возникают контрактуры кистей. Поскольку основное заболевание прогрессирует, периферические нейропатии могут приводить к серьезным двигательным нарушениям.
Боррелиозные нейропатии проявляются парестезиями и болями в конечностях, а позже может развиться атрофия мышц. При этом руки, как правило, поражаются сильнее — глубокие рефлексы могут отсутствовать. На ногах сохраняются ахилловы и коленные рефлексы. Несмотря на регрессирование болезни, часто остаются остаточные нарушения движений.
Список источников
- Морозова О.Г. Полинейропатии в практике соматической медицины // Внутренняя медицина. 2007. Вып. 4 (4). С. 37–39.
- Воробьева О.В. Полинейропатии. Роль альфа-липоевой кислоты в лечении полинейропатий, связанных с соматическими заболеваниями // Здоровье Украины. 2007. Вып. 6/1. С. 52–53.
- Левин О.С. Полинейропатии. Клиническое руководство. – Москва: ООО Медицинское информационное агентство, 2005. – С. 496.
- Левин О.С. Полинейропатии. – Москва: Медицинское информационное агентство, 2016. 156 с.
- Бегма А.Н., Бегма И.В. Современные подходы к метаболической терапии диабетической полинейропатии. Фарматека. 2005; 12.
Рекомендации по реабилитации
Реабилитация при полинейропатии является важным этапом в восстановлении функций нервной системы и улучшении качества жизни пациента. Она включает в себя комплекс мероприятий, направленных на восстановление двигательных, сенсорных и автономных функций, а также на предотвращение осложнений, связанных с заболеванием.
Первым шагом в реабилитации является оценка состояния пациента. Это включает в себя клиническое обследование, нейрофизиологические тесты и, при необходимости, дополнительные исследования, такие как магнитно-резонансная томография (МРТ) или электромиография (ЭМГ). На основе полученных данных разрабатывается индивидуальная программа реабилитации, которая может включать следующие компоненты:
Физическая терапия
Физическая терапия играет ключевую роль в восстановлении двигательных функций. Она может включать:
- Упражнения на растяжку: помогают улучшить гибкость и предотвратить контрактуры.
- Силовые тренировки: направлены на укрепление мышц и улучшение их тонуса.
- Координационные упражнения: способствуют улучшению баланса и координации движений.
Оккупационная терапия
Оккупационная терапия фокусируется на помощи пациентам в выполнении повседневных задач. Это может включать:
- Обучение использованию вспомогательных средств для улучшения функциональности.
- Развитие навыков самообслуживания и бытовой деятельности.
- Коррекцию рабочего места для снижения нагрузки на нервную систему.
Сенсорная терапия
Сенсорная терапия направлена на восстановление чувствительности и уменьшение болевого синдрома. Она может включать:
- Тактильную стимуляцию: использование различных текстур и температур для улучшения сенсорного восприятия.
- Электростимуляцию: применение низкочастотных электрических импульсов для уменьшения боли и улучшения кровообращения.
Психологическая поддержка
Психологическая поддержка также является важной частью реабилитации. Полинейропатия может вызывать у пациентов чувство тревоги и депрессии, поэтому:
- Рекомендуется проводить занятия с психологом или психотерапевтом.
- Группы поддержки могут помочь пациентам обмениваться опытом и получать моральную поддержку.
Медикаментозная терапия
В некоторых случаях реабилитация может включать медикаментозное лечение для облегчения симптомов. Это может быть:
- Обезболивающие препараты, такие как нестероидные противовоспалительные средства (НПВС).
- Антидепрессанты и противосудорожные средства для контроля болевого синдрома.
Важно отметить, что реабилитация должна быть индивидуализирована в зависимости от причины полинейропатии, степени ее выраженности и общего состояния здоровья пациента. Регулярные занятия и соблюдение рекомендаций специалистов помогут значительно улучшить качество жизни и восстановить утраченные функции.
Вопрос-ответ
Что такое полинейропатия и какие ее основные причины?
Полинейропатия — это заболевание, при котором происходит повреждение нескольких периферических нервов. Основные причины включают диабет, алкогольную зависимость, инфекционные заболевания, токсическое воздействие (например, от химических веществ), а также наследственные факторы и аутоиммунные заболевания.
Какие симптомы могут указывать на наличие полинейропатии?
Симптомы полинейропатии могут варьироваться, но часто включают онемение, покалывание, жжение или боль в конечностях, слабость мышц, а также нарушение координации и чувствительности. В некоторых случаях могут наблюдаться изменения в работе внутренних органов.
Как проводится диагностика полинейропатии?
Диагностика полинейропатии включает сбор анамнеза, физикальное обследование и различные лабораторные тесты. Врач может назначить электромиографию (ЭМГ) и нервную проводимость для оценки состояния нервов, а также анализы крови для выявления возможных причин заболевания.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Если вы заметили онемение, покалывание или слабость в конечностях, не откладывайте визит к специалисту. Ранняя диагностика полинейропатии может значительно улучшить прогноз и помочь избежать серьезных осложнений.
СОВЕТ №2
Следите за уровнем сахара в крови. Диабет является одной из основных причин полинейропатии. Регулярное измерение уровня глюкозы и соблюдение рекомендаций врача по контролю диабета помогут снизить риск развития нервных повреждений.
СОВЕТ №3
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек, таких как курение и чрезмерное употребление алкоголя, могут помочь улучшить общее состояние нервной системы и снизить риск полинейропатии.
СОВЕТ №4
Обратите внимание на свои лекарства. Некоторые препараты могут вызывать побочные эффекты, включая полинейропатию. Обсудите с врачом все принимаемые вами лекарства и возможные альтернативы, если у вас есть подозрения на их негативное влияние на здоровье нервов.