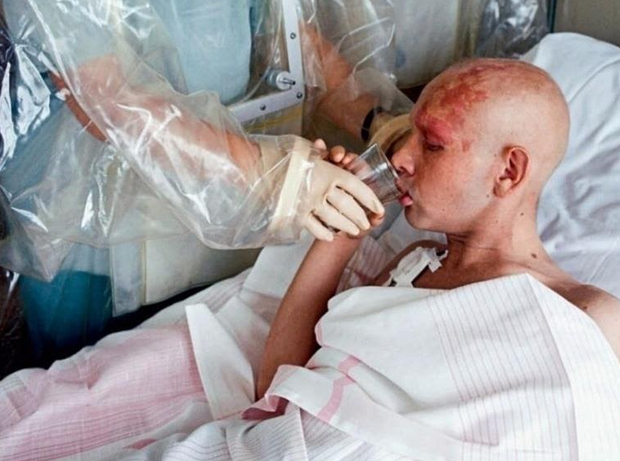
Лучевая болезнь — серьезное заболевание, возникающее из-за воздействия ионизирующего излучения на организм. Симптомы зависят от множества факторов: локализации источника облучения, типа излучения и полученной дозы. Понимание механизмов развития лучевой болезни, ее симптомов и форм, а также влияния радиации на организм важно для медицинских работников и специалистов по радиационной безопасности. Эта статья поможет читателям разобраться в теме и повысить осведомленность о последствиях облучения.
Общие сведения
На протяжении жизни на людей влияет естественная фоновая радиация. Основные источники этой радиации — радиоактивные элементы, содержащиеся в воде, почве, воздухе, строительных материалах, а также космическое излучение. Уровень естественного фона варьируется в зависимости от солнечной активности и высоты над уровнем моря.
Все живые существа, включая человека, на протяжении своей эволюции постоянно подвергались естественному радиационному воздействию и адаптировались к нему. В контексте развития заболеваний важную роль играет дополнительное облучение. В зависимости от профессии (врачи-рентгенологи, работники атомных электростанций, сотрудники горнодобывающей отрасли, военнослужащие на подводных лодках, пилоты) человек может регулярно сталкиваться с радиацией. Также медицинские рентгенологические процедуры и лечебные манипуляции связаны с дополнительным облучением. Человек получает дополнительную дозу радиации при рентгеновских исследованиях, проведении МРТ и КТ, а также при лучевой терапии, используемой для лечения онкологических заболеваний.
Ионизирующее излучение представляет собой поток гамма-лучей и различных частиц (альфа, бета, нейтронов) с высокой энергией. Гамма-излучение имеет электромагнитную природу, аналогичную свету, но обладает большей проникающей способностью. Альфа-частицы — это положительно заряженные тяжелые частицы (ядра гелия), тогда как бета-частицы представляют собой электроны, а нейтроны — нейтральные частицы, возникающие вблизи атомных реакторов. Рентгеновское излучение имеет меньшую энергию. Во время полетов на человека воздействует естественное излучение космических лучей (гамма-лучи, нейтроны, протоны), что может способствовать развитию лейкозов и опухолей. Хотя единичный перелет не окажет значительного влияния, пилоты, выполняющие частые рейсы, подвержены риску миелоидного лейкоза, меланомы и рака предстательной железы.
Важно отметить, что не всякое радиационное воздействие приводит к заболеваниям — существует зависимость от дозы и времени облучения. Радиоактивное облучение может вызывать не только острые формы заболеваний ( лучевая болезнь), но и иметь отдаленные последствия, такие как ухудшение здоровья и высокая заболеваемость раком и лейкемией в пожилом возрасте.
Что такое лучевая болезнь? Согласно определению из Википедии, это «… заболевание, возникающее при воздействии ионизирующего излучения, симптомы которого зависят от локализации источника излучения, его типа и дозы». Облучение может вызывать нарушения обмена веществ, злокачественные опухоли, лучевые повреждения кожи и хрусталика (лучевую катаракту). Последствия облучения особенно заметны на клетках, которые активно делятся, поэтому для растущего организма радиация представляет собой большую опасность, чем для взрослых.
Врачи отмечают, что лучевая болезнь является серьезным состоянием, возникающим в результате воздействия высоких доз ионизирующего излучения. Симптомы могут варьироваться от легкой тошноты и головной боли до тяжелых нарушений со стороны кроветворной системы и внутренних органов. Специалисты подчеркивают важность ранней диагностики и своевременного лечения, так как это может существенно повлиять на прогноз. Врачи также акцентируют внимание на необходимости профилактических мер, особенно в зонах с повышенным уровнем радиации. Обучение населения о рисках и симптомах лучевой болезни является важной частью медицинской практики, позволяющей снизить последствия облучения и повысить уровень безопасности.
https://youtube.com/watch?v=Px9zVsZJZAo
Патогенез
Основой радиационного воздействия является передача энергии клеткам организма. Чем глубже проникают частицы и выше их доза, тем более выражены последствия лучевой травмы. Гамма-лучи обладают высокой проникающей способностью, в то время как альфа- и бета-частицы проникают менее глубоко, но могут вызывать серьезные ожоги кожи. При попадании бета- и альфа-частиц в организм через пищу, жидкости или воздух страдают внутренние органы.
Прямое воздействие наблюдается при высоких дозах — происходит денатурация белков и разрыв связей в молекулах, что приводит к изменениям в биохимических процессах организма. Непрямое воздействие связано с гидролизом воды, необходимой для всех биохимических реакций. В результате разрушительной ионизации воды образуются отрицательно заряженные электроны, свободные радикалы, а также перекисные и гидроперекисные соединения, которые являются мощными окислителями и не встречаются в организме, нанося ему вред.
Радиочувствительность тканей зависит от количества образованных ионов воды и свободного кислорода. Наиболее чувствительными к радиации являются ткани, клетки которых активно делятся, в то время как те, которые экономно используют кислород, более устойчивы к воздействию. Клетки костного мозга занимают первое место по радиочувствительности, за ними следуют половые клетки, мышечные, а наименее чувствительными являются клетки нервной ткани. Ионизирующее излучение влияет на перестройку связей в хромосомах. В отдаленные сроки лучевой болезни могут развиваться различные соматические заболевания, такие как язвенная болезнь, гипертоническая болезнь, ишемическая болезнь сердца, преждевременное старение, деформирующий спондилез, ранний атеросклероз и ишемическая болезнь мозга.
Воздействие радиации на человеческий организм можно разделить на две основные категории:
- Соматическое воздействие радиации. Это включает в себя лучевую болезнь, локальные лучевые повреждения, опухоли, лейкозы.
- Генетическое воздействие — в этом случае радиация приводит к повреждению генетического материала.
| Стадия Лучевой Болезни | Доза Облучения (Гр) | Основные Симптомы |
|---|---|---|
| I (Легкая) | 1-2 | Тошнота, рвота (через 3-6 часов), общая слабость, головная боль, снижение аппетита. |
| II (Средняя) | 2-4 | Выраженная тошнота и рвота (через 1-3 часа), диарея, лихорадка, кровоизлияния, угнетение кроветворения. |
| III (Тяжелая) | 4-6 | Многократная рвота и диарея (через 30-60 минут), высокая температура, тяжелые кровотечения, инфекции, кома. |
| IV (Крайне тяжелая) | >6 | Молниеносное развитие симптомов, шок, кома, смерть в течение нескольких дней. |
Классификация
Воздействие ионизирующего излучения в дозе свыше 1 Гр может привести к развитию лучевой болезни, которая классифицируется на:
- Острую.
- Хроническую.
Лучевая болезнь вызывает множество обсуждений и споров среди людей, особенно в контексте её воздействия на здоровье. Многие отмечают, что симптомы, такие как усталость, тошнота и потеря аппетита, могут проявляться даже при низких дозах облучения. Люди, пережившие радиационное воздействие, делятся своими историями, подчеркивая важность ранней диагностики и лечения. Некоторые выражают опасения по поводу долгосрочных последствий, таких как рак, и призывают к более строгим мерам безопасности на атомных объектах. В то же время, другие считают, что современные технологии позволяют минимизировать риски. Обсуждения также касаются необходимости информирования населения о возможных последствиях облучения и важности научных исследований в этой области.
https://youtube.com/watch?v=6XZOk-YAqDE
Острая лучевая болезнь
Развитие острой лучевой болезни происходит под воздействием равномерного кратковременного внешнего γ- или нейтронного излучения на все органы. В зависимости от полученной дозы выделяют несколько форм этой болезни:
- костномозговая;
- переходная;
- кишечная;
- токсемическая;
- церебральная.
Формы лучевой болезни зависят от уровня дозы: костномозговая форма возникает при дозе от 1 до 6 Гр, тогда как церебральная — при дозе от 80 до 120 Гр. Доза в 1 Гр вызывает незначительные изменения, которые могут самостоятельно пройти. В зависимости от дозы выделяют 4 степени остроты лучевой болезни:
- Легкая степень проявляется при поглощенной дозе 1-2 Гр.
- Средняя степень — при дозе 2-4 Гр.
- Тяжелая степень — при дозе 4-6 Гр.
- Крайне тяжелая степень — от 6 до 10 Гр.
Каждая форма болезни имеет свои стадии. Стадии острой лучевой болезни следующие:
- Первичная реакция начинается сразу после облучения: чем сильнее воздействие, тем быстрее проявляются симптомы. У пострадавших могут возникать возбуждение или угнетение, головные боли, озноб, тошнота, рвота, понос, тремор рук, потливость. Из-за повышенной проницаемости сосудов кожа может отекать и краснеть. В первые сутки наблюдается лимфопения. Продолжительность первой стадии варьируется от нескольких часов до трех дней.
- На II стадии наблюдается мнимое улучшение состояния. Самочувствие кажется удовлетворительным, жалобы незначительны. Однако заболевание продолжает развиваться: к 5-7 дню в крови возникают лейкопения, нейтропения и анемия. Этот период может длиться до 2-3 недель, но в тяжелых случаях он может отсутствовать, переходя сразу в третью стадию.
- III стадия характеризуется ярко выраженными клиническими проявлениями. В зависимости от дозы она может развиваться через 1-3 недели, а в тяжелых случаях — сразу после первичной реакции. Клиническая картина включает усиление головных болей, нарушения сна и кровоизлияния в головной мозг. Характерно облысение, шелушение кожи, возможны пузыри и развитие гангрены. Присоединяется вторичная инфекция, могут возникать некротическая ангина, стоматит, возможен сепсис. Некрозы в кишечнике проявляются болями и поносом. Гемопоэз еще больше угнетается, появляются геморрагические явления ( кожные высыпания, кровоизлияния, кровотечения). При благоприятном течении этот период переходит в четвертый.
- IV стадия считается этапом выздоровления, который происходит постепенно и может длиться долго. Даже при средней тяжести улучшение может начаться только на втором месяце. Некоторые симптомы исчезают быстрее, в то время как другие могут сохраняться длительное время.
Хроническая лучевая болезнь
Хроническая лучевая болезнь развивается в результате длительного воздействия радиации, как непрерывного, так и фракционированного, при дозах от 0,1 до 0,5 Гр, когда суммарная доза превышает 1 Гр. При внешнем облучении в процессе болезни вовлекаются различные органы и системы. В тканях с активным клеточным обновлением, таких как костный мозг, существует возможность восстановления. В то же время в других системах организма, например, нервной, эндокринной и сердечно-сосудистой, изменения развиваются медленно и могут сохраняться на длительный срок или даже на всю жизнь. Хроническая форма, как и острая, подразделяется на три степени тяжести:
-
Легкая степень. Характеризуется незначительными изменениями в крови и обратимыми нарушениями в органах желудочно-кишечного тракта и сердечно-сосудистой системы, однако наблюдается раннее старение организма. У пациентов отмечается повышенная утомляемость и астенический синдром, ухудшение памяти и сна, а также раздражительность. Беспокоят головные боли, снижение аппетита, повышенная потливость ладоней, брадикардия и пониженное артериальное давление. Развивается умеренная лейкопения (3 10^9), изменения в форме нейтрофилов и токсическая зернистость. Прогноз благоприятный, и выздоровление возможно через 7-8 недель.
-
Средняя степень проявляется выраженными изменениями в крови, органах ЖКТ и эндокринной системе. Наиболее заметны радиационные повреждения системы кроветворения. У пациентов возникают кровоточивость десен, подкожные кровоизлияния и возможны носовые кровотечения. Из-за инфекционных осложнений могут наблюдаться летальные исходы.
-
Тяжелая степень характеризуется необратимыми изменениями во всех органах и системах, угнетением кроветворения и тяжелой дистрофией органов. В периферической крови наблюдается снижение уровня тромбоцитов, лейкоцитов и эритроцитов. У пациентов развивается геморрагический синдром и язвенно-некротические поражения слизистых. Со стороны нервной системы могут возникать энцефаломиелит и радикулоневрит. Смерть чаще всего наступает в результате инфекционных осложнений.
https://youtube.com/watch?v=fTXGtd3_4gI
Опасные и безопасные дозы радиоактивного воздействия
Радиобиологи отмечают, что для каждого человека существует свой индивидуальный уровень опасности от радиации. Исследования показывают, что среди населения 14-20% людей обладают радиоустойчивостью, 10-20% имеют повышенную чувствительность к радиации, а 10% демонстрируют сверхвысокую радиочувствительность. В отношении естественного фона, предельно допустимая однократная доза до 0,5 мкЗв/час считается безопасной для всех. Годовая доза в 3 миллизиверта, полученная от природных источников излучения, также не представляет опасности. При кратковременном воздействии допустимые уровни облучения могут достигать 10 мкЗ/ч, что не вредит здоровью (такую дозу можно получить, проходя компьютерную томографию нескольких областей).
При получении высоких доз радиации могут возникать различные лучевые повреждения. Для определения дозы, способной вызвать такие повреждения, введен термин «эффективная доза облучения». Это величина, отражающая степень радиационной опасности. Поскольку разные органы имеют различную чувствительность к радиации, эффективная доза представляет собой сумму эквивалентных доз по органам, умноженную на специальные коэффициенты для этих органов.
Эквивалентная доза учитывает воздействие радиации на организм и имеет значение в радиобиологии, тогда как эффективная доза используется для нормирования радиационного фона. Единицей измерения как эквивалентной, так и эффективной доз является зиверт. Один зиверт — это пороговая доза для возникновения острого лучевого заболевания, доза в 4 зиверта может привести к смерти, а 8 зивертов считается абсолютно летальной.
Грей — это единица измерения поглощенной дозы, отражающая всю энергию, которую объект получает при облучении. Что же происходит с человеком после радиационного воздействия?
- При поглощенной дозе от 0,05 до 1 Гр у человека в течение первых 5-6 лет могут возникнуть астения, проблемы с вниманием и памятью, а также эмоциональные расстройства. В дальнейшем могут развиться ишемическая болезнь сердца, гипертония и дисциркуляторная энцефалопатия.
- При дозе от 0,25 до 1 Гр наблюдаются изменения в крови и стойкий иммунодефицит. В первые три года после облучения у таких пациентов может развиться хронический гастрит и гастродуоденит, а затем возможны эрозивно-язвенные процессы с частыми рецидивами и кровотечениями. У этих людей также увеличивается риск заболеваний печени и желчного пузыря ( персистирующий гепатит, гепатоз, хронический холецистит, гемангиома печени).
- Поглощенные дозы в диапазоне от 1 до 7 Гр могут привести к лучевой болезни и лучевым ожогам.
- Смертельная доза составляет 6-7 Зв в час и более, что представляет опасность в случае техногенных катастроф.
Таким образом, контроль уровней облучения является важным аспектом, который необходимо осуществлять в различных условиях:
- при естественном радиационном фоне;
- при использовании источников излучения;
- в случае радиационных аварий;
- при медицинских процедурах.
Строгий контроль за дозами облучения осуществляется в отраслях, связанных с эксплуатацией источников радиации (работники урановых рудников, переработки урановых руд, атомных электростанций, медицинский персонал рентгеновских кабинетов, военнослужащие химических войск, экипажи надводных и подводных кораблей с атомными установками, а также специалисты, работающие с радионуклидными источниками на буровых скважинах).
Разработанные нормы безопасности учитывают три категории работников:
- А — лица, постоянно работающие с источниками радиации;
- Б — лица, которые могут подвергаться воздействию, но не занимающиеся непосредственно такими работами;
- В — население.
Допустимые уровни облучения и предельные дозы различаются в зависимости от рода деятельности. Например, в горнодобывающей и перерабатывающей отраслях эти категории выглядят следующим образом:
- А — персонал (горнорабочие урановых рудников);
- Б — рабочие неурановых рудников (добыча цветных металлов, золота, химического сырья, железной руды, рабочие угольных шахт и перерабатывающих предприятий);
- В — население, проживающее в данной местности.
Для каждой категории устанавливаются предельные дозы и допустимые уровни. Предельно допустимая доза — это максимальное значение эквивалентной дозы в год, которое при равномерном воздействии не приведет к изменениям в состоянии здоровья в течение следующих 50 лет.
Органы и ткани имеют различную чувствительность к радиации и делятся на группы:
- Первая группа критических органов — наиболее чувствительные к радиации. В этих тканях происходит активный митоз. К ним относятся гонады и красный костный мозг.
- Вторая группа — щитовидная железа, хрусталик, а также органы грудной и брюшной полости.
- Третья группа включает наименее радиочувствительные органы, такие как кости, кожа, кисти и стопы.
С учетом этого дополнительно измеряются годовые дозовые пределы для органов этих групп.
При проведении дозиметрического контроля у работников группы А контролируется эффективная доза за квартал, год и суммарная за весь период работы. Для учета доз у каждого работника создается карточка индивидуального учета облучения, которая хранится в течение 50 лет после увольнения.
Аналогичная карточка оформляется для каждого военнослужащего, работающего на загрязненной территории или с источниками радиации. Учет доз ведется на протяжении всей службы. При переводе военнослужащего в другое учреждение с аналогичными задачами карточка передается. Эти карточки хранятся 50 лет после завершения службы в условиях ионизирующего излучения.
Дозы облечения при исследованиях и контроль эффективных доз облучения пациентов
Рентгеновский аппарат является источником ионизирующего излучения. Рентгеновские лучи представляют собой электромагнитные волны, находящиеся между гамма-излучением и ультрафиолетом. Тем не менее, все рентгенологические исследования проводятся с использованием доз, которые не вызывают пороговых эффектов. Для человека максимальная эффективная доза в год при рентгенологических процедурах не должна превышать 1 мЗв.
Рентгенологические исследования играют важную роль и иногда являются жизненно необходимыми методами диагностики, поэтому не стоит их бояться. После проведения рентгенографии организм восстанавливается самостоятельно, так как полученные дозы облучения являются незначительными.
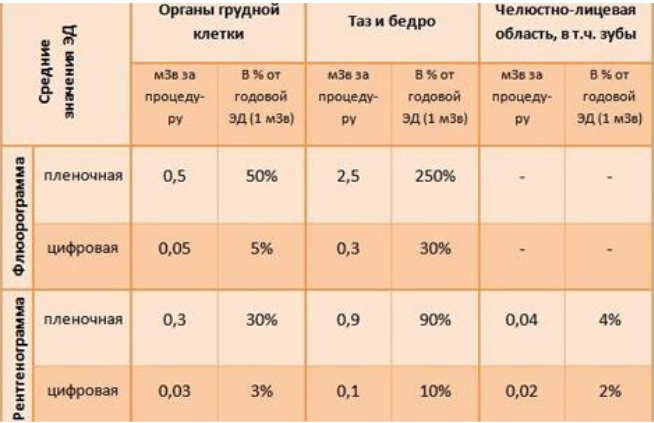
Какое обследование считается менее рискованным? При рентгенографии грудной клетки пациент получает дозу облучения в пределах 0,1-0,4 мЗв. Доза при флюорографии немного выше, чем при рентгенографии, но все равно составляет лишь 50% от годовой эффективной дозы. Как видно из представленной информации, исследования на цифровых аппаратах обеспечивают минимальную лучевую нагрузку — цифровое оборудование экспертного класса значительно снижает негативное воздействие облучения. Другие методы, такие как КТ, ПЭТ, рентгеноскопия и сцинтиграфия, имеют более высокую лучевую нагрузку. Например, доза облучения при КТ варьируется от 1 до 20 мЗв, а рентгеноскопия грудной клетки может давать 2,5-3,5 мЗв за 5 минут. При обследовании желудочно-кишечного тракта доза составляет 2-6 мЗв за 15 минут. Поэтому эти исследования должны проводиться только по строгим показаниям и не превышать установленную частоту в течение года. Все перечисленные процедуры связаны с облучением, измеряемым в миллизивертах. Напоминаем, что развитие лучевой болезни связано с дозой в 1 зиверт, поэтому ее возникновение при рентгенологических исследованиях невозможно. Однако могут иметь место бес пороговые эффекты, такие как мутации и канцерогенные изменения.
При проведении любых рентгенологических исследований необходимо фиксировать дозовые нагрузки пациента в амбулаторной карте (в «Форме учета дозовых нагрузок»). Это позволяет отслеживать общее облучение рентгеном за год и избегать его применения без необходимости, если доза приближается к годовой норме. К сожалению, это требование не всегда соблюдается, но пациент имеет право запрашивать информацию о полученной дозе, а также о предполагаемой дозе при следующем исследовании, чтобы иметь возможность отказаться от него, если это не является критически важным.
Использование облучения при лечении онкологических заболеваний
В начале XX века методы лечения онкологических заболеваний значительно расширились благодаря внедрению лучевой терапии, которая способствует улучшению качества жизни и увеличению выживаемости пациентов.
При наличии злокачественных опухолей радиотерапия приводит к уничтожению опухолевых клеток, нанося ущерб их ДНК и белкам. Особенно эффективно это лечение воздействует на клетки, которые быстро делятся. Необходимая доза облучения направляется на целевую область с помощью внешнего пучка. Разные источники излучения производят фотоны, рентгеновские лучи, γ-лучи и электроны, которые воздействуют на ткани организма.
Применение высокой локальной дозы радиации повышает эффективность терапии. Увеличение дозы облучения помогает преодолеть устойчивость опухоли, однако может привести к повреждению органов, расположенных в зоне облучения или рядом с ней.
В большинстве случаев используются дозы от 45 до 70 Гр (общая доза на протяжении всего курса радикального лечения в течение 25 дней), что обычно сопровождается минимальными осложнениями. При увеличении дозы свыше 70 Гр возрастает риск возникновения побочных эффектов — наблюдается значительное повреждение соседних органов. В то же время локальная доза в диапазоне 74-78 Гр на 30% увеличивает период без рецидивов по сравнению с дозой 64 Гр.
Причины
Лучевая болезнь возникает в результате воздействия радиации в дозах, превышающих допустимые нормы. К факторам, способствующим повреждениям, относятся альфа-частицы, нейтроны, бета-частицы, гамма-лучи и рентгеновское излучение. Нейтроны, рентгеновские и гамма-лучи приводят к развитию болезни при внешнем облучении, в то время как альфа- и бета-частицы могут вызвать поражение при попадании внутрь организма (через дыхательные пути, кожу, слизистые оболочки или пищеварительный тракт). Заболевание может проявляться как в результате однократного и кратковременного воздействия высоких доз, так и при длительном воздействии низких доз.
Высокий уровень радиации наблюдается во время испытаний ядерного оружия, при техногенных катастрофах на атомных электростанциях, а также в процессе тотального облучения в онкологии (что применяется при неоперабельных формах лимфогранулематоза и неходжкинских лимфом). Хроническая лучевая болезнь чаще всего встречается у медицинских работников, работающих в рентгенологических кабинетах и отделениях лучевой терапии. Также возможно развитие хронической формы у пациентов, которым регулярно проводятся радионуклидные и рентгенологические исследования.
Симптомы лучевой болезни
При легкой степени облучения радиацией у некоторых пострадавших симптомы могут отсутствовать, однако у большинства людей через 2 часа после воздействия наблюдаются тошнота и рвота. При облучении в дозе 0,50–0,75 Гр в ранний период возникают слабость, нестабильность пульса и давления, а также тошнота. Спустя 6-8 недель отмечается снижение уровня нейтрофилов и тромбоцитов, которые падают до нижней границы нормы.
При средней тяжести лучевой болезни основным симптомом является рвота, которая появляется через 1-3 часа после облучения и проходит через 5-6 часов. Признаки тяжелой формы лучевой болезни — это рвота, возникающая очень быстро (через 30-60 минут) и продолжающаяся до 10-12 часов. В случае крайне тяжелого облучения первичные симптомы проявляются почти сразу (через 20-30 минут). Поражение кожи проявляется в виде ожогов и лучевого дерматита, а со временем происходит выпадение волос. Через два дня наблюдается поражение костного мозга, и в крови значительно снижается количество лейкоцитов и тромбоцитов.
В клинической картине лучевой болезни преобладают симптомы, связанные с поражением костного мозга, кишечника или нервной системы. При облучении дозой от 1 до 10 Гр развивается костномозговая форма, известная как «типичная», которая сопровождается угнетением костного мозга. В этой форме четко выделяются периоды болезни: начальный, скрытый, разгара и восстановления. В начальном периоде возникают отсутствие аппетита, тошнота, рвота, понос, быстрая утомляемость, слабость, потливость, головокружение и повышение температуры. В крови наблюдается прогрессивное снижение уровня лимфоцитов. В скрытом периоде жалобы могут отсутствовать или быть незначительными — утомляемость, потливость, нарушения сна. Прогрессирует нейтропения и тромбоцитопения. Период разгара совпадает со снижением гранулоцитов до уровня ниже 1,0 10^9/л и тромбоцитов ниже 30 10^9/л. В клинической картине преобладают инфекционный и геморрагический синдромы. Инфекционный синдром проявляется резким ухудшением состояния, слабостью и головокружением. Температура повышается, появляются поты и ознобы, нарушается сон. Среди инфекционных осложнений чаще всего встречаются очаговая пневмония, некротический тонзиллит, язвенные поражения кожи, бронхит.
Характерны поражения слизистой рта и носоглотки — орофарингеальный синдром (покраснение, отечность слизистой, изъязвления и эрозии). Инфекционный процесс сдерживается, пока уровень гранулоцитов в крови остается на уровне 0,8-1,0 10^9/л. Более выраженное снижение нейтрофилов совпадает с развитием инфекционного процесса. Повышенная кровоточивость проявляется в различных формах: кровоточивость десен, носовые кровотечения, желудочные и кишечные кровотечения, кровоизлияния в кожу, слизистые и подкожную клетчатку.
Пока уровень тромбоцитов не опустится ниже критического значения 30 на 10^9/л, обширные кровотечения и кровоизлияния не возникнут.
При незначительно тяжелом течении лучевой болезни начинается период восстановления. У пострадавших восстанавливается аппетит, снижается уровень сев, нормализуется температура, исчезает кровоточивость. Постепенно восстанавливается гемопоэз: появляются ретикулоциты и юные нейтрофилы. Однако анемия продолжает прогрессировать (она может сохраняться до 5-6 месяцев). Уровень эритроцитов восстанавливается только через 8-10 месяцев после начала болезни. В течение нескольких лет могут сохраняться вегетативные и психические расстройства ( тревожность, лабильность эмоций, напряженность, тремор рук). Часто развиваются гастрит и гепатит. Продолжительность жизни при костномозговой форме достаточно велика.
При облучении в дозе от 10 до 20 Гр развивается кишечная форма лучевой болезни с поражением эпителия тонкой кишки. У пациентов возникают тошнота и рвота, отсутствует аппетит, усиливается слабость, повышается температура тела. Больные жалуются на боли в животе и мышцах, артралгии. В период разгара состояние больного резко ухудшается, развивается диарея, температура значительно повышается. Нарушается всасывание в кишечнике, и вес быстро снижается. Количество лейкоцитов резко падает. Развивается тяжелый орофарингеальный синдром, обезвоживание и усиливается интоксикация. В слизистой кишечника появляются геморрагии, что ухудшает состояние пациентов. Смерть наступает на фоне энтерита, нарушений водно-электролитного обмена и непроходимости кишечника.
Воздействие в дозе от 20 до 50 Гр вызывает токсемическую форму (или сосудистую, так как развиваются расстройства циркуляции). Эта форма характеризуется выраженными гемодинамическими нарушениями из-за повышения проницаемости сосудов и появления интоксикации. В результате в организм проникают продукты радиотоксинов и распада тканей, а также кишечные эндотоксины. При токсемической форме происходит массивное поражение всех паренхиматозных органов. Смерть при этой форме наступает в течение 4-6 суток.
При облучении в дозе более 50 Гр в клинической картине преобладает поражение центральной нервной системы. Сразу после облучения отмечается тяжелое состояние больного — неукротимая рвота, понос, дезориентация и временная (в течение 20-35 минут) потеря сознания. Затем сознание может восстановиться, но дезориентация, возбуждение, отек мозга, нарушения движений, расстройства дыхания и судороги продолжают прогрессировать, наступает кома. При церебральной форме смерть наступает через 2 суток.
Лучевые поражения кожи
При неравномерном и комбинированном облучении возникают локальные радиационные повреждения, которые являются наиболее распространенной формой радиационной патологии. Радиационные ожоги появляются в результате сочетания γ- и β-излучений. Наиболее серьезные ожоги наблюдаются после интенсивного рентгеновского, γ-излучения и γ-нейтронного излучения. Эти повреждения часто становятся осложнением как дальнеконтактной, так и краткосрочной лучевой терапии, занимая одно из ведущих мест среди всех осложнений, возникающих у пациентов с онкологическими заболеваниями.
Раздражающее действие рентгеновского облучения затрагивает не только кожный покров, но и подкожную клетчатку, мышцы, а также сосудисто-нервные структуры. Ранние осложнения проявляются в виде эритемы, которая возникает в первые сутки после облучения. Позже она может перейти в сухой, влажный или язвенный дерматит, что зависит от уровня поглощенной дозы. Через несколько месяцев могут проявиться поздние изменения кожи, вызванные повреждением соединительных тканей и сосудов. В таких случаях наблюдаются нарушения трофики кожи, такие как атрофический дерматит, гипертрофический дерматит и фиброз.
Широкое применение радиотерапии при различных формах рака сопряжено не только с лучевыми дерматитами. Лечение опухолей органов малого таза (например, предстательной железы, женских половых органов, мочевого пузыря или прямой кишки) может привести к поражению кишечника, затрагивая любой его отдел. Наиболее часто при терапии рака предстательной железы возникает дозозависимый лучевой проктит, который проявляется более выраженно при увеличении дозы облучения. Это объясняется тем, что прямая кишка получает такие же дозы облучения, как и предстательная железа. Поражение прямой кишки может возникнуть на протяжении всего курса лечения, но чаще всего лучевой проктит проявляется на 2-3 неделе после начала облучения.
Радиационный проктит развивается при облучении органов таза дозой 45-50 Гр. Это связано с высокой чувствительностью эпителия кишечника к радиации, что приводит к повреждению всех слоев стенки кишечника. В прямой кишке возникает воспаление и атрофия слизистой оболочки. Острое повреждение слизистой не всегда сопровождается выраженными симптомами, и после завершения курса лечения слизистая может полностью восстановиться. В типичных случаях радиационного проктита у пациента наблюдаются боли в прямой кишке, диарея, болезненные позывы (тенезмы), а иногда и примесь крови. Тяжелые радиационные повреждения возникают только при сильном внешнем облучении или значительном попадании радиоактивных веществ в желудочно-кишечный тракт.
Анализы и диагностика
Основные изменения наблюдаются в крови и костном мозге.
- В первом периоде заболевания, сразу после облучения, в костном мозге происходит ускоренное созревание всех клеток. В крови фиксируется рост количества ретикулоцитов и лейкоцитов (иногда до 20 на 10 в 9). Лейкоциты представлены как молодыми формами (палочкоядерные и юные), так и гиперсегментированными нейтрофилами. Также наблюдается увеличение числа тромбоцитов, в то время как лимфоциты начинают снижаться практически сразу после облучения (это состояние называется лимфоцитопения).
- Во втором периоде уровень лейкоцитов постепенно снижается (в основном за счет гранулоцитов), а количество лимфоцитов продолжает уменьшаться. Через неделю после облучения уже фиксируется заметное снижение нейтрофилов. В этих клетках происходят качественные изменения: токсическая зернистость, гиперсегментация и фрагментация ядер, появляются гигантские клетки. Количество эритроцитов уменьшается медленно — не так быстро, как нейтрофилов. После первоначального роста начинается снижение количества тромбоцитов и ретикулоцитов.
- В третьем периоде наблюдается снижение уровня лейкоцитов, эритроцитов и тромбоцитов. При тяжелом течении болезни ретикулоциты и тромбоциты могут полностью исчезнуть. Степень уменьшения лейкоцитов служит показателем тяжести заболевания.
- В четвертом периоде начинается длительный процесс восстановления кроветворения. Первым признаком улучшения является появление ретикулоцитов в крови и молодых нейтрофилов. Наблюдаются выбросы ретикулоцитов (ретикулоцитарные кризы), увеличивается количество эозинофилов, моноцитов, эритроцитов и уровень гемоглобина. Также быстро восстанавливается количество тромбоцитов.
Лечение лучевой болезни
В общем, терапия острых лучевых поражений направлена на следующие цели:
- устранение токсикоза;
- предотвращение эндогенной инфекции (для стерилизации желудочно-кишечного тракта используются Полимиксин, Ристомицин, Таривид, Канамицин, Нистатин, Невиграмон);
- профилактика и лечение инфекционных осложнений;
- коррекция анемии и геморрагических проявлений;
- стимуляция гемопоэза.
Подход к лечению лучевой болезни зависит от стадии заболевания:
- В начальный период, в первые часы после облучения, проводится экстренная патогенетическая терапия: используются стимуляторы лейкопоэза (подкожно 1 мл Беталейкина) и иммуномодуляторы (внутримышечно 15 мл Дезоксината).
- При появлении выраженных диспептических симптомов (тошнота, рвота) назначаются противорвотные препараты ( Атропин, Аминазин, Этаперазин). В тяжелых случаях, когда рвота не поддается лечению и наблюдается обезвоживание, внутривенно вводятся солевые растворы, физиологический раствор, а при снижении артериального давления — Полиглюкин с Адреналином. Широко применяются средства, способствующие «разбавлению» радиотоксинов и ускоряющие их выведение: растворы декстрана ( Декстран, Полиглюкин, Реополиглюкин), аминокислоты, белковые гидролизаты, плазмозамещающие растворы ( Гемодез), а также Повидон внутрь.
- Возможна экстракорпоральная детоксикация — гемосорбция или плазмаферез. Также назначаются энтеросорбенты, которые помогают выводить из кишечника эндотоксины грамотрицательной микрофлоры и уменьшают степень пострадиационных нарушений кишечника ( Смекта, Активированный уголь, Атоксил, Белый уголь). Больной должен получать полноценное питание и препараты железа.
- В скрытый период назначаются седативные средства, витамины группы В и С. Продолжается «наводнение» организма с целью дезинтоксикации. При крайне тяжелом состоянии в скрытый период может быть проведена трансплантация костного мозга от донора. Подбор костного мозга осуществляется по резус-фактору, АВО-группе, а также определяется гистосовместимость ( HLA-антигены).
- В разгар болезни, когда возникают инфекционные и геморрагические осложнения, пациенту создаются условия максимальной изоляции и стерильности. При выраженной лейкопении и нейтропении больные размещаются в отдельных палатах, проводится кварцевание. Персонал использует маски, дополнительные халаты и сменную обувь, обработанную хлорамином.
- Важным аспектом лечения является применение гранулоцитарных колониестимулирующих факторов — препаратов, которые регулируют выработку, дифференцировку и созревание предшественников нейтрофильных гранулоцитов в костном мозге: Нейпоген, Граноцит, Зарсио, Лейкостим. В связи с множественными инфекционными осложнениями проводится антибактериальная терапия. Антибиотики назначаются в профилактических целях на 8-14-е сутки или при снижении количества лейкоцитов до 1000 в мкл.
- Используются Цефтазидим, Цефаклор, Меронем, Меропенем, Ванкомицин, Зивокс.
- Внутримышечные инъекции желательно сократить из-за возможных инфекционных осложнений. Введение антибиотиков продолжается до выхода пациента из агранулоцитоза. Для профилактики грибковых инфекций назначаются Флуконазол, Итразол или Ирунин. Для предотвращения вирусной инфекции внутривенно вводится Зовиракс в небольшой дозе, а при развитии вирусной инфекции доза увеличивается, дополнительно вводится иммуноглобулин G. Важным является уход за полостью рта (обработка антисептическими растворами — Хлоргексидин, Мирамистин, Орасепт, Перекись водорода, раствор Фурацилина). Если развивается орофарингеальный синдром и пациент не может принимать пищу, его переводят на зондовое полноценное питание. При язвенном энтерите назначаются спазмолитики, вяжущие средства, Виснол, Де-нол, а для улучшения пищеварения — ферментные препараты ( Креон, Панзинорм, Дигестал, Фестал). Для восстановления кишечной микрофлоры пациент должен принимать пробиотики ( Линекс, Йогурт и другие), употреблять ацидофильные молочные продукты и продукты, богатые пектином (яблочные кисели, печеные яблоки, компоты из сухофруктов).
Пациенты с лучевой болезнью I степени после устранения первичной реакции не требуют лечения и могут находиться на амбулаторном наблюдении. При II–IV степенях заболевания необходима госпитализация.
Что выводит радиацию из организма после облучения?
Не существует медикаментов, способных вывести радиацию при внешнем облучении — ни одно исследование не подтвердило эту гипотезу. Радиация не является химическим веществом, и ее невозможно удалить из организма с помощью сорбентов. Также никакие продукты не способны устранить радиацию из организма. Тем не менее, следующие рекомендации помогут ускорить восстановление, улучшить самочувствие, а также повысить общий иммунитет и устойчивость к инфекциям:
- Важно придерживаться сбалансированного питания и, при отсутствии диареи, включать в рацион продукты, богатые клетчаткой: любые орехи, овсяные и гречневые каши с добавлением отрубей, чечевицу, яблоки, горох и фасоль (при хорошей переносимости), тыкву, топинамбур, морскую капусту, свеклу и курагу.
Необходимо обеспечить достаточное потребление жидкости — это могут быть соки, соки с мякотью, отвары трав, овса и ячменя, отвары льна, компот из сухофруктов, чай из цветков ромашки и календулы с добавлением плодов калины, рябины, облепихи или шиповника, а также зеленый чай. - Для дополнительного лучевого лечения и реабилитации рекомендуется принимать полиненасыщенные жирные кислоты ω-3 (1,8-2 г в день).
- Пробиотики. Бактистатин (содержит метаболиты пробиотических микроорганизмов, витамин Е, цеолит) помогает восстановить нормальную микрофлору, которая играет важную роль в общем состоянии организма. Показаниями для применения Бактистатина являются дисбактериозы, вызванные лучевой и химиотерапией.
- Флавоноид Кверцетин обладает мощным антиоксидантным действием и защищает клетки от свободных радикалов. Препараты на основе кверцетина могут быть использованы в комплексной терапии пациентов, проходящих лучевую терапию. Больным могут назначаться препараты кверцетина ( Кверцетин в гранулах, таблетки Квертин). Наибольшую биологическую доступность кверцетин имеет в ягодах и фруктах (виноград, цитрусовые, томаты, малина, голубика, клюква, яблоки), а также в зеленом чае и луковой шелухе, где его содержание высоко.
- С лечебно-профилактической целью рекомендуется отвар луковой или чесночной шелухи: 1 столовую ложку сырья заливают 250 мл кипятка, кипятят 5 минут, настаивают 2-4 часа и принимают внутрь. Для профилактики — 250 мл отвара в день, а в лечебных целях количество можно увеличить до 500-800 мл. Луковую или чесночную шелуху можно добавлять при заваривании зеленого чая для настойки.
Лечение радиационных поражений кишечника
Лечение язвенного колита включает в себя следующие методы:
- Применение противовоспалительных средств, таких как Сульфасалазин или месалазин (например, препараты Пентаса, Месакол, Асакол).
- Использование антихолинергических препаратов для снятия болевых ощущений и уменьшения повышенной перистальтики кишечника ( Атропин, Платифиллин).
- Обеспечение гидратации организма при выраженной диарее.
- Назначение антидиарейных средств ( Имодиум, Лопедиум).
- Включение антиоксидантов ( витамины Е, С, А), которые помогают снизить частоту диареи.
- Коррекция рациона питания.
Для предотвращения лучевых повреждений кишечника с первого дня радиотерапии рекомендуется назначение препарата Пентаса в дозировке 500 мг трижды в день, продолжая лечение в течение недели после завершения курса. Обычно к концу третьей недели возникает энтероколит, что требует увеличения дозы препарата до 2 таблеток трижды в день. Данный препарат обеспечивает равномерное высвобождение активного вещества в тонком и толстом кишечнике. При изолированном поражении прямой кишки целесообразно использовать ректальные свечи или суспензию с месалазином (свечи Пентаса и Кансалазин, а также свечи и суспензия Салофальк), иногда применяются свечи со стероидами ( Релиф Ультра, Ректодельт).
Если симптомы лучевого проктита продолжаются при лечении месалазином более пяти месяцев, назначается ректально Сукральфат (2 г порошка на 30 мл воды дважды в день). Сукральфат способствует заживлению эрозий и язв, образуя защитный барьер. В терапевтическую схему также добавляются клизмы с масляной кислотой (короткоцепочечная жирная кислота), что способствует быстрому восстановлению слизистой оболочки.
Лечение лучевых ожогов
Поверхностные ожоги I, II и IIIA степени могут заживать самостоятельно при использовании таких средств, как аэрозоль Лиоксазоль, аэрозоль Диоксозоль и спрей Пантенол. Однако глубокие ожоги IIIB и IV степени требуют хирургического вмешательства для восстановления кожных покровов. Лучевые ожоги часто возникают как осложнение лучевой терапии, и для их предотвращения специалисты по радиотерапии рекомендуют применять противоожоговые мази и средства, способствующие регенерации в зонах воздействия. К таким средствам относятся Олазоль, Пантенол, Радевит, мазь Метилурацил, а также комбинация Метилурацила с мирамистином, гель Солкосерил и гель Актовегин.
Как укрепить слизистую влагалища после облучения?
Поражения влагалища после проведения радиотерапии опухолей являются довольно распространенной проблемой. При лечении рака шейки матки, яичников, влагалища или эндометрия неизбежно страдает слизистая оболочка влагалища. На ранних стадиях лучевых повреждений наблюдаются покраснение и образование язв, после чего наступает латентный период, когда может казаться, что состояние улучшилось. Спустя несколько месяцев могут возникнуть поздние радиационные повреждения, среди которых самым серьезным является стеноз влагалища. Для защиты эпителия после лучевой терапии рекомендуется использовать гиалуроновую кислоту, которая содержится в таких препаратах, как гель Гиа-релакс, свечи Гиаваль, Цикатридина, Гиалуроник и гель Муважель. Гиалуроновая кислота помогает устранить сухость, смягчает ткани, уменьшает воспаление и способствует заживлению эрозий. Также можно применять средства на основе метилурацила (мазь и свечи) и свечи с маслом облепихи.
Лекарства
Цефтазидим, Меронем, Зивокс, Декстран, Реополиглюкин, Флуконазол, Нейпоген.
Диета
Диета при лучевой терапии
- Эффективность: данные отсутствуют
- Сроки: до полного выздоровления / на протяжении всей жизни
- Стоимость продуктов: 2300-3800 рублей в неделю
При лучевой болезни используются две разновидности диет. Первая из них основана на общем меню, но с увеличенным содержанием белков. Такой режим питания рекомендуется в скрытой стадии, в остром периоде (при отсутствии стоматита и гастроэнтероколита) и в процессе восстановления. Всем пациентам обязательно назначаются кисломолочные продукты, которые способствуют улучшению состава кишечной микрофлоры.
При наличии желудочно-кишечного синдрома требуется специальное питание — пища должна быть насыщена витаминами, иметь мягкую консистенцию и не раздражать слизистую оболочку желудочно-кишечного тракта. Важно обеспечить достаточное количество жидкости в рационе (1,5-2 литра в день). При язвенно-некротических изменениях в ротовой полости, желудке и кишечнике показано полноценное, но зондовое питание с использованием протертой пищи. В случае тяжелых повреждений кишечника пациента переводят на парентеральное питание — внутривенно вводят жировые эмульсии и белковые гидролизаты.
Профилактика
Для предотвращения радиационного воздействия на население необходимо строго соблюдать и контролировать экологические нормы:
- Соблюдение стандартов радиационной безопасности.
- Использование технологий, которые минимизируют выброс радиоактивных веществ в окружающую среду.
- Обеспечение адекватной вентиляции в производственных помещениях.
- Правильная дезактивация радиоактивных отходов (выдержка отходов в течение необходимого времени, их разбавление и выброс газообразных отходов через высокие трубы).
Защита работников, имеющих дело с источниками радиации, включает в себя:
- Применение теневой защиты.
- Установку стационарных экранов для снижения уровня излучения.
- Использование специальной одежды и обуви.
- Внедрение дистанционного управления на рабочих местах.
- Увеличение расстояния до источников излучения.
- Ограничение времени, проводимого с источниками излучения.
- Использование приборов, сигнализирующих о превышении дозы в помещении.
- Применение средств индивидуальной защиты.
- Регулярный радиометрический контроль состояния персонала и рабочих мест.
Среди веществ, способствующих снижению радиочувствительности организма, выделяются витамины C, В1 и B6, Пентоксил, анаболические гормоны и оротовая кислота. Наиболее эффективными являются химические радиопротекторы. На практике часто используется Цистамин, который обладает низкой токсичностью и может применяться многократно. Однако стоит отметить, что радиозащитные препараты имеют свои недостатки — низкую эффективность, кратковременное действие и дозы, близкие к токсическим уровням для профилактики.
Последствия лучевой болезни и осложнения
У людей, перенесших лучевую болезнь, продолжаются изменения в системах кроветворения, иммунной системе, желудочно-кишечном тракте и щитовидной железе. Также страдают и менее критичные системы, такие как нервная, сердечно-сосудистая и дыхательная, что может привести к развитию хронических заболеваний.
Спустя несколько лет после перенесенной лучевой болезни могут возникнуть следующие проблемы:
- склеротические изменения в тканях;
- дистрофические изменения в органах;
- онкологические заболевания различной локализации (чаще всего это рак щитовидной железы, простаты, толстой кишки, рак легких);
- трофические язвы и гнойные инфекции кожи;
- отдаленные последствия радиационного облучения могут включать стерильность;
- лучевая катаракта.
Также часто наблюдаются последствия облучения при лечении онкологических заболеваний. В зависимости от места воздействия могут повреждаться соседние органы. К числу наиболее распространенных осложнений относятся:
- радиационный энтерит;
- пульмонит;
- лимфостаз (при облучении нескольких групп лимфатических узлов);
- лучевые ожоги при локальном воздействии бета- и гамма-лучей;
- радиационный цистит;
- при облучении органов малого таза — лучевой проктит, который может привести к образованию свищей между прямой кишкой и влагалищем, прямой кишкой и уретрой, а также прямой кишкой и мочевым пузырем.
Прогноз
Прогноз жизни при лучевой болезни зависит от ее формы и степени тяжести. Например, при костномозговой форме легкой степени прогноз является полностью благоприятным, при средней степени — относительно оптимистичным, а в случае тяжелого и крайне тяжелого течения — сомнительным и неблагоприятным (смертность составляет 50% и 95% соответственно). Прогноз при костномозговом синдроме определяется продолжительностью панцитопении и темпами восстановления кроветворной ткани. Исход этой формы болезни зависит от количества оставшихся кроветворных клеток.
Даже после облучения дозой в 10 Гр жизнеспособные стволовые клетки могут восстановить кроветворение, однако этот процесс займет значительное время. В течение этого периода могут возникнуть инфекционные осложнения или кровотечения, что часто приводит к летальному исходу. В других формах, таких как кишечная, токсемическая и церебральная, прогноз крайне неблагоприятный, и смерть наступает в 100% случаев в разные сроки: при кишечной форме — через 8-16 дней, при токсемической — через 4-7 дней, а при церебральной — через 1-3 дня.
Список источников
- Коваленко А. Н. Ионизирующая радиация, гормональная регуляция и обмен веществ / Николаев: ЧГУ им. П. Могилы, 2013. – 285 с.
- Ионизирующая радиация и заболевания онкогематологического профиля / Под редакцией В. Ф. Чехуна и Д. Ф. Глузмана. — Киев: ДИА, 2016. — 284 с.
- Радиационная медицина. Часть 2. Клинические аспекты, профилактика и терапия радиационных повреждений. / Под редакцией Алексанина С. С. и Гребенюка А. Н. — Санкт-Петербург, 2013. — 155 с.
- Романович И. К., Кальницкий С. А., Иванова Л. А., Вишнякова Н. М. Текущее состояние, проблемы и перспективы радиационной безопасности в области медицины. Медлайн Экспресс, № 2 (178) 2005, с. 35-39.
- Безопасность и защита граждан в условиях чрезвычайных ситуаций / Под общей редакцией Кириллова Г. Н. Москва, 2002.
Психологические аспекты и поддержка пациентов с лучевой болезнью
Лучевая болезнь, вызванная воздействием ионизирующего излучения, не только наносит физический ущерб организму, но и оказывает значительное влияние на психоэмоциональное состояние пациентов. Психологические аспекты, связанные с лучевой болезнью, требуют особого внимания, так как они могут существенно влиять на процесс выздоровления и качество жизни пациентов.
Одним из первых психологических последствий облучения является страх. Пациенты могут испытывать страх перед неизвестностью, связанным с диагнозом, лечением и возможными последствиями. Этот страх может быть усилен недостатком информации о заболевании и его лечении. Поэтому важно, чтобы медицинские работники предоставляли пациентам полную и доступную информацию о лучевой болезни, ее симптомах, процессе лечения и прогнозах. Это поможет снизить уровень тревожности и создать атмосферу доверия.
Кроме страха, пациенты могут сталкиваться с чувством одиночества и изоляции. Лучевая болезнь часто сопровождается физическими ограничениями и необходимостью длительного лечения, что может привести к социальной изоляции. Поддержка со стороны семьи, друзей и медицинского персонала играет ключевую роль в преодолении этих чувств. Группы поддержки и психотерапевтические занятия могут помочь пациентам обмениваться опытом и находить эмоциональную поддержку среди тех, кто сталкивается с аналогичными проблемами.
Депрессия и тревожные расстройства также являются распространенными состояниями среди пациентов с лучевой болезнью. Эти состояния могут проявляться в виде потери интереса к жизни, сниженной энергии, нарушений сна и аппетита. Важно, чтобы медицинские работники были внимательны к психоэмоциональному состоянию пациентов и при необходимости направляли их к психологам или психиатрам для получения профессиональной помощи.
Психологическая поддержка может включать в себя различные методы, такие как когнитивно-поведенческая терапия, арт-терапия, медитация и релаксация. Эти методы помогают пациентам справляться с негативными эмоциями, развивать навыки управления стрессом и улучшать общее психоэмоциональное состояние. Важно, чтобы пациенты чувствовали себя вовлеченными в процесс лечения и могли активно участвовать в принятии решений о своем здоровье.
Также стоит отметить, что поддержка со стороны медицинского персонала играет важную роль в процессе восстановления. Эмпатия, внимание и готовность выслушать пациента могут значительно улучшить его психоэмоциональное состояние. Врачи и медсестры должны быть обучены не только в области медицинских знаний, но и в области психологии, чтобы эффективно взаимодействовать с пациентами и оказывать им необходимую поддержку.
В заключение, психологические аспекты лучевой болезни являются важной частью комплексного подхода к лечению. Психологическая поддержка, информирование и вовлечение пациентов в процесс лечения могут значительно улучшить качество их жизни и способствовать успешному восстановлению. Понимание и внимание к психоэмоциональным потребностям пациентов должны стать неотъемлемой частью медицинской практики в области онкологии и радиационной терапии.
Вопрос-ответ
Сколько нужно радиации для лучевой болезни?
Для измерения дозы радиации в медицине используют зиверты (Зв) или миллизиверты (мЗв). Безопасной дозой облучения считается 1 мЗв в год, максимально допустимой — 5 мЗв. Острая лучевая болезнь возникает при 1 000 мЗв. Такую дозу можно получить, например, если находиться рядом с местом взрыва ядерного реактора.
При какой радиации начинается лучевая болезнь?
Острая лучевая болезнь (ОЛБ) развивается в результате относительно равномерного облучения в дозе более 1 Гр (100 рад) в течение короткого промежутка времени. Дозы до 1 Гр (100 рад) вызывают относительно лёгкие изменения, которые могут рассматриваться как состояние предболезни.
Что происходит с человеком после облучения радиацией?
Высокие дозы радиации могут разрушать клетки, ткани и органы и приводить к тяжёлым последствиям: ожогам, лучевой болезни, онкологическим заболеваниям.
Советы
СОВЕТ №1
Изучите основные симптомы лучевой болезни, такие как тошнота, рвота, усталость и кожные изменения. Это поможет вам быстрее распознать возможное облучение и обратиться за медицинской помощью.
СОВЕТ №2
Если вы работаете в области, связанной с радиацией, обязательно соблюдайте все меры безопасности и используйте защитное оборудование. Регулярно проходите медицинские осмотры для контроля уровня облучения.
СОВЕТ №3
В случае подозрения на облучение, немедленно обратитесь в медицинское учреждение. Чем раньше будет начато лечение, тем выше шансы на успешное восстановление.
СОВЕТ №4
Обучите своих близких основам первой помощи при радиационном облучении. Знание того, как действовать в экстренной ситуации, может спасти жизнь.