Узелковый периартериит — системное воспалительное заболевание, поражающее средние и мелкие артерии, что нарушает кровоснабжение органов и тканей. В статье рассмотрим основные симптомы, методы диагностики и лечения. Понимание узелкового периартериита важно для своевременного выявления и адекватного лечения, что может улучшить качество жизни пациентов и предотвратить осложнения.
Общие сведения
Термин «узелковый периартериит» был введен в 1866 году немецкими врачами Куссмаулем и Майером и обозначает воспалительное поражение сосудистых стенок. Это заболевание относится к системным расстройствам соединительной ткани, известным как коллагенозы. В дальнейшем название «узелковый периартериит» было заменено на «узелковый полиартериит», которое используется в настоящее время.
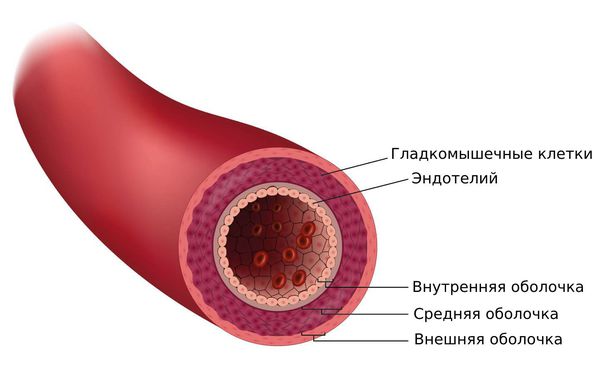
При этом заболевании страдают мелкие и средние артерии, и воспалительный процесс приводит к сужению сосудов, образованию тромбов и участков расширения (узелков) вдоль сосудов. Эти изменения неизбежно приводят к нарушению кровоснабжения органов и их повреждению. Классический периартериит с образованием «узелков» встречается реже, так как своевременное лечение предотвращает фиброз артерий и образование узелков (микроаневризм). Однако длительное течение болезни или ее тяжелая форма может затрагивать все сосуды организма, вызывая поражение не только кожи и мышц, но и почек, суставов, сердца, желудочно-кишечного тракта и нервной системы.
Заболевание чаще всего наблюдается у мужчин в возрасте 45–50 лет, и они страдают от него чаще, чем женщины. Предшествующими факторами могут быть вакцинация, солнечное облучение или прием определенных лекарств.
Врачи отмечают, что узелковый периартериит является редким, но серьезным заболеванием, которое требует внимательного подхода к диагностике и лечению. Это воспалительное заболевание сосудов может поражать различные органы, что делает его клиническую картину разнообразной и порой затруднительной для диагностики. Специалисты подчеркивают важность раннего выявления симптомов, таких как боли в мышцах, усталость и лихорадка, так как это может существенно повлиять на прогноз. Лечение, как правило, включает кортикостероиды и иммунодепрессанты, однако выбор терапии зависит от степени тяжести и распространенности процесса. Врачи также акцентируют внимание на необходимости мультидисциплинарного подхода, включая консультации ревматологов и сосудистых хирургов, для достижения наилучших результатов в лечении пациентов.
https://youtube.com/watch?v=-T855YXxF_I
Патогенез
Стенки артерий состоят из трех слоев: внутреннего, среднего и наружного. В процессе заболевания вовлекаются внутренний и средний слои средних и мелких артерий. Патогенез рассматривается как аутоиммунная реакция на различные факторы, такие как инфекции и воздействия окружающей среды, на фоне генетической предрасположенности и изменений в эндокринной системе. Инфекционные агенты выступают в роли триггеров, вызывая иммунное воспаление и образование комплексов антиген-антитело, которые откладываются в стенках сосудов. В зону повреждения направляются нейтрофилы, поглощающие иммунные комплексы, в то время как лимфоциты и макрофаги способствуют хронизации воспалительного процесса. Эндотелий выделяет факторы, способствующие свертыванию, что приводит к образованию тромбов в воспаленных сосудах.
При полиартериите, связанной с гепатитом B, образуются иммунные комплексы, где антигенами выступают частицы вируса гепатита B. Эти комплексы откладываются в эндотелии сосудов, активируя защитные белки и нейтрофилы, которые, с одной стороны, захватывают иммунные комплексы, а с другой — повреждают стенки сосудов своими ферментами.
Процесс в стенках сосудов проходит несколько этапов:
- Дегенеративный этап — выраженное экссудативное воспаление, отек внутреннего и среднего слоев, набухание мышечных клеток в среднем слое.
- Острое воспаление — некроз среднего слоя, отложение фибрина, проницаемость стенки для лейкоцитов, плазматических клеток и эозинофилов, формирование тромбов, развитие ДВС-синдрома и образование аневризм (мешковидных выпячиваний) при быстром прогрессировании. Аневризмы имеют диаметр менее 1 см и располагаются вдоль артерий.
- Поскольку процесс имеет сегментарный характер (чередование поврежденных и неповрежденных участков), образования напоминают узелки. Разрыв аневризмы приводит к кровотечению.
- Образование грануляционной ткани — фибробласты устремляются к наружному слою, формируя грануляционную ткань, мышечные клетки претерпевают изменения, а внутренний слой утолщается, что приводит к сужению просвета.
- Рубцевание — завершающая стадия воспаления, характеризующаяся фиброзным утолщением внутреннего и среднего слоев и рубцеванием наружного слоя.
Сужение сосудов приводит к нарушению кровоснабжения тканей и органов, что вызывает тканевую ишемию и инфаркт органов.
| Аспект | Описание | Клинические проявления |
|---|---|---|
| Определение | Системный некротизирующий васкулит мелких и средних артерий, характеризующийся сегментарным воспалением и некрозом сосудистой стенки. | Неспецифические симптомы (лихорадка, слабость, потеря веса), поражение кожи, почек, ЖКТ, нервной системы, сердца. |
| Этиология | Точная причина неизвестна. Предполагается роль вирусных инфекций (гепатит В, С), генетической предрасположенности, иммунных нарушений. | Может быть ассоциирован с хроническими вирусными инфекциями, аутоиммунными заболеваниями. |
| Патогенез | Образование иммунных комплексов, отложение их в стенках сосудов, активация комплемента, воспаление, некроз, образование микроаневризм и тромбозов. | Ишемия и инфаркты органов, пораженных васкулитом. |
| Диагностика | Биопсия пораженных тканей (кожа, мышцы, почки), ангиография (выявление микроаневризм), лабораторные анализы (повышение СОЭ, СРБ, анемия, лейкоцитоз). | Подтверждение диагноза требует гистологического исследования и/или ангиографии. |
| Лечение | Глюкокортикостероиды (преднизолон), цитостатики (циклофосфамид, азатиоприн), плазмаферез, противовирусная терапия (при наличии вирусной инфекции). | Цель лечения – подавление воспаления, предотвращение повреждения органов, улучшение прогноза. |
| Прогноз | Зависит от тяжести поражения органов, своевременности диагностики и адекватности лечения. Без лечения прогноз неблагоприятный. | При ранней диагностике и агрессивной терапии возможно достижение ремиссии. |
Классификация
Отдельной категории узелковый полиартериит не имеет — это заболевание входит в группу системных васкулитов. Узелковый периартериит встречается довольно редко — в среднем 1 случай на 1 миллион, однако в регионах с высокой распространённостью гепатита В частота случаев возрастает до 77.
К первичным васкулитам можно отнести:
- узелковый полиартериит;
- синдром Черга-Строс;
- пурпура Геноха—Шенлейна;
- темпоральный (височный) гигантоклеточный артериит;
- болезнь Кавасаки;
- артериит Такаясу.
Существует и другая классификация, основанная на диаметре поражённых сосудов (крупные, средние и мелкие):
- Васкулиты, затрагивающие крупные сосуды ( артериит Такаясу, гигантоклеточный артериит).
- Заболевания, при которых поражаются средние сосуды ( болезнь Кавасаки, узелковый полиартериит).
- Васкулиты мелких сосудов ( гранулематоз Вегенера, микроскопический полиартериит).
По характеру течения выделяют:
- Острое — характерно для лекарственного полиартериита.
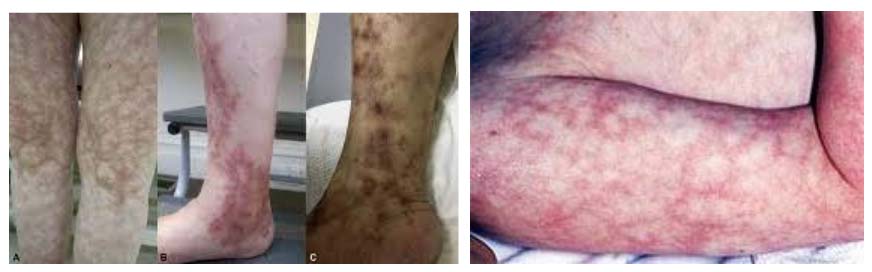
- Подострое — классический вариант с постепенным началом и разнообразными клиническими проявлениями. Основные симптомы включают потерю веса, мышечные боли, мраморный рисунок кожи, повышенное артериальное давление, полиневропатию, а также неврологические расстройства.
- Последовательность проявления синдромов и их сочетание могут варьироваться у разных пациентов.
- Поражаться может как один орган, так и несколько одновременно.
- Хроническое течение — чередование обострений и ремиссий.
Состояние пациента и эффективность терапии оцениваются по системе BVAS в баллах:
- Полная ремиссия соответствует 0–1 баллам, при этом признаки активности отсутствуют, лечение не требуется;
- Частичная ремиссия: при проведении лечения активность по анализам и жалобам снизилась на 50%;
- Лёгкое обострение: имеются признаки заболевания, но сумма баллов не превышает 5;
- Тяжёлое обострение: вовлечены важные органы, оценка превышает 6 баллов.
Варианты течения заболевания:
- Классический (почечно-полиневритический или почечно-висцеральный) вариант.
- Астматический.
- Кожно-тромбангиитический (отличается доброкачественным течением).
- Моноорганный.
Узелковый периартериит — это редкое заболевание, которое вызывает много вопросов и обсуждений среди пациентов и медицинских специалистов. Люди, столкнувшиеся с этой болезнью, часто делятся своими переживаниями в социальных сетях и на форумах. Многие отмечают, что первоначальные симптомы, такие как боль и усталость, могут быть неясными и легко спутаны с другими состояниями. Это приводит к задержке в диагностике, что вызывает дополнительное беспокойство.
Некоторые пациенты рассказывают о своем опыте лечения, упоминая о важности комплексного подхода, включающего как медикаментозную терапию, так и изменения в образе жизни. В то же время, многие выражают надежду на новые исследования и разработки, которые могут улучшить качество жизни и облегчить симптомы. Обсуждения также касаются поддержки со стороны близких и медицинских работников, что играет ключевую роль в процессе адаптации к жизни с этим заболеванием.
https://youtube.com/watch?v=Elaly6IjHn0
Причины
Причины заболевания до конца не установлены, однако при классическом течении наблюдаются следующие аспекты:
- Связь с вирусами гепатита В и С. У 40–60% пациентов выявляется HBsAg (поверхностный антиген гепатита В), а у 10% — вирус гепатита С.
- Участие цитомегаловируса, парвовируса, ВИЧ и вируса Эпштейна—Барр. Считается, что при ВИЧ поражаются мелкие сосуды, тогда как средние и крупные затрагиваются при цитомегаловирусной и паразитарных инфекциях. СПИД всегда сопровождается вторичным васкулитом.
- Присутствие патогенной бактериальной флоры. У многих пациентов обнаруживаются пиогенный стрептококк и золотистый стафилококк, которые колонизируют кожу и слизистые оболочки.
- Паразитарные и грибковые инфекции могут выступать в роли триггеров заболевания.
- Наследственная предрасположенность и измененная реакция иммунной системы.
- Возможная связь с предыдущими вакцинациями.
- Употребление медикаментов (сульфаниламиды, висмут, препараты йода, антибиотики).
- Влияние внешних факторов, таких как солнечное облучение.
Симптомы
Клинические проявления данного заболевания весьма разнообразны и могут затрагивать как один орган (например, кожу), так и несколько жизненно важных органов, что приводит к острому и тяжелому течению болезни. Симптоматика зависит от диаметра сосудов, их расположения и степени воспалительного процесса.
К общим симптомам относятся:
- повышение температуры тела в диапазоне от 37,5 °C до 39 °C, иногда сопровождающееся ознобом;
- потеря веса — в зависимости от тяжести состояния и времени диагностики, это может составлять от 4–5 кг до 20 кг, при этом потеря веса не всегда указывает на прогноз заболевания;
- повышение артериального давления, связанное с поражением почек, у 30% пациентов имеет злокачественный характер и не поддается лечению;
- боли в мышцах и суставах;
- значительное увеличение скорости оседания эритроцитов (СОЭ).
Поскольку при данном заболевании происходит системное поражение сосудов и, соответственно, различных органов, проявления могут быть очень разнообразными. Острое начало характерно для лекарственного полиартериита. На ранних стадиях наблюдается повышение температуры, обильное потоотделение, боли в икроножных мышцах (чаще всего) и снижение веса. Наиболее распространенные симптомы узелкового периартериита включают изменения кожи, онемение и слабость в ногах. Кожные изменения выражены: помимо сетчатого рисунка, который может наблюдаться не только на ногах, но и на руках и туловище, возникают язвенные поражения. При прогрессировании заболевания могут развиваться инфаркты кожи, некроз тканей и гангрена, чаще всего в дистальных фалангах пальцев. У некоторых пациентов можно прощупать узелки вдоль сосудов, однако это встречается довольно редко.
Размеры узелков варьируются от горошины до плотных образований, которые могут сливаться в конгломераты и хорошо прощупываться на сосудах конечностей. Кожа над узелками красная и очень болезненная на ощупь. Спустя год узелки исчезают, но на их месте остаются пигментированные участки. Кожные проявления наблюдаются почти у всех детей: появляются папулы, петехии, везикулы (пузырьки) и буллы (пузыри).
При классическом варианте заболевания сосуды почек вовлекаются в процесс (почти у 90% пациентов), что указывает на глубокую стадию болезни. Почечные проявления включают наличие белка и крови в моче, повышенное давление и высокий уровень креатинина. Это свидетельствует о вовлечении клубочков почек и развитии вторичного гломерулонефрита. Артериальная гипертензия стойкая и упорная, не поддающаяся лечению, что может привести к потере зрения.
Макрогематурия (значительное количество крови в моче) встречается редко и указывает на инфаркт почки. Быстрое ухудшение функции почек связано с несколькими инфарктами. Редко наблюдается олигурия (отсутствие мочи), что свидетельствует об остром состоянии (разрыв аневризмы артерии почки или острый тромбоз) и повреждении почек. Иногда может развиться сужение мочеточников, что приводит к анурии и почечной недостаточности. У некоторых пациентов измененный и расширенный сосуд может разорваться, образуя околопочечную гематому. При поражении почек быстро (в течение 1-3 лет) развивается почечная недостаточность.
К проявлениям также относятся периферические мононевриты. Невриты возникают из-за ишемического поражения нервных стволов на фоне полиартериита. Симптомы поражения нервов могут проявляться в первые месяцы болезни и часто являются ранними признаками заболевания. Мононеврит проявляется двигательными и чувствительными нарушениями: слабостью в ногах, ограниченной подвижностью, болью, онемением, жжением и покалыванием. В некоторых случаях может развиваться парез стоп и кистей (реже).
Поражение головного мозга связано с вовлечением мелких и средних сосудов, мозговых оболочек и гранулематозным поражением самого мозга. Неконтролируемое артериальное давление играет определяющую роль в поражении головного мозга. Некроз стенок мозговых сосудов и аневризмы могут привести к инсультам, которые имеют неблагоприятный прогноз и часто заканчиваются летальным исходом.
Поражение сосудов, питающих суставы, проявляется болями в плечевых, локтевых, тазобедренных, лучезапястных и коленных суставах. Суставной синдром не проходит быстро и может сохраняться на протяжении всей болезни, однако суставы при этом не деформируются.
Симптомы со стороны желудочно-кишечного тракта включают боли в животе, обусловленные плохим кровоснабжением кишечника, постоянного характера, усиливающиеся после еды. У пациентов наблюдается отсутствие аппетита, жидкий стул, тошнота и рвота. Абдоминальный синдром — частое и опасное проявление со стороны внутренних органов, может протекать как острый аппендицит, перитонит или панкреатит.
Вовлечение сердечно-сосудистой системы проявляется болями за грудиной и в области сердца. При этом заболевании поражаются коронарные артерии, что может привести к развитию стенокардии, инфаркта миокарда, аритмии или сердечной блокады.
Поражения легких встречаются примерно у трети пациентов с УП и проявляются эпизодическими бронхоспазмами, гиперэозинофилией, эозинофильными легочными инфильтратами. Характерно развитие пневмонита, сосудистой пневмонии, сопровождающейся кашлем с небольшим количеством мокроты, иногда с кровохарканьем и нарастающими признаками дыхательной недостаточности.
https://youtube.com/watch?v=UI2WEPHlRCU
Анализы и диагностика
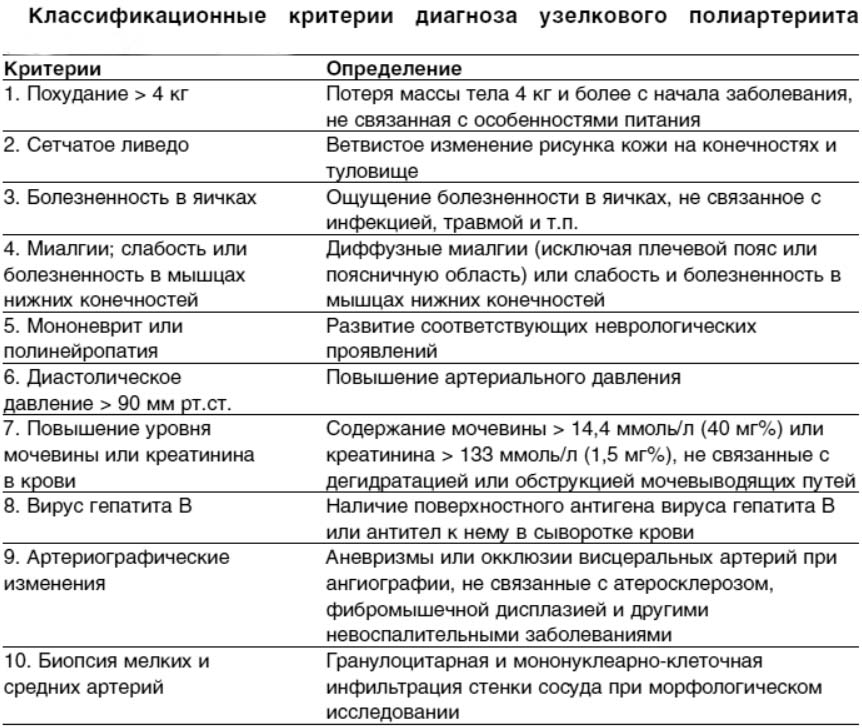
При установлении диагноза учитываются классификационные критерии, основанные на жалобах пациента и результатах осмотра.
Три любых критерия позволяют установить диагноз с вероятностью 86%. После этого назначаются дополнительные обследования.
- Клинический анализ крови: наблюдается повышение скорости оседания эритроцитов (СОЭ), анемия при нормальном уровне гемоглобина, а также увеличение числа тромбоцитов.
- В общем анализе мочи могут быть обнаружены протеинурия (наличие белка в моче) и гематурия (наличие крови в моче).
- Биохимические исследования: повышение уровня мочевины или креатинина при поражении почек, а также увеличение активности АСТ и АЛТ при вирусном гепатите.
- Иммунологические исследования — повышение уровня С-реактивного белка, ревматоидного фактора, антител к цитоплазме нейтрофилов.
- Определение антител к вирусу гепатита В, цитомегаловирусу, паравирусам иммунодефицита человека и другим.
- Посев мокроты, кала и содержимого носоглотки на наличие патогенной бактериальной флоры.
- УЗИ органов брюшной полости (увеличение печени).
- Дуплексное ангиосканирование. Этот метод позволяет выявить сужение артерий конечностей.
- Ангиография аорты и ее ветвей, а также сосудов нижних конечностей. Это рентгенологическое исследование, при котором контрастное вещество вводится в артерии. Оно помогает обнаружить аневризмы и стенозы, не связанные с атеросклерозом, в отдельных участках артерий почек, печени и брыжейки. Изменения могут исчезнуть на фоне лечения. Ангиография аорты проводится в рентгеноперационной, где катетер подводится под контролем рентгена к исследуемому сосуду, вводится контраст, и выполняются снимки.
- КТ-ангиография. Это нетравматичный метод, не требующий катетеризации сосудов.
- Биопсия пораженной кожи и мышц. Информативность этого метода достигает 50%. Он позволяет выявить некротизирующий артериит с наличием инфильтрата в стенках сосудов.
Лечение
Лечение узелкового периартериита направлено на подавление иммунопатологических процессов. Однако методы терапии идиопатического полиартериита и полиартериита, вызванного вирусным гепатитом B, имеют свои отличия. В случаях васкулитов, связанных с вирусной инфекцией, применяется противовирусная терапия.
Лечение первичного периартериита включает в себя следующие этапы:
- На первом этапе необходимо достичь ремиссии. Для этого используется интенсивная терапия, но на короткий срок. В этом процессе применяются глюкокортикостероиды, которые помогают снизить воспаление, и цитостатические препараты, подавляющие иммунные реакции. Для достижения ремиссии глюкокортикоиды комбинируются с цитостатиками, а дозировка определяется в зависимости от тяжести состояния.
- На втором этапе важно поддерживать ремиссию. В этот период назначается длительное лечение малыми дозами тех же препаратов. Преднизолон может назначаться на срок до двух лет, а Циклофосфан — до трех лет. При обострениях дозы увеличиваются.
Согласно рекомендациям Американской коллегии ревматологов, основными средствами считаются глюкокортикоиды, а при недостаточной эффективности добавляются цитостатики. При легком течении заболевания могут использоваться средние дозы только глюкокортикоидов или их комбинация с цитостатиками ( Метотрексат, Азатиоприн). В российских рекомендациях также акцентируется внимание на глюкокортикостероидах, а при обострении, возникшем во время лечения, добавляется Циклофосфан (перорально или внутривенно). После достижения ремиссии дозу глюкокортикостероидов снижают до поддерживающей (5-10 мг/сут.), а лечение цитостатиками продолжается в течение 1,5 лет (максимум 3 года), так как преждевременная отмена может привести к рецидиву. При тяжелом течении (например, поражение ЖКТ, почечная недостаточность, некрозы) назначаются высокие дозы глюкокортикоидов (внутривенно в виде пульс-терапии Солу-медролом) в сочетании с Циклофосфаном.
При остром и подостром течении часто возникает злокачественная гипертензия. В таких случаях глюкокортикоиды не применяются, а используется только Циклофосфан, который назначается на 1,5-2 года, с последующей заменой на менее токсичный Азатиоприн. Для улучшения кровообращения рекомендуются антиагреганты ( Трентал, Пентоксифиллин, Курантил) и антикоагулянты ( Гепарин), а при повышенном давлении проводится гипотензивная терапия. В случае тяжелого течения может быть назначен плазмаферез, который помогает контролировать активность заболевания. При значительном снижении клубочковой фильтрации может потребоваться гемодиализ, который не препятствует основному лечению. Напротив, при эффективной терапии часто восстанавливается функция почек. Если глюкокортикостероиды, метотрексат, азатиоприн и циклофосфан не дают результата даже в высоких дозах, могут быть использованы препараты моноклональных антител — Хумира, Инфликсимаб, Энбрел.
При хроническом течении с невритами и мышечной атрофией рекомендуется проводить лечебную физкультуру, массаж и водные процедуры (гидромассаж, циркулярный душ).
При активном вирусном гепатите B лечение включает:
- Краткосрочное применение глюкокортикостероидов (на 2 недели) для снижения активности заболевания, после чего дозу постепенно уменьшают и отменяют. В некоторых случаях могут быть назначены глюкокортикостероиды в сочетании с иммуноглобулином.
- Противовирусная терапия и плазмаферез. Плазмаферез проводят до полного удаления вируса.
- Лечение цитостатиками не рекомендуется, так как это может привести к обострению гепатита.
Лекарства
Преднизолон, Медрол, Метипред, Солу-Медрол, Азатиоприн, Метотрексат, Циклофосфан.
У детей
У детей узелковый периартериит встречается довольно редко, и чаще всего его проявления наблюдаются в возрасте 5–7 лет. Процесс диагностики у детей может занять более трех лет, что затрудняет своевременное выявление заболевания.
В детском возрасте выделяют два основных варианта:
- классический, при котором поражаются периферические сосуды и кожа;
- ювенильный, характеризующийся гиперергическим компонентом, поражением периферических сосудов и развитием некроза кожи, слизистых оболочек и гангрены пальцев.
При кожных проявлениях заболевание, как правило, имеет доброкачественное течение, тогда как почечный синдром встречается реже, хотя зафиксированы случаи у детей в возрасте 2–3 лет, протекающие с злокачественной гипертензией.
Наиболее распространенным является кожный синдром, который проявляется выраженным ливедо (древовидным или сетчатым, создающим мраморный эффект на коже), подкожными узелками и местными отеками. В остром периоде ливедо чаще всего локализуется на ногах, в то время как на лице, ягодицах и груди оно встречается реже. Узелки, расположенные вдоль сосудов, могут быть как единичными, так и множественными, варьируя по размеру от просяного зерна до фасоли. Они исчезают в течение 5–7 дней после начала лечения. Плотные отеки могут образовываться на стопах, кистях, а также в области лодыжек, локтевых и коленных суставов. На месте отеков могут развиваться некрозы. При адекватной терапии и наступлении ремиссии кожные проявления уменьшаются или полностью исчезают, однако до этого момента могут сохраняться до 7 месяцев.
При поражении периферических сосудов также наблюдается тромбангиитический синдром, который часто сочетается с кожными проявлениями. Его симптомы включают острые некрозы кожи, гангрены пальцев, сильные боли в суставах, жжение и распирание. Боли, как правило, усиливаются ночью, что может вызывать у ребенка бессонницу и тревогу. Заживление некрозов происходит через несколько недель при использовании преднизолона, а при отсутствии лечения может развиться гангрена всех пальцев рук и ног. У некоторых детей также может наблюдаться поражение центральной нервной системы, проявляющееся резкими головными болями, рвотой, потерей сознания, судорогами и артериальной гипертензией. Ребенок может терять сознание на 3–7 часов, а судороги могут длиться до 30 минут.
У ряда детей заболевание может иметь хроническое течение с периодами обострения и ремиссии. В этом случае начало болезни происходит постепенно, с проявлениями слабости, повышения температуры и общего недомогания, а через полгода процесс может генерализоваться, и появляются характерные симптомы. Активность заболевания может сохраняться на протяжении 2–3 лет. После 2–4 обострений каждые полгода ремиссия может продлиться до 5 лет.
Лечение узелкового периартериита у детей аналогично тому, что применяется у взрослых. У детей с повышенным артериальным давлением преднизолон не используется или назначается на короткие курсы. В таких случаях основным средством является внутривенное введение Циклофосфана (иногда в сочетании с преднизолоном в низких дозах). В течение 2,5 лет дети получают циклофосфан внутривенно один раз в месяц в течение первого года, а затем один раз в 2-3 месяца. При таком подходе артериальное давление нормализуется, и гипотензивные препараты можно отменить. Если гипертензии нет, назначается преднизолон на 1-2 года и метотрексат. Для нормализации кровообращения и при тромбангиитическом синдроме применяются Гепарин, Трентал, Сермион. В случае неэффективности стандартного лечения может быть использовано моноклональное антитело ритуксимаб (препарат Мабтера).
Диета
Специально разработанной диеты не существует, однако учитывая возможные аллергические причины заболевания, многие специалисты советуют придерживаться гипоаллергенного питания, в рамках которого следует исключить:
- Полуфабрикаты и консервы (рыбные, овощные, мясные).
- Цитрусовые фрукты, хурму, смородину, клубнику, киви, ананасы, тропические фрукты, красные яблоки, манго, абрикосы, гранаты и красный виноград.
- Молочные продукты, такие как молоко, йогурт с добавками, творожная масса, глазированные сырки, мороженое и сыр.
- Свинину, курицу и колбасы.
- Рыбу, икру и морепродукты.
- Яйца и изделия, содержащие яйца.
- Маргарин и сало.
- Красные и синие овощи, а также зимние огурцы.
- Конфеты, шоколад, мак, мед, вафли, зефир, торты, сладкие сухари с добавками, пирожные и пряники.
- Кофе, какао, сладкие газированные напитки, соки, чай с ароматизаторами и травяные чаи.
- Арахис, фундук, семечки и грецкие орехи.
- Приправы и специи.
В рацион можно включать супы без зажарки, капусту, цветную капусту, зеленые яблоки, хлеб, галетное печенье, рис, гречку, овсяную и пшеничную кашу, картофель (в виде пюре, отварного, запеченного, драников в духовке или кнелей), макароны, лук, отварное мясо (говядину, индейку, при этом воду следует сливать несколько раз во время варки), паровые котлеты, тефтели, фаршированный зеленый перец, голубцы, кефир 1%, сливочное масло и компот из сухофруктов.
Профилактика
Когда речь идет о идиопатическом узелковом полиартериите, предотвратить его возникновение невозможно. Однако следует обращать внимание на возможную непереносимость лекарств, обоснованно проводить вакцинацию и трансфузию кровяных препаратов. Также необходимо принимать меры для защиты от различных инфекций, включая вирусные гепатиты.
Последствия и осложнения
- Разрыв аневризмы и возникновение кровотечения.
- Тромбообразование, включая венозный тромбоз и тромбоэмболию легочной артерии.
- Гангрена конечностей.
- Недостаточность почек.
- Кишечный инфаркт.
- Перфорация язв в кишечнике.
- Язвы на коже.
- Кровотечения в желудочно-кишечном тракте.
- Возможен летальный исход из-за перитонита, отека мозга, кровоизлияния в мозг, недостаточности почек, инфаркта миокарда, острой левожелудочковой недостаточности.
Прогноз
Это серьезное системное заболевание с неблагоприятным прогнозом. Прогноз зависит от того, насколько быстро будет установлен диагноз и выбрано адекватное лечение. Без терапии естественное течение болезни имеет плохие перспективы, так как высока вероятность летального исхода из-за развития инфаркта миокарда, инсульта, кишечных кровотечений и почечной недостаточности.
При тяжелом течении заболевания смертность в течение 5 лет достигает 50%. Однако своевременное применение иммуносупрессивной терапии может значительно снизить риск осложнений и повысить пятилетнюю выживаемость. Неблагоприятные факторы прогноза включают мужской пол и молодой возраст. Поражения почек, сердца и органов желудочно-кишечного тракта также являются предвестниками плохого прогноза.
Наилучшие прогнозы наблюдаются при легком течении болезни, когда проявляются только кожные симптомы. Тем не менее, существует риск рецидива, так как ремиссия и остановка прогрессирования отмечаются лишь у 50% пациентов. У больных с полиартериитом на фоне вирусного гепатита при адекватной терапии противовирусными средствами риск рецидива снижается. Полное уничтожение вируса может привести к выздоровлению пациентов.
Список источников
- Шилкина Н.П. Системные васкулиты: некоторые спорные моменты проблемы / Терапевтический архив, 2015, № 5, с. 100–105.
- Алимова И.Л., Пашинская Н.Б., Никонова О.П., Евдокимов А.Н. Классический узелковый полиартериит: клинический случай у ребенка младшего возраста / Российский вестник перинатологии и педиатрии, 2014, № 6, с. 98-102.
- Муркамилов И.Т., Айтбаев К.А., Фомин В.В., Юсупов Ф.А. Узелковый полиартериит: распространенность, факторы риска и терапевтические возможности (обзор литературы и клинический случай) / The Scientific Heritage, 2020, №47, с. 32-39.
- Логвиненко С.И., Ефремова О.А., Придачина Л.С., Щербань Э.А., Романова А.В. Узелковый полиартериит (болезнь Куссмауля-Мейера): сложный диагноз в практике терапевта / Актуальные проблемы медицины, 2014, №3, с. 52-59.
- Алимова И. Л., Пашинская Н. Б., Никонова О. П., Евдокимов А. Н. Классический узелковый полиартериит у ребенка младшего возраста / Российский вестник перинатологии и педиатрии, 2014, №6, с. 96-100.
История болезни и клинические случаи
Узелковый периартериит (УП) — это системное воспалительное заболевание, которое поражает средние и мелкие артерии, приводя к их некрозу и последующим осложнениям. История болезни пациентов с узелковым периартериитом может быть разнообразной, однако в большинстве случаев наблюдаются схожие клинические проявления и патогенетические механизмы.
Первоначальные симптомы заболевания могут быть не специфичными и включать общую слабость, утомляемость, потерю аппетита и лихорадку. Эти проявления часто приводят к неправильной диагностике, так как они могут быть характерны для многих других заболеваний. Важно отметить, что узелковый периартериит чаще всего встречается у мужчин в возрасте от 30 до 60 лет, хотя случаи заболевания у женщин и детей также зарегистрированы.
Клинические случаи узелкового периартериита могут варьироваться в зависимости от степени поражения органов и систем. Например, у одного пациента может наблюдаться поражение почек, что проявляется в виде артериальной гипертензии и почечной недостаточности. В другом случае, узелковый периартериит может затрагивать нервную систему, что приводит к нейропатии, а также к различным неврологическим расстройствам, таким как судороги или инсульт.
Важным аспектом истории болезни является наличие сопутствующих заболеваний. У многих пациентов с узелковым периартериитом выявляются такие состояния, как вирусные инфекции (например, гепатит B и C), что может служить триггером для развития воспалительного процесса. Кроме того, у некоторых пациентов наблюдаются признаки системной васкулита, что требует комплексного подхода к диагностике и лечению.
Диагностика узелкового периартериита основывается на клинических данных, лабораторных исследованиях и инструментальных методах. Важным диагностическим критерием является биопсия пораженных тканей, которая позволяет выявить характерные изменения в стенках артерий, такие как некроз и воспалительные инфильтраты.
Лечение узелкового периартериита требует индивидуального подхода и может включать использование кортикостероидов и иммунодепрессантов для контроля воспалительного процесса. В некоторых случаях может потребоваться хирургическое вмешательство для устранения осложнений, таких как аневризмы или тромбообразование.
История болезни пациентов с узелковым периартериитом подчеркивает важность ранней диагностики и адекватного лечения, что может значительно улучшить прогноз и качество жизни пациентов. В связи с многообразием клинических проявлений и возможными осложнениями, мультидисциплинарный подход к ведению таких пациентов является необходимым для достижения наилучших результатов.
Вопрос-ответ
Что такое узелковый периартрит?
Узелковый периартериит – хроническая патология, сопровождающаяся васкулитом, вследствие которого развиваются очаги воспалительного и некротического повреждения артерий. Точная причина заболевания не выявлена, но считается, что она развивается под действием вирусов.
Каковы диагностические критерии узелкового периартериита?
К классификационным критериям узелкового полиартериита относят снижение массы тела (не связанное с изменениями в рационе питания), сетчатое ливедо, слабость или боль в голенях, нейропатия, диастолическое АД выше 90 мм рт.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Узелковый периартериит может проявляться различными симптомами, такими как боль в мышцах, усталость и потеря веса. Раннее обращение к специалисту поможет установить диагноз и начать лечение на ранней стадии.
СОВЕТ №2
Следите за своим состоянием и ведите дневник симптомов. Записывайте, когда и как проявляются симптомы, а также любые изменения в вашем состоянии. Это поможет врачу лучше понять вашу ситуацию и подобрать наиболее эффективное лечение.
СОВЕТ №3
Изучите возможные методы лечения и поддерживающей терапии. Узелковый периартериит может требовать комплексного подхода, включая медикаментозное лечение, физиотерапию и изменение образа жизни. Обсудите с врачом все доступные варианты.
СОВЕТ №4
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек могут помочь улучшить общее состояние здоровья и снизить риск обострений заболевания.