Трахеобронхит — воспаление слизистой трахеи и бронхов, проявляющееся в острой или хронической форме. Знание причин, симптомов и методов лечения трахеобронхита важно для диагностики и терапии, что помогает предотвратить осложнения и улучшить качество жизни. В статье рассмотрим основные симптомы острого трахеобронхита и подходы к лечению у взрослых, чтобы читатели могли лучше понять это заболевание и предпринять необходимые меры для своего здоровья.
Общие сведения
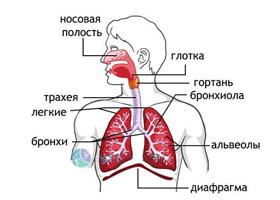
Трахеобронхит — что это такое? Трахеальный бронхит представляет собой сочетание острых и хронических заболеваний, при которых воспалительный процесс охватывает слизистую оболочку различных участков дыхательных путей — трахеи, бронхов и бронхиол. В большинстве случаев это заболевание связано с более обширными воспалительными процессами, которые затрагивают не только трахею и бронхи, но и другие области, такие как носовая полость (ринотрахеобронхит), гортань (ларинготрахеит) или глотка. Код для трахеобронхита по МКБ-10: для острого — J20, для хронического — J42. Чтобы лучше понять это заболевание, важно ознакомиться со строением указанных отделов дыхательных путей. Общее представление о структуре дыхательных путей можно увидеть на рисунке ниже.
Врачи отмечают, что трахеобронхит, воспаление трахеи и бронхов, часто возникает как осложнение после вирусных инфекций, таких как грипп или ОРВИ. Специалисты подчеркивают важность ранней диагностики и адекватного лечения, чтобы предотвратить переход заболевания в хроническую форму. Симптомы, такие как кашель, одышка и дискомфорт в груди, могут значительно ухудшить качество жизни пациента. Врачи рекомендуют использовать противовоспалительные препараты и ингаляции для облегчения состояния. Также важно соблюдать режим отдыха и питьевой режим, чтобы поддерживать организм в процессе выздоровления. Профилактика, включая вакцинацию и укрепление иммунной системы, играет ключевую роль в снижении риска развития трахеобронхита.
https://youtube.com/watch?v=fs8YsbnqIks
Трахея
Трахея представляет собой жесткий канал, состоящий из 16-20 хрящей в виде подковы, которые почти полностью охватывают его окружность, оставляя лишь небольшой просвет сзади, закрытый мышечной и соединительной тканью. Она начинается от гортани и заканчивается в грудной полости, где делится на два главных бронха. Внутренняя поверхность трахеи покрыта многослойным мерцательным эпителием, который плотно соединен с трахейными хрящами и не образует складок. В слизистой оболочке трахеи располагаются трахейные железы, отвечающие за выработку слизи, а также лимфатические фолликулы.
| Признак | Острый трахеобронхит | Хронический трахеобронхит |
|---|---|---|
| Начало заболевания | Острое, внезапное | Постепенное, незаметное |
| Продолжительность | До 3 недель | Более 3 месяцев в году на протяжении 2 лет подряд |
| Кашель | Вначале сухой, навязчивый, затем влажный с отхождением мокроты | Постоянный, влажный, с отхождением слизистой или слизисто-гнойной мокроты |
| Мокрота | Слизистая, затем слизисто-гнойная | Слизистая, слизисто-гнойная, иногда с прожилками крови |
| Температура тела | Повышенная (до 38-39°C) | Нормальная или субфебрильная |
| Общее состояние | Умеренное недомогание, слабость | Удовлетворительное, но может быть одышка при нагрузке |
| Одышка | Редко, при выраженном воспалении | Часто, особенно при обострениях |
| Аускультация легких | Жесткое дыхание, сухие и влажные хрипы | Жесткое или ослабленное дыхание, сухие и влажные хрипы |
| Причины | Вирусные или бактериальные инфекции, аллергены, раздражающие вещества | Длительное воздействие раздражающих факторов (курение, загрязненный воздух), частые ОРВИ |
| Осложнения | Пневмония, бронхиолит | Хроническая обструктивная болезнь легких (ХОБЛ), эмфизема легких, легочное сердце |
Бронхи
Бронхи представляют собой жесткие трубчатые структуры с хрящевыми стенками. От места бифуркации трахеи отходят два основных бронха, каждый из которых имеет диаметр 10-15 мм и направляется к соответствующему легкому. Затем главные бронхи делятся на бронхи второго — пятого порядков, диаметр которых постепенно уменьшается, формируя бронхиальное дерево. Бронхиолы переходят в альвеолы, где происходит газообмен между воздухом и кровью.
Слизистая оболочка бронхов состоит из ресничного эпителия, который участвует в выработке бронхиальной слизи, состоящей из воды и секрета. Слизь, находящаяся в трахее и бронхах, представляет собой смесь секрета подслизистых желез, слизистых клеток, поверхностного эпителия, альвеолярного сурфактанта и тканевого транссудата. Она выполняет ключевую функцию местной защиты, так как содержит секреторный IgA, лизоцим и сиаловые кислоты, которые защищают слизистую оболочку трахеи и бронхов от инфекций. Слизь, обволакивающая реснички бронхиального эпителия, также служит биологическим защитником.
Такое строение дыхательных путей обеспечивает свободное сообщение с атмосферным воздухом, который, проходя через все отделы, соприкасается с теплой и влажной слизистой оболочкой, увлажняется, согревается и благодаря функции мерцательного эпителия очищается от пылевых частиц, которые поднимаются вверх и удаляются наружу при чихании или кашле. Патогенные микроорганизмы, благодаря действиям блуждающих клеток лимфатических фолликулов, также обезвреживаются и выводятся наружу. Гладкая мускулатура бронхов иннервируется волокнами блуждающих и симпатических нервов. Первые вызывают сокращение мускулатуры бронхов и сужение их просвета, в то время как вторые расслабляют мускулатуру бронхиального дерева и расширяют его просвет.
Трахеальный бронхит, который чаще всего наблюдается в острой форме у мужчин младше 40 лет, составляет 20-30% от общего числа заболеваний дыхательных путей. Заболеваемость имеет выраженную сезонность, достигая пика (до 80% случаев) в осенне-зимний период, что связано с высокой распространенностью вирусных инфекций и неблагоприятными погодными условиями.
Трахеобронхит — это воспаление трахеи и бронхов, которое вызывает множество дискомфортных симптомов. Люди, столкнувшиеся с этой проблемой, часто отмечают сильный кашель, который может быть как сухим, так и влажным. Многие жалуются на ощущение стянутости в груди и затрудненное дыхание. В социальных сетях и форумах пациенты делятся своим опытом лечения, обсуждая эффективность различных препаратов и народных средств. Некоторые отмечают, что ингаляции и теплые напитки значительно облегчают состояние. Однако, несмотря на домашние методы, многие все же обращаются к врачу, чтобы избежать осложнений. Важно помнить, что своевременная диагностика и лечение могут существенно ускорить процесс выздоровления.
https://youtube.com/watch?v=UxFihCc4OV8
Патогенез
В процессе прогрессирования острого трахеобронхита выделяют две ключевые фазы.
-
Нервно-рефлекторная (реактивно-гиперемическая). На этой стадии под воздействием различных этиологических факторов наблюдается снижение эффективности защитных механизмов дыхательных путей, таких как фильтрация, увлажнение и подогрев вдыхаемого воздуха. Это приводит к нарушению мукоцилиарного клиренса трахеи и бронхов. В результате развивается гиперемия, затем возникает отек слизистой оболочки дыхательных путей, увеличивается выработка слизи и происходит слущивание поврежденного эпителия.
-
Инфекционная фаза. На этом этапе на поврежденной слизистой оболочке фиксируется инфекционный агент, поступающий из носоглотки и окружающей среды, что приводит к воспалительному процессу. Проникая в клетки эпителия слизистой трахеи и бронхов, инфекционный агент вызывает сенсибилизацию дыхательных путей, способствуя развитию гиперреактивности и подавляя защитные механизмы против бактериальной инфекции. Это нарушает мукоцеллюлярный клиренс, иногда полностью останавливая его. При присоединении вторичной бактериальной инфекции усиливается выработка слизи, возникает воспалительная клеточная инфильтрация слизистой, что затрудняет фагоцитоз. В ответ на инфекционные агенты начинается выработка и выделение медиаторов воспаления.
При хронизации процесса увеличивается вязкость секрета, который прилипает к ресничкам, затрудняя их движение и выведение секрета. В дальнейшем происходит дистрофия и гибель реснитчатых клеток, местами наблюдается атрофия слизистой оболочки, где мерцательный эпителий отсутствует, что прерывает мукоцилиарный транспорт и создает дополнительные условия для усиленного прилипания (адгезии) микробов и нарастания воспаления.
Снижение защитной функции эпителия слизистой трахеи и бронхов, а также усиление воспалительного процесса изменяет клеточный состав содержимого бронхиального дерева, увеличивая количество нейтрофильных лейкоцитов. Это приводит к изменению характера мокроты, делая ее слизисто-гнойной, вязкой и трудно откашливаемой из-за нарушения мукоцилиарного клиренса.
Курение является усугубляющим фактором в развитии хронического процесса. Известно, что большинство частиц табачного дыма фагоцитируются макрофагами. Однако некоторые нерастворимые частицы (например, полоний и кадмий) не удаляются альвеолярными макрофагами и остаются в просвете бронхов, вызывая их постоянное раздражение.
Таким образом, основными факторами, способствующими развитию заболевания, являются нарушения в образовании слизи, колонизация микробов, сбои в мукоцилиарном транспорте и функции местной защиты.
Классификация
Классификация трахеобронхита основывается на нескольких ключевых аспектах. В зависимости от течения заболевания выделяют:
- Острый трахеобронхит (длительность до 2-3 недель).
- Затяжной трахеобронхит (симптомы сохраняются от 1 до 3 месяцев).
- Хронический трахеобронхит (признаки болезни наблюдаются более 3 месяцев).
- Аллергический трахеобронхит (развитие заболевания связано с аллергической реакцией организма на определённые аллергены).
С точки зрения этиологии трахеобронхиты делятся на:
- Острые инфекционные трахеобронхиты (возникают из-за инфекционных агентов вирусной, бактериальной или смешанной природы).
- Инфекционно-аллергический трахеобронхит (обусловлен сочетанным воздействием инфекционного агента и аллергена).
- Острые неинфекционные трахеобронхиты (причинами являются химические и физические факторы).
По характеру воспалительного процесса различают:
- Катаральный.
- Гнойный.
- Гнойно-некротический.
https://youtube.com/watch?v=yav91wZ0xWk
Причины
Инфекционные факторы
Основным фактором, вызывающим острый трахеобронхит, является вирусная инфекция, которая наблюдается в 85% случаев. К числу вирусов, вызывающих это заболевание, относятся в первую очередь вирусы гриппа А и В, респираторный синцитиальный вирус, а также вирусы парагриппа и метапневмовирус. Реже встречаются аденовирусы, риновирусы и коронавирусы. Заражение происходит преимущественно воздушно-капельным путем от инфицированных людей или носителей.
Бактериальная флора значительно реже выступает в роли этиологического фактора. Наиболее часто среди бактериальных возбудителей можно встретить: микоплазмы (Mycoplasma pneumoniae), хламидии (Chlamydophila pneumoniae), а также палочку коклюша (Bordetella pertussis) и паракоклюша (Bordetella parapertussis). Тем не менее, бактериальные инфекции чаще всего присоединяются к уже существующему воспалительному процессу, особенно при токсических и аллергических формах трахеобронхита.
Процесс активного размножения микроорганизмов начинается только при снижении уровня иммунитета, что чаще всего происходит на фоне хронических воспалительных процессов в организме или после перенесенных системных воспалений.
Факторы неинфекционной природы
Встречаются довольно редко. К ним относятся:
- Механические повреждения. Они возникают, когда инородные предметы попадают в дыхательные пути, например, во время эндоскопических процедур или интубации трахеи для анестезии.
- Термические травмы. Эти повреждения возникают при вдыхании холодного или горячего воздуха, что приводит к спазму сосудов, нарушению работы желез трахеи и снижению защитных функций эпителия слизистой оболочки трахеи и бронхов.
- Химические ожоги (в результате вдыхания паров кислот и щелочей) могут быть вызваны производственными или бытовыми кислотно-щелочными средствами (химические реагенты, агрессивные моющие средства, продукты нефтепереработки).
- Длительное вдыхание загрязненного или пыльного воздуха, включая табачный дым, может вызвать раздражение слизистой дыхательных путей.
- Аллергические реакции. Они развиваются при контакте с аллергенами, которые могут включать пыль, медикаменты, пыльцу растений, продукты жизнедеятельности насекомых и животных, пищевые продукты, грибки и другие вещества. Обычно трахеобронхит в таких случаях сопровождается ларингитом.
Хроническое воспаление трахеи и бронхов может возникнуть из-за длительного токсического воздействия на слизистую дыхательных путей (курение, включая пассивное, вдыхание запыленного воздуха, контакт с летучими токсическими веществами, а также нарушение носового дыхания).
К факторам, способствующим развитию трахеобронхита, можно отнести:
- состояния иммунодефицита;
- алкоголизм и курение;
- физическое и нервное переутомление;
- неблагоприятные климатические и погодные условия;
- несоответствующие нормам условия труда и жизни, включая пребывание в сырых и запыленных помещениях, частые переохлаждения, сквозняки, вдыхание сухого и горячего воздуха;
- наличие хронических инфекционных очагов в области носоглотки;
- частые случаи ОРВИ и гриппа в анамнезе;
- аллергические заболевания (например, аллергический конъюнктивит, бронхиальная астма);
- деформация грудной клетки и нарушения носового дыхания;
- заболевания сердца и легких, которые могут привести к застойным процессам в малом круге кровообращения, вызывая отек слизистой оболочки дыхательных путей и снижение ее защитной функции;
- гиповитаминозы.
Симптомы трахеобронхита
Острый трахеобронхит
Код острого трахеобронхита по МКБ-10 — J20. Данное заболевание характеризуется внезапным началом. Первые симптомы включают дискомфорт в грудной области (ощущение жжения за грудиной), а также появление сухого, непродуктивного кашля, который чаще всего проявляется в виде мучительных приступов, усиливающихся ночью и сопровождающихся болями в диафрагмальных и грудных мышцах.
Инфекционный трахеобронхит часто развивается на фоне острого ринита или ларингита при вирусных инфекциях, таких как ОРВИ или грипп. Для этих заболеваний характерны симптомы интоксикации организма: общая слабость, ломота в суставах и мышцах, головные боли и субфебрильная температура. Также могут наблюдаться катаральные проявления ринофарингита, такие как ринит, слезотечение и боль в горле. Через несколько дней может начаться стадия продуктивного кашля с выделением мокроты (при бактериальной инфекции — гнойной), что приносит небольшое облегчение.
Физикальные признаки могут отсутствовать или быть слабо выраженными (можно услышать жесткое дыхание и распространенные сухие хрипы при аускультации). Если процесс затрагивает бронхи среднего или мелкого диаметра, хрипы становятся свистящими и сухими, а выдох удлиняется. При наличии секрета в бронхах аускультативно можно услышать влажные мелкопузырчатые хрипы, которые исчезают после покашливания и не имеют четкой локализации.
При средне тяжелом течении трахеобронхита симптомы становятся более выраженными — наблюдаются слабость, общее недомогание, сильный сухой кашель, одышка и затрудненное дыхание, а также выраженные боли в области живота и нижней части грудной клетки, вызванные перенапряжением мышц при кашле. Дыхание становится жестким, присутствуют мелкопузырчатые хрипы.
Острые симптомы трахеобронхита у взрослых, как правило, уменьшаются к 4-5 дню при благоприятном исходе, а общий период кашля может длиться до 14 дней. После полной очистки бронхов и трахеи от мокроты кашель исчезает, и пациенты полностью выздоравливают. Острая форма трахеобронхита у взрослых обычно продолжается от 2 до 3 недель, и у людей без вредных привычек она завершается восстановлением функции нижних дыхательных путей. Если возникает бронхиальная проходимость, заболевание может стать затяжным и в большинстве случаев перейти в хроническую форму.
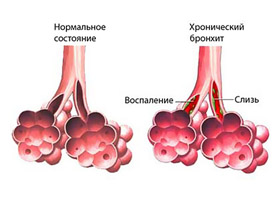
Хронический трахеобронхит
Клинические проявления зависят от распространенности воспалительного процесса, его типа (катаральный или гнойный), степени функциональных нарушений, а также наличия или отсутствия обструктивного синдрома. Хроническое заболевание характеризуется чередованием периодов ремиссий и обострений, которые чаще всего возникают в холодное время года, особенно при резких колебаниях температуры или на фоне простудных заболеваний, ОРВИ или гриппа. Вне обострений клинические проявления менее выражены и могут включать одышку при физической активности, а также периодическое покашливание по утрам и умеренные постоянные боли в грудной клетке. Общее состояние пациентов, как правило, остается стабильным.
В остром периоде заболевания наблюдаются такие симптомы, как повышенная потливость, слабость, интенсивный кашель, который может сопровождаться выделением небольшого или обильного количества мокроты различной консистенции и окраски (серозно-гнойной или гнойной), хрипами и субфебрильной температурой.
На более поздних стадиях хронического трахеобронхита отмечаются частые и выраженные влажные хрипы при дыхании, а также изменение формы грудной клетки. Приступообразный кашель сопровождается выделением экссудата с гнойным содержимым, выраженным цианозом носогубного треугольника и землистым оттенком кожных покровов. Поздняя стадия хронического трахеобронхита плохо поддается терапии и часто приводит к развитию хронической обструктивной болезни легких.
Аллергический трахеобронхит
Аллергический трахеобронхит по своим клиническим признакам практически не отличается от острого течения заболевания, однако часто сопровождается ринофарингитом, атопическим дерматитом и другими аллергическими реакциями. Основным триггером является прямой контакт пациента с аллергеном. При этом приступы удушья и высокая температура отсутствуют. Главным симптомом выступает першение в горле, а также сухой кашель или кашель с минимальным отделяемым, который возникает одновременно с слезотечением, зудом кожи и заложенностью носа/ринитом.
Характерной особенностью является быстрое развитие симптомов на фоне полного здоровья, а также их нарастающая интенсивность и столь же быстрое исчезновение после применения специализированных препаратов.
Анализы и диагностика
Диагноз «трахеобронхит» устанавливается на основе комплексного анализа анамнеза, включая эпидемиологические данные — связь с острыми респираторными вирусными инфекциями, гриппом, аллергическими реакциями, а также на основании жалоб пациента, результатов физикального обследования и аускультации, а также данных лабораторных и инструментальных исследований.
Лабораторные и инструментальные данные:
- Общий анализ крови: наблюдается лейкопения, небольшое увеличение скорости оседания эритроцитов (СОЭ), при бактериальном воспалении — нейтрофилия с умеренным сдвигом влево.
- Микроскопическое исследование мокроты: выявляются единичные эритроциты, повышенное количество клеток слущенного эпителия и макрофагов. При добавлении вторичной бактериальной инфекции в мокроте наблюдается значительное количество нейтрофилов, и она приобретает слизисто-гнойный характер.
- Рентгенография легких: при остром трахеобронхите результаты могут быть неинформативными, в то время как при хроническом процессе отмечается усиление легочного рисунка или нечеткость корней легких. Если присутствует бронхоспастический компонент, может наблюдаться опущение купола диафрагмы и увеличение прозрачности легочных полей.
- Плановое типирование возбудителя при легком и неосложненном течении острого трахеобронхита не проводится. Однако типирование осуществляется при затяжном течении заболевания с использованием серологических методов и ПЦР. При наличии бактериальной флоры выполняется бакпосев мокроты.
- Кожные аллергические пробы применяются при подозрении на аллергическую природу трахеобронхита.
- Спирометрия выполняется по показаниям для дифференциальной диагностики и оценки степени обструкции или дыхательной недостаточности.
Дифференциальная диагностика включает такие заболевания, как коклюш, атипичная пневмония, эмфизема, бронхиальная астма, туберкулез легких и муковисцидоз.
Лечение трахеобронхита
Лечение трахеобронхита у взрослых обычно проводится на амбулаторной основе, однако в случаях выраженного обструктивного синдрома или других осложнений может потребоваться госпитализация.
Как правильно лечить трахеобронхит у взрослых? Пациентам рекомендуется соблюдать постельный режим и полностью отказаться от курения, так как вдыхание табачного дыма раздражает слизистую оболочку дыхательных путей, усиливает кашель и замедляет процесс выздоровления. При неосложнённом течении заболевания антибиотики не назначаются. Поскольку острый бронхит чаще всего вызван вирусной инфекцией, требуется лишь симптоматическая терапия. Если кашель вызывает значительный дискомфорт, могут быть назначены противокашлевые средства.
Симптоматическая терапия включает:
- Обильное питьё для уменьшения интоксикации и облегчения отхождения мокроты: чай с лимоном, настой липы, шиповника, чабреца, мать-и-мачехи, шалфея, щелочные минеральные воды. В напитки можно добавлять мёд, малиновое или черносмородиновое варенье. Взрослому человеку рекомендуется выпивать 2-2,5 литра жидкости в день.
- Поддержание высокой влажности в помещении. Период заболевания трахеобронхитом часто совпадает с осенне-зимним сезоном и отопительным периодом. Сухой воздух, создаваемый отопительными приборами, раздражает слизистую дыхательных путей, что приводит к усилению кашля и замедлению выздоровления. Использование увлажнителей воздуха или аэраторов помогает уменьшить сухость кашля. Если таких устройств нет, можно повесить влажную ткань на батареи или периодически распылять воду в воздухе.
- Применение отвлекающих и согревающих процедур. В первые дни болезни (при отсутствии высокой температуры) эффективно использование горчичников, растирание груди (например, мазь Доктор Мом или скипидарная мазь), компрессы на грудную клетку.
- Ингаляции (содово-паровые, травяные).
- Приём жаропонижающих средств. Если острый трахеобронхит сопровождается высокой температурой (выше 38°C), может потребоваться применение жаропонижающих. В большинстве случаев температура невысокая, и в этом нет необходимости.
- Облегчение кашля. Это достигается улучшением отхождения мокроты (мукоактивные препараты), расширением бронхов (бронхолитики) и подавлением кашля в случае его изнурительного характера (противокашлевые средства).
- Муколитики помогают растворить густой бронхиальный секрет и уменьшают его прилипание к бронхам, но не влияют на общее количество мокроты. Все муколитические препараты обладают слабым противовоспалительным действием.
- Отхаркивающие средства активизируют работу эпителия бронхов и перистальтические движения, способствуя выведению мокроты. Эффект усиливается за счёт увеличения секреции бронхиальных желез и снижения вязкости мокроты. Обычно это травы, такие как алтей, солодка, девясил, подорожник, термопсис, мать-и-мачеха, фиалка, душица, анис, багульник, тимьян, плющ. Отхаркивающие средства следует применять с 3-4 дня болезни, когда кашель становится продуктивным. В первые два дня их использование нецелесообразно, так как кашель сухой и непродуктивный.
- Бронхолитики назначаются в случае, если острый трахеобронхит сопровождается обструктивным синдромом. Эти препараты могут быть в виде аэрозолей или растворов для ингаляций, которые вдыхаются через небулайзер. Для лечения аллергического трахеобронхита используют кромогликат натрия в ингаляциях. Ингаляционные бронхолитики назначаются на короткий срок (1-2 недели).
- Противокашлевые средства. Подавление кашля нецелесообразно, если мокрота откашливается в достаточном количестве. Противокашлевая терапия необходима, если кашель сухой и вызывает дискомфорт. Препараты с кодеином не доступны без рецепта и могут иметь побочные эффекты. Кодеин вызывает сухость, что полезно при обильной жидкой мокроте, но вредно при густом секрете. В настоящее время кодеин используется редко и только на короткие курсы.
Для подавления изнурительного непродуктивного кашля можно использовать антигистаминные препараты или обычный ментол. Ментол мягко стимулирует секрецию бронхиальных желез, обладает антисептическим, анальгезирующим и отвлекающим действием, восстанавливает функцию мерцательного эпителия бронхов. Применение Бронхолитина как противокашлевого и бронхоспазмолитического средства безопасно в амбулаторных условиях. Его использование помогает подавить кашель, уменьшить обструкцию, одышку и облегчить выделение мокроты.
Разумеется, что самостоятельно при остром бронхите лучше использовать только растительные препараты. Остальные медикаменты должен назначать врач.
Это касается и антибиотиков, которые неэффективны при вирусной природе заболевания. Американское общество инфекционных болезней рекомендует их применение только при тяжелом или затяжном течении бронхита (более 14 дней), а также при осложнениях (например, появлении очаговых затемнений в лёгких). Антибиотики показаны пациентам, если нет эффекта от проводимого лечения, сохраняется интоксикация в течение недели, а также лицам старше 65 лет с сопутствующими заболеваниями. Средняя продолжительность антибактериальной терапии составляет 5-7 дней.
Лечение хронического трахеобронхита у взрослых имеет свои особенности. Кратковременные обострения хронического трахеобронхита часто воспринимаются как острые эпизоды, что может привести к недооценке состояния и запоздалой диагностике хронического трахеобронхита. Частые обострения могут привести к прогрессирующему снижению функции легких и гиперреактивности организма.
Учитывая, что у курильщиков кашель продуктивный с повышенным выделением вязкой слизи, необходимо назначение муколитиков. У взрослых хронический процесс в период обострения часто сопровождается бронхиальной обструкцией, поэтому может потребоваться дополнительное назначение бронхолитиков. Рекомендуется использование комбинированных средств, таких как сироп Аскорил экспекторант (в составе сальбутамол, бромгексин, гвайфенезин, ментол). Этот препарат воздействует на все звенья патогенеза хронических бронхолегочных заболеваний, сопровождающихся образованием вязкого и трудноотделяемого секрета. В большинстве случаев таким пациентам показано лечение в стационаре.
Лекарства
- Жаропонижающие средства: Парацетамол, Ибупрофен, Панадол, Ринзасип, Нурофен.
- Сосудосуживающие средства для восстановления носового дыхания: Оксиметазолин, Тетризолин, Ксилометазолин.
- Муколитические препараты: Ацетилцистеин, Амбробене, Суприма-бронхо, Карбоцистеин, Бронхипрет, Флуифорт, Лазолван, Дорназе, Месна, Бромгексин. Эти средства назначаются детям старше 3 лет при наличии кашля с бронхоспазмом и затрудненным отхождением мокроты.
Для детей в возрасте 3-5 месяцев предпочтение отдается Лазолвану, Амброгексалу и Амбробене, которые способствуют увеличению синтеза сурфактанта.
Ацетилцистеин действует быстрее, чем другие препараты, так как он непосредственно воздействует на мокроту. Его можно безопасно использовать у детей с 2 лет, в более раннем возрасте — только по назначению врача. Рекомендуемый срок применения составляет 3-7 дней. Он наиболее эффективен при острых инфекционных процессах.
Амброксол способствует разжижению секрета и улучшает его выделение, однако его действие проявляется медленнее. Важная особенность этого препарата заключается в его способности увеличивать количество сурфактанта, что особенно важно для маленьких детей, и он не вызывает бронхообструкцию.
Бромгексин рекомендуется детям с 3 лет. Сироп Бронхипрет, созданный на основе растительных компонентов, обладает комплексным действием — отхаркивающим, разжижающим мокроту, противовирусным и противовоспалительным. Его можно назначать детям с 3 месяцев. Наименьшей эффективностью среди всех препаратов обладает Мукалтин.
Процедуры и операции
Ингаляции
В домашних условиях полезно проводить ингаляции, которые помогают увлажнить дыхательные пути, снизить интенсивность кашля, способствуют выведению мокроты и в целом улучшают самочувствие пациента.
Для ингаляций можно использовать:
- солевые и содовые растворы;
- эфирные масла (эвкалипт, сосна, мята, розмарин, чеснок, масло чайного дерева);
- муколитические препараты (например, Лазолван, Амбробене, Флуимуцил), которые способствуют выведению мокроты. Назначение медикаментов должно осуществляться врачом.
Ингаляции с растворами, содержащими травяные отвары и эфирные масла, можно проводить традиционным способом — над чайником или термосом, однако предпочтительнее использовать домашние ингаляторы, которые имеют простую конструкцию. Настои трав и эфирные масла подходят только для паровых ингаляторов.
Ингаляции с препаратами, назначенными врачом, более эффективно выполнять с помощью небулайзеров.
Небулайзеры представляют собой устройства, которые распыляют лекарственный раствор в аэрозоль, а компрессор аппарата обеспечивает быструю подачу лекарства в дыхательные пути. В зависимости от размера частиц аэрозоля, активное вещество может достигать верхних, средних или нижних отделов дыхательных путей. Этот тип ингаляторов особенно удобен и необходим при обструктивных бронхитах и бронхиальной астме, а также в случаях, когда у пациента снижена скорость вдоха (например, у маленьких детей или ослабленных послеоперационных больных). Ингаляция продолжается до полного расходования раствора.
Лечебная физкультура и дыхательная гимнастика
Комплекс специализированных упражнений для дыхательной системы играет важную роль, так как:
- способствует более эффективному отхождению мокроты;
- улучшает вентиляцию легких, устраняя застойные процессы и предотвращая развитие осложнений;
- ускоряет процесс восстановления;
- увеличивает функциональные возможности органов дыхания;
- положительно влияет на состояние сердечно-сосудистой системы.
Данный метод терапии можно легко применять в домашних условиях. Вы можете выбрать дыхательную гимнастику, подходящую по возрасту, и выполнять её 1-2 раза в день.
Массаж
Данная процедура рекомендуется в случаях хронического течения болезни. Она также проявляет свою эффективность при длительном остром процессе и назначается в стадии восстановления.
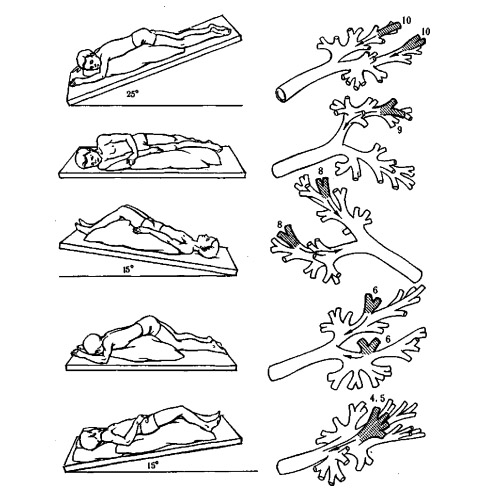
Постуральный дренаж
Это метод, который способствует облегчению отхождения мокроты и улучшает эффективность кашля. Он достигается за счет принятия определенных позиций тела — голова должна находиться ниже уровня грудной клетки. В таком положении мокрота «стекает» к основным бронхам и трахее, где расположены наиболее чувствительные кашлевые рецепторы. В результате возникает кашель, который помогает удалить мокроту. Если кашель не появляется, пациент может с помощью движений диафрагмы искусственно «подтолкнуть» мокроту.
Важно периодически изменять положение — поворачиваться с боку на бок, на живот и на спину.
Постуральный дренаж может сопровождаться легкими поколачивающими движениями по грудной клетке, выполняемыми медицинским работником.
Следует помнить, что вибрационный массаж и постуральный дренаж наиболее эффективны при продуктивном кашле.
Прочие физиотерапевтические процедуры
Хотя электро- и магнитотерапия широко используются для лечения острого трахеобронхита, их эффективность остается предметом обсуждения. Тем не менее, в период снижения температуры и на этапе выздоровления можно применять следующие методы:
- Фототерапия. Ультрафиолетовое облучение способствует активизации окислительно-восстановительных процессов, уменьшает частоту дыхания и увеличивает его глубину. В крови наблюдается снижение скорости оседания эритроцитов (СОЭ).
- Диатермия грудной клетки. Этот метод основан на тепловом воздействии, которое способствует расслаблению мышц и расширению сосудов. Улучшение кровообращения помогает устранить застойные явления и воспалительные процессы. Также отмечается положительное влияние на иммунные клетки и повышение защитных функций организма.
- Индуктотермия. Это метод высокочастотной электротерапии, который сочетает воздействие магнитного поля на пациента. В результате процедуры ткани значительно нагреваются, что улучшает дренажную функцию бронхов, способствует отделению мокроты, снижает ее вязкость и устраняет воспалительные изменения и бронхоспазм. Этот метод особенно показан при бронхите с обструкцией, но противопоказан при наличии гнойных процессов.
- Лекарственный электрофорез. При сильном кашле рекомендуется использовать 1% раствор дионина, а для десенсибилизации эффективен электрофорез 2% хлорида кальция.
- Лазерная (магнитолазерная) терапия. Этот метод показывает хорошие результаты при бронхоспастическом синдроме, устраняя воспаление и активируя функцию мерцательного эпителия бронхов.
Физиотерапевтические процедуры при хроническом трахеобронхите включают: УФО, лекарственный электрофорез, лазеромагнитотерапию, аэроинотерапию, спелеотерапию и КВЧ-терапию.
Оперативное вмешательство рассматривается лишь в некоторых случаях, особенно при наличии бронхоэктазов, если это состояние часто сопровождается гнойными осложнениями.
Профилактика
Для предотвращения острого трахеобронхита важно устранить факторы, способствующие его развитию:
- переохлаждение;
- загрязнённость воздуха и высокая запылённость помещений;
- острые респираторные инфекции и грипп;
- курение.
К основным мерам профилактики ОРВИ и гриппа относятся общее укрепление организма (правильное питание, закаливание, прием витаминов, использование адаптогенов и иммуностимуляторов) и санация дыхательных путей (ингаляции с антисептическими травами). Эффективными мерами также является разобщение здоровых и больных людей в коллективе.
У детей и взрослых, часто страдающих от респираторных заболеваний, рецидивирующего трахеобронхита и обострений хронической формы, необходимо применять лекарственные средства, способствующие неспецифической защите организма. В этом контексте интерес представляют растительные иммунотропные препараты на основе эхинацеи. Одним из эффективных средств для профилактики гриппа и ОРВИ является препарат Иммунал. Его защитное действие сохраняется после полуторамесячных профилактических курсов, проводимых в осенне-зимний период. Взрослым рекомендуется принимать по 20–30 капель трижды в день в течение 6–8 недель.
Опыт применения препаратов, таких как Римантадин, Виферон, Оциллококцинум и Инфлюэзин, показал, что они также могут снизить заболеваемость. В период эпидемии гриппа или сезонных ОРВИ рекомендуется смазывать полость носа мазью Виферон 2-4 раза в день, а свечи использовать 2-3 раза в неделю.
К индукторам выработки собственного интерферона относится Арбидол. Взрослым и детям старше 12 лет назначают по 0,2 г до еды дважды в неделю в течение двух недель. Также для профилактики применяются лизаты бактерий: Бронхо-мунал, ИРС 19, Имудон, Рибомунил. Эти препараты способствуют активной выработке антител против возбудителей ОРВИ. Их высокая эффективность объясняется вакциноподобным действием и влиянием на местный иммунитет ребенка. При бронхитах наибольшую эффективность демонстрируют Бронхо-мунал и Рибомунил.
Грипп–нозод–инъель чаще используется для лечения осложнений гриппа, таких как синусит, затяжной трахеобронхит и пневмония. Специфическая профилактика гриппа включает вакцинацию, которая особенно рекомендуется беременным, детям, пожилым людям старше 65 лет и тем, кто имеет сопутствующие заболевания.
Профилактика хронического трахеобронхита включает:
• отказ от курения;
• лечение гастроэзофагеальной рефлюксной болезни (ГЭРБ);
• рациональное трудоустройство (без загрязнений воздуха);
• предотвращение простудных заболеваний;
• поддержание чистоты воздуха в помещениях.
Курильщики чаще подвержены инфекционным заболеваниям, чем некурящие. Это связано с нарушениями мукоцилиарного клиренса (естественного очищения дыхательных путей). Табачный дым вызывает гиперсекрецию слизи и угнетает активность реснитчатого эпителия бронхов.
При движении ресничек они погружаются в слизь и проталкивают её благодаря синхронному и скоординированному движению. Кроме того, табачный дым содержит свободные радикалы, которые, проникая в дыхательные пути, повреждают клеточные мембраны не только бронхов, но и легочной ткани. Это также объясняет влияние табачного дыма при пассивном курении и загрязнённого воздуха на здоровье людей, работающих и живущих в неблагоприятных условиях.
ГЭРБ может способствовать развитию хронического бронхита и его рецидивам. Кашель рефлюксной природы и хронический бронхит наблюдаются у 19% пациентов с ГЭРБ.
У детей
Трахеобронхит у детей возникает после контакта с инфицированными респираторными заболеваниями. В начале заболевания у ребенка проявляется респираторный синдром, который включает насморк, конъюнктивит, покраснение зева и боль в горле. Характеристика респираторного синдрома зависит от возбудителя, будь то вирус гриппа, аденовирусы или микоплазма. Затем инфекция распространяется вниз по дыхательным путям, затрагивая как крупные, так и мелкие бронхи. Кашель является обязательным признаком этого состояния.
Сначала кашель сухой и мучительный, но затем он становится влажным с выделением серозно-слизистой мокроты. Одышка при этом не наблюдается. Интоксикация проявляется в капризности ребенка, снижении эмоционального фона и ухудшении аппетита.
Острая форма с бронхиальной обструкцией чаще встречается у детей младше 4 лет. Застой в бронхах снижает их дренажную функцию и приводит к бронхиальной обструкции. У ребенка наблюдается затрудненный и удлиненный выдох. Свистящие хрипы слышны как на вдохе, так и на выдохе, и могут быть слышны на расстоянии (при бронхиальной обструкции III степени). Также отмечается активное участие вспомогательных мышц, таких как мышцы брюшной стенки, в процессе дыхания.
Лечение острого трахеобронхита
Лечение проводится на амбулаторной основе. Ребенку необходимо соблюдать постельный режим до тех пор, пока температура не нормализуется. Важно обеспечить его обильным теплым питьем, что способствует увеличению водной составляющей бронхиального секрета. Наилучшим вариантом в этом случае являются щелочные минеральные воды. Особенно эффективно сочетание обильного питья с щелочными ингаляциями.
Рацион питания должен быть молочно-растительным и богатым витаминами. Если заболевание затягивается, присутствуют сопутствующие патологии, выраженный бронхообструктивный синдром или дыхательная недостаточность, это является основанием для госпитализации.
Лечение трахеобронхита у детей включает противовирусные и антибактериальные препараты (при среднетяжелом и тяжелом течении), однако основное внимание уделяется симптоматической терапии.
Симптоматическое лечение включает:
- Обильное питье (чай с лимоном, морс, отвар шиповника, щелочные минеральные воды, горячее молоко с «Боржоми» в соотношении 1:1, фруктовые и овощные соки, липовый чай).
- Отхаркивающие и муколитические препараты.
- Растирание грудной клетки (например, мазь «Доктор Мом»).
- Ингаляции при непродуктивном кашле с использованием раствора соды, эфирных масел, отвара солодки и эвкалипта, бальзама «Эвкабал». Увлажнение слизистой во время ингаляций помогает разжижению мокроты и улучшает ее отхаркивание.
- Восстановление носового дыхания. Применение сосудосуживающих капель должно быть ограниченным, так как длительное использование может привести к атрофии или гипертрофии слизистой.
- Жаропонижающие средства при высокой температуре. Здоровым детям старше 2 месяцев следует снижать температуру, если она превышает 39-39,5°C. У детей с хроническими заболеваниями сердечно-сосудистой системы, фебрильными судорогами в анамнезе и наследственными метаболическими расстройствами температура не должна подниматься выше 38,0-38,5°C.
- Противовоспалительные препараты.
Основное внимание уделяется переводу сухого кашля в продуктивный. Для этого полезно принимать отвары шалфея, мяты, липы, ромашки и подорожника, а также проводить ингаляции. При наличии сухого малопродуктивного кашля эффективно использование растительных отхаркивающих средств: трав термопсиса, алтея, солодки и грудных сборов. Эффект усиливается при сочетании с муколитиками.
Если образуется большое количество мокроты, она обычно отходит сама. Главное, чтобы ребенок не «раскашливался» насильно и не «бился в кашле». Принудительное откашливание может привести к обструктивному бронхиту. Научите ребенка правильно кашлять — легко и без лишних усилий.
Можно позволить ему выполнять легкие движения грудной клеткой и издавать «кхекающие» звуки. Важно избегать приступов кашля на улице и резкого вдоха холодного воздуха после длительного кашля, так как это может усилить кашель.
Антибиотики детям старше 5 лет назначаются только при наличии сопутствующей пневмонии, среднего отита, тонзиллита, синусита, затянувшемся течении заболевания, бронхообструктивном синдроме, который трудно поддается лечению, нарастании дыхательной недостаточности или изменениях в анализах крови, указывающих на бактериальную природу бронхита.
Гнойная мокрота как единственный признак не является показанием для назначения антибиотиков при отсутствии симптомов пневмонии.
Детям первого года жизни антибиотики назначаются при высокой температуре, если она сохраняется более трех дней, а также при выраженных симптомах интоксикации.
Процедуры
- Паровые ингаляции и применение муколитических противокашлевых средств. Для этого лучше всего использовать небулайзер. Этот метод лечения подходит детям всех возрастов и является особенно полезным для тех, кто часто страдает от простуд или обструктивного бронхита.
- Лечебная физкультура.
- Вибрационный массаж и постуральный дренаж. Постуральный дренаж рекомендуется проводить ребенку дважды в день или чаще. За 30-40 минут до процедуры следует дать отхаркивающее средство (например, настой мать-и-мачехи, термопсиса или Пектолван, который также обладает бронхорасширяющим эффектом).
Детей укладывают в различные позиции с наклоном верхней части тела. В игровой форме можно предложить им достать игрушку с пола, наклонившись с кровати. Маленьких детей можно держать на руках, наклоняя их туловище вниз. Наклоны верхней части тела можно сопровождать легкими похлопывающими движениями от нижней части грудной клетки к шее, помогая секрету выйти наружу. Общая продолжительность процедуры должна составлять не менее 20 минут.
Вибрационный массаж заключается в том, что грудной клетке с разных сторон передаются вибрирующие и колебательные движения руками. Вибрация способствует улучшению кровообращения, повышает тонус грудных мышц и помогает мокроте перемещаться в бронхи и трахею, облегчая ее отхождение. Массаж является дополнением к постуральному дренажу и может выполнять родитель, прошедший обучение у медсестры.
Техника массажа включает в себя нанесение коротких ударов кончиками полусогнутых пальцев или полусогнутой ладонью. Процедура должна длиться 2 минуты и проводиться дважды в день. Она не должна вызывать у ребенка дискомфорта.
Важно отметить, что бронхиты у детей часто не доводятся до конца. Физиологически ребенку необходимо оставаться дома 2-3 недели — до полного выздоровления, продолжая прием трав и ингаляций. В течение первой недели лечения можно достичь нормализации температуры и уменьшения симптомов бронхита. Однако остаточный воспалительный процесс в бронхах может продолжаться, и дренажная функция еще не восстановлена. К сожалению, у родителей часто нет возможности удерживать ребенка дома в течение трех недель, и, не выздоровев, он возвращается в детское учреждение.
Там он может снова переохладиться или заразиться от других детей, которые также не до конца выздоровели, что может привести к повторному трахеобронхиту. О рецидивирующем трахеобронхите говорят, если в течение года наблюдается три или более эпизода заболевания. Для коррекции иммунной системы при рецидивирующем трахеобронхите назначают Виферон, Рибомунил, ИРС-19, Бронхо-мунал. Иммуномодулирующий препарат Имунорикс эффективен при недостаточной реакции организма ребенка на патоген, вызывающий заболевание.
Диета при трахеобронхите
Диета при бронхите
- Эффективность: отсутствуют данные
- Сроки: от 7 до 14 дней
- Стоимость продуктов: от 1600 до 1800 рублей в неделю
Рацион при бронхите включает в себя каши, приготовленные на воде или молоке, кисломолочные напитки, макароны, отварное мясо нежирных сортов, а также овощные и крупяные супы. Важно употреблять овощи как в сыром, так и в отварном виде, а также свежие фрукты и ягоды. В блюда рекомендуется добавлять сливочное масло. Особое внимание следует уделить достаточному потреблению жидкости: морсы, соки, компоты, травяные чаи, чай с лимоном, а также отвар шиповника и облепихи.
Последствия и осложнения
Время восстановления при остром трахеобронхите составляет 2-3 недели. Тем не менее, клиническое улучшение не всегда соответствует полному восстановлению проходимости бронхов. У пациента может сохраняться легкий кашель, который проявляется при физической активности, а также небольшая одышка. Эти симптомы можно рассматривать как последствия перенесенного заболевания, на устранение которых и полное восстановление дыхательной функции может потребоваться 4-5 недель. Если процесс выздоровления затягивается и полное восстановление происходит через 5-6 недель, это указывает на затяжное течение болезни.
Острый трахеобронхит может привести к осложнениям, таким как бронхиолит, пневмония и бронхоэктазы. Чаще всего такие осложнения наблюдаются у детей, пожилых людей, а также у пациентов с ослабленным иммунитетом. Также существует риск развития бронхообструктивного синдрома, который может возникнуть у детей с предрасположенностью. У таких пациентов повторные вирусные инфекции могут вызывать дистонию бронхов и поддерживать их гиперреактивность. У половины детей с обструктивным синдромом в дальнейшем может развиться бронхиальная астма.
Бронхиолит представляет собой воспаление бронхиол — конечных ветвей бронхиального дерева, которое возникает при их вовлечении в воспалительный процесс. Это заболевание вызывают вирусы, такие как респираторно-синцитиальный, аденовирус и вирус парагриппа, а затем может присоединяться кокковая флора (пневмококки, стрептококки). Острый бронхиолит является более тяжелой формой острого обструктивного трахеобронхита у детей первого года жизни и сопровождается выраженными признаками острой дыхательной недостаточности.
Для развития пневмонии необходимо сочетание нескольких факторов: ослабление неспецифической защиты легких, а также проникновение микроорганизмов с высокой вирулентностью в значительном количестве. Диагноз «пневмония» нельзя ставить без наличия уплотнения легочной ткани, которое можно выявить с помощью рентгенологического исследования. Обычно при затяжном течении бронхита инфильтрат легкого уже успевает сформироваться и определяется при рентгене. Если инфильтрата нет, но имеются клинические и лабораторные данные (звонкие мелкопузырчатые хрипы или крепитация в легких при аускультации, лейкоцитоз более 10·10^9/л), диагноз все равно может быть установлен.
Считается, что большинство пациентов младше 50 лет без серьезных сопутствующих заболеваний, при легком и среднетяжелом течении пневмонии, могут лечиться амбулаторно. Больным рекомендуется принимать антибиотики внутрь (обычно Азитромицин или Суммамед — по одной таблетке раз в сутки в течение трех дней или фторхинолоны III–IV поколения). Длительность антибактериальной терапии составляет 7-10 дней. Эффективность лечения следует оценивать через 2-3 дня.
При тяжелом течении заболевания лечение проводится только в стационаре с использованием комбинированной антибиотикотерапии: Амоксиклав и Сумамед. Один из препаратов назначается внутримышечно.
Бронхоэктазы представляют собой необратимое расширение бронха. Их развитие может быть связано с рецидивирующими воспалениями и воздействием бактериальных токсинов, что приводит к повреждению эластических тканей бронха. Различные инфекции (аденовирусная инфекция, корь, коклюш, скарлатина), обструктивный бронхит и пневмония могут стать причиной появления бронхоэктазов. Обилие мокроты свидетельствует о наличии бронхоэктазов, а гнойный характер мокроты указывает на обострение заболевания.
Прогноз
Если острый трахеобронхит протекает без осложнений, прогноз обычно положительный. В случае осложненного течения бронхита исход зависит от типа осложнения. При бронхиолите прогноз становится более серьезным, и уровень летальности составляет 1-2%. Осложнения в виде пневмонии встречаются довольно редко.
Хронический трахеобронхит имеет благоприятный прогноз с точки зрения жизни, однако полное выздоровление может быть затруднительным. Более оптимистичный прогноз наблюдается при катаральном хроническом бронхите, который протекает без обструктивных изменений. Если пациент отказывается от курения, заболевание может не прогрессировать, а также возможно обратное развитие изменений в бронхах. В случае более тяжелых форм бронхита и продолжения курения увеличивается риск инфекций дыхательных путей, что часто приводит к пневмонии и, со временем, к дыхательной недостаточности.
У курильщиков риск летального исхода при хроническом трахеобронхите значительно выше, чем у тех, кто не курит. При серьезных нарушениях дыхательной функции 50% пациентов умирают в течение пяти лет после начала заболевания. На уровень смертности также влияют высокие уровни загрязнения воздуха. Прогноз ухудшается при обструктивных формах хронического трахеобронхита и поражении конечных отделов бронхов, что может привести к быстрому развитию легочной недостаточности и легочного сердца.
Список источников
- Клинические рекомендации по пульмонологии. Под редакцией А.Г. Чучалина, 2007; стр. 129-144.
- Зайцев А.А., Клочков О.И., Миронов М.Б., Синопальников А.И. Острые респираторные вирусные инфекции: причины, диагностика, лечение и профилактика. Москва, 2008. 37 страниц.
- Геппе Н.А., Селиверстова Н.А., Утюшева М.Г. Направления улучшения терапии кашля у детей. // Вопросы практической педиатрии. – 2010. – № 5. – С. 89–92.
- Зубков М.Н. Алгоритм лечения острых и хронических инфекций верхних и нижних дыхательных путей. // Российский медицинский журнал. – 2009. – т. 17. – № 2. – С. 123–131.
- Коровина Н.А. и соавт. Противокашлевые и отхаркивающие препараты в практике педиатра: рациональный выбор и тактика применения. Пособие для врачей. Москва, 2002, 40 страниц.
Рекомендации по уходу за пациентами
Уход за пациентами с трахеобронхитом требует комплексного подхода, направленного на облегчение симптомов, улучшение общего состояния и предотвращение осложнений. Важно учитывать как физическое, так и эмоциональное состояние пациента, а также его индивидуальные потребности.
1. Обеспечение комфортных условий
Создание комфортной обстановки для пациента играет ключевую роль в процессе выздоровления. Необходимо поддерживать оптимальную температуру и влажность воздуха в помещении. Использование увлажнителей поможет предотвратить пересыхание слизистых оболочек дыхательных путей, что может снизить раздражение и улучшить отхождение мокроты.
2. Обеспечение адекватного питания
Рацион пациента должен быть сбалансированным и богатым витаминами, особенно витаминами C и E, которые способствуют укреплению иммунной системы. Рекомендуется включать в меню легкие, легко усваиваемые продукты, такие как супы, каши и фрукты. Также важно следить за достаточным потреблением жидкости, чтобы предотвратить обезвоживание и разжижить мокроту.
3. Контроль за симптомами
Регулярный мониторинг состояния пациента необходим для своевременного выявления ухудшения. Следует обращать внимание на такие симптомы, как повышение температуры, изменение характера кашля, появление одышки или боли в груди. При ухудшении состояния необходимо немедленно обратиться к врачу.
4. Физиотерапия и дыхательная гимнастика
Физиотерапевтические процедуры, такие как ингаляции с использованием небулайзеров, могут значительно облегчить дыхание и способствовать отхождению мокроты. Дыхательная гимнастика, включающая специальные упражнения, помогает улучшить вентиляцию легких и укрепить дыхательную мускулатуру. Рекомендуется проводить занятия под руководством специалиста.
5. Психологическая поддержка
Не менее важным аспектом ухода является психологическая поддержка пациента. Заболевание может вызывать страх и тревогу, поэтому важно обеспечить эмоциональную поддержку, выслушивать пациента и обсуждать его переживания. В некоторых случаях может потребоваться консультация психолога или психотерапевта.
6. Соблюдение режима
Рекомендуется соблюдать режим дня, включая достаточное количество времени для отдыха и сна. Физическая активность должна быть умеренной и соответствовать состоянию пациента. Прогулки на свежем воздухе, если это возможно, способствуют улучшению общего состояния и настроения.
7. Медикаментозная терапия
При назначении медикаментов важно строго следовать указаниям врача. Антибиотики могут быть назначены в случае бактериальной инфекции, а противовоспалительные средства помогут уменьшить воспаление. Также могут быть рекомендованы муколитики для разжижения мокроты и облегчения ее отхождения.
Таким образом, уход за пациентами с трахеобронхитом требует внимательности, терпения и комплексного подхода, что способствует более быстрому выздоровлению и улучшению качества жизни пациента.
Вопрос-ответ
Что такое трахеобронхит и как он развивается?
Трахеобронхит — это воспаление трахеи и бронхов, которое часто возникает в результате вирусной инфекции, такой как грипп или простуда. Он может также быть вызван бактериальными инфекциями, аллергическими реакциями или воздействием раздражающих веществ, таких как дым или химикаты. Симптомы включают кашель, затрудненное дыхание и выделение мокроты.
Каковы основные симптомы трахеобронхита?
Основные симптомы трахеобронхита включают сухой или влажный кашель, который может сопровождаться выделением мокроты, боль в груди, одышку и общее недомогание. В некоторых случаях может наблюдаться повышение температуры тела. Симптомы могут варьироваться в зависимости от причины воспаления.
Как лечится трахеобронхит?
Лечение трахеобронхита зависит от его причины. В большинстве случаев заболевание проходит самостоятельно, и рекомендуется отдых, обильное питье и использование противокашлевых средств. Если трахеобронхит вызван бактериальной инфекцией, могут быть назначены антибиотики. Важно также избегать раздражителей, таких как курение и загрязненный воздух.
Советы
СОВЕТ №1
При первых признаках трахеобронхита, таких как кашель, одышка или дискомфорт в груди, не откладывайте визит к врачу. Раннее обращение за медицинской помощью поможет избежать осложнений и ускорит процесс выздоровления.
СОВЕТ №2
Обеспечьте себе оптимальные условия для восстановления: поддерживайте влажность воздуха в помещении, избегайте курения и контакта с раздражающими веществами, такими как пыль и химикаты. Это поможет облегчить симптомы и ускорить заживление.
СОВЕТ №3
Пейте много жидкости, чтобы поддерживать водный баланс и разжижать мокроту. Теплые напитки, такие как травяные чаи или бульоны, могут быть особенно полезны для успокоения горла и облегчения кашля.
СОВЕТ №4
Следите за своим состоянием и обращайте внимание на изменения в симптомах. Если кашель становится более интенсивным, появляется высокая температура или затрудненное дыхание, немедленно обратитесь к врачу для корректировки лечения.