Остеохондроз грудного отдела позвоночника — распространенное заболевание, влияющее на позвоночник и общее состояние организма. В статье рассмотрим симптомы и методы лечения. Понимание причин и проявлений остеохондроза поможет читателям своевременно обратиться за медицинской помощью и выбрать эффективные способы терапии, что улучшит качество жизни и предотвратит осложнения.
Общие сведения
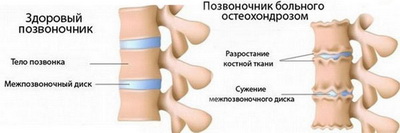
Остеохондроз — это заболевание опорно-двигательной системы, которое представляет собой дистрофические изменения в суставных хрящах и окружающих костных тканях. В процессе болезни часто вовлекаются сосуды, мышцы и нервные окончания. Этот термин охватывает множество костно-суставных патологий, которые могут возникать в различных частях тела, включая суставы конечностей. Однако чаще всего его применяют для описания дегенеративных изменений в позвоночнике, особенно в межпозвонковых дисках (код по МКБ-10-M42 «Остеохондроз позвоночника»).
С прогрессированием межпозвонкового остеохондроза человеческое тело теряет свои амортизационные свойства, а также подвижность и эластичность. Это заболевание позвоночника довольно распространено и в той или иной степени затрагивает большинство людей уже к 40 годам. В зависимости от пораженного отдела позвоночника выделяют шейный, поясничный и грудной остеохондрозы, а также их смешанные формы, которые считаются наиболее тяжелыми.
Остеохондроз грудного отдела позвоночника, который станет темой данной статьи, встречается реже других форм этой патологии. Это связано с анатомическими особенностями верхней части скелета человека. В грудной области костно-хрящевая система состоит из 12 позвонков, которые соединяются с ребрами и передними концами примыкают к относительно монолитной грудине. Такая структура образует жесткий и прочный каркас, защищающий органы грудной полости (сердце, легкие) от повреждений. Кроме того, позвонки в этом сегменте имеют небольшую высоту и длинные остистые отростки, что придает им вид плотно расположенной черепицы. Это ограничивает подвижность грудного отдела и снижает влияние физических нагрузок, тем самым защищая межпозвонковые диски от разрушения.
Еще одной причиной реже встречающегося остеохондроза грудного отдела по сравнению с поясничным и шейным является физиологический кифоз (естественный изгиб позвоночника назад), который приводит к тому, что основная нагрузка ложится на передние и боковые части позвонков и дисков. При развитии патологии именно эти участки подвергаются дегенеративным изменениям, но из-за отсутствия нервных окончаний и оболочек спинного мозга болевые ощущения обычно не возникают. Однако в некоторых случаях негативные изменения могут затрагивать задние части дисков и позвонков или позвоночно-реберные соединения, что может привести к сдавлению корешков спинномозговых нервов. В таких ситуациях развивается остеохондроз грудного отдела с корешковым синдромом, который сопровождается болями различной локализации (иногда очень удаленными) и нарушениями работы многих органов (печень, легкие, поджелудочная железа, сердце и др.).
Из-за разнообразия проявлений грудного остеохондроза врачи часто называют эту форму патологии «болезнью-хамелеоном», так как она может маскироваться под симптомы заболеваний органов дыхания, пищеварения и сердечно-сосудистой системы. В таких случаях крайне важна правильная дифференциальная диагностика, которая с помощью различных специфических исследований поможет выявить симптомы и назначить лечение остеохондроза грудного отдела.
Тактика и эффективность дальнейшего лечения во многом зависят от стадии прогрессирования дегенеративно-дистрофического процесса в тканях позвоночника. Если патологию удается распознать на ранних этапах, то состояние пациента можно значительно улучшить с помощью простых физиотерапевтических методов и упражнений ЛФК. В противном случае, при позднем обнаружении может потребоваться сложная хирургическая операция. Поэтому врачи-вертебрологи настоятельно рекомендуют обращаться за помощью к специалисту при любых частых и/или продолжительных болях в спине.
Врачи отмечают, что остеохондроз грудного отдела позвоночника становится все более распространенным заболеванием, особенно среди людей, ведущих малоподвижный образ жизни. Симптомы, такие как боль в спине, дискомфорт в области грудной клетки и ограничение подвижности, могут значительно ухудшить качество жизни пациентов. Специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, включая физическую терапию, медикаментозное лечение и коррекцию образа жизни. Регулярные физические нагрузки и упражнения на растяжку помогают укрепить мышцы спины и улучшить гибкость, что, по мнению врачей, является ключевым фактором в профилактике и лечении этого заболевания. Кроме того, важно учитывать индивидуальные особенности каждого пациента, чтобы подобрать наиболее эффективную терапию.
https://youtube.com/watch?v=d0Xj0iDJtso
Патогенез
Частота возникновения остеохондроза грудного отдела позвоночника у мужчин и женщин практически равна, так как в механизмах развития этого заболевания не наблюдается гендерной предрасположенности к дегенерации межпозвонковых дисков. Однако многолетний опыт в лечении остеохондроза показывает, что его первые проявления у мужчин возникают в более молодом возрасте по сравнению с женщинами. Это связано с тем, что костно-хрящевые ткани женского организма до определенного возраста защищены гормоном эстрогеном, уровень которого снижается во время климакса, что может стать триггером для проблем с позвоночником.
Согласно статистике, межпозвонковый остеохондроз в той или иной степени наблюдается у большинства пожилых людей, что относит его к возрастным заболеваниям. Тем не менее, в последние годы отмечается значительное «омоложение» этой патологии, вплоть до ее появления у детей дошкольного возраста. Поэтому точно установить причины и начальные механизмы развития остеохондроза позвоночника до сих пор не удалось. В свое время было предложено более десяти теорий его возникновения и прогрессирования, включая гормональную, инфекционную, механическую, сосудистую, наследственную, аллергическую и другие, однако ни одна из них не получила полного подтверждения в практике.
На сегодняшний день специалисты объясняют возникновение остеохондроза совокупностью негативных факторов, воздействующих на ткани позвоночника. Среди них выделяют постоянные избыточные нагрузки на один или несколько сегментов позвоночника, состоящих из двух соседних позвонков (верхнего и нижнего) и межпозвонкового диска между ними. Парадоксально, но такая перегрузка может быть вызвана как чрезмерной физической активностью, так и длительным пребыванием в неестественной для спины позе. Например, продолжительная работа или учеба в сидячем положении за столом является одним из основных факторов, способствующих развитию дегенеративно-дистрофических изменений в структуре межпозвонкового диска.
На начальное формирование или обострение остеохондроза грудного отдела позвоночника могут влиять такие факторы, как неправильное питание, неравномерное развитие мышц спины и груди, избыточный вес ( ожирение), патологии нижних конечностей (например, плоскостопие), травмы спины и другие. В патогенезе данного заболевания важную роль играет нарушение сегментарного кровообращения, что приводит к дегидратации пульпозного (студенистого) ядра. Это, в свою очередь, вызывает потерю амортизационных свойств межпозвонкового диска, изменение нагрузок на окружающее его фиброзное кольцо и дальнейшее постепенное разрушение данного позвоночно-двигательного сегмента.
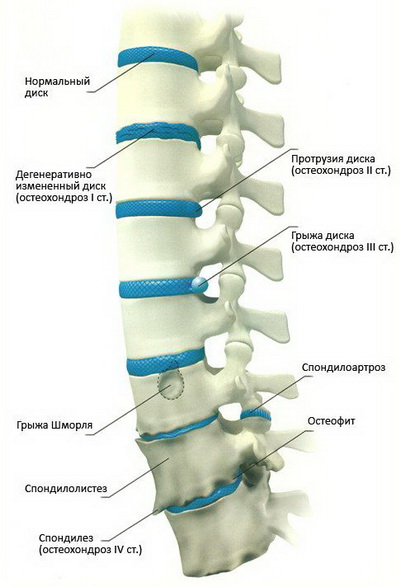
В процессе своего развития грудной остеохондроз проходит четыре стадии, каждая из которых характеризуется специфическими анатомо-морфологическими изменениями в структуре диска, соседних позвонков и дугоотростчатых суставов. Кроме того, негативные изменения, происходящие при этом заболевании, могут затрагивать другие близлежащие ткани (мышечные, сосудистые, соединительные) или оказывать опосредованное влияние на функционирование удаленных органов и систем организма человека (кишечник, сердце, легкие и т.д.).
| Симптомы | Причины | Методы лечения и профилактики |
|---|---|---|
| Боль в груди (межреберная невралгия, опоясывающая боль) | Малоподвижный образ жизни | Лечебная физкультура (ЛФК) |
| Ощущение жжения, онемения в грудной клетке | Длительное пребывание в неудобной позе | Массаж |
| Усиление боли при глубоком вдохе/выдохе, кашле, чихании | Травмы позвоночника | Физиотерапия (УВЧ, магнитотерапия, электрофорез) |
| Ограничение подвижности грудного отдела позвоночника | Наследственная предрасположенность | Медикаментозное лечение (НПВС, миорелаксанты) |
| Нарушение чувствительности в области груди | Избыточный вес | Иглорефлексотерапия |
| Ощущение «мурашек» по коже | Неправильное питание | Мануальная терапия |
| Нарушения работы внутренних органов (сердцебиение, одышка, проблемы с пищеварением) | Стрессы | Коррекция осанки |
| Скованность в грудном отделе по утрам | Переохлаждение | Ортопедические корсеты |
| Головные боли, головокружения (редко) | Возрастные изменения | Сбалансированное питание |
| Повышенная утомляемость | Подъем тяжестей | Регулярные перерывы при сидячей работе |
Первая степень
На ранних этапах развития грудного остеохондроза в внутреннем слое фиброзного кольца возникают микротрещины, через которые постепенно проникает студенистое ядро. Это приводит к раздражению нервных окончаний в глубоких слоях фиброзного кольца и в продольной задней связке. На данном этапе болезни пациент может испытывать дискомфорт в средней части спины или ощущать боли, которые могут напоминать сердечные. Также возможно появление чувства спазмов в мышцах спины.
Остеохондроз грудного отдела позвоночника — это распространённая проблема, о которой говорят многие. Люди часто жалуются на боли в спине, которые могут отдавать в руки или грудную клетку. Некоторые отмечают, что дискомфорт усиливается при длительном сидении или физической активности. Многие пациенты делятся опытом, что регулярные занятия физкультурой и растяжкой помогают облегчить симптомы. Также распространены мнения о важности правильной осанки и ergonomics на рабочем месте. Некоторые обращают внимание на то, что стресс и эмоциональное напряжение могут усугублять состояние. В целом, осведомлённость о заболевании и его профилактика становятся всё более актуальными, и люди ищут способы улучшить качество своей жизни, обращаясь к специалистам и применяя различные методы лечения.
https://youtube.com/watch?v=z7o2m8u6e-g
Вторая степень
Остеохондроз грудного отдела позвоночника второй степени проявляется дальнейшим разрушением фиброзного кольца, что приводит к нестабильности позвоночного столба из-за избыточной подвижности пораженных позвонков. На этом этапе развития заболевания болевые ощущения становятся более выраженными и могут проявляться в виде дорсалгии (постоянные, но не сильные боли, усиливающиеся при движении спиной) или дорсаго (внезапные, интенсивные «стреляющие» боли, возникающие после длительного пребывания в одной позе).
Третья степень
В третьем этапе грудного остеохондроза происходит полный разрыв фиброзного кольца, что приводит к выходу студенистого ядра за его пределы и образованию межпозвонковой грыжи. Чаще всего такие грыжи формируются в сторону позвоночного канала, что может вызвать сжатие спинного мозга, спинномозговых нервов и близлежащих сосудов. Это состояние сопровождается корешковым синдромом, проявляющимся в виде болей, отдающих в различные части тела, а также торакалгией, которая проявляется сильными болями за грудиной, напоминающими сердечные. Кроме того, могут возникать миелопатия, характеризующаяся нарушениями чувствительности и двигательной активности, а также другие симптомы, связанные с нервно-сосудистой и мышечно-тонической системами. На данном этапе возможно развитие фиксированного грудного кифоза, сколиоза или кифосколиоза.
https://youtube.com/watch?v=SWP7YtnhR-0
Четвертая степень
На завершающем этапе грудного остеохондроза дегенеративные изменения затрагивают межостистые и желтые связки, а также другие структуры позвоночника и окружающие мышцы. Дистрофические процессы в межпозвонковом диске продолжают углубляться, что может привести к его рубцеванию и последующему фиброзу. В полулунных и межпозвонковых суставах возникает деформирующийартроз, а на отростках позвонков образуются остеофиты (костные наросты). Клинические проявления на этом этапе заболевания могут быть весьма разнообразными, поскольку степень поражения различных дисков часто варьируется. При неосложненном остеохондрозе фиброз затронутого диска может свидетельствовать о переходе болезни в стадию устойчивой ремиссии, однако это сопровождается частичной утратой нормальной функциональности позвоночного столба.
Причины
Грудной остеохондроз может развиваться как у мужчин, так и у женщин под воздействием различных предрасполагающих факторов:
- естественное старение организма, которое приводит к изменениям в структуре костно-хрящевой ткани позвоночника;
- наследственная предрасположенность к аномалиям в формировании позвоночно-двигательных сегментов;
- недостаточная физическая активность, способствующая ослаблению спинных мышц;
- занятия силовыми видами спорта, которые создают чрезмерную нагрузку на позвоночник (в первую очередь, тяжелая атлетика);
- травмы позвоночника, даже если они произошли давно;
- эндокринные нарушения, которые влияют на питание тканей позвоночника;
- избыточная масса тела ( ожирение);
- несбалансированное питание (недостаток витаминов, минералов и жидкости);
- патологии позвоночника с аномальными изгибами;
- дисбаланс в развитии мышечного корсета;
- длительное пребывание в сидячем положении с наклоном вперед во время учебы или работы;
- физически тяжелые условия труда (постоянное неправильное поднятие тяжестей);
- серьезные нарушения обмена веществ;
- плоскостопие и другие заболевания нижних конечностей, которые влияют на распределение нагрузок на позвоночник;
- сосудистые заболевания, ухудшающие кровоснабжение спины;
- тяжелые инфекционные, аллергические и аутоиммунные заболевания;
- частые переохлаждения;
- стрессовые ситуации и нервное истощение;
- вредные привычки, включая курение.
Симптомы остеохондроза грудного отдела позвоночника
Признаки грудного остеохондроза, учитывая особенности строения этого отдела позвоночника, могут долгое время не вызывать беспокойства у пациента и проявляться только при распространении патологического процесса на боковые и/или задние части пораженных позвоночно-двигательных сегментов, а также при переходе заболевания на вторую или третью степень. В общем, все симптомы грудного остеохондроза проявляются в виде вертебральных синдромов (болезненные ощущения, непосредственно связанные с нарушениями в костно-хрящевой ткани позвоночника) и экстравертебральных или компрессионных синдромов (негативные проявления, возникающие из-за патологической импульсации из проблемного сегмента позвоночного столба).
Вертебральные синдромы
Вертебральные проявления остеохондроза грудного отдела позвоночника в первую очередь выражаются в двух основных болевых синдромах, известных как дорсаго и дорсалгия.
Дорсаго
Это резкий и внезапный приступ боли, известный как «прострел», который локализуется в области между лопатками и может возникнуть в любое время. Чаще всего синдром дорсаго затрагивает людей, долго находящихся в сидячем положении с наклоном вперед и резко меняющих свою позу. Сам приступ пациенты описывают как «кинжальный удар», который сопровождается сильным спазмом мышц спины. Кроме интенсивной боли, при дорсаго наблюдаются затруднения с дыханием и значительное ограничение движений в грудной области спины. Такие обострения остеохондроза с периодическими приступами могут длиться до двух недель.
Дорсалгия
Этот синдром характеризуется постепенным развитием неприятных и болезненных ощущений, которые могут усиливаться на протяжении двух-трех недель. Хотя боль при дорсалгии не является очень интенсивной, ее длительное присутствие вызывает постоянное беспокойство. Спинные мышцы, как и при дорсаго, испытывают значительное напряжение, что может приводить к ощущению нехватки воздуха у пациента. Болезненность в области спины усиливается при движениях туловищем (особенно при наклонах), глубоком дыхании, кашле и других действиях. Выделяют верхнюю дорсалгию, где негативные проявления сосредоточены в шейно-грудном сегменте позвоночника, и нижнюю дорсалгию, где основные проблемы наблюдаются в грудопоясничном сегменте позвоночника.
Экстравертебральные синдромы
Экстравертебральные синдромы, возникающие при грудном остеохондрозе, отличаются большим разнообразием из-за протяженности данного отдела позвоночника, что затрудняет точную диагностику заболевания. Эти синдромы развиваются в результате механического сжатия нервных корешков, близлежащих сосудов или самого спинного мозга. Симптомы компрессии у мужчин и женщин в целом схожи, однако могут различаться в случае, если патологическая импульсация затрагивает сексуальную сферу (например, у мужчин иногда наблюдается эректильная дисфункция на фоне заболевания).
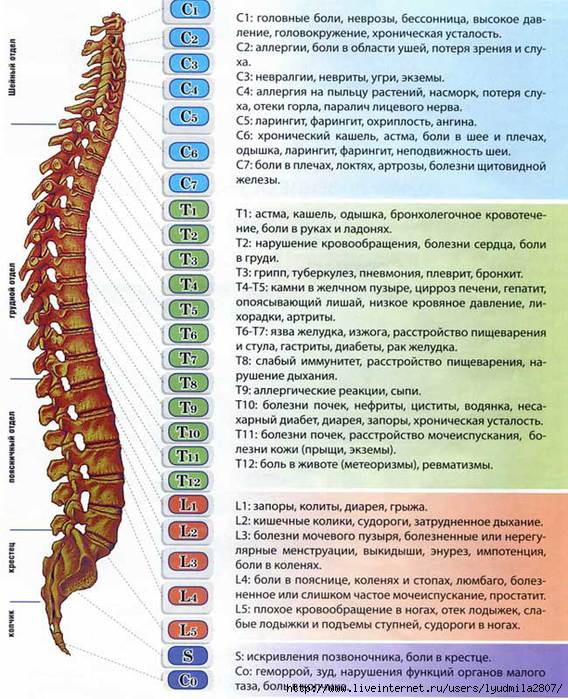
В большинстве случаев экстравертебральные симптомы связаны с уже образовавшимися межпозвонковыми грыжами, которые чаще всего формируются в нижних грудных отделах, хотя могут возникнуть в любом сегменте позвоночника от D1 до D12. Как показано на изображении ниже, именно от локализации остеохондроза зависит, какие системы и органы организма будут вовлечены в патологический процесс и какие негативные проявления это вызовет.
Корешковые синдромы
В контексте компрессионной симптоматики грудного остеохондроза наиболее заметно проявляются корешковые синдромы, возникающие из-за сжатия нервных окончаний в различных сегментах позвоночника. В зависимости от локализации проблемы пациенты могут испытывать следующие болезненные ощущения:
- При сжатии в области позвонка T1 – дискомфорт и парестезии из верхнегрудного позвоночно-двигательного сегмента чаще всего распространяются по надлопаточной зоне к одной из подмышек, достигая локтевого сустава;
- При сжатии в области позвонков T2-T6 – болезненные ощущения, напоминающие межреберную невралгию, могут охватывать межлопаточную область и полукругом распространяться на подмышечную и лопаточную зоны, а также на 2-6 межреберье до грудины;
- При сжатии в области позвонков T7-T8 – опоясывающая боль, как правило, начинается ниже уровня лопаток и распространяется до верхних частей реберной дуги, затрагивая эпигастральную область, где может вызывать мышечный дефанс (сильное напряжение мышц);
- При сжатии в области позвонков T9-T10 – межреберная невралгия может распространяться от нижнегрудных позвоночно-двигательных сегментов до нижних частей реберной дуги и далее до области пупка, изменяя тонус средней части брюшной мускулатуры;
- При сжатии в области позвонков T11-T12 – боль также исходит из нижнегрудных позвоночно-двигательных сегментов и по боковым зонам грудной клетки достигает гипогастральной (ниже желудка) и паховой области.
Кроме болевых ощущений, корешковые синдромы грудного остеохондроза часто сопровождаются негативными проявлениями со стороны различных внутренних органов брюшной полости и/или грудной клетки. В некоторых случаях такие симптомы настолько схожи с проявлениями других заболеваний, что без специальных исследований их трудно правильно интерпретировать. Например, в медицинской практике описан случай, когда была проведена аппендэктомия (операция по удалению аппендикса) из-за явных признаков острого аппендицита, который на самом деле оказался одним из выраженных синдромов остеохондроза.
При локализации остеохондротического процесса в верхнегрудном отделе позвоночника (от T1 до T4) пациенты могут ощущать дискомфорт и/или болезненные ощущения в области пищевода или глотки, которые часто воспринимаются как наличие инородного тела. Эти ощущения могут быть приступообразными (иногда постоянными) и усиливаться при значительных нагрузках на проблемную область спины. Иногда проявления корешкового синдрома в верхнегрудном сегменте путают с симптомами обструктивного бронхита или пневмонии, так как рефлекторный кашель при остеохондрозе грудного отдела и боли в груди напоминают симптомы этих заболеваний. Боль за грудиной может проявляться в виде торакалгии, интенсивность которой может сопоставляться с приступом стенокардии, легочной тромбоэмболии, инфаркта миокарда и другими серьезными патологиями, что требует от врачей тщательного дифференциального анализа.
Пациенты с остеохондрозом в среднегрудном сегменте позвоночника (от T5 до T7) чаще всего ощущают дискомфорт и боли в области солнечного сплетения и желудка, что называется вертеброгенной гастралгией. При поражении позвоночно-двигательных сегментов T8-T9 может возникнуть болевой синдром в области 12-перстной кишки, известный как вертеброгенная дуоденалгия. Оба типа болей у разных пациентов могут варьироваться по интенсивности от легких и «ноющих» до очень острых. Обычно они усиливаются при длительном нахождении в одной позе (сидя за столом, лежа на спине и т.д.), резких движениях туловищем, а также во время чихания или кашля. Часто такие боли сопровождаются парестезиями (онемение, покалывание, жжение) в средней части брюшной стенки.
При корешковых синдромах остеохондроза в нижнегрудном отделе позвоночника (от T8 до T12) некоторые пациенты могут жаловаться на боли в нижней части живота, которые могут имитировать кишечные расстройства или другие патологии. Иногда болезненные ощущения распространяются в область желчного пузыря и локализуются в задней части правого подреберья. Реже пациенты испытывают схожие с патологическими симптомами мочевого пузыря боли в надлобковой области. Как и в предыдущем случае, характер таких болей может варьироваться от слабых до интенсивных, а их выраженность увеличивается при длительных физических или статических нагрузках на позвоночник, чихании, кашле и т.д.
Компрессионная миелопатия
Компрессионный синдром, связанный с грудным остеохондрозом, является довольно редким явлением и возникает в результате сжатия спинного мозга, вызванного образованием межпозвонковой грыжи. На начальном этапе его проявления характеризуются локальной болью в определенной области спины или опоясывающими болевыми ощущениями в затронутом районе, а также ощущением слабости или онемения в нижних конечностях. С прогрессированием состояния боль усиливается и может распространяться на нижние межреберья, органы брюшной полости, паховую область, а также значительно ощущаться в ногах. В наиболее тяжелых случаях на фоне компрессионной миелопатии может возникнуть дисфункция тазовых органов, что приводит к нарушениям в процессах дефекации и мочеиспускания. Кроме того, могут наблюдаться выраженные поверхностные и глубокие парестезии, а также нарушения чувствительности, вплоть до спастического пареза одной или обеих ног.
Компрессия сосудов
Сдавление сосудов, расположенных рядом с грудным отделом позвоночника, вызывает миелоишемию, что приводит к ухудшению кровоснабжения и, соответственно, недостаточному питанию спинного мозга. Симптомы этого синдрома практически полностью совпадают с проявлениями компрессионной миелопатии и в основном проявляются в виде расстройств тазовых функций, а также утраты чувствительности в ногах и снижении их работоспособности. Пациенты часто описывают свои ощущения фразой – «ноги отказывают».
Вегетативные синдромы
В некоторых случаях грудной остеохондроз может приводить к поражению вегетативных нервных узлов (ганглиев), что вызывает у пациента разнообразные негативные симптомы. Это могут быть различные парестезии, зуд и изменения кожной пигментации в области затронутого ганглия, жгучая боль с одной стороны тела, нарушения температуры, гипертрофия или атрофия мышц, а также сбои в работе конечностей или внутренних органов. Эти висцеральные вертеброгенные симптомы по своей природе схожи с проявлениями корешковых синдромов, однако отличаются отсутствием четкой локализации и наличием секреторных и двигательных нарушений. При вовлечении звездчатого узла, который затрагивает верхние грудные позвонки, могут возникать проблемы в области рук, верхней части грудной клетки и сердца. Если поражены нижестоящие грудные ганглии, это может привести к функциональным расстройствам в органах малого таза, брюшной и грудной полости, а также к трофическим изменениям в нижних конечностях и других частях тела.
Среди вегетативных синдромов у пациентов с грудным остеохондрозом наиболее часто встречаются следующие проблемы с внутренними органами:
- Вертеброгенный эзофагоспазм – рефлекторный спазм пищевода, который проявляется задержкой пищи в пищеводе во время еды, ощущением сдавления и боли за грудиной, чувством кома в груди и болезненной регургитацией (срыгиванием уже проглоченной пищи).
- Нарушения желудочной перистальтики и секреции – дискомфорт в области желудка, сопровождающийся изжогой, тошнотой (возможно рвотой) и ноющими болями в левом подреберье.
- Секреторные расстройства в двенадцатиперстной кишке – проявляются болями в подложечной области, чувством тяжести и дискомфорта в правом подреберье, тошнотой (возможно рвотой), неприятной отрыжкой, срыгиванием и вздутием живота в верхней части.
- Нарушения кишечной перистальтики – проявляются болями в нижней части живота, ощущением вздутия, иногда запорами или диареей.
- Дискинезия желчного пузыря – болевой синдром и дискомфорт в правом подреберье, который может отдавать в спину и усиливаться при движении туловищем.
- Ларингоспазм – дыхательные нарушения, проявляющиеся в виде затяжного вдоха с всхлипыванием, свистом и последующей одышкой (встречается редко).
- Псевдопектальгический синдром – боли в области сердца, возникающие при резких движениях или длительном статичном положении, сопровождающиеся жжением в левой части грудной клетки и затруднением дыхания.
Анализы и диагностика
В большинстве случаев, когда есть подозрение на остеохондроз, диагностика этой болезни не вызывает затруднений у опытного врача. Тем не менее, она требует комплексного обследования, включающего ортопедические, неврологические, кардиологические, гастроэнтерологические и рентгенологические исследования. На первичном осмотре вертебролог собирает детальный анамнез, изучает жалобы пациента, историю появления и прогрессирования симптомов, а также выясняет локализацию, продолжительность и интенсивность болей и дискомфорта. Важно также определить факторы, которые могут облегчать или усугублять проявления заболевания. Врач должен установить возможные причины развития патологии в позвоночнике, собрать информацию о последнем обострении и его характере, а также о ранее проведенном лечении и его результатах. Не менее значимой является информация о жизненных условиях пациента, его образе жизни, наличии вредных привычек, а также о перенесенных травмах спины и системных заболеваниях.
Во время физикального осмотра у пациента выявляются особенности позы, степень напряженности мышц спины, ограничения в движениях (круговые движения, наклоны в разные стороны), характеристики походки и болезненность определенных точек. Оценивается симметричность правой и левой сторон тела, проводится пальпация мышечных слоев для выявления болезненных уплотнений, спазмов и отеков.
С помощью перкуссии пальцем или специальным молоточком определяется зона иррадиации болевых ощущений, а с помощью иглы измеряется болевая чувствительность. Также осматриваются кожные покровы в области проблемного участка позвоночника на наличие сыпи, покраснений или шелушения, измеряется их локальная температура. В завершение обследования проводится ряд специальных тестов, позволяющих врачу выявить возможные корешковые и другие компрессионные симптомы.
Следующим этапом является рентгенологическое исследование, которое для большей информативности лучше проводить отдельно для каждого сегмента позвоночника. Рентгеновские снимки обычно делают в двух косых проекциях и в двух перпендикулярных плоскостях (боковой и прямой), что позволяет точно определить локализацию и степень распространенности патологического процесса.
Рентгенологические признаки дегенеративно-дистрофических изменений в позвоночно-двигательных сегментах проявляются в виде уменьшения высоты межпозвонкового пространства и значительного сближения поверхностей соседних позвонков. Из-за негативных изменений в диске происходит трансформация структуры граничащих поверхностей позвонков, которые утолщаются, уплотняются и обрастают костными наслоениями в форме клювов, бахромы или мостиков.
Костные разрастания также могут наблюдаться на задней стороне позвонков, часто выступая в сторону спинномозгового канала. На фоне измененной замыкающей позвонковой пластинки на снимках видны полукруглые вдавления, возникающие из-за выхода части межпозвонкового диска через фиброзное кольцо – грыжи. Вокруг них развивается атипичная реакция в виде склеротического ободка. При тяжелом остеохондрозе может наблюдаться смещение позвонков, которое обычно не превышает 1 см; на прямой рентгенограмме видно смещение позвонка в сторону, а на боковой – его отклонение в переднезаднем направлении.
В некоторых случаях для определения степени дисфункции пораженных сегментов позвоночника может быть назначена функциональная рентгенография. Этот метод позволяет исследовать позвоночник в максимальных позициях сгибания и разгибания (наклоны вперед, назад, вправо, влево). В норме у здорового человека отмечается физиологическое смещение 2-3 позвонков относительно друг друга в пределах 2-3 мм, тогда как при остеохондрозе псевдоспондилолистез (ступенчатое смещение) может быть выявлен уже в пределах 2 позвонков. Кроме того, нарушение функционального положения межпозвонковых дисков может проявляться нестабильностью соседних позвонков, что выражается в их повышенной смещаемости (более 3 мм) или блокировке нормального движения.
По индивидуальным показаниям некоторым пациентам может быть рекомендовано проведение одного или нескольких рентгенологических исследований с использованием контрастного вещества, вводимого в структуры позвоночника (позвоночный канал, субарахноидальное пространство, диск и т.д.) или ближайшие сосуды. Например, миелография или пневмомиелография помогут врачу выявить выпячивание частей пораженных дисков в сторону канала позвоночного столба и степень смещения и вдавления корешков и стволов спинномозговых нервов, а дискография позволит рассмотреть изменения в студенистом ядре и уточнить величину и направление его смещения.
Если перечисленных рентгенологических процедур недостаточно для окончательной диагностики или назначения адекватного лечения, а также для уточнения некоторых аспектов течения заболевания, назначаются более точные исследования, такие как КТ или МРТ. Эти методы в основном применяются для детального изучения уже выявленных проблемных участков позвоночника с целью анализа пораженных сегментов и окружающих тканей. С помощью КТ или МРТ врач может внимательно рассмотреть структуру нужных позвоночно-двигательных сегментов, окружающие их мышцы, сосуды и связки, определить наличие сдавления нервных корешков, разрывы межпозвонковых дисков и их высоту, а также изменения в мозговой оболочке.
Перед лечением грудного остеохондроза врач обязан провести тщательную дифференциальную диагностику с другими заболеваниями, которые могут проявляться схожими рентгенологическими признаками, такими как сужение межпозвонковых пространств, образование грыж и смещение позвонков. В частности, необходимо исключить неспецифический и туберкулезный спондилиты, ревматоидный артрит, инфекционный остеомиелит, кифоз, сколиоз, болезнь Кальве и другие подобные патологии. Также следует дифференцировать остеохондроз от посттравматических последствий и опухолевых процессов.
Лечение остеохондроза грудного отдела позвоночника
Полностью избавиться от уже развившегося грудного остеохондроза невозможно, однако замедлить или даже остановить прогрессирование дегенеративно-дистрофических изменений в тканях позвоночника с помощью современных медицинских методов вполне реально. Достижение наилучшего терапевтического результата возможно только при комплексном подходе к лечению этой патологии, который включает в себя медикаментозную терапию, различные физиотерапевтические процедуры и специализированные методики лечебной физкультуры.
В остром периоде остеохондроза грудного отдела позвоночника пациенту требуется интенсивное лечение обострения, в ходе которого применяются различные медикаменты и физиотерапевтические процедуры, направленные на устранение болевого синдрома и других негативных симптомов заболевания. В период ремиссии необходимо назначение поддерживающей терапии, которая в основном включает препараты, способствующие восстановлению костно-хрящевой ткани, а также занятия лечебной физкультурой. В особенно тяжелых случаях может потребоваться хирургическое вмешательство для стабилизации позвоночного столба.
Лекарства
Диклофенак, Мидокалм, Трентал, Хондроитин, Мильгамма, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Фастум гель, Дип Рилиф, Финалгон, Метипред, Дипроспан, Бетаметазон, Сирдалуд, Баклофен, Диувер, Лазикс, Диалипон, Актовегин, Терафлекс, Неуробекс, Нейровитан.
При лечении остеохондроза в период обострения основное внимание должно уделяться устранению болевых ощущений, снятию мышечных спазмов и улучшению кровоснабжения окружающих тканей. Обычно такая терапия требует госпитализации пациента до тех пор, пока не исчезнут ярко выраженные симптомы и не наступит значительное облегчение состояния. После этого возможно продолжение медикаментозного лечения в домашних условиях, строго следуя указаниям лечащего врача, который, в зависимости от клинической ситуации, может рекомендовать следующие препараты.
Системные анальгетики
При обострении остеохондроза основными препаратами для лечения являются нестероидные противовоспалительные средства (НПВС), такие как Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Нимесулид, Кетопрофен и другие. Эти лекарства применяются для облегчения болевого синдрома и уменьшения воспалительных процессов. Обычно их назначают в виде курса, и они могут использоваться как в таблетках, так и в форме инъекций.
Местные анальгетики
Наружные нестероидные противовоспалительные средства (такие как Фастум гель, Индометацин мазь, Дип Рилиф, Вольтарен эмульгель, Финалгон и другие) применяются местно для повышения эффективности своих системных аналогов или для облегчения легких болей в период ремиссии заболевания.
Глюкокортикоиды
Данная категория гормональных средств (таких как Метипред, Дипроспан, Солу-Медрол, Бетаметазон и другие) назначается в случаях, когда нестероидные противовоспалительные препараты (НПВС) оказываются недостаточно эффективными. Эти препараты обладают более мощным противовоспалительным и обезболивающим эффектом. Чаще всего их применяют при интенсивных болях в сочетании с анестетиками (например, Лидокаин, Новокаин) для проведения блокад.
Миорелаксанты
Эти препараты ( Мидокалм, Сирдалуд, Баклофен и другие) используются для устранения мышечных спазмов, возникших в результате остеохондроза. В данном случае предпочтение отдается инъекционным формам, так как они обеспечивают гораздо более высокую эффективность.
Диуретики
Мочегонные средства, такие как Диувер, Лазикс, Торасемид и другие, могут быть рекомендованы как дополнительные препараты, помогающие уменьшить отечность, оказывающую давление на зажатые нервные корешки.
Метаболические препараты
Препараты из различных фармакологических групп (такие как Трентал, Диалипон, Актовегин, Берлитион и другие) предназначены для восстановления кровообращения в затронутых областях, что способствует улучшению питания тканей.
Хондопротекторы
Препараты, обладающие хондропротекторными свойствами (такие как Хондроитин, Гиалган, Протекон, Терафлекс и другие), рекомендуются пациентам, страдающим от остеохондроза, в качестве средств, способствующих восстановлению поврежденной хрящевой ткани. Их назначают на этапе ремиссии, и курс лечения обычно длится не менее трех месяцев.
Витамины
При лечении остеохондроза особое внимание уделяется витаминам группы В (таким как Нейровитан, Неуробекс, Мильгамма), так как они обладают нейротрофическим действием и положительно влияют на состояние костной и хрящевой ткани.
Процедуры и операции
После снятия острого болевого синдрома лечение грудного остеохондроза фокусируется на улучшении питания мышечных тканей, снижении их напряженности и увеличении подвижности позвоночника. Эти цели достигаются с помощью различных медицинских методов, доступных в конкретной клинике. В общем, врач, занимающийся лечением остеохондроза, может рекомендовать пациенту следующие процедуры.
Физиотерапия
Существует множество физиотерапевтических методов, таких как электрофорез, гирудотерапия, магнитотерапия, акупунктура, лазеротерапия, УВЧ-терапия и другие, которые применяются для целенаправленного воздействия на область заболевания. Эти процедуры направлены на уменьшение болевых ощущений, устранение мышечных спазмов и улучшение кровообращения в затронутых тканях.
Мануальная терапия
Мануальная терапия должна осуществляться только в условиях клиники квалифицированным специалистом, который с помощью ручных техник способен расслабить мышцы спины, улучшить их кровообращение и аккуратно воздействовать на позвоночник для коррекции его недостатков, при этом не причиняя вреда пациенту.
Тракция (вытяжение)
Тракционное воздействие на позвоночник осуществляется с использованием специализированного медицинского оборудования, которое обеспечивает мягкое вытягивание затронутого сегмента. Это помогает снять давление на нервные окончания, сосуды или спинной мозг, способствуя улучшению состояния пациента.
Массаж
Массаж при остеохондрозе грудного отдела позвоночника должен проводиться только квалифицированным специалистом, поскольку эта процедура должна быть бережной. Она направлена на мягкое расслабление мышц спины, улучшение кровообращения в пораженных тканях и их иннервации. В дополнение к традиционному ручному массажу могут использоваться такие методы, как вибромассаж, гидромассаж, вакуумный массаж, а также иногда точечный массаж.
Лечебная физкультура
Комплекс лечебных упражнений при остеохондрозе позвоночника является неотъемлемой и даже ключевой частью терапии этого заболевания. С помощью лечебной физкультуры (ЛФК) пациент может укрепить мышцы и связки спины, что в свою очередь помогает предотвратить обострения болезни в будущем. В настоящее время в интернете доступно множество авторских методик для лечения спины, включая фото и видео комплексы упражнений (например, кинезитерапия по Бубновскому). Однако при остеохондрозе позвоночника выбор физической активности для каждого пациента должен осуществляться исключительно лечащим врачом. Первоначально такие занятия рекомендуется проводить под руководством инструктора в медицинском учреждении, и только после этого можно переходить к выполнению упражнений при грудном остеохондрозе в домашних условиях.
Оперативное вмешательство
Хирургические вмешательства при остеохондрозе грудного отдела позвоночника проводятся крайне редко и, как правило, только в ситуациях, когда наблюдается значительное сжатие спинного мозга, которое невозможно устранить с помощью других методов лечения. Обычно в таких случаях осуществляется удаление межпозвонковой грыжи и/или других патологических образований в позвоночнике, что позволяет снять давление на спинномозговые ткани. В особенно тяжелых случаях грудного остеохондроза специалисты могут использовать такие методы, как микродискэктомия, лазерная реконструкция и пункционная валоризация межпозвонкового диска, его замена на имплантат, а также стабилизация позвоночно-двигательного сегмента с помощью специальных пластин.
Лечение народными средствами
Прежде чем начинать лечение грудного остеохондроза в домашних условиях с использованием народных средств и лечебной гимнастики, крайне важно пройти полное обследование в специализированной клинике или медицинском учреждении. Необходимо строго следовать всем рекомендациям, полученным от врача. С его согласия можно применять рецепты народной медицины в качестве дополнения к основной терапии.
Мед
Среди народных целителей мед занимает особое место как универсальное средство для борьбы с различными недугами, в том числе и остеохондрозом. Для терапии этого заболевания рекомендуется применять свежий гречишный мед. Его необходимо аккуратно нанести тонким слоем на пораженный участок, затем накрыть полиэтиленовой пленкой и обернуть теплой тканью. Такой компресс следует оставлять на коже на 2-3 часа, желательно перед сном.
Свиной жир и пихтовое масло
На водяной бане растопите 150 граммов свежего свиного жира и объедините его с 2 столовыми ложками воска. Через 20 минут добавьте 2 столовые ложки пихтового масла и продолжайте варить смесь еще 20 минут. В завершение добавьте 1 столовую ложку нашатырного спирта, тщательно перемешайте все компоненты и разлейте по небольшим стеклянным баночкам. Храните полученную массу в холодильнике и ежедневно в течение месяца втирайте ее в проблемные участки спины перед сном. Это средство поможет облегчить боль, устранить дискомфорт и снять напряжение в мышцах спины.
Хрен и имбирь
Для локального облегчения неприятных симптомов остеохондроза можно создать народное средство на основе хрена и имбиря. Для этого натрите на мелкой терке по 50 граммов каждого из этих корней (хрена и имбиря), затем добавьте по 1 столовой ложке растительного масла и медицинского спирта. Тщательно перемешайте все ингредиенты до получения однородной массы. После этого смочите в полученной кашице плотную марлевую салфетку и используйте ее в качестве компресса, накладывая на пораженный участок позвоночника. Держите компресс на коже до появления выраженного жжения, затем аккуратно снимите его и тщательно промойте кожу теплой водой.
Растирка из календулы
Мышечные спазмы и другие симптомы остеохондроза эффективно снимаются с помощью наружной настойки календулы. Чтобы ее приготовить, возьмите 100 граммов свежих цветков этого растения и залейте их 200 граммами медицинского спирта, а также таким же количеством камфорного спирта и тройного одеколона. Все ингредиенты тщательно перемешайте в стеклянной банке, плотно закройте ее полиэтиленовой крышкой и оставьте на 14 дней в темном месте для настаивания. Готовую настойку используйте ежедневно для растирания кожи в области болезненных участков спины.
Редька и мед
Смесь редьки и меда зарекомендовала себя как эффективное средство для борьбы с симптомами остеохондроза. Для ее приготовления нужно объединить 300 мл свежевыжатого сока редьки с 200 мл жидкого меда и добавить 100 мл обычной водки. После короткого настаивания эту смесь можно использовать в качестве ежедневной растирки до тех пор, пока не наступит облегчение.
Не стоит забывать и о регулярной лечебной гимнастике, которая поможет разгрузить позвоночник, расслабить спазмированные мышцы спины и в дальнейшем укрепить мышечный корсет. Важно помнить, что все упражнения следует выполнять осторожно и с учетом рекомендаций специалиста в области спортивной медицины.
Профилактика
Для предотвращения начального развития или усугубления уже имеющегося грудного остеохондроза специалисты рекомендуют придерживаться следующих рекомендаций:
- ведите активный образ жизни, избегая при этом чрезмерных нагрузок на спину;
- старайтесь не допускать частого переохлаждения организма;
- будьте осторожны, чтобы не травмировать позвоночник;
- правильно организуйте свое рабочее и учебное пространство (выбирайте удобную мебель) и место для сна (используйте ортопедические изделия);
- следите за своим весом и придерживайтесь принципов здорового питания;
- обращайте внимание на правильную осанку;
- выбирайте удобную обувь и одежду;
- откажитесь от вредных привычек;
- регулярно выполняйте утреннюю зарядку;
- старайтесь избегать стрессовых ситуаций.
При беременности
В редких случаях остеохондроз грудного отдела позвоночника у женщин может проявляться во время беременности. Это связано с изменениями в гормональном фоне и смещением центра тяжести. Обычно такие изменения в межпозвонковых дисках наблюдаются у женщин, ожидающих несколько детей одновременно или имеющих крупный плод, особенно если у них слабо развита мышечно-связочная система. Поэтому врачи рекомендуют беременным избегать чрезмерных физических нагрузок, заниматься специальной гимнастикой, следить за сбалансированным питанием, использовать ортопедические матрасы и подушки, заниматься плаванием и придерживаться других рекомендаций для профилактики остеохондроза.
Диета при остеохондрозе
Диета при остеохондрозе
- Эффективность: отсутствуют данные
- Сроки: на постоянной основе
- Стоимость продуктов: от 1450 до 1780 рублей в неделю
Главная цель диеты при остеохондрозе заключается в том, чтобы обеспечить организм всеми необходимыми веществами для восстановления костной и хрящевой ткани, а также макро- и микроэлементами, способствующими их быстрой регенерации. Поэтому такое питание должно быть полноценным и сбалансированным, с высоким содержанием витаминов и минералов. Прежде всего, при наличии проблем с позвоночником рекомендуется сократить потребление соли, сахара и различных готовых продуктов (копченостей, полуфабрикатов, соусов, маринованных овощей и т.д.). Основу рациона лучше составлять из нежирного мяса и рыбы, а также свежей зелени, овощей и фруктов.
Последствия и осложнения
Серьезные последствия грудного остеохондроза в основном возникают из-за образования остеофитов и появления межпозвонковых грыж, что может привести к сжатию соседних сосудов, нервов и/или спинного мозга. Эти патологические изменения способны вызвать ряд серьезных негативных эффектов, включая мышечную атрофию, ухудшение работы верхних конечностей, вегетососудистую дистонию, проблемы с пищеварением, расстройства репродуктивной системы и нарушения в функционировании сердечной мышцы. Однако стоит отметить, что такие осложнения при остеохондрозе грудного отдела позвоночника встречаются значительно реже по сравнению с шейным и поясничным остеохондрозом.
Прогноз
Если пациент вовремя обратится к квалифицированному врачу и получит адекватное лечение грудного остеохондроза, шансы на достижение устойчивой ремиссии обычно высоки. Однако в запущенных случаях и при игнорировании проблемы существует риск инвалидности из-за ухудшения опорной функции позвоночника и появления различных неврологических нарушений.
Список источников
- Жарков П. Л. Остеохондроз и другие дистрофические изменения позвоночника у взрослых и детей. – Москва: Медицина, 1994.
- Заболевания позвоночника: Полный справочник. – Москва: Эксмо, 2008.
- Фищенко В., Мартыненко Г. Консервативное лечение остеохондроза позвоночника. – Киев: Здоровье, 1989.
- Перфильева И. Ю. Заболевания позвоночника. Современный взгляд на лечение и профилактику / И.Ю. Перфильева. — Москва: ИГ «Весь», 2008. — 128 с.
- Гитт В. Д. Здоровый позвоночник. Лечение нарушений осанки и телосложения, сколиозов, остеохондрозов / В.Д. Гитт. — Москва: Единение, 2010. — 128 с.
Рекомендации по образу жизни
Остеохондроз грудного отдела позвоночника — это заболевание, которое связано с дегенеративными изменениями межпозвоночных дисков и суставов в грудной области. Для эффективного управления этим состоянием и предотвращения его прогрессирования важен правильный образ жизни. Ниже приведены рекомендации, которые помогут улучшить качество жизни и снизить риск обострений.
1. Поддержание правильной осанки: Осанка играет ключевую роль в здоровье позвоночника. Необходимо следить за тем, чтобы спина была прямой, особенно при длительном сидении или стоянии. Используйте эргономичную мебель, которая поддерживает естественные изгибы позвоночника.
2. Регулярная физическая активность: Умеренные физические нагрузки способствуют укреплению мышечного корсета, который поддерживает позвоночник. Рекомендуются упражнения на растяжку, плавание и йога. Избегайте резких движений и тяжелых физических нагрузок, которые могут усугубить состояние.
3. Правильное питание: Сбалансированное питание, богатое витаминами и минералами, способствует поддержанию здоровья костей и хрящей. Включайте в рацион продукты, содержащие кальций (молочные продукты, зелень), магний (орехи, семена) и витамины группы D (рыба, яйца). Избегайте избыточного потребления соли и сахара, которые могут способствовать воспалительным процессам.
4. Контроль веса: Избыточный вес создает дополнительную нагрузку на позвоночник, что может усугубить симптомы остеохондроза. Поддержание здорового веса через правильное питание и физическую активность поможет снизить риск обострений.
5. Избегание стрессов: Стресс может негативно влиять на общее состояние организма и усугублять болевые ощущения. Практикуйте методы релаксации, такие как медитация, дыхательные упражнения или занятия хобби, которые приносят удовольствие.
6. Регулярные медицинские осмотры: Периодические консультации с врачом помогут контролировать состояние позвоночника и своевременно выявлять возможные осложнения. Не пренебрегайте назначениями врача и проходите рекомендованные обследования.
7. Правильный сон: Обратите внимание на качество сна. Используйте ортопедические матрасы и подушки, которые поддерживают правильное положение тела во время сна. Это поможет снизить напряжение в мышцах и улучшить общее состояние позвоночника.
Следуя этим рекомендациям, можно значительно улучшить качество жизни и снизить риск обострений остеохондроза грудного отдела позвоночника. Важно помнить, что каждый случай индивидуален, и перед внесением изменений в образ жизни стоит проконсультироваться с врачом.
Вопрос-ответ
Какие симптомы могут указывать на остеохондроз грудного отдела позвоночника?
Симптомы остеохондроза грудного отдела могут включать боль в груди, дискомфорт в области лопаток, ограничение подвижности, а также онемение или покалывание в руках. В некоторых случаях может наблюдаться одышка или учащенное сердцебиение, что связано с раздражением нервных корешков.
Каковы основные методы диагностики остеохондроза грудного отдела?
Диагностика остеохондроза грудного отдела позвоночника обычно включает физикальное обследование, рентгенографию, магнитно-резонансную томографию (МРТ) и компьютерную томографию (КТ). Эти методы позволяют оценить состояние межпозвоночных дисков, выявить наличие грыж и других изменений в позвоночнике.
Какие методы лечения применяются при остеохондрозе грудного отдела?
Лечение остеохондроза грудного отдела может включать консервативные методы, такие как физиотерапия, массаж, медикаментозная терапия (обезболивающие и противовоспалительные препараты), а также лечебная физкультура. В более сложных случаях может потребоваться хирургическое вмешательство для устранения сдавления нервов или восстановления структуры позвоночника.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и грудного отдела. Это поможет поддерживать правильную осанку и снизить нагрузку на позвоночник. Простые растяжки и укрепляющие упражнения можно выполнять дома или в тренажерном зале.
СОВЕТ №2
Следите за своей осанкой, особенно если вы много времени проводите за компьютером или в сидячем положении. Используйте эргономичную мебель и делайте перерывы для разминки каждые 30-60 минут.
СОВЕТ №3
Обратите внимание на свой рацион. Употребление продуктов, богатых кальцием и витаминами D и K, поможет укрепить кости и поддержать здоровье позвоночника. Включайте в свой рацион молочные продукты, зелень и рыбу.
СОВЕТ №4
Не игнорируйте симптомы остеохондроза. При появлении болей или дискомфорта в грудном отделе позвоночника обратитесь к врачу для диагностики и назначения соответствующего лечения. Раннее вмешательство может предотвратить развитие серьезных осложнений.