Кератопатия — серьезное заболевание, связанное с дистрофическими изменениями в роговице глаза, которое влияет на зрение и качество жизни пациента. В статье рассмотрим причины, симптомы и методы лечения кератопатии, что поможет читателям лучше понять патологию и вовремя обратиться за медицинской помощью. Знание особенностей кератопатии и ее лечения важно для профилактики осложнений и сохранения здоровья глаз.
Общие сведения
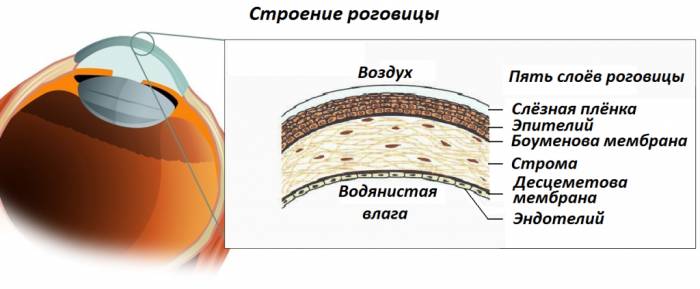
Роговица является передней частью внешней оболочки глаза и играет ключевую роль в преломлении света. Заболевания роговицы составляют около 25% всех случаев офтальмологических недугов. Эта структура часто подвергается различным патологиям, а ее восстановление происходит медленно из-за отсутствия кровеносных сосудов. Поэтому крайне важно обеспечить механическую защиту ее поверхности, а также увлажнение и питание, что способствует поддержанию нормального физиологического состояния роговицы.
Среди различных заболеваний роговицы наибольшее значение имеют воспалительные процессы и дистрофии. Дистрофия роговицы представляет собой стойкие изменения в метаболизме клеток, что приводит к нарушению ее функциональности. Эти изменения могут возникать из-за недостаточного питания тканей, что связано с нарушениями ауторегуляции клеток, а также эндокринной или нервной регуляции, и нарушением транспорта питательных веществ. Причинами таких нарушений могут быть как внешние, так и внутренние факторы. В роговице отсутствуют лимфатические и кровеносные сосуды, поэтому обмен веществ и питание происходят осмосом и диффузией из слезной жидкости и глубоких сосудов. При этом роговица обладает богатой иннервацией, обеспечиваемой трофическими, вегетативными и чувствительными нервами, а обмен веществ регулируется трофическими нервами.
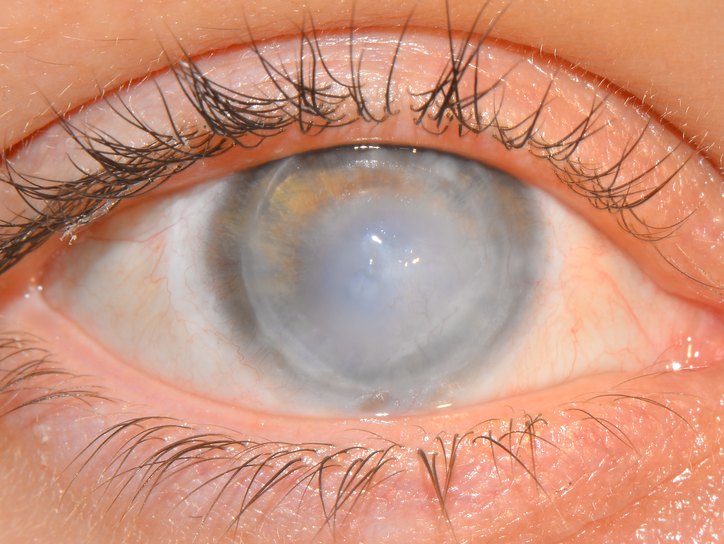
Одним из проявлений дистрофии роговицы является кератопатия (латинское название keratopathia). Это хроническое невоспалительное заболевание, которое развивается на фоне дистрофических процессов. Кератопатию можно рассматривать как одну из стадий дистрофии. Дегенеративный процесс может затрагивать один или несколько слоев роговицы (всего их пять). По мере прогрессирования заболевания наблюдается снижение прозрачности (помутнение) и ухудшение зрения. Чаще всего участки кератопатии располагаются в центральной области роговицы, и по степени выраженности могут проявляться как поверхностная эпителиопатия, эрозии, язвы, истончение и перфорация. Заболевания роговицы являются одной из основных причин снижения остроты зрения и даже слепоты. Учитывая это, своевременное выявление патологии и обращение к офтальмологу для лечения имеют критическое значение.
Врачи отмечают, что кератопатия представляет собой серьезную проблему для пациентов, страдающих от заболеваний роговицы. Специалисты подчеркивают важность ранней диагностики и своевременного лечения, так как запущенные случаи могут привести к ухудшению зрения и даже слепоте. Врачи рекомендуют регулярные осмотры у офтальмолога, особенно для людей с предрасположенностью к глазным заболеваниям. Лечение кератопатии может включать как медикаментозную терапию, так и хирургические вмешательства, в зависимости от степени поражения. Важно, чтобы пациенты следовали рекомендациям врачей и не игнорировали симптомы, такие как боль, покраснение или ухудшение зрения. Профессиональный подход к лечению и профилактике кератопатии может значительно улучшить качество жизни пациентов.
https://youtube.com/watch?v=03a4h8ylBbk
Патогенез
Поражения роговицы могут быть вызваны множеством факторов, включая её расположение и уязвимость к внешним воздействиям, отсутствие кровеносных сосудов, что затрудняет регенерацию тканей, а также разнообразие негативных влияний как внутреннего, так и внешнего происхождения. Роговица также тесно связана с конъюнктивой и склерой, что приводит к тому, что их поражение часто затрагивает и роговицу. Основной причиной дистрофии является нарушение обмена веществ и ухудшение кровоснабжения клеток, что приводит к гибели эндотелиальных клеток. При повреждениях усиливается окислительный стресс, нарушается нейротрофика, снижается продукция слезы и ухудшаются процессы восстановления.
Патогенез внутриклеточных отложений метаболитов лекарств в эпителии роговицы остается неясным. Считается, что метаболиты с положительным зарядом легко проникают через мембраны лизосом, где они модифицируются и связываются с белками и липидами, что препятствует их выходу из лизосом.
Для всех форм кератопатии характерен синдром сухого глаза. Патогенез этого синдрома связан с нарушением функций тройничного и лицевого нервов, что приводит к постоянному обнажению переднего сегмента глаза, а также к редкому или полному отсутствию мигания. В результате уменьшается выработка слезной жидкости. Это происходит потому, что чувствительная иннервация играет ключевую роль в формировании слезной пленки и процессе регенерации. Изменения в чувствительной иннервации приводят к снижению слезопродукции и недостаточному питанию роговицы, что способствует быстрому образованию дефектов эпителия и увеличивает риск его расплавления и перфорации. При сухости глаза прероговичная слезная пленка истончается из-за быстрого испарения влаги, что нарушает её стабильность.
| Тип кератопатии | Причины | Симптомы |
|---|---|---|
| Буллезная кератопатия | Дистрофия эндотелия роговицы, травма, хирургические вмешательства | Боль, светобоязнь, снижение зрения, отек роговицы, пузыри на роговице |
| Лентовидная кератопатия | Хронические воспалительные заболевания глаза, гиперкальциемия, уремия | Снижение зрения, ощущение инородного тела, дискомфорт, отложения кальция на роговице |
| Нейротрофическая кератопатия | Повреждение тройничного нерва, герпес, диабет, хирургические вмешательства | Снижение чувствительности роговицы, язвы, перфорация роговицы, снижение зрения |
| Кристаллическая кератопатия | Отложения кристаллов в роговице (например, при цистинозе, моноклональной гаммопатии) | Снижение зрения, светобоязнь, дискомфорт, блестящие отложения на роговице |
| Токсическая кератопатия | Воздействие химических веществ, лекарственных препаратов | Боль, покраснение, отек роговицы, снижение зрения, эрозии, язвы |
Классификация
Кератопатия делится на несколько типов:
- Врождённая (наследственная форма). Обычно проявляется в подростковом возрасте и затрагивает оба глаза. Прогрессирует медленно, но может привести к ухудшению зрения или его полной утрате. Основой являются наследственные нарушения обмена веществ, в результате чего в роговице накапливаются продукты изменённого обмена.
- Приобретённая (возникает под воздействием внешних и внутренних факторов). К причинам относятся перенесённые травмы глаза, кератиты, ожоги, глазные операции и длительное местное лечение. Эта форма затрагивает один глаз и характеризуется быстрым прогрессированием. Может возникать в любом возрасте.
Согласно клинической классификации, выделяют несколько форм кератопатии:
- Нитевидная.
- Экспозиционная.
- Буллёзная (возникает из-за вирусного кератита, травм, хронических заболеваний глаз, операций по имплантации искусственного хрусталика).
- Лентовидная. Эта форма связана с отложением солей кальция в роговице. Может быть двусторонней, если причиной является повышенный уровень кальция и фосфатов в крови. Нарушения кальциево-фосфорного обмена наблюдаются при хронической почечной недостаточности, ревматоидном артрите, саркоидозе, гипертиреозе, гиперурикемии, а также при изменениях обмена витамина D. Односторонняя форма чаще встречается после травм или воспалительных заболеваний глаза. Изменения начинаются у края роговицы с височной и носовой стороны, затем распространяются к центру, образуя беловатое помутнение в виде ленты. Между помутнением и границей роговицы остаётся зона непоражённой прозрачной роговицы. Острота зрения снижается, появляется ощущение инородного тела, когда отложения солей приближаются к центру. На поздних стадиях кальциевые отложения становятся плотными, нарушая гладкость роговицы. Лечение включает удаление отложений и последующую репаративную терапию.
- Афакическая. Развивается после имплантации искусственного хрусталика из-за его трения о роговую оболочку.
- Кордароновая. Этот тип связан с отложением препарата кордарона в глубоких слоях эпителия, возникающим после длительного его применения. Отложения выглядят как линии, расходящиеся из одной точки роговицы ниже зрачка (по типу «кошачьих усов»). Эти отложения не влияют на зрение, поэтому лечение обычно не требуется.
- Липоидная. При этой форме в строме откладываются фрагменты холестерина, фосфолипидов и жиров. Может быть наследственной или вторичной, связанной с образованием сосудов в роговице после травмы, воспаления или герпетической инфекции.
- Термическая. Изменения происходят при постоянном воздействии высокой температуры на передний сегмент глаза (например, в условиях горячего производства).
- Нейротрофическая кератопатия роговицы. Является следствием нарушения иннервации роговицы. При этом снижается чувствительность, замедляется регенерация, возникают язвы и перфорация, уменьшается слезопродукция. Может быть наследственной или развиваться в результате вирусных инфекций, системных заболеваний, при приёме нейролептиков и антидепрессантов, а также при парезе лицевого нерва, невриноме слухового нерва и рассеянном склерозе. Местные факторы, такие как ожоги, ношение контактных линз, травмы и операции, а также применение местных анестетиков и лазерная коагуляция сетчатки, также могут оказывать влияние.
- Ультрафиолетовая. Возникает под воздействием сварочной дуги, даже кратковременный взгляд на которую может вызвать ожог. Также кератопатию этой формы могут вызывать солнечные лучи, отражённые от снега, и искусственные солнечные лампы. Потеря зрения в этом случае обратима.
- Поверхностная кератопатия Тайгесона. Причины её возникновения неизвестны. Предполагается, что закупорка мейбиевых желез может привести к образованию свободных жирных кислот, которые становятся раздражающим фактором и вызывают точечную кератопатию.
- Узелковая кератопатия Зальцмана. Появляется после воспалительных заболеваний роговицы. Характеризуется отложением гиалиновых бляшек, имеющих форму подковы и располагающихся под эпителием. Эти бляшки возвышаются над поверхностью, что вызывает значительные неудобства. Если они находятся в оптической зоне, может потребоваться операция (кератопластика).
- Узелковая гиалиновая кератопатия. Отличается от предыдущей формы тем, что гиалиновые отложения выглядят как золотые капли. Эта форма возникает на фоне хронических воспалительных заболеваний в сочетании с воздействием ультрафиолета. Протекает как лентовидная дистрофия — распространяется от лимба к центру.
- Буллезная кератопатия. Это одна из стадий эндотелиально-эпителиальной дистрофии. Проявляется образованием пузырьков с прозрачным содержимым или язв. Чаще всего возникает после хирургических операций по поводу катаракты, миопии и глаукомы, а также герпетических инфекций и травм. Реже эта форма развивается после ожогов. В результате всех этих воздействий эндотелиальные клетки теряют свою целостность и погибают. Погибшие клетки наполняются жидкостью, что приводит к их отслаиванию и образованию пузырьков (булл), в результате чего поверхность роговицы становится неровной.
При нейротрофической форме выделяют три стадии:
- I стадия. Наблюдаются симптомы сухого глаза (покраснение, жжение, ощущение инородного тела). При окрашивании роговицы флуоресцеином выявляется поверхностная кератопатия в виде точек и отёка.
- II стадия. Появляется периодически проходящая эрозия с отёком и приподнятым краем, воспаление и отёк десцеметовой оболочки.
- III стадия. Язва с расплавлением стромы и перфорацией.
Хотя большинство кератопатий затрагивают поверхностный эпителий, существуют заболевания, поражающие более глубокие слои роговицы. Одним из таких заболеваний является десцеметит — воспаление десцеметовой мембраны и заднего эпителия (синоним эндотелий). Десцеметова мембрана располагается между стромой и эндотелием роговицы. На периферии она утолщается, образуя округлые утолщения. У лимба десцеметова мембрана разволокняется и переходит в роговично-склеральную часть. Мембрана слабо связана со стромой, поэтому при снижении внутриглазного давления она образует складки.
Основной причиной десцеметита является обширная операционная травма, возникающая при введении в роговицу протеза большого диаметра или при несоответствии радиуса кривизны роговицы и радиуса опорной пластинки протеза (если последний больше). Центр протеза оказывает значительное давление на центр десцеметовой оболочки, что приводит к её травмированию. Заболевание проявляется выраженным и длительным отёком роговицы после хирургического вмешательства.
Кератопатия — это заболевание, которое вызывает много обсуждений среди людей, столкнувшихся с этой проблемой. Многие пациенты делятся своими переживаниями о том, как болезнь влияет на их зрение и качество жизни. Некоторые отмечают, что симптомы могут варьироваться от легкого дискомфорта до серьезных нарушений зрения, что делает повседневные дела сложными. В социальных сетях можно встретить множество советов и рекомендаций по лечению, от традиционных методов до альтернативных подходов. Люди также обсуждают важность регулярных визитов к офтальмологу и соблюдения предписаний врача. В целом, кератопатия вызывает у пациентов смешанные чувства — от тревоги до надежды на улучшение состояния. Обмен опытом и поддержка друг друга становятся важными аспектами в борьбе с этим заболеванием.
https://youtube.com/watch?v=qjWX3a-adgc
Причины
Наиболее частые причины приобретенной кератопатии:
- Нарушение иннервации и питания роговицы. Трофическая форма кератопатии возникает при повреждении тройничного и лицевого нервов ( опухоли ствола мозга, невриномы лицевого и тройничного нервов). Такие осложнения часто наблюдаются после операций на тройничном нерве, включая удаление опухолей и вмешательства на основании черепа.
- Синдром сухого глаза (особенно характерен для нитевидной формы), который может развиваться при аутоиммунном заболевании синдром Шегрена. Приобретенная сухость глаз может возникнуть после блефаропластики, при неполном смыкании век (лагофтальм), параличе лицевого нерва или завороте век.
- Влияние вируса простого герпеса.
- Сахарный диабет, который приводит к различным патологиям роговицы (точечная кератопатия, дистрофия, рецидивирующие эрозии и язвы).
- Системные заболевания, такие как красная волчанка.
- Воздействие высоких температур и ультрафиолетового излучения, что может стать пусковым фактором для термической и ультрафиолетовой кератопатии.
- Воспалительные процессы в роговице и сопредельных структурах ( кератит, увеит, конъюнктивит).
- Нарушения фосфорно-кальциевого обмена и обмена мочевой кислоты, например, при подагре.
- Проблемы с липидным обменом, что приводит к липоидной форме кератопатии.
- Операции по замене хрусталика, которые могут стать причиной буллезной кератопатии.
- Воздействие медикаментов. Наиболее распространенной является кордароновая кератопатия, возникающая при длительном применении противоаритмического препарата Кордарон. При этой форме поражаются все слои роговицы, начиная с эпителия и доходя до эндотелия. Изменения в роговице также могут наблюдаться при использовании Делагила, Напроксена, Ибупрофена, Тамоксифена и Индометацина.
Симптомы
Кератопатия и дистрофия роговицы имеют схожие симптомы: дискомфорт, боль в глазах различной интенсивности, ощущение наличия инородного тела, светобоязнь, а также иногда покраснение глаз и блефароспазм (непроизвольное закрытие век и частое моргание). При экспозиционной форме кератопатии клинические проявления усиливаются утром и несколько уменьшаются в течение дня. После травмы роговицы может наблюдаться ее отечность. Также изменяется чувствительность роговицы — она может как повышаться, так и понижаться, а в некоторых случаях и вовсе отсутствовать. Этот симптом особенно характерен для нейротрофической формы, при которой также может возникнуть отек век.
Ключевым признаком является изменение блеска роговицы и зеркальности ее поверхности — она становится шероховатой. Постепенно меняется ее прозрачность из-за отека, поверхностных кальцинатов и изъязвлений, а также врастания сосудов, что в конечном итоге приводит к стойкому помутнению роговицы и снижению остроты зрения. Пациенты сами замечают помутнение, степень которого может варьироваться. При воздействии ультрафиолетового излучения и высокой температуры симптомы схожи, но более выражены слезотечение, «туман» или «пелена» перед глазами, а также ухудшение зрения. Первым признаком этих форм кератопатии является резь и жжение в глазах. Интенсивность проявлений постепенно увеличивается в течение суток после воздействия неблагоприятного фактора.
https://youtube.com/watch?v=ajQyr8pfNjE
Анализы и диагностика
При данной патологии необходимо провести всестороннее обследование органа зрения.
- Первым этапом является внешний осмотр глаз.
- Офтальмоскопия — исследование глазного дна.
- Визиометрия — измерение остроты зрения.
- Когерентная томография роговицы. Это комплексное исследование, в ходе которого анализируются роговица, радужка, склера, угол передней камеры, а также сетчатка и сосудистая оболочка.
- Микробиологическое исследование (актуально при наличии воспалительных процессов и преципитатов на эпителии).
- Биомикроскопия — осмотр глаз с помощью щелевой лампы, проводимый в прямом, фокальном, проходящем и скользящем свете.
- Биомикроскопия позволяет выявить кератит в нижних участках роговицы.
- Кератоскопия — специализированное исследование передней поверхности роговицы, которое анализирует её форму и кривизну.
- Оценка смыкания век. Это обследование особенно важно при экспозиционной кератопатии, так как у большинства пациентов наблюдается деформация век.
- Определение чувствительности роговицы — альгизиметрия. При различных заболеваниях чувствительность может изменяться. Значительное снижение или полное исчезновение чувствительности является важным признаком для диагностики. При волосковой альгиземетрии к роговице прикладываются специальные волоски разной толщины в нескольких точках.
- Оценка общей слезопродукции (с использованием определенных тестов) и определение времени разрыва слезной пленки.
- Флюоресцеиновая проба. Окрашивание поверхности роговицы различными веществами ( флуоресцеин, бенгальский розовый).
Лечение
Любая кератопатия приводит к нарушению обменных процессов в роговице и повреждению эпителиального слоя, поэтому назначаются медикаменты, способствующие улучшению метаболизма и восстановлению его структуры. Важную роль в этом процессе играют слезозаместительные средства. Таким образом, терапия дистрофии роговицы глаза включает использование следующих категорий лекарственных препаратов.
Репаративные препараты
Существует множество препаратов, таких как Солкосерил, Актовегин и Корнерегель (основное вещество декспантенол). Каждый из них имеет свои особенности применения и механизмы действия. Актовегин способствует улучшению энергетического обмена в клетках. В то время как Солкосерил и Корнерегель значительно ускоряют процесс восстановления тканей, активируя метаболические процессы. Эти средства могут быть закапываемыми (в виде геля) или закладываемыми за веко (в виде мази) до 3-4 раз в сутки. Капли Визомитин обладают комплексным действием, включая противовоспалительный, антиоксидантный, регенерирующий и слезозаместительный эффекты. Их рекомендуется закапывать трижды в день. Тем не менее, частота применения этих препаратов может варьироваться в зависимости от степени повреждения: при легкой и средней тяжести достаточно 3-4 раз в день, тогда как при тяжелых случаях их следует использовать каждые 2 часа.
Витаминные и метаболические препараты
Эта категория медикаментов способствует улучшению обменных процессов в роговице: Тауфон, ВитА-Пос, Ретинол, Витасик, Вита-йодурол. В состав Тауфона входит активное вещество таурин, которое повышает энергетический уровень клеток, активирует процессы регенерации и улучшает работу клеточных мембран. Рекомендуется закапывать препарат 3–4 раза в день. ВитА-Пос доступен как в форме мази, так и в виде капель; его действующее вещество ретинола пальмитат, входящее в состав слёзной плёнки, имеет маслянистую текстуру, что обеспечивает защиту роговицы и способствует обмену углеводов, белков и липидов, эффективно восстанавливая повреждённый эпителий. Поддерживающая терапия этими средствами при данном заболевании должна быть пожизненной, однако препараты следует чередовать, проводя курсы лечения. Среди витаминных комплексов стоит выделить антиоксидантную добавку Окювайт Комплит, которая содержит лютеин и зеаксантин, а также витамины Е и С, цинк и омега-3 кислоты.
Антиоксиданты
Эмоксипин представляет собой мембранный стабилизатор, который эффективно борется со свободно-радикальным окислением и способствует восстановлению тканей при нарушениях их питания. Этот препарат, предназначенный для лечения внешних структур глаза, чаще всего применяется в виде капель. В случаях, когда наблюдаются проблемы с сетчаткой, его вводят парабульбарно. Существуют и аналоги, такие как капли Лакэмокс и Эмокси-оптик, которые содержат биополимер гипромеллозу. Это вещество создает защитную пленку, увеличивает ее толщину и повышает вязкость слезной жидкости. Благодаря этим характеристикам снижается раздражение, вызванное механическими и химическими факторами. Рекомендуется закапывать препарат трижды в день.
Слезозамещающие препараты
При возникновении симптомов «сухого глаза» применяются слезозамещающие средства. К препаратам с низкой вязкостью относятся Вид-Комод, Хилозар-Комод, Хило-Комод, Систейн, Натуральная Слеза, Систейн Ультра, СуперОптик Аква. Большинство из этих капель содержат гиалуроновую кислоту. Рекомендуется использовать препараты с повышенной вязкостью, которые дольше остаются на поверхности роговицы и обеспечивают длительное увлажнение. Гелевые формы удерживаются на поверхности в 7 раз дольше, чем обычные заменители слезы. К таким средствам относятся Видисик и Офтагель. Можно комбинировать эти группы препаратов в течение дня: днем использовать средства низкой вязкости, а утром и перед сном — высокой вязкости. После применения гелей дискомфорт в глазу исчезает, и ускоряется процесс эпителизации роговицы. Использование аутологичной сыворотки оказывается более эффективным. Она насыщает глазную поверхность витаминами и факторами роста, которые не только увлажняют слизистую, но и улучшают состояние эпидермиса при синдроме Шегрена. Сыворотка снижает частоту возникновения эрозий, а в случае их появления быстро восстанавливает эпителий. Положительные изменения можно заметить уже на седьмые сутки применения аутосыворотки.
В вышеизложенном представлены основные принципы лечения различных форм кератопатий. Некоторые виды требуют специфического подхода к терапии. При нитевидной кератопатии патологические образования удаляются под анестезией. При лентовидной форме также удаляются бляшки, после чего назначаются антибиотики и репаранты. Небольшие дефекты хорошо поддаются лечению с помощью эритромициновой мази, которую применяют 3–4 раза в день. При инфицированной язве также назначаются антибиотики.
При кератопатии Тайгесона местно применяются мази и капли на основе глюкокортикостероидов, а также используются терапевтические контактные линзы. Дистрофия, помутнение роговицы, наличие язв и эрозий являются показаниями для применения этих линз. Они имеют больший размер, чем обычные оптические линзы, что способствует увлажнению глаза, снижает яркость света и защищает роговицу от дальнейшего повреждения. Если поражение вызвано вирусами, назначаются противовирусные препараты, а в случае бактериальной или грибковой инфекции — соответствующие антибактериальные или противогрибковые средства.
Лечение нейротрофической кератопатии зависит от стадии заболевания:
- I стадия. Частое закапывание слезозаменителей, при необходимости — антибиотики и антисептики, глазные капли/мази с витамином А, закапывание раствора циклоспорина А (иммунодепрессант, по показаниям) и аутосыворотки.
- II стадия. Использование лечебных контактных линз, местно антибиотики, аутосыворотка; при вывороте века и лагофтальме выполняется латеральная блефарорафия (сшивание век у наружного угла, может быть временной или постоянной), трансплантация амниотической мембраны (фрагмент амниотической мембраны крепится на поверхность глаза мелкими швами).
- III стадия. В 90% случаев выполняется блефарорафия, кератопластика и покрытие амниотической оболочкой, а также конъюнктивой.
Трансплантация роговицы проводится при буллезной кератопатии с прогрессирующим снижением зрения, дистрофией роговицы, кератоконусе, выраженном лагофтальме и кератопатии 3-4 степени.
Лечение буллезной кератопатии
При буллезном поражении роговицы рекомендуется применять следующие методы:
- Капли хлорида натрия для снятия отека.
- Противоглаукомные капли в случае повышения внутриглазного давления.
- Кератопротекторы, такие как искусственная слеза, капли с гиалуроновой кислотой и гели на основе декспантенола.
- Глюкокортикостероиды при наличии воспалительных симптомов.
- Контактные линзы с гидрофильной или силикон-гидрогелевой структурой, особенно при эрозиях, которые не поддаются медикаментозному лечению.
- Роговичный кросслинкинг с использованием коллагена и рибофлавина. Этот метод замедляет прогрессирование дистрофии, основан на воздействии ультрафиолетового света на коллагеновые волокна роговицы после закапывания рибофлавина в глаз.
- Процедура осуществляется с помощью устройства, генерирующего ультрафиолетовое излучение, под местной анестезией (закапывание анестетика). Рибофлавин закапывают несколько раз, чтобы хорошо насытить роговицу. Он защищает глаз от ультрафиолетового излучения, а УФ-лучи «сшивают» коллагеновые волокна. После процедуры назначаются антибиотики и противовоспалительные капли, а также рекомендуется ношение лечебной линзы.
- Физиотерапия с использованием гелий-неонового лазера, который обладает противовоспалительным и противоотечным эффектом.
- Кератопластика. Хирургическое вмешательство показано на последних стадиях буллезной кератопатии при значительной потере зрения и выраженной боли. Рецидивы заболевания после сквозной кератопластики могут быть связаны с отеком и отслойкой трансплантата.
- Пересадка роговицы и сквозное кератопротезирование.
Первый этап лечения данной формы включает в себя устранение боли и слезотечения. Для этого используются кератопротекторы, такие как Видисик, Солкосерил, Корнерегель, Баларпан, а также препараты, имитирующие слезу, и гормональные средства. При необходимости применяются контактные линзы, а если они не дают результата, переходят к хирургическому лечению. Мягкие линзы оказывают положительное влияние на лечение буллезной формы, защищая роговицу от внешних факторов и предотвращая разрывы пузырей и образование эрозий. Благодаря бандажному (поддерживающему) эффекту уменьшается болевой синдром и улучшается процесс эпителизации. При выборе линз важно учитывать их кислородопроницаемость и качество, что способствует быстрому устранению роговичного синдрома. Современные силикон-гидрогелевые линзы наиболее эффективно справляются с этой задачей. Несмотря на быстрое облегчение боли в первые дни, для достижения значительного и устойчивого улучшения требуется длительное ношение линз.
Лекарства
Солкосерил, Корнерегель, Визомитин, Хилозар-Комод, Натуральная слеза, Тауфон, Ретинол, Эмоксипин.
Процедуры и операции
Если кератопатия не ухудшается, хирургическое вмешательство не требуется. Однако в случаях, когда консервативные методы не приносят результатов, наблюдается прогрессирование заболевания (усиление помутнения роговицы), снижение остроты зрения, рецидивирующие эрозии или буллезная кератопатия, может быть рекомендовано хирургическое лечение, которое включает:
- послойную кератопластику;
- кератопротезирование (пересадка);
- введение биополимерного диска в роговицу;
- трансплантацию хрусталиковой капсулы.
При буллезной кератопатии для снятия болевого синдрома выполняется задняя криопексия роговицы. На заднюю поверхность роговицы с помощью криозонда наносятся несколько аппликаций. Криозонд вводится через небольшой лимбальный разрез, при этом для защиты внутренних структур глаза предварительно вводится полимерный состав. Эта процедура обеспечивает противоотечный эффект и полностью устраняет болевые ощущения.
Если зрение резко ухудшается, единственным решением становится пересадка роговицы. Существует несколько техник выполнения операции:
- Пересадка роговицы. Удаляется поврежденная роговица и заменяется донорской, которая фиксируется по краям тонким швом. Шовный материал остается на месте 1-2 года, пока не произойдет полная интеграция трансплантата с роговицей реципиента. В связи с нехваткой донорского материала разрабатываются альтернативные методы.
- Аутотрансплантация. Пересадка собственной роговицы, которая может быть выполнена несколькими способами: роговицу поворачивают так, чтобы здоровая часть находилась в области зрачка, или используют роговицу с другого глаза.
- Ламеллярная (пластинчатая) трансплантация. В этом случае заменяются поврежденные участки и слои роговицы. Методики могут различаться в зависимости от того, какие слои подлежат замене.
Если причиной дистрофии роговицы и синдрома сухого глаза является лагофтальм (неполное закрытие глаза), то его необходимо устранить. Для этого проводятся следующие операции:
- частичная блефарорафия;
- тотальная блефарорафия;
- установка импланта в веко для его утяжеления;
- операция на нижнем веке для коррекции эктропиона (выворота нижнего века и слизистой оболочки наружу).
Диета
Диета 15 стол
- Эффективность: терапевтический результат наблюдается через 14 дней
- Сроки: на постоянной основе
- Стоимость продуктов: от 1600 до 1800 рублей в неделю
Рацион пациентов с данной патологией соответствует диетическому Столу №15.
Профилактика
Профилактика кератопатии и дистрофии, особенно если они имеют наследственный характер, в настоящее время невозможна. Однако для предотвращения приобретенных форм кератопатий можно следовать нескольким рекомендациям, которые помогут снизить риск возникновения этой патологии:
- Соблюдайте гигиену глаз.
- Избегайте длительных нагрузок на зрительные органы.
- Используйте солнцезащитные очки.
- Контролируйте уровень холестерина и кальция для предотвращения липоидной и лентовидной форм.
- Старайтесь избегать микротравм слизистой оболочки глаз.
- При длительной работе за компьютером применяйте увлажняющие препараты, выполняйте гимнастику для глаз и делайте регулярные перерывы.
- Если у вас есть генетическая предрасположенность или вы принимаете препарат Кордарон, рекомендуется проходить осмотр у офтальмолога два раза в год.
Последствия и осложнения
При данном заболевании роговица теряет свою прозрачность и не восстанавливается, что приводит к дальнейшему ухудшению зрения и, в конечном итоге, к его полной утрате.
Прогноз
При своевременном начале терапии прогноз оказывается положительным. Длительное, почти непрерывное консервативное лечение с периодическими перерывами и сменой препаратов способствует ускорению заживления, а также предотвращает прогрессирование заболевания и развитие слепоты. Соблюдение стандартов лечения значительно улучшает качество жизни пациентов и их способность адаптироваться в обществе. В случае отсутствия лечения возможны слепота и инвалидность. Однако даже в таких ситуациях современные методы трансплантации роговицы демонстрируют высокую эффективность. Вероятность отторжения минимальна, поскольку роговица не содержит сосудов, и иммунная система не распознает ее как чуждую ткань. Более того, использование ламеллярной трансплантации еще больше снижает риск отторжения. В общем, прогноз при трансплантации остается благоприятным.
Список источников
- Основы клинической офтальмологии: учебное пособие для студентов медицинских вузов / Е. В. Козина, П. М. Балашова, В. Т. Гололобов и др. — Красноярск: типография КрасГМУ, 2018. — 420 страниц.
- Труфанов С. В., Саловарова Е. П., Текеева Л. Ю. Дегенерации роговицы. Вестник офтальмологии. 2018; 134(5): 282-288.
- Дистрофии роговицы: практическое руководство для врачей / Ю. И. Рожко, О.А. Щемелёва, А. А. Рожко. – Гомель: ГУ «РНПЦ РМ и ЭЧ», 2020. – 88 страниц.
- Табашникова Т. В., Серова Н. К., Шиманский В. Н. Лечение трофической кератопатии и коррекция лагофтальма у пациентов нейрохирургического профиля / Офтальмологические новости, 2013, том 6, №3, с. 7-16.
- Яни Е. В., Селиверстова К. Е. Консервативное лечение нейротрофических кератитов / Медицинский совет, 2017, №5, с. 162-166.
Советы по уходу за глазами
Уход за глазами является важной частью общего здоровья, особенно для людей, страдающих от кератопатии. Правильная гигиена и профилактика могут значительно улучшить состояние глаз и предотвратить дальнейшие осложнения. Вот несколько рекомендаций, которые помогут сохранить здоровье ваших глаз.
Регулярные осмотры у офтальмолога
Первый и самый важный шаг в уходе за глазами — это регулярные визиты к офтальмологу. Специалист сможет оценить состояние ваших глаз, выявить возможные проблемы на ранних стадиях и назначить необходимое лечение. Рекомендуется проходить осмотр не реже одного раза в год.
Правильная гигиена
Соблюдение гигиенических норм — ключевой аспект в уходе за глазами. Перед тем как прикасаться к глазам, обязательно мойте руки с мылом. Это поможет избежать попадания бактерий и других загрязняющих веществ, которые могут усугубить состояние кератопатии.
Использование увлажняющих капель
Для людей с кератопатией часто рекомендуется использование искусственных слез или увлажняющих капель. Эти препараты помогают поддерживать необходимый уровень влаги на поверхности роговицы, что может снизить дискомфорт и улучшить зрение. Перед использованием любых капель обязательно проконсультируйтесь с врачом.
Защита от внешних факторов
Защита глаз от внешних факторов, таких как пыль, ветер и ультрафиолетовое излучение, также играет важную роль. Носите солнцезащитные очки с высоким уровнем защиты от UV-лучей, особенно в солнечные дни. При работе в условиях повышенной запыленности используйте защитные очки.
Соблюдение режима работы за компьютером
Если ваша работа связана с длительным пребыванием за компьютером, следуйте правилу 20-20-20: каждые 20 минут делайте перерыв и смотрите на объект, находящийся на расстоянии 20 футов (примерно 6 метров) в течение 20 секунд. Это поможет снизить напряжение глаз и предотвратить ухудшение состояния.
Здоровое питание
Питание также влияет на здоровье глаз. Включите в свой рацион продукты, богатые витаминами A, C и E, а также омега-3 жирными кислотами. Эти вещества способствуют поддержанию здоровья роговицы и могут помочь в борьбе с кератопатией. Овощи, фрукты, рыба и орехи должны стать основой вашего рациона.
Отказ от вредных привычек
Курение и чрезмерное употребление алкоголя негативно сказываются на здоровье глаз. Отказ от этих привычек может значительно улучшить общее состояние организма и, в частности, здоровье глаз. Если у вас есть проблемы с отказом от курения, обратитесь за помощью к специалистам.
Соблюдение режима сна
Недостаток сна может привести к усталости глаз и ухудшению их состояния. Стремитесь спать не менее 7-8 часов в сутки. Хороший сон способствует восстановлению тканей и улучшению общего состояния здоровья.
Следуя этим рекомендациям, вы сможете значительно улучшить состояние своих глаз и предотвратить дальнейшее развитие кератопатии. Помните, что забота о здоровье глаз — это не только лечение, но и профилактика, которая требует постоянного внимания и усилий.
Вопрос-ответ
Что такое кератопатия и какие ее основные виды?
Кератопатия — это общее название для различных заболеваний роговицы глаза, которые могут привести к ухудшению зрения. Основные виды кератопатии включают кератит (воспаление роговицы), кератоконус (деформация роговицы) и кератопатия, вызванная травмой или инфекцией. Каждое из этих состояний требует индивидуального подхода к диагностике и лечению.
Каковы симптомы кератопатии?
Симптомы кератопатии могут варьироваться в зависимости от ее типа, но часто включают размытость зрения, боль в глазу, светобоязнь, покраснение и слезотечение. В некоторых случаях может наблюдаться ощущение инородного тела в глазу. При появлении таких симптомов важно обратиться к офтальмологу для диагностики и назначения лечения.
Как лечится кератопатия?
Лечение кератопатии зависит от ее причины и степени тяжести. В некоторых случаях достаточно консервативного лечения, такого как использование глазных капель или противовоспалительных препаратов. В более сложных случаях может потребоваться хирургическое вмешательство, например, пересадка роговицы. Важно следовать рекомендациям врача и регулярно проходить обследования для контроля состояния.
Советы
СОВЕТ №1
Регулярно проходите обследования у офтальмолога. Раннее выявление кератопатии может значительно улучшить прогноз и предотвратить серьезные осложнения.
СОВЕТ №2
Следите за гигиеной глаз. Используйте защитные очки при работе с химическими веществами или в условиях повышенной пыли, чтобы минимизировать риск повреждения роговицы.
СОВЕТ №3
Обратите внимание на симптомы. Если вы заметили покраснение, боль, ухудшение зрения или светобоязнь, немедленно обратитесь к врачу для диагностики и лечения.
СОВЕТ №4
Избегайте самодиагностики и самолечения. Не занимайтесь лечением кератопатии без консультации специалиста, так как это может усугубить состояние.