Кашель у грудничка — распространенное явление, вызывающее беспокойство у родителей. Он может быть физиологической реакцией или симптомом заболевания. В статье рассмотрим причины кашля у детей до года и новорожденных, а также рекомендации по лечению от педиатра Евгения Комаровского. Понимание правильной реакции на кашель поможет родителям успокоиться и принять обоснованные меры для здоровья малыша.
Общие сведения
Кашель — это рефлекторный процесс, который выполняет защитную функцию, очищая трахею и бронхи от слизи, инородных предметов или гноя. Основная задача кашля заключается в удалении посторонних тел и секрета, а также в восстановлении проходимости бронхиального дерева. Это наиболее распространенная жалоба, с которой родители обращаются к педиатрам. Кашель может быть как физиологическим, так и указывать на наличие различных заболеваний.
С момента рождения в бронхах начинает образовываться слизистое отделяемое. Кашлевой рефлекс также является врожденным, однако его полноценное развитие происходит к четвертому месяцу жизни. В норме здоровый ребенок может кашлять до 10 раз в день. Разные физиологические факторы могут вызывать кашель: редкие кашлевые толчки помогают удалить накопившуюся слизь из гортани, а усиленное слюноотделение при прорезывании зубов также может стать причиной кашля. Даже при легком насморке у грудных детей большая часть выделений стекает по стенке глотки, раздражая голосовые связки и вызывая рефлекторный кашель.
При простудах количество мокроты увеличивается, что становится значительным раздражающим фактором. Однако маленьким детям сложно откашлять мокроту, что повышает риск присоединения вторичной инфекции, развития бронхита и даже пневмонии. Поэтому малыши находятся в группе повышенного риска, и важно выяснить причины кашля у грудного ребенка, чтобы не упустить момент для оказания необходимой помощи. Если кашель становится сильным или частым, независимо от его характера, это сигнал о наличии проблемы, требующей внимательного контроля со стороны педиатра. Способность эффективно откашливать мокроту у детей развивается только к 4–6 годам, что снижает риск различных осложнений к этому возрасту.
Кашель у грудничка вызывает беспокойство как у родителей, так и у врачей. Специалисты отмечают, что кашель может быть симптомом различных заболеваний, начиная от простуды и заканчивая более серьезными инфекциями. Важно понимать, что у маленьких детей дыхательная система еще формируется, и даже незначительное воспаление может привести к затруднениям в дыхании. Врачи рекомендуют внимательно следить за состоянием ребенка: если кашель сопровождается высокой температурой, одышкой или изменением цвета кожи, необходимо немедленно обратиться за медицинской помощью. Также важно поддерживать оптимальные условия в помещении, где находится грудничок, чтобы избежать раздражения дыхательных путей. В целом, своевременная диагностика и адекватное лечение помогут избежать осложнений и обеспечить здоровье малыша.
https://youtube.com/watch?v=mBlNYlGrN_o
Патогенез
Механизм кашлевого рефлекса обусловлен раздражением блуждающего нерва, рецепторы которого расположены в слизистой оболочке гортани, голосовых связках, месте разделения трахеи на главные бронхи, а также в слизистой слухового прохода, носа и его придаточных пазух. Кашлевые рецепторы могут быть активированы различными раздражителями, такими как мокрота, холодный или сухой воздух, резкие запахи, выделения из носа, инородные тела, вирусы, бактерии и химические вещества.
В процессе кашлевого рефлекса участвуют следующие элементы:
- кашлевые рецепторы;
- афферентные нервы;
- кашлевой центр (расположен в продолговатом мозге);
- эфферентные нервы;
- дыхательные мышцы.
Наиболее восприимчивыми к раздражителям являются слизистая гортани, голосовые связки и трахея. Раздражение передается по нейронам в кашлевой центр, где информация обрабатывается и формируется соответствующий импульс. Кашлевой рефлекс контролируется корой головного мозга. При респираторных заболеваниях и воспалительных процессах в слизистой оболочке нарушается мукоцилиарный клиренс (естественное очищение дыхательных путей), что связано с изменением состава мокроты и работой реснитчатого эпителия. Объем мокроты увеличивается, она становится вязкой и неэластичной, что затрудняет ее отхождение.
У детей наблюдается более вязкий секрет в трахее и бронхах, а также снижение активности мерцательного эпителия, что приводит к выраженным проблемам с отхождением мокроты. Эти факторы способствуют застою бронхиального содержимого и размножению микроорганизмов в дыхательных путях. У детей воспалительный процесс быстро распространяется на слизистую оболочку разветвлений бронхов. При недостаточной эффективности естественного мукоцилиарного очищения активируется компенсаторный механизм — кашель. Однако вязкий секрет при сниженной мышечной активности не может быть откашлян, что приводит к «непродуктивному кашлю», когда мокрота не выделяется. Лишь к 5–6 годам у детей начинает выделяться мокрота с «правильными» реологическими свойствами — текучая и эластичная, что облегчает ее отделение от стенок бронхов.
У детей имеются некоторые особенности строения респираторного тракта: увеличенное количество бокаловидных клеток, вырабатывающих секрет, преобладание плотного (гелевого) слоя секрета в бронхах, повышенная вязкость секрета, недостаточно развитая дыхательная мускулатура, а также большая предрасположенность к отеку слизистой бронхов и сужению их просвета. У новорожденных трахея имеет воронкообразную форму, узкий просвет и мягкие хрящи. Инфекция быстро проникает в трахею, а узкий просвет способствует развитию стенозирующего ларинготрахеита (ложного крупа).
| Причина кашля | Сопутствующие симптомы | Рекомендации |
|---|---|---|
| ОРВИ (простуда) | Насморк, чихание, повышение температуры, вялость, снижение аппетита. Кашель может быть сухим в начале, затем влажным. | Обеспечить достаточную влажность воздуха, часто проветривать помещение, давать обильное питье (грудное молоко, вода), при необходимости использовать солевые растворы для промывания носа. Обратиться к педиатру. |
| Аллергия | Насморк, чихание, зуд в носу/глазах, кожные высыпания. Кашель чаще сухой, приступообразный, усиливается в определенных условиях (например, при контакте с аллергеном). | Выявить и исключить контакт с аллергеном. Обратиться к педиатру-аллергологу для диагностики и назначения лечения. |
| Бронхит | Повышение температуры, одышка, хрипы в груди, влажный кашель с отхождением мокроты. | Срочно обратиться к педиатру. Может потребоваться госпитализация. Обеспечить обильное питье, влажный воздух. |
| Ларингит (ложный круп) | «Лающий» кашель, осиплость голоса, затрудненное дыхание (особенно на вдохе), шумное дыхание. Часто возникает ночью. | Немедленно вызвать скорую помощь. До приезда врачей обеспечить доступ свежего влажного воздуха (например, открыть окно, включить увлажнитель), успокоить ребенка. |
| Коклюш | Приступообразный, спазматический кашель, часто заканчивающийся глубоким вдохом со свистом («репризой»). Может сопровождаться рвотой. | Срочно обратиться к врачу. Заболевание очень опасно для грудничков. Требуется изоляция и специфическое лечение. |
| Попадание инородного тела | Внезапный, сильный приступообразный кашель, затрудненное дыхание, посинение кожи. | Немедленно вызвать скорую помощь. Попытаться удалить инородное тело, используя приемы первой помощи для грудничков (например, похлопывания по спине). |
| Гастроэзофагеальный рефлюкс | Кашель, особенно после кормления или в положении лежа, срыгивания, беспокойство. | Обратиться к педиатру. Может потребоваться коррекция режима кормления, положения ребенка после еды. |
Классификация
Кашель можно разделить на несколько категорий в зависимости от различных характеристик.
По времени проявления:
- Острый (продолжается до 3 недель).
- Затяжной (от 3 до 6 недель).
- Хронический (длится более 6 недель).
По типу:
- Сухой (без выделения мокроты, непродуктивный).
- Продуктивный (с выделением мокроты).
По силе:
- Покашливание.
- Легкий.
- Сильный.
По частоте:
- Эпизодический (кратковременный).
- Длительный.
Кашель у грудничка — это тема, которая вызывает много беспокойства у родителей. Многие мамы и папы отмечают, что кашель может быть как признаком простуды, так и симптомом более серьезных заболеваний. Важно помнить, что у маленьких детей дыхательные пути еще очень узкие, и даже незначительное воспаление может вызывать кашель. Родители часто делятся опытом, как они справляются с этой проблемой: кто-то использует ингаляторы, кто-то предпочитает народные средства, такие как теплое молоко с медом (если нет аллергии). Некоторые рекомендуют следить за влажностью воздуха в комнате, чтобы облегчить дыхание. Однако, несмотря на советы знакомых, большинство родителей согласны, что при длительном или сильном кашле лучше обратиться к врачу. Забота о здоровье малыша всегда должна быть на первом месте.
https://youtube.com/watch?v=MAePj2E2k9U
Причины
Если новорожденный кашляет до 10 раз в день, это считается нормальным явлением. Кашель может возникать из-за попадания пыли из воздуха, а также после срыгивания или пробуждения. Однако, если мама замечает, что кашель стал более частым и интенсивным, изменился его характер, а также ухудшилось общее состояние малыша (например, проблемы со сном или аппетитом), следует обратиться к врачу для выяснения причин.
Причины кашля у младенцев:
- Острые вирусные инфекции. Чаще всего кашель является симптомом вирусных заболеваний, при которых воспалительные процессы могут затрагивать как верхние дыхательные пути (нос, носоглотка), так и нижние (трахея, бронхи, легкие).
- Образование мокроты и носового секрета запускает процесс избавления от вирусов и избыточной слизи.
- Респираторный хламидиоз и микоплазмоз.
- Заболевания ЛОР-органов ( аденоидит, тонзиллит, синусит, отит, серные пробки). Эти недуги могут вызывать кашлевой рефлекс.
- Аллергические реакции. Кашель у 5-6 месячного ребенка может быть следствием аллергии на прикорм, пыльцу растений, домашнюю пыль, пух и перо.
- Бронхиальная астма.
- Проблемы с ЖКТ ( гастроэзофагеальный рефлюкс).
- Пороки сердца.
- Попадание инородного тела. В этом случае кашель возникает внезапно на фоне полного здоровья, и инородное тело может перемещаться вниз при дыхании. Это состояние требует немедленной медицинской помощи.
Факторы, способствующие кашлевому рефлексу:
- сухой воздух и высокая температура в помещении;
- пыль;
- табачный дым;
- резкие запахи (духи, ароматические свечи, отдушки для стирки, освежители воздуха);
- аэрополлютанты (различные загрязнители воздуха);
- срыгивание;
- повышенное слюноотделение;
- переохлаждение организма.
Многие родители задаются вопросом: почему ребенок кашляет во сне? Доктор Комаровский выделяет основную причину — задний ринит, при котором слизь из носа стекает по задней стенке глотки в лежачем положении, вызывая рефлекторный кашель.
Симптомы
Кашель у ребенка может проявляться по-разному — от легкого покашливания, не влияющего на общее состояние, до сильного и изнуряющего, мешающего сну и нормальному поведению. Патологический кашель может беспокоить малыша как днем, так и ночью. Родителям важно внимательно следить за кашлем: его ритмом, тембром, интенсивностью, а также тем, в каком положении тела он возникает, когда и как долго продолжается. Существуют физиологические состояния, которые могут вызывать кашлевой рефлекс, например, когда ребенок давится слюной из-за обильного выделения во время прорезывания зубов, что также может приводить к кашлю.
При респираторных инфекциях, таких как грипп или парагрипп, а также при ларингите и трахеите, кашель беспокоит ребенка на протяжении всего дня. Сухой кашель, возникающий при воспалении носоглотки, может проявляться у малыша утром после пробуждения. У грудничков кашель без повышения температуры в виде отдельных эпизодов («покашливание») часто наблюдается при ларингитах и трахеобронхитах. Обычно он не продуктивный.
Сухой, лающий, громкий и сиплый кашель характерен для стеноза гортани, что часто встречается у детей младше года. Это спазматический, упорный кашель, вызванный раздражением гортанного нерва. Он проявляется повторяющимися приступами, особенно ночью, при этом температура может оставаться в пределах нормы.
Стенозирующий ларинготрахеит (ложный круп) является осложнением респираторных заболеваний и может представлять опасность для малыша из-за риска удушья, поэтому требует неотложной медицинской помощи.
Если грудной ребенок кашляет и чихает, а также у него повышена температура, это может указывать на острое респираторное заболевание. При ОРВИ кашель появляется в первые дни болезни, он периодический, звонкий и сухой (мокрота либо отсутствует, либо выделяется в небольших количествах), ребенок часто чихает. Длительность кашля может составлять 3 недели и более.
Кашель у ребенка в возрасте одного года, проявляющийся в виде толчков, которые могут длиться до одной минуты и повторяться через определенные промежутки, характерен для бронхита. В начале заболевания кашель звонкий и сухой, затем становится продуктивным (влажным, «мокрым»), а мокрота может иметь различный характер и цвет (чаще всего желто-зеленый). При длительном бронхите кашель становится приглушенным. В некоторых случаях кашель может сохраняться до 6 недель после бронхита. В начале пневмонии кашель периодический, приглушенный и сухой, а в процессе развития заболевания — периодический и влажный. У детей отхождение мокроты сложно наблюдать, так как они могут ее проглатывать. При бронхитах и пневмониях часто отмечается вечернее покашливание.
Если грудной ребенок кашляет только ночью, при этом у него заложен нос и он «хрюкает», кашлевой рефлекс может быть вызван соплями, которые стекают по задней стенке глотки и раздражают слизистую. Если у малыша насморк, необходимо периодически отсасывать выделения из носа в течение дня, особенно перед сном и перед ночными кормлениями.
При попадании инородного тела в дыхательные пути кашлевой рефлекс возникает внезапно и имеет приступообразный характер. Не стоит забывать, что покашливание может наблюдаться и при пороках сердца — в таких случаях оно возникает ночью. Коклюш в настоящее время встречается редко (5 случаев на 100 тысяч населения) благодаря вакцинации.
https://youtube.com/watch?v=W3uYFpbds9Q
Анализы и диагностика
Чтобы определить возможную причину кашля у ребенка, врачу необходимо провести ряд обследований:
- измерение температуры;
- осмотр горла;
- аускультация легких;
- общий анализ крови и мочи;
- если есть подозрение на аллергическую природу заболевания — выполнение аллергологических тестов;
- рентгенография грудной клетки не проводится для детей младше одного года;
- ультразвуковое исследование сердца.
Лечение
Лечение кашля становится необходимым, когда он начинает негативно сказываться на общем состоянии ребенка, мешая ему спать и есть. В частности, терапия кашля у детей младше одного года представляет собой сложную задачу, так как не все медикаменты подходят для таких маленьких пациентов. Многие противокашлевые препараты могут быть опасны и должны использоваться только при строгих показаниях, например, при тяжелом кашле, вызванном коклюшем или бронхитом. Кроме того, малыши в этом возрасте не способны откашливать мокроту, что усложняет процесс очищения бронхов и затягивает лечение. В то время как старшие дети могут выполнять дыхательную гимнастику для улучшения дренажа бронхов, для младенцев этот метод не подходит.
Поэтому у родителей часто возникает вопрос, как лечить кашель у новорожденного, какие процедуры можно проводить и что можно давать внутрь. Лечение у таких маленьких детей обычно начинается с ряда неспецифических мероприятий:
- Обеспечение в помещении достаточной влажности воздуха (50%–60%) и комфортной температуры (не выше 21 °C). Сухой воздух раздражает слизистую дыхательных путей, что может провоцировать кашель. Если кашель у новорожденного не сопровождается температурой, его можно облегчить простым увлажнением воздуха. Чистый и увлажненный воздух, а также отсутствие раздражителей, таких как сигаретный дым и парфюмерия, положительно влияют на состояние носоглотки, трахеи и бронхов.
- Нормализация носового дыхания — оно должно быть свободным, без скоплений слизи, которая может затекать в глотку и вызывать кашель. При наличии выделений из носа рекомендуется закапывать физиологический раствор или готовые растворы морской воды (например, Аква Марис, Аквалор, Хьюмер, Салин, АкваМастер, Атомер Беби) и использовать детские носовые аспираторы для удаления слизи.
- Обильное питье. У маленьких детей бронхиальный секрет может быть вязким, и откашлять его бывает сложно. Поэтому для быстрого выздоровления ребенку нужно давать достаточное количество жидкости. При хорошем питьевом режиме вязкость мокроты снижается, она становится более текучей и легче отходит. Оптимальным питьем для грудных детей является грудное молоко, но также стоит предлагать кипяченую воду и чай из ромашки.
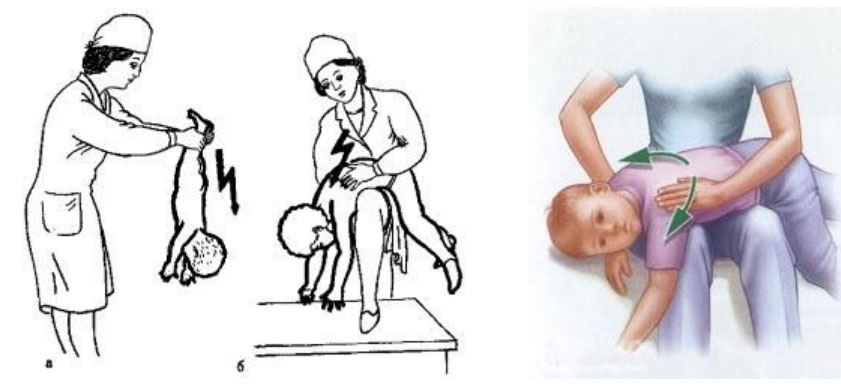
- Изменение положения малыша в постели и частое удерживание его в вертикальном положении. Смена позы не только улучшает носовое дыхание, но и способствует отхождению мокроты. В медицине существует понятие постурального дренажа, которое подразумевает определенное положение тела для максимального оттока бронхиального секрета. Это может быть любое положение, главное, чтобы верхняя часть туловища находилась ниже нижней. Процедуру проводят 2–3 раза в день, начиная сразу после ночного сна. Время нахождения в таком положении зависит от комфорта ребенка — если ему не удобно, процедуру прекращают. Обычно для грудного ребенка достаточно 15 минут. Чтобы улучшить отхождение мокроты во время постурального дренажа, рекомендуется делать вибрационный массаж грудной клетки.
- Массаж. Его можно выполнять как 9-месячному, так и 1-месячному ребенку при нормальной температуре. Эта процедура способствует выделению мокроты. Лучше всего, если голова ребенка будет ниже тела. Начинают массаж со спины, затем переходят на грудную клетку. Используют мягкие растирания, легкие похлопывания и постукивания кончиками пальцев. Применяют вибрационные движения (постукивания и похлопывания) снизу вверх по грудной клетке, как бы «выталкивая» мокроту. Поглаживания и постукивания чередуются. Продолжительность массажа составляет до 5 минут. В конце процедуры малыша укладывают головой ниже туловища. На спину можно нанести мазь Пульмекс беби и укутать ребенка.
- Прогулки на свежем воздухе. Они не противопоказаны при хорошей погоде и удовлетворительном самочувствии. Прохладный воздух с высокой влажностью увлажняет слизистую и способствует разжижению секрета, что ускоряет его отхождение. Прогулки полезны и при коклюше, и при бронхите, и при ларинготрахеите. Однако такие прогулки следует согласовывать с врачом.
- Ингаляции. Они помогают разжижать мокроту, так как снижают ее вязкость и повышают эластичность, что облегчает отделение. Ингаляции бывают паровыми и с использованием небулайзеров. Держать 4-месячного ребенка (и старше) над паром небезопасно из-за риска ожога слизистой, поэтому использование небулайзера для ингаляций у детей до года является оптимальным вариантом. В небулайзер можно заливать только физраствор или боржоми без назначения врача. Сухой кашель у грудничка без температуры хорошо устраняется ингаляциями с физиологическим (0,9%) или гипертоническим (от 3–6%) раствором натрия хлорида. Для ингаляции достаточно 2 мл раствора. С 5 месяцев можно добавлять Лазолван (по 1 мл Лазолвана и физиологического раствора).
- Ингаляции для маленьких детей лучше проводить во сне, но не во время длительного ночного сна, чтобы в течение дня ребенок мог откашлять разжиженную мокроту. В это время ему помогут активные движения ручками, дренажный массаж и специальные укладки. Во время ингаляции маска аппарата должна охватывать нос и рот. Аппарат создает облако аэрозоля, и процедура продолжается до тех пор, пока это облако видно. Если ребенок дышит носом, аэрозоль попадает в верхние дыхательные пути, а при открытом рте — в бронхи и легкие. Ингаляции для детей до года делают раз в сутки.
Многие считают, что лечение народными средствами, такими как отвары трав, абсолютно безопасно. Однако использование таких отваров у грудных детей может вызвать аллергические реакции. Кроме того, растительные отвары могут оказывать системное воздействие. Для лечения кашля часто применяют алтей, мать-и-мачеху, душицу, анис, подорожник, солодку и шалфей. Чтобы избежать аллергии, грудничкам лучше давать не сборы трав, а однокомпонентные отвары. Самым безопасным считается ромашка — можно использовать готовое сухое сырье для приготовления чая (например, чай из ромашки от Бебивита) или заварить самостоятельно. Для этого 1 столовую ложку цветов ромашки заливают стаканом кипятка и настаивают 10 минут. Ромашковый чай можно давать три раза в день в перерывах между кормлениями, не превышая 30 мл в день. Если вы впервые даете ромашку, начните с нескольких капель и следите за реакцией.
Лекарства от кашля детям
Аква Марис, Физиомер, Геделикс, Проспан, Бронхипрет, Гликодин, Пектолван Плющ, Эвкабал
Некоторые из перечисленных ниже препаратов могут назначаться с одного года, однако по рекомендации врача их можно использовать и для детей младше этого возраста:
- Геделикс — это растительный препарат на основе плюща, который можно применять с рождения в виде сиропа, предварительно разбавляя его водой.
- Сироп Проспан — экстракт листьев плюща, разрешен для детей до года.
- Бронхипрет содержит экстракты чабреца и плюща, но из-за наличия небольшого количества спирта рекомендуется использовать его после достижения ребенком одного года.
- Сироп корня солодки можно применять с 1 года.
- Гликодин содержит терпингидрат, что делает его эффективным для подавления сухого кашля, его можно использовать с 1 года.
- Пектолван Плющ включает экстракт листьев плюща, который помогает разжижать мокроту и снимает спазмы бронхов. Применяется с 1 года.
- Эвкабал — сироп, содержащий чабрец и подорожник, обладает отхаркивающим действием и разрешен с 1 года.
- Сироп Бронхипрет также можно использовать с 1 года.
Препараты, которые применяются для лечения кашля и способствуют снижению вязкости мокроты, называются муколитиками. В зависимости от их химической структуры, муколитики делятся на три группы: N-ацетилцистеин, амброксол, карбоцистеин и их производные. N-ацетилцистеин уже давно применяется в медицине, в том числе и для детей. Это прямой муколитик, который разжижает бронхиальный секрет. Средство АЦЦ (с действующим веществом ацетилцистеин) в педиатрии используется в виде гранул, из которых готовят сироп, удобный для детей младше 2 лет. Через час после приема муколитиков рекомендуется попросить ребенка покашлять, выполнять дыхательную гимнастику, петь, прыгать, надувать шарики и другие действия, способствующие отхождению мокроты. Также можно провести перкуссионный массаж, который помогает отделить мокроту от стенок бронхов.
С одной стороны, АЦЦ разрешен для детей с 15 дней жизни, его можно давать и месячному ребенку, однако в этом возрасте не всегда удается качественно провести дренаж. Чем младше ребенок, тем сложнее применять эти средства, так как разжижение мокроты происходит быстро, а освобождение дыхательных путей от нее у маленьких детей затруднено. Даже если мокрота разжижена, она может не отделяться, поскольку трехмесячный ребенок еще не способен откашлять ее. Поэтому, если кашель появился у ребенка в возрасте двух или трех месяцев, не следует самостоятельно давать ему муколитики.
Что делать, если кашляет ребенок в 6 месяцев? С этого возраста для лечения кашля можно использовать согревающие мази на основе эфирных масел ( Эвкабал, Доктор МОМ), которые, помимо согревающего эффекта, обеспечивают эффект ингаляции. Детям с 6 месяцев можно давать чай из чабреца и подорожника по 1 столовой ложке до 4 раз в день. Обязательно следует проводить дренажный массаж — его удобно выполнять, положив ребенка на колени на живот так, чтобы его голова и грудь находились ниже нижней части туловища.
Как лечить кашель у ребенка в 7–8 месяцев и как помочь при кашле в 9 месяцев? Все вышеописанные рекомендации остаются актуальными. Не стоит бояться давать сиропы по назначению врача. В 10–11 месяцев уже не так страшно использовать муколитик АЦЦ, так как ребенок становится более контактным, и его можно попросить покашлять, а также выполнять с ним гимнастику. Кроме того, в этом возрасте дети активны, не лежат постоянно в кровати, и во время игр можно побуждать их наклоняться, надувать шарики или пускать мыльные пузыри. Все действия, при которых активно работает диафрагма и легкие, будут полезны. Муколитики лучше применять в начале заболевания, когда кашель сухой, что способствует улучшению мукоцилиарного клиренса. В этом возрасте также широко используются отвары отхаркивающих трав (чабрец, мать-и-мачеха, солодка), отвар шиповника, морсы и соки.
Лечить годовалого ребенка становится проще — во-первых, расширяется список медикаментов, которые можно использовать, во-вторых, с ребенком уже можно договариваться и выполнять дыхательные упражнения вместе. Что можно дать ребенку от кашля в 1 год? Если вышеуказанные меры (увлажнение воздуха, ингаляции) не дают желаемого результата, то в 1 год уже не так опасно применять отхаркивающие средства на основе корня солодки, термопсиса, чабреца и подорожника в виде микстур или сиропов ( Геделикс, Проспан), а также АЦЦ. К этому возрасту ребенок хорошо двигается, во время игр наклоняется, что способствует улучшению бронхиального дренажа — он сможет откашлять разжиженную мокроту. Многие родители замечают, что после активных игр, смеха или бега ребенок начинает кашлять, и в это время мокрота хорошо отходит.
Комаровский о лечении кашля у грудничка
Одной из причин кашля у младенцев могут быть насморк и заложенность носа. Чтобы облегчить кашель, необходимо закапать нос физиологическим раствором (по полной пипетке в каждую ноздрю), а затем использовать аспиратор для носа. Чтобы малыш мог дышать легче и слизь не затекала в горло, рекомендуется немного приподнять головку, подложив одеяло под матрас. Доктор Комаровский советует:
- Лечение кашля у грудничков без повышения температуры включает увлажнение воздуха, поддержание температуры в комнате на уровне 20°C и обеспечение дополнительного питья. Младенцам можно давать кипяченую воду или отвар ромашки. Для детей старше года подойдут компот, сок или теплое молоко.
- Рекомендуется проводить ингаляции с использованием небулайзера и физиологического раствора. Эта процедура поможет преобразовать сухой кашель в влажный, а дренажный массаж способствует лучшему отделению мокроты. Обильное питье и ингаляции действуют как отхаркивающие средства.
- Не стоит лишать ребенка прогулок. Свежий и влажный воздух полезен при респираторных заболеваниях, сопровождающихся кашлем.
- Применение любых противокашлевых или отхаркивающих препаратов у детей в возрасте 2-4 месяцев должно быть очень осторожным (в идеале лучше избегать). Все медикаменты должен назначать врач после осмотра.
- Не следует ставить горчичники или «парить» ноги, так как это неэффективно и может привести к ожогам кожи.
- Важно не перегревать и не укутывать ребенка слишком сильно.
Лекарства
Процедуры и операции
- Массаж области грудной клетки.
- Лимфодренажный массаж.
- Ингаляции с использованием небулайзера.
Диета
Питание (грудное или искусственное) должно соответствовать возрасту ребенка.
Профилактика
Закаливание и грудное вскармливание являются эффективными мерами для предотвращения простудных заболеваний, которые у детей часто проявляются в виде кашля. Закаливание включает в себя водные процедуры с постепенным понижением температуры воды, а также воздушные процедуры и регулярные прогулки на свежем воздухе.
Важно поддерживать оптимальную влажность воздуха в пределах 50–60% и комфортную температуру в помещении (20–21°C).
Не забывайте о необходимости проветривания комнаты и проведении влажной уборки.
В период увеличения заболеваемости респираторными инфекциями старайтесь минимизировать риск заражения для ребенка — избегайте посещения многолюдных мест, не ходите в гости и не используйте общественный транспорт.
Также следует следить за тем, чтобы ребенок не перегревался.
Последствия и осложнения
При сильном кашле у детей могут возникнуть следующие осложнения:
- потеря сознания;
- проблемы со сном;
- рвота;
- недержание мочи;
- спонтанный пневмоторакс.
Прогноз
Когда кашель вызван респираторной инфекцией, своевременное обращение к врачу и правильное лечение обычно приводят к положительному исходу. Однако, если лечение запущено и возникают бактериальные осложнения, такие как пневмония, прогноз становится более серьезным. Тем не менее, в большинстве случаев результат остается благоприятным.
Список источников
- Симонова О. И. Особенности патогенеза и терапии детского кашля / Вопросы современной педиатрии. 2012, ТОМ 11, № 3. С. 34–42.
- Редакция журнала РМЖ. Характеристики лечения кашля у детей при острых респираторных инфекциях на начальных этапах заболевания / РМЖ, 28.05.2020.
- Чучалин А.Г., Кашель / А.Г. Чучалин, В.Н. Абросимов. 4-е издание, переработанное и дополненное. – М.: ГЭОТАР-Медиа, 2016. – 160 с., с. 16.
- Бекетова Г. В. Кашель у детей – признак, требующий внимания врача / Педиатрия №3 (26).
- Блохин Б. М., Лобушкова И. П. Подходы к лечению кашля при острых респираторных заболеваниях у детей / Педиатрия, 2019 №5.
Советы по уходу за грудничком при кашле
Кашель у грудничка может вызывать беспокойство у родителей, и важно знать, как правильно ухаживать за малышом в этот период. Вот несколько советов, которые помогут облегчить состояние ребенка и поддержать его здоровье.
1. Обеспечьте комфортные условия в помещении. Убедитесь, что в комнате, где находится грудничок, поддерживается оптимальная температура (18-22°C) и влажность (40-60%). Сухой воздух может усугубить кашель, поэтому использование увлажнителя воздуха может быть полезным. Также старайтесь избегать сквозняков и резких перепадов температуры.
2. Следите за уровнем жидкости. Груднички, как правило, получают необходимую жидкость через грудное молоко или смесь. Убедитесь, что малыш получает достаточное количество жидкости, так как это помогает разжижать слизь и облегчает кашель. Если ребенок на грудном вскармливании, предлагайте ему грудь чаще.
3. Позиционирование. Если кашель у грудничка сухой и мучительный, попробуйте держать его в вертикальном положении или слегка приподнятым. Это может помочь облегчить дыхание и уменьшить кашель. Также можно попробовать аккуратно покачать малыша на руках или использовать специальный детский стульчик с наклоном.
4. Избегайте раздражителей. Дым от сигарет, сильные запахи, пыль и аллергены могут усугубить кашель. Постарайтесь создать для ребенка чистую и безопасную среду, избегая контакта с потенциальными раздражителями.
5. Применение народных средств. Некоторые родители используют народные средства, такие как теплые чаи с медом (для детей старше года) или отвар из трав. Однако перед использованием любых средств обязательно проконсультируйтесь с педиатром, чтобы избежать аллергических реакций или других осложнений.
6. Обратитесь к врачу. Если кашель у грудничка продолжается более нескольких дней, сопровождается высокой температурой, затрудненным дыханием или другими тревожными симптомами, обязательно обратитесь к врачу. Специалист сможет провести необходимое обследование и назначить лечение, если это потребуется.
Помните, что кашель может быть симптомом различных заболеваний, и важно внимательно следить за состоянием ребенка. Забота и внимание помогут вашему малышу быстрее восстановиться и чувствовать себя комфортнее.
Вопрос-ответ
Какой кашель должен насторожить у грудничка?
При этом у ребенка должны наблюдаться следующие симптомы: ежедневный влажный кашель в течение 4 недель, отсутствие данных, указывающих на другие причины возникновения кашля, исчезновение кашля спустя 2-4 недели после начала проведения антибактериальной терапии.
Почему младенец кашляет без температуры?
Причины возникновения детского кашля без температуры. Кашель появляется: при сухом или пыльном воздухе, особенно в отапливаемом помещении; из-за аллергии на пыль, шерсть, цветение или бытовую химию; при поствирусном раздражении — остаточный кашель после простуды или бронхита.
Как вывести кашель из грудной клетки у младенца?
Паровые ингаляции. Эффективный метод, который немедленно облегчит состояние вашего малыша, — это использование паровых ингаляций. Пар помогает разжижить слизь в грудной клетке. Кроме того, он увлажняет носовую полость и предотвращает высыхание слизи, которое может блокировать дыхательные пути.
Советы
СОВЕТ №1
Обратите внимание на влажность воздуха в помещении. Сухой воздух может усугубить кашель у грудничка. Используйте увлажнитель или просто поставьте емкость с водой рядом с кроваткой, чтобы поддерживать оптимальный уровень влажности.
СОВЕТ №2
Следите за температурой в комнате. Комфортная температура (около 20-22 градусов Цельсия) поможет вашему ребенку легче дышать и снизит вероятность кашля. Избегайте перегрева и сквозняков.
СОВЕТ №3
Проверьте, нет ли у ребенка аллергии на пыль, шерсть животных или другие аллергены. Если кашель сопровождается другими симптомами, такими как чихание или сыпь, обратитесь к врачу для диагностики и рекомендаций.
СОВЕТ №4
Не забывайте о важности консультации с педиатром. Если кашель у грудничка длится более нескольких дней, сопровождается высокой температурой или затрудненным дыханием, обязательно обратитесь к врачу для получения профессиональной помощи.