Ишемия головного мозга — серьезное состояние, влияющее на здоровье взрослых и новорожденных. В статье рассмотрим симптомы и методы лечения церебральной ишемии, а также особенности ишемии 1 и 2 степени у новорожденных. Понимание этих аспектов важно для своевременной диагностики и медицинской помощи, что может улучшить прогноз и качество жизни пациентов.
Общие сведения
Термин «ишемия» обозначает снижение кровоснабжения какого-либо органа или ткани, что происходит из-за ухудшения притока крови. В контексте головного мозга выделяют несколько типов ишемии: острую (включающую мозговой инсульт и транзиторную ишемическую атаку) и хроническую ишемию. Инсульт и хроническая ишемия представляют собой серьезные проблемы в области неврологии. Эти формы сосудистой патологии мозга имеют высокую распространенность и могут приводить к инвалидности. При этом около 90% сосудистых заболеваний мозга относятся именно к хронической ишемии.
Хроническая ишемия мозга — это форма сосудистой патологии, связанная с прогрессирующим ухудшением кровоснабжения, что приводит к постепенному ухудшению функций мозга. Ранее для описания этой патологии использовались такие термины, как «дисциркуляторная энцефалопатия», «хроническая ишемическая болезнь мозга», «недостаточность мозгового кровообращения», а также «сосудистая, гипоксическая, атеросклеротическая или гипертоническая энцефалопатия». В настоящее время, согласно МКБ-10, используется термин «хроническая ишемия мозга» с кодом I67.8.
Мозг требует больше кислорода, чем другие органы, и его метаболизм характеризуется высокой активностью. При хроническом снижении кровоснабжения наблюдается замедление мозгового кровотока, уменьшение уровня кислорода и глюкозы, а также сдвиг в метаболизме (например, анаэробный гликолиз и лактатацидоз). Это приводит к застою капиллярной крови и повышенной склонности к образованию тромбов, а также к выработке нейротоксинов. Все эти процессы способствуют гибели клеток. При хронической ишемии наблюдаются поражения белого вещества полушарий и нарушается связь между лобными долями и подкоркой (феномен разобщения). Эти патологические изменения, если не проводить лечение, могут привести к сосудистой деменции.
Одним из характерных признаков хронической ишемии мозга является прогрессирующий интеллектуально-мнестический дефицит. На ранних стадиях заболевания у пациентов могут проявляться тревога и депрессия, тогда как хроническая ишемия мозга 2 степени, в результате развития деменции, приводит к дезадаптации пациента в социальной и бытовой среде. Устранение гипоксии, улучшение микроциркуляции и метаболизма способны снизить выраженность клинических симптомов и сохранить мозговую ткань.
Врачи подчеркивают, что ишемия головного мозга является серьезным состоянием, требующим немедленного внимания. Это заболевание возникает, когда кровоснабжение мозга временно нарушается, что может привести к повреждению нейронов и функциональным нарушениям. Специалисты отмечают, что факторы риска, такие как гипертония, диабет и атеросклероз, играют ключевую роль в развитии ишемии. Важно своевременно распознавать симптомы, такие как головокружение, слабость и нарушения речи, чтобы минимизировать последствия. Лечение может включать медикаментозную терапию, реабилитацию и изменение образа жизни. Врачи настоятельно рекомендуют регулярные обследования и контроль за состоянием здоровья для предотвращения ишемии и ее осложнений.
https://youtube.com/watch?v=yqdqjfJwDAM
Патогенез
Хроническая ишемия мозга обусловлена изменениями в структуре сосудистой стенки, которые возникают при атеросклерозе или артериальной гипертензии. Липогиалиноз сосудов, представляющий собой дистрофические изменения сосудов с отложением гиалина и липопротеидов, приводит к хронической ишемии белого вещества. В этом случае наблюдаются как очаговые (лейкоареоз), так и диффузные изменения.
Эндотелий сосудов играет ключевую роль в регулировании сосудистого тонуса. Эндотелиальные клетки отвечают за синтез антиатеросклеротических веществ, таких как оксид азота. На ранних стадиях повреждения эндотелиальных клеток нарушается их функция. В первую очередь, это приводит к снижению доступности оксида азота и уменьшению способности сосудов расширяться. В клетках мозга начинается окислительный стресс, в результате которого накапливаются активные формы кислорода. Даже при нормальном синтезе оксида азота, в условиях окислительного стресса он быстро инактивируется.
Оксидантный стресс играет центральную роль в повреждении нейронов мозга, так как в клетках накапливаются недоокисленные продукты обмена, расширяются кальциевые каналы и увеличивается поступление кальция в клетки. Это приводит к снижению активности нейронов, что негативно сказывается на мозговом метаболизме.
Таким образом, механизмы хронической ишемии мозга включают в себя:
- снижение кровотока;
- увеличение глутаматной токсичности;
- накопление кальция в нейронах;
- развитие лактатацидоза;
- активацию внутриклеточных ферментов;
- прогрессирование оксидантного стресса;
- подавление белковых процессов в клетках и снижение энергетических функций.
В начале механизмы компенсации нарушенного мозгового кровообращения помогают избежать появления клинических симптомов. При хорошо развитом коллатеральном кровообращении возможно эффективное восстановление. Однако индивидуальные особенности сосудистой структуры могут привести к декомпенсации. Со временем, при недостаточном снабжении мозга кислородом, механизмы компенсации истощаются, и недостаток питания и энергии для мозга приводит к функциональным, а затем и необратимым изменениям, проявляющимся в виде ишемических очагов.
В результате сочетания нарушений при хронической ишемии формируется симптомокомплекс, включающий когнитивные расстройства. При прогрессировании заболевания могут развиваться церебральные сосудистые кризы, а также двигательные расстройства и значительное ухудшение памяти.
| Категория | Причины | Симптомы |
|---|---|---|
| Острые нарушения мозгового кровообращения (ОНМК) | Атеросклероз, тромбоз, эмболия, артериальная гипертензия, фибрилляция предсердий | Внезапная слабость или онемение одной стороны тела, нарушение речи, зрения, головокружение, сильная головная боль |
| Хроническая ишемия головного мозга (ХИГМ) | Атеросклероз, артериальная гипертензия, сахарный диабет, васкулиты, шейный остеохондроз | Снижение памяти, внимания, работоспособности, головные боли, головокружения, шум в ушах, нарушения сна, эмоциональная лабильность |
| Факторы риска | Курение, ожирение, малоподвижный образ жизни, высокий уровень холестерина, стресс, наследственность | (Не применимо к симптомам, так как это факторы, способствующие развитию ишемии) |
| Диагностика | МРТ головного мозга, КТ головного мозга, УЗИ сосудов шеи и головы, ангиография, ЭКГ, лабораторные анализы крови | (Не применимо к симптомам, так как это методы выявления ишемии) |
| Лечение | Антиагреганты, антикоагулянты, статины, гипотензивные препараты, ноотропы, нейропротекторы, хирургическое лечение (каротидная эндартерэктомия, стентирование) | (Не применимо к симптомам, так как это методы терапии) |
Классификация
Острые нарушения мозгового кровообращения:
- Инсульт (ишемический и геморрагический).
- Транзиторные ишемические атаки.
- Церебральные кризы.
Хронические нарушения кровообращения мозга:
- Первоначальные проявления.
- Энцефалопатия.
Клинические синдромы включают:
- Диффузная цереброваскулярная недостаточность.
- Поражения сосудов каротидной системы.
- Поражения вертебрально-базилярной системы.
- Вегетососудистые пароксизмы.
- Психические расстройства.
По причинам возникновения выделяют:
- Атеросклеротическую энцефалопатию.
- Гипертоническую.
- Венозную.
- Смешанную.
По стадиям заболевания:
- Первоначальные проявления.
- Стадия субкомпенсации.
- Стадия декомпенсации.
Церебральная ишемия первой степени — это компенсированная стадия с начальными симптомами. У пациента могут возникать слабость, повышенная утомляемость, головная боль, легкое снижение памяти и внимания, а также замедленность движений. При первой степени ишемии наблюдаются минимальные изменения в головном мозге, которые можно выявить с помощью инструментальных методов.
Церебральная ишемия второй степени — это стадия субкомпенсации. Она характеризуется ухудшением памяти, депрессивными состояниями, психическим истощением и неустойчивостью при ходьбе. Также отмечаются признаки недостаточного кровоснабжения в отдельных сосудистых зонах. Важно отметить, что для второй степени характерно органическое поражение центральной нервной системы ( лейкоареоз).
Ишемия третьей степени — это декомпенсированная стадия. В этом состоянии наблюдаются расстройства чувствительности, речи, параличи, ослабление мимики, мышечная слабость, утрата работоспособности и психическая деградация. Также могут возникать нарушения функций тазовых органов.
Ишемия головного мозга — это состояние, которое вызывает множество обсуждений среди пациентов и медицинских специалистов. Люди, столкнувшиеся с этой проблемой, часто делятся своими переживаниями и опытом. Многие отмечают, что симптомы, такие как головокружение, слабость и нарушения речи, могут возникать внезапно и вызывать страх. Важно, что пациенты подчеркивают необходимость своевременной диагностики и лечения, так как это может предотвратить серьезные последствия. В социальных сетях можно встретить истории о восстановлении после ишемии, где люди делятся методами реабилитации и поддержкой близких. Врачи же акцентируют внимание на факторах риска, таких как гипертония и диабет, и призывают к здоровому образу жизни. Обсуждения вокруг ишемии головного мозга подчеркивают важность осведомленности и раннего вмешательства для улучшения качества жизни.
https://youtube.com/watch?v=Swyn4bLr9vs
Причины
Наиболее распространённые причины, способствующие развитию хронической ишемии, включают:
-
Гипертоническая болезнь. Наличие гипертензии само по себе является фактором, повышающим риск возникновения когнитивных нарушений, таких как проблемы с памятью, праксисом, гнозисом, речью и интеллектом. У людей, долго страдающих от гипертонии, когнитивные расстройства и деменция встречаются чаще. Особенно опасно кризисное течение гипертонии. В некоторых случаях ишемия головного мозга может быть вызвана резким и чрезмерным снижением артериального давления во время лечения или в ночное время.
-
Атеросклероз крупных сосудов головы. Постепенное сужение артерий из-за бляшек приводит к недостаточному кровоснабжению и ишемическим изменениям, проявляющимся в дистрофии и атрофии клеток мозга. Атеросклероз как общее заболевание может ухудшать кровоснабжение различных органов. Например, атеросклероз коронарных артерий сердца является причиной ишемической болезни.
-
Субэпикардиальная ишемия возникает при сужении коронарных артерий и перегрузке миокарда на фоне атеросклероза коронарных сосудов. Субэпикардиальная ишемия затрагивает участок сердечной мышцы, расположенный под эпикардом. Ишемия приводит к гибели клеток (некрозу), который сначала развивается в субэндокардиальных участках миокарда, так как они более чувствительны к недостатку кислорода, а затем и в субэпикардиальных.
-
Заболевания сердца с тромбоэмболиями. В общем, сердечно-сосудистые заболевания могут также приводить к хронической ишемии мозга.
-
Сахарный диабет.
-
Венозная дисциркуляция.
-
Повышенная агрегация тромбоцитов, а также изменения реологических свойств крови, такие как увеличение вязкости, гематокрита и фибриногена.
-
Неконтролируемый приём медикаментов.
-
Хронический алкоголизм и наркомания.
-
Тяжёлая печеночная и почечная недостаточность.
-
Интоксикации различными химическими веществами.
-
Воздействие радиации.
Реже нарушения мозгового кровообращения возникают при посттравматическом расслоении позвоночных артерий, патологиях позвоночника, врождённых деформациях артерий и васкулитах. Чаще всего хроническая ишемия наблюдается у пожилых людей, страдающих сердечно-сосудистыми заболеваниями.
К факторам риска данного заболевания относятся:
- Пожилой возраст.
- Наследственная предрасположенность.
- Пол.
- Ожирение.
- Неправильное питание.
- Недостаток физической активности.
Симптомы ишемии головного мозга
Хроническая ишемическая болезнь головного мозга классифицируется на три стадии в зависимости от степени выраженности симптомов. Проявления ишемии сосудов головного мозга варьируются на разных этапах. На начальных стадиях наблюдаются астенические, тревожно-депрессивные и астено-депрессивные расстройства, в то время как на второй и третьей стадиях добавляются более выраженные интеллектуальные нарушения, характерные для сосудистой деменции. В начальных стадиях симптомы проявляются при значительном эмоциональном и умственном напряжении, требующем увеличения мозгового кровообращения.
На первой стадии преобладают субъективные симптомы: периодические головные боли, ощущение тяжести в голове, головокружение, слабость, эмоциональная нестабильность, раздражительность, проблемы со сном, снижение концентрации и легкие нарушения памяти. На этом этапе не формируются неврологические синдромы, кроме астенического. При адекватном лечении возможно уменьшение или полное исчезновение отдельных симптомов.
На второй стадии субкомпенсации чаще наблюдаются проблемы с памятью, неустойчивость при ходьбе, частые головокружения, реже — астенический синдром. Усиливаются когнитивные и интеллектуальные нарушения.
Для второй стадии характерны следующие неврологические синдромы:
- Когнитивные расстройства, которые могут перейти в сосудистую деменцию.
- Псевдобульбарный синдром. При этом нарушаются: артикуляция (речь), фонация (осиплость голоса), глотание и жевание.
Пациенты едят медленно и часто поперхиваются, так как жидкая пища может попадать в нос. Часто возникают приступы непроизвольного смеха или плача, вызванные спазмами мимических мышц.
- Атактический синдром. Двигательные нарушения проявляются в изменении походки и ухудшении координации.
- Пирамидная недостаточность с легкими моно- и гемипарезами. Это приводит к нарушению походки, скандированной речи и интенционному дрожанию (дрожанию конечностей).
- Неврологические расстройства мочеиспускания.
- Экстрапирамидные расстройства (гипокинезия или легкое повышение мышечного тонуса).
- Синдром паркинсонизма. В отличие от болезни Паркинсона, здесь преимущественно затрагиваются ноги, отсутствует тремор в покое, наблюдается постуральная неустойчивость (трудности с удержанием равновесия или изменением позы) и деменция.
На третьей стадии (декомпенсации) симптомы становятся более выраженными. Выявляются вышеописанные неврологические синдромы, которые становятся устойчивыми и прогрессируют. У пациентов наблюдаются значительные когнитивные нарушения:
- проблемы с вниманием;
- расстройства всех типов памяти (долговременной, кратковременной и ассоциативной);
- затруднения в профессиональной деятельности;
- появление апрактико-агностических симптомов (неспособность выполнять целенаправленные действия и нарушения восприятия) и речевых расстройств.
Часто происходят падения и обмороки. При декомпенсации могут возникать нарушения мозгового кровообращения — «малые инсульты» (обратимые неврологические симптомы, продолжающиеся от суток до двух недель). Также возможны «завершенные инсульты» или повторные инсульты с остаточными явлениями. Наблюдаются параличи, расстройства речи и чувствительности, психическая деградация, снижение мимики и мышечная ригидность. На третьей стадии развивается сосудистая деменция — синдром, характеризующийся прогрессирующим снижением когнитивных функций, что делает пациентов неадаптированными в повседневной жизни.
При хронической ишемии мозга наблюдается связь между возрастом пациентов и выраженностью симптомов. У пожилых людей ишемия головного мозга имеет тенденцию к прогрессированию. В дополнение к ухудшению неврологических симптомов, связанных с нейронными процессами, у пожилых наблюдаются нарастающие когнитивные расстройства, касающиеся памяти и интеллекта. Когнитивные нарушения развиваются по «лобному» типу: снижение настроения, подавленность, апатия и утрата интереса к жизни.
Для пожилых людей характерна эмоциональная лабильность — быстрая и беспричинная смена настроения, раздражительность и плаксивость. Замедляется мышление, возникают трудности с переключением на другие виды деятельности. Изменяется поведение пациентов: повышенная импульсивность, снижение самокритики и пренебрежение общественными нормами.
С прогрессированием заболевания добавляются нарушения праксиса (недостаток координированных действий) и гнозиса (проблемы с распознаванием, когда привычный мир становится чуждым и непонятным). Все это значительно снижает социальную адаптацию пожилых пациентов.
https://youtube.com/watch?v=td2jGUxIciM
Анализы и диагностика
Сбор анамнеза и осмотр пациента являются важными этапами, однако для подтверждения диагноза необходимо провести ряд инструментальных исследований, включая:
- УЗ-допплерографию сосудов головы и шеи.
- Магнитно-резонансную ангиографию.
- Магнитно-резонансную томографию.
- Компьютерную томографию, которая помогает выявить фокальные изменения в мозговой ткани.
- Офтальмоскопию с анализом состояния глазного дна. Часто можно обнаружить застойные явления или отек зрительного нерва, а также изменения в сосудах глазного дна. Периметрия позволяет определить границы полей зрения и области их выпадения.
- ЭКГ для выявления заболеваний сердечно-сосудистой системы.
- Биохимические анализы крови.
- При диагностике когнитивных нарушений обязательно проводится нейропсихологическое тестирование.
Метод ультразвуковой доплерографии помогает выявить атеросклеротические бляшки в сонной артерии и оценить их по эхогенности, что позволяет проанализировать их морфологическое строение. В зависимости от эхоплотности различают гипо-, гиперэхогенные и промежуточные бляшки сосудов. Также с помощью УЗ-доплерографии можно обнаружить стеноз внутричерепных артерий, изменения их геометрии или спазм сосудов мозга. К методам исследования сосудов головы и шеи также относятся цветное дуплексное сканирование (ЦДК) и триплексное сканирование.
МРТ в определенных режимах может выявить «немые» инфаркты и расширение желудочков мозга. Также могут быть обнаружены множественные изменения в виде мелких очагов в подкорковых зонах, сопровождающиеся атрофией коры. Поражение глубоких отделов белого вещества называется лейкоареоз («белое свечение»). Это состояние характеризуется снижением плотности белого вещества головного мозга, которое имеет плохое кровоснабжение. Данный процесс рассматривается как признак старения мозга или незавершенного инсульта. Лейкоареоз является неблагоприятным прогностическим фактором, повышающим риск деменции, и чаще всего выявляется у пациентов старше 75 лет.
На нулевой стадии («норма») при МРТ патологические очаги не обнаруживаются. Первая степень характеризуется появлением «шапочек» у рогов боковых желудочков и множественными несливными (или единичными) субкортикальными очагами. При второй степени выявляются участки лейкоареоза вокруг желудочков и очаговые сливные изменения. Для третьей степени сосудистого поражения характерны крупные перивентрикулярные участки лейкоареоза и субкортикальные очаги-конгломераты в белом веществе.
Лечение ишемии головного мозга
В ходе терапии ишемии сосудов головного мозга основное внимание уделяется восстановлению нормального кровообращения в мозге, улучшению текучести крови и обменных процессов в мозговой ткани. Фармакологическая коррекция направлена на ключевые механизмы патогенеза, поэтому около 40% пациентов получают как минимум три различных медикамента. К основным препаратам относятся:
- Вазоактивные средства.
- Антиагреганты.
- Препараты с нейрометаболическим действием.
Кроме того, необходимо учитывать существующие факторы риска, такие как атеросклероз и артериальная гипертензия. Таким образом, лечение ишемической болезни головного мозга обязательно включает:
- Воздействие на атеросклероз с помощью статинов, а также коррекцию питания и образа жизни пациента.
- Применение антигипертензивных средств при повышенном артериальном давлении.
-
Препараты, которые улучшают микроциркуляцию и мозговое кровообращение. К ним относятся Кавинтон, Галидор, Трентал, Инстенон, Пентоксифиллин ( Вазонит ретард), Винпоцетин, Оксибрал и Эуфиллин. Кавинтон является наиболее распространенным средством, которое начинают вводить капельно, а затем переходят на пероральный прием в течение 1,5 месяцев. Этот препарат обладает комплексным действием — вазоактивным, ноотропным, метаболическим и антиоксидантным. Винпоцетин также оказывает метаболическое и вазоактивное воздействие. Эти препараты относятся к различным фармакологическим группам, но все они являются вазоактивными. Блокаторы кальциевых каналов, такие как Циннаризин, Нимодипин и Флюнаризин, способствуют расширению сосудов за счет снижения уровня кальция в гладкомышечных клетках сосудистой стенки. Эти препараты наиболее эффективны при нарушениях кровообращения в вертебрально-базилярной системе, что может проявляться головокружением и неустойчивостью при ходьбе. Ницерголин (препарат Сермион) нейтрализует сосудосуживающее действие адреналина и норадреналина, а также обладает комплексным действием — нейропротекторным, ноотропным, антиагрегантным и метаболическим.
-
Среди современных препаратов, оказывающих комплексное воздействие на центральную нервную систему, выделяются ноотропные средства. Они повышают устойчивость мозга к негативным воздействиям, таким как ишемия и гипоксия. К группе «ноотропов» относятся препараты пирацетама ( Ноотропил, Луцетам), Энцефабол и комбинированный препарат — Винпотропил (пирацетам + винпоцетин).
- Важным аспектом лечения ишемии мозга является использование препаратов с антиоксидантным действием. В настоящее время активно применяются: Актовегин, Мексидол, Милдронат и Мексикор. Актовегин, помимо антиоксидантного эффекта, также обладает антигипоксическим и нейропротекторным действием.
- Лечение препаратами, оказывающими метаболическое действие, способствует улучшению репаративных процессов в мозге.
Метаболические препараты также обладают ноотропным эффектом. Из этой группы можно выделить Церебролизин, Цитофлавин и Актовегин. Последний помогает уменьшить нарушения энергетического питания нейронов, улучшая метаболизм АТФ при ишемии и гипоксии. Цитофлавин является нейропротектором, антигипоксантам и антиоксидантом, содержащим янтарную кислоту, рибоксин, никотинамид и рибофлавин. Он замедляет процессы промежуточного обмена при гипоксии мозга, вызванной различными факторами.
Сочетанное применение вазоактивных препаратов и метаболической терапии считается оправданным и целесообразным. Вазоактивные и метаболические препараты принимаются курсами дважды в год. Существуют комбинированные лекарственные формы, обладающие как вазоактивным, так и метаболическим эффектом, такие как Инстенон, Фезам и Винпотропил.
Как лечить ишемию головного мозга у пожилых?
С учетом сопутствующих заболеваний в лечение пожилых пациентов обязательно включаются:
- Препараты, снижающие уровень холестерина, при гиперлипидемии, которую не удается скорректировать с помощью диеты. Перспективными считаются статины, такие как Симвор, Зокор, Ровакор, Мевакор и Медостатин. Эти средства помогают нормализовать липидный обмен и оказывают профилактическое действие на нейродегенеративные процессы, возникающие на фоне недостаточности мозгового кровообращения.
- Антигипертензивные препараты. Проведение лечения гипертензии и контроль артериального давления являются ключевыми факторами в профилактике появления и усугубления двигательных и психических симптомов у пожилых людей. Однако стоит отметить, что нормализация давления у пациентов с длительным анамнезом гипертензии может привести к ухудшению хронической ишемии и увеличению когнитивных нарушений по «лобному» типу.
- При наличии выраженного атеросклероза сосудов головного мозга с нарушением реологических свойств крови необходимо использование антиагрегантов. Доказана антиагрегантная активность ацетилсалициловой кислоты (препараты Кардиомагнил, Тромбо АСС) и клопидогреля ( Плавикс). Если есть противопоказания к ацетилсалициловой кислоте, применяют другие препараты, такие как Плавикс, Курантил и Тиклид.
- Синдром сосудистой деменции у пожилых требует интенсивного лечения. Ингибиторы ацетилхолинэстеразы, которые разрушают ацетилхолин, оказывают значительное влияние на когнитивные расстройства, так как недостаток ацетилхолина играет важную роль при сосудистой деменции. К ингибиторам этой группы относятся Галантамин, Нейромидин, Ривастигмин и Донепилзин. В России доступны современные препараты, такие как Экселон и Реминил. Экселон назначают по 1,5 мг дважды в день, постепенно увеличивая дозу до 6,0 мг дважды. Частыми побочными эффектами являются тошнота и рвота, что может затруднить достижение терапевтического эффекта. Реминил реже вызывает побочные реакции. Применение этих препаратов положительно сказывается на памяти, улучшает адаптацию к окружающей среде и способствует нормализации поведения. Лечение должно быть постоянным, и важно контролировать уровень печеночных ферментов в крови каждые полгода.
- Эндотелиальная дисфункция, связанная с артериальной гипертензией, рассматривается как одно из звеньев в развитии микроангиопатии головного мозга. Препарат, воздействующий на эндотелий, Диваза, также является антигипоксантами и антиоксидантом. Длительный прием этого средства улучшает когнитивные функции у пожилых пациентов.
- Мембранопротекторы. Цитиколин ( Цераксон) является источником холина, необходимого для синтеза ацетилхолина. Как донатор фосфатидилхолина, он участвует в образовании клеточных мембран. Препарат положительно влияет на интеллектуально-мнестические функции, связанные с возрастными изменениями. На фоне лечения наблюдается повышение общительности и улучшение памяти у пациентов. Наиболее выраженный эффект достигается при приеме дозы 300-600 мг в день в течение 2 месяцев. Из препаратов цитиколина можно выделить Нейродар, который используется при острой и хронической ишемии мозга. Препараты янтарной кислоты, такие как МексиВ6, обладают антиоксидантным и мембраностабилизирующим действием и включают не только янтарную кислоту, но и магний и витамин В6.
- Рекомендуется назначение противотревожных средств. Безопасным для длительного применения является анксиолитик Грандаксин. При выраженных астено-депрессивных состояниях могут быть назначены антидепрессанты.
- При наличии головокружений у пожилых пациентов рекомендуется применение Винпотропила (пироцетам + винпоцетин). Он помогает уменьшить головокружение, улучшает когнитивные функции и гемодинамику мозга.
- В качестве антиоксиданта, антигипоксанта и нейропротектора назначается Актовегин. Этот препарат усиливает обмен веществ, улучшает трофику и стимулирует регенерацию. Для пожилых пациентов с нарушениями памяти рекомендуется схема: 200 мг трижды в день в течение 4-6 месяцев.
Лекарства
Кавинтон, Циннаризин, Пирацетам, Винпоцетин, Цераксон, Актовегин, Нейромидин, Экселон, Мексидол.
Процедуры и операции
Для улучшения кислородного снабжения мозга применяются кислородная терапия и гипербарическая оксигенация. Гипербарическая оксигенация представляет собой метод, при котором кровь насыщается кислородом под повышенным давлением в специализированной камере. Во время процедуры уровень кислорода увеличивается многократно, что способствует более эффективному усвоению его клетками, восстановлению обмена веществ и повышению выработки энергии. Все продукты, которые не были окислены, преобразуются в воду и углекислый газ, которые затем выводятся из организма. Это приводит к устранению межклеточного отека и улучшению микроциркуляции в тканях.
Для реабилитации пациентов с нарушениями двигательной активности назначаются следующие процедуры:
- электростимуляция мышц;
- акупунктура;
- электрофорез;
- теплолечение (при нормальном уровне артериального давления);
- массаж;
- лечебная физкультура (механотерапия, занятия на тренажерах для тренировки ходьбы, гидрокинезотерапия).
В некоторых случаях может потребоваться проведение реконструктивных операций на артериях головы и шеи, а также эндоваскулярное стентирование сонных артерий.
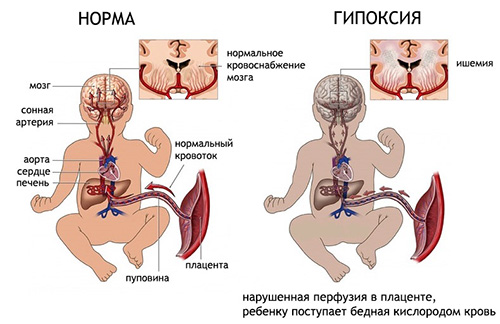
Церебральная ишемия у новорожденных
Церебральная ишемия у новорожденных — что это такое? Это состояние, при котором происходит повреждение головного мозга в результате перенесенной асфиксии. Церебральная ишемия у младенцев представляет собой серьезную проблему в области педиатрии. Тяжелая форма ишемии является одной из главных причин инвалидности и смертности среди детей. Младенцы, страдающие от перинатальной ишемии головного мозга, относятся к группе повышенного риска по вопросам социальной адаптации, а также имеют предрасположенность к поведенческим расстройствам в подростковом возрасте и трудностям в учебе. Исследования подтвердили, что перинатальная церебральная ишемия играет значительную роль в возникновении психоневрологических расстройств. Увеличение неврологических симптомов наблюдается в критические моменты: в период новорожденности, в возрасте 3-6 месяцев и в начальной школе.
Причины развития ишемии головного мозга у новорожденных
- Негативные привычки у родителей.
- Профессиональные риски у матери.
- Хронические заболевания, не связанные с репродуктивной системой у матери ( гастрит, холецистит, язвенная болезнь, гипотония, гипертония, ожирение, болезни щитовидной железы).
- Усложненный гинекологический анамнез ( гестоз, угроза выкидыша, плацентарная недостаточность).
- Инфекционные заболевания у беременной ( хламидиоз, микоплазмоз, гарднереллез, вирусные инфекции, особенно цитомегаловирус и герпес I и II типов).
- Осложнения во время родов (длительный безводный период, изменения в составе околоплодных вод, затяжные роды, эпизиотомия, амниотомия, ручное отделение плаценты, асфиксия при рождении).
- Недоношенность.
Церебральная ишемия у новорожденного, как правило, выявляется сразу после рождения. Ее наличие подтверждается при оценке рефлексов, а тяжелая форма определяется сразу по шкале Апгар. Чем ниже балл, тем более серьезным является состояние новорожденного.
Церебральная ишемия 1 степени у новорожденного
Это легкая форма заболевания, которая проявляется слабо выраженными неврологическими симптомами в первые 3-5 дней жизни. В клинической картине поражения центральной нервной системы преобладает незначительный синдром возбуждения, тремор конечностей и подбородка, в то время как синдром угнетения встречается лишь в 5,5% случаев.
Также наблюдается легкий мышечный гипертонус и усиление сухожильных рефлексов. В течение первых шести месяцев за состоянием ребенка следят невропатолог и педиатр. Лечение первой степени включает массаж, который способствует улучшению кровообращения и снижению гипертонуса. Симптомы постепенно исчезают, не оставляя после себя осложнений.
Церебральная ишемия 2 степени у новорожденных
Более тяжелая форма. У доношенных новорожденных с церебральной ишемией 2 степени чаще всего наблюдается синдром гипервозбудимости, тремор и синдром внутричерепной гипертензии.
Судорожный синдром фиксируется у 7% новорожденных, также могут проявляться глазодвигательные симптомы. При проведении нейросонографии у всех новорожденных выявляется гиперэхогенность мозга, а у половины детей наблюдается увеличение желудочков мозга.
Первый месяц жизни ребенка с ишемией данной степени считается острым состоянием, требующим постоянного контроля и лечения. У малыша могут проявляться:
- апноэ (остановка дыхания во время сна);
- снижение рефлексов (хватательных и сосательных);
- пониженный мышечный тонус;
- периодические потери сознания;
- нарушения координации движений.
Период с второго месяца до одного года — это время восстановления нервной системы. Ребенок должен регулярно проходить осмотры у невролога, так как у детей может развиваться внутричерепная гипертензия, гидроцефалия и симптоматические судороги (в ответ на повышение температуры).
К концу первого года последствия церебральной ишемии 2 степени могут включать:
- синдром гиперактивности;
- гипервозбудимость;
- нарушения сна.
Церебральная ишемия 3-й степени
Это самая тяжелая форма, которая проявляется следующими признаками:
- отсутствием рефлексов;
- повышением артериального давления;
- нарушением сердечного ритма;
- неспособностью к самостоятельному дыханию;
- комой.
Последствия ишемии третьей степени являются наиболее серьезными:
- детский церебральный паралич;
- умственная отсталость.
На сегодняшний день эффективным методом нейропротекции признана неонатальная гипотермия. Ключевыми условиями ее успешности являются: раннее начало (в течение первых 6 часов жизни новорожденного) и соблюдение необходимой глубины гипотермии (температура не выше 33-34°C). Данный режим должен поддерживаться в течение 72 часов. Основной целью реабилитационных мероприятий в первые месяцы является восстановление нормального кровообращения и метаболизма в мозге. Для этого применяются:
- сосудистые препараты: Дибазол;
- метаболическая терапия, включающая Глиатилин, Цитофлавин, Левокарнитин, Корилип (кокарбоксилаза + тиоктовая кислота + рибофлавин), Церетон, витамины ( Нейромультивит);
- антиоксиданты: Мексидол;
- противосудорожные препараты (антиконвульсанты): Топирамат, Фенобарбитал;
- мелатонин — гормон шишковидной железы, регулирующий циклы сна и бодрствования;
- аллопуринол — ограничивает потребление кислорода и обладает антиоксидантным действием;
- соли магния, которые широко используются в неонатологии, так как магний блокирует кальциевые каналы, а их активация приводит к высвобождению глутамата;
- миорелаксанты.
Физиотерапевтические и другие немедикаментозные методы лечения:
- массаж;
- кинезитерапия;
- лазеротерапия;
- ароматерапия;
- переменное магнитное поле;
- электрофорез;
- синусоидальные модулированные токи;
- сухая иммерсия, которая создает условия невесомости и исключает прямой контакт с водой, используется в реабилитации, особенно для недоношенных детей;
- лечебная физкультура (ЛФК);
- водные упражнения;
- психосенсорная стимуляция;
- гидротерапия.
Диета
Диета 10-й стол
- Эффективность: лечебный результат через месяц
- Сроки: на постоянной основе
- Стоимость продуктов: 1700-1850 рублей в неделю
Если у пациента наблюдаются первые признаки атеросклероза, важно мотивировать его следовать специальной диете. Питание должно быть насыщено антиоксидантами. Например, средиземноморская диета помогает предотвратить развитие когнитивных расстройств. Высокое содержание витаминов-антиоксидантов, таких как витамины С и Е, способствует восстановлению функций эндотелия.
Антиоксиданты, известные как флавоноиды (которые можно найти в красном вине и шоколаде), положительно влияют на функции эндотелия в крупных сосудах. Полифенолы, содержащиеся в какао, увеличивают биодоступность оксида азота и помогают устранить эндотелиальную дисфункцию. При гипертонии рекомендуется придерживаться Диеты 10-го стола, которая включает ограничения по соли и животным жирам.
Профилактика
Профилактика данного заболевания основывается на соблюдении основных принципов здорового образа жизни:
- Сбалансированное питание.
- Борьба с избыточным весом.
- Регулярная физическая активность.
- Отказ от курения и чрезмерного употребления алкоголя.
- Регулярные медицинские осмотры.
- Мониторинг артериального давления, уровня сахара и холестерина.
Профилактика ишемии головного мозга также включает в себя выявление пациентов с артериальной гипертензией и стенозом крупных артерий головного мозга, что влияет на гемодинамику. У таких пациентов может рассматриваться возможность хирургического вмешательства.
Последствия и осложнения
Существует несколько вариантов прогрессирования ишемии:
- Быстрое прогрессирование — смена стадий происходит в течение двух лет.
- Умеренное — за период от двух до пяти лет.
- Медленное прогрессирование — смена стадий занимает пять и более лет.
Скорость прогрессирования заболевания позволяет оценить темпы развития возможных осложнений.
У пожилых людей последствия ишемии головного мозга часто приводят к развитию сосудистой деменции — одному из самых серьезных осложнений, возникающих при неблагоприятном течении болезни. Основным механизмом сосудистой деменции является хроническая ишемия мозга и изменения в белом веществе. По статистике, сосудистые причины составляют 10-15% всех случаев деменции у пожилых людей.
Последствия церебральной ишемии у новорожденных зависят от степени ишемии. Ишемия первой степени, как правило, заканчивается благоприятно. К отдаленным последствиям этой степени относятся плаксивость, трудности с засыпанием, гиперактивность, раздражительность и повышенная возбудимость. Правильно организованная реабилитация помогает снизить выраженность неврологического дефицита, восстановить психическое развитие и содействовать социализации ребенка.
Церебральная ишемия второй степени приводит к более серьезным осложнениям: постоянным головным болям, нервным расстройствам и нарушениям сна. Дети с такой степенью ишемии испытывают трудности с адаптацией к окружающей среде, их развитие замедляется, и у них возникают проблемы с обучением. Реабилитация в таких случаях может занять несколько лет.
Прогноз
Для прогнозирования у взрослых важен тип течения болезни — благоприятный или неблагоприятный. К благоприятному течению относится отсутствие острых нарушений мозгового кровообращения (инсульт). Неблагоприятное течение характеризуется прогрессирующей ишемией с повторяющимися нарушениями кровообращения. У детей прогноз по церебральной ишемии в целом благоприятен для жизни. Что касается прогноза для здоровья, то он в значительной степени зависит от степени ишемии, времени начала терапии, последовательности лечения и необходимости повторных курсов реабилитации.
Список источников
- Гусев Е. И., Скворцова В. И. Ишемия головного мозга. Москва: Медицина, 2000. 328 страниц.
- Кузьменко В. М. Распространенность и некоторые аспекты профилактики цереброваскулярных заболеваний у людей разных возрастных групп // Проблемы старения и долголетия. 2001. Т. 10, № 4. С. 401–409.
- Левин О. С. Дисциркуляторная энцефалопатия: современные взгляды на механизмы развития и терапию. Consilium medicum, 2006, 8 (8): 72-79.
- Чуканова Е. И. Опыт длительного применения нейрометаболических препаратов в терапии хронической церебральной сосудистой недостаточности (фармакоэкономические аспекты). Качественная клиническая практика, 2003, 4: 3-6.
- Камчатнов П. Р., Радыш Б. Б., Глушков К. С., Чугунов А. В. Хронические цереброваскулярные расстройства – современные методы лечения // РМЖ, 2008. № 16(5). С. 358–61.
Реабилитация после ишемии головного мозга
Реабилитация после ишемии головного мозга является важным этапом восстановления функций организма и улучшения качества жизни пациента. Ишемия головного мозга возникает, когда кровоснабжение определенных участков мозга нарушается, что может привести к повреждению нейронов и потере функциональности. Процесс реабилитации направлен на восстановление утраченных навыков, минимизацию последствий заболевания и адаптацию пациента к новым условиям жизни.
Реабилитация начинается сразу после стабилизации состояния пациента. Важно, чтобы реабилитационные мероприятия проводились в условиях специализированных медицинских учреждений, где работают опытные специалисты. Основные направления реабилитации включают:
- Физическая реабилитация: Включает в себя лечебную физкультуру, массаж и физиотерапию. Эти методы помогают восстановить двигательную активность, улучшить координацию и укрепить мышечный тонус.
- Нейропсихологическая реабилитация: Направлена на восстановление когнитивных функций, таких как память, внимание и речь. Специалисты используют различные методики, включая тренировки памяти, логические игры и занятия с логопедом.
- Социальная реабилитация: Включает в себя помощь в адаптации к социальной жизни, восстановление навыков общения и взаимодействия с окружающими. Это может быть достигнуто через групповые занятия, участие в социальных проектах и поддержку со стороны психологов.
Каждый пациент уникален, и программа реабилитации должна разрабатываться индивидуально с учетом его состояния, возраста, уровня физической активности и личных целей. Важно, чтобы реабилитация была комплексной и включала в себя как физические, так и психологические аспекты.
Кроме того, важным элементом реабилитации является поддержка со стороны семьи и близких. Эмоциональная поддержка и участие родных в процессе восстановления могут значительно повысить мотивацию пациента и ускорить его реабилитацию.
Современные технологии также играют важную роль в реабилитации. Использование виртуальной реальности, роботизированных систем и других инновационных методов позволяет значительно улучшить результаты восстановления. Эти технологии помогают пациентам тренировать двигательные навыки в интерактивной и безопасной среде.
В заключение, реабилитация после ишемии головного мозга является сложным и многоступенчатым процессом, требующим комплексного подхода и участия различных специалистов. Успех реабилитации зависит от своевременности начала лечения, индивидуального подхода и поддержки со стороны окружающих.
Вопрос-ответ
Что такое ишемия головного мозга и как она возникает?
Ишемия головного мозга — это состояние, при котором происходит недостаток кровоснабжения в определенных участках мозга, что может привести к повреждению нейронов. Это может произойти из-за различных причин, таких как сужение или блокировка сосудов, тромбы, атеросклероз или спазмы сосудов.
Какие симптомы могут указывать на ишемию головного мозга?
Симптомы ишемии головного мозга могут варьироваться в зависимости от степени и области поражения. К наиболее распространенным симптомам относятся головокружение, слабость или онемение в конечностях, затруднения в речи, проблемы с координацией и внезапные изменения в зрении. Важно немедленно обратиться к врачу при появлении этих признаков.
Как лечится ишемия головного мозга?
Лечение ишемии головного мозга зависит от причины и степени тяжести состояния. Оно может включать медикаментозную терапию для улучшения кровообращения, использование антикоагулянтов для предотвращения тромбообразования, а также реабилитационные мероприятия для восстановления функций мозга. В некоторых случаях может потребоваться хирургическое вмешательство.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как высокое кровяное давление, диабет или сердечно-сосудистые заболевания. Раннее выявление проблем может значительно снизить риск ишемии головного мозга.
СОВЕТ №2
Следите за своим образом жизни: придерживайтесь сбалансированной диеты, богатой фруктами, овощами и омега-3 жирными кислотами. Умеренные физические нагрузки также помогут улучшить кровообращение и снизить риск ишемии.
СОВЕТ №3
Избегайте стрессов и учитесь управлять ими. Практики, такие как медитация, йога или простые дыхательные упражнения, могут помочь снизить уровень стресса и улучшить общее состояние здоровья.
СОВЕТ №4
Обратите внимание на симптомы, такие как головокружение, слабость или онемение в конечностях. Если вы заметили что-то подобное, немедленно обратитесь к врачу, так как это может быть признаком ишемии или других серьезных заболеваний.