Инфаркт легкого — серьезное состояние, возникающее из-за нарушения кровоснабжения легочной ткани, чаще всего из-за тромбообразования в легочных артериях. Знание симптомов и последствий этого заболевания критично для своевременной диагностики и лечения, что снижает риск осложнений и улучшает прогноз. В статье рассмотрим ключевые аспекты инфаркта легкого, его проявления и возможные последствия, что поможет читателям осознать важность раннего обращения за медицинской помощью.
Общие сведения
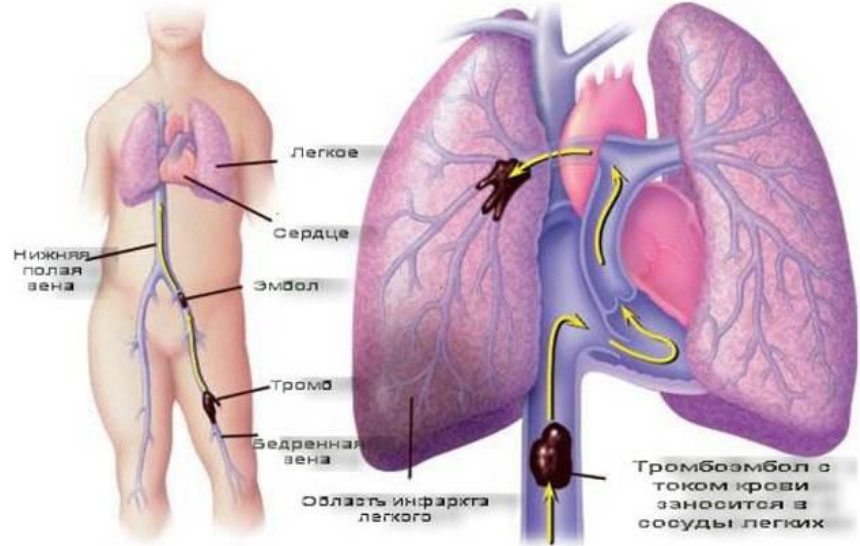
Инфаркт легкого, также известный как легочная эмболия, возникает из-за нарушения кровоснабжения легочной ткани, что происходит при блокировке тромбом ветвей легочной артерии, как долевых, так и сегментарных. Это состояние рассматривается как один из вариантов или осложнений тромбоэмболии легочной артерии, которая затрагивает ее более мелкие ветви. Инфаркт легкого наблюдается в 15–25% случаев тромбоэмболий легочной артерии. Согласно статистике, инфаркт правого легкого встречается чаще, чем левого, а нижние доли легких поражаются чаще, чем верхние. Поскольку при тромбоэмболии мелких ветвей давление в легочной артерии практически не увеличивается и влияние на газообмен минимально, выраженные симптомы, как при ТЭЛА, часто отсутствуют. В 65% случаев инфаркт легкого протекает бессимптомно или проявляется симптомами, схожими с пневмонией. Из-за этого состояние часто остается недиагностированным, и пациенты не получают необходимого лечения, что может привести к серьезным осложнениям, вплоть до летального исхода.
Врачи отмечают, что инфаркт легкого является серьезным и потенциально опасным для жизни состоянием, которое требует немедленного медицинского вмешательства. Основной причиной этого заболевания часто становится тромбообразование в легочных артериях, что приводит к нарушению кровоснабжения и кислородного голодания тканей. Специалисты подчеркивают важность ранней диагностики, так как симптомы могут быть неявными и схожими с другими заболеваниями. Ключевыми признаками являются одышка, боль в груди и кашель с кровью. Врачи рекомендуют обращать внимание на факторы риска, такие как наличие тромбофилии, длительная неподвижность и курение. Профилактика, включая активный образ жизни и контроль за состоянием сосудов, играет важную роль в снижении вероятности развития этого опасного состояния.
https://youtube.com/watch?v=L6UuSxig93Q
Патогенез
Следует подчеркнуть, что тромбоз глубоких вен таза или нижних конечностей и тромбоэмболия легочной артерии представляют собой звенья одного и того же патологического процесса. Он начинается с образования тромба в венах, что может быть вызвано несколькими основными факторами: повреждением стенок вен, замедлением венозного кровотока и повышенной свертываемостью крови, которая может быть как врожденной, так и приобретенной. Когда тромб отрывается, он попадает в легочную артерию, блокируя ее. Для возникновения легочного инфаркта важно не только перекрытие артериальных ветвей, но и предшествующее снижение кровотока в них, которое может быть связано с различными заболеваниями, а также с уменьшением проходимости бронхов. Поэтому легочный инфаркт часто развивается на фоне застойной сердечной недостаточности, пневмонии или хронических заболеваний легких. В процессе распространения инфаркта значительную роль играет ухудшение фибринолиза и образование вторичного тромба в области тромбоэмбола, который увеличивает размеры первичного тромба. Размер зоны инфаркта зависит от скорости формирования вторичного тромба.
Инфаркт начинает формироваться примерно через сутки после закупорки сосуда, а его полное развитие завершается через неделю. При блокировке ветвей артерии в легких возникает участок ткани, который не получает кровоснабжения (развивается ишемия легочной ткани), и этот участок легкого начинает атрофироваться. Ишемизированный участок имеет форму пирамиды, основание которой направлено к периферии. В дальнейшем поврежденная легочная ткань заполняется кровью, поступающей из других участков и легочных вен, что приводит к развитию геморрагического инфаркта легкого. Поскольку инфаркт легкого возникает на фоне венозного застоя, он носит геморрагический характер. Этот участок выглядит отечным, темно-красным и полнокровным по сравнению с нормальной легочной тканью.
Через сутки после начала инфаркта на плевре появляется фибринозный налет, из-за чего она становится тусклой и немного выпячивается, а в плевральной полости скапливается геморрагическая жидкость (геморрагический плеврит развивается у 50% пациентов). Еще через день паренхима легких становится более плотной. При благоприятном исходе через две недели после начала инфаркта очаг начинает организовываться — формируется рубцовая ткань. Процесс организации происходит с периферии и может длиться несколько месяцев. В области некроза часто наблюдается отложение солей кальция. Если в зоне повреждения создаются условия для инфекции, может развиться бактериальная инфаркт-пневмония или гнойное расплавление очага (абсцесс легких, гангрена легкого).
В легких возникают гемодинамические нарушения, которые усугубляют ситуацию. Закупорка сосуда и спазм в разветвлениях легочной артерии приводят к резкому повышению давления в легочных артериях (легочная гипертензия), что вызывает перегрузку правой половины сердца. Спазм сосудов поддерживает выделение активных веществ из тромбоцитов (гистамин, серотонин, тромбоксан). При этом их действие не зависит от размера тромба, поэтому тромбоз даже самой мелкой ветви может вызвать значительные гемодинамические нарушения. Увеличение легочного сопротивления и повышенная нагрузка на правые отделы сердца приводят к ограничению венозного притока в левые отделы, что, в свою очередь, снижает сердечный выброс, минутный объем и давление, нарушая кровоснабжение органов (сердца, почек, головного мозга).
Микроскопическое исследование легочной ткани при инфаркте выявляет характерные изменения. Зона инфаркта имеет округлую или треугольную форму, наблюдается коагуляционный некроз с островками нормальной легочной паренхимы, окруженными некротическими массами. Очаг некроза обрамлен капсулой. Со временем в этом очаге начинают развиваться грануляционные ткани различной зрелости — клеточный вал состоит из сидерофагов, гистиоцитов и лимфоидных клеток, могут быть обнаружены скопления кристаллов гематоидина и мелкие капли жира. Участки некроза разделены перегородками.
| Признак | Описание | Диагностика |
|---|---|---|
| Боль в груди | Острая, колющая, усиливается при дыхании и кашле, локализуется в области пораженного легкого. | Анамнез, физикальное обследование, ЭКГ (исключение инфаркта миокарда), рентген грудной клетки (может быть нормальным или показывать инфильтрацию). |
| Одышка | Внезапное затруднение дыхания, может быть разной степени выраженности, от легкой до тяжелой. | Анамнез, физикальное обследование (аускультация легких — крепитация, шум трения плевры), пульсоксиметрия (снижение сатурации кислорода). |
| Кашель | Сухой или с выделением мокроты, иногда с примесью крови (кровохарканье). | Анамнез, физикальное обследование. |
| Кровохарканье | Выделение крови с мокротой, может быть от прожилок до обильного кровотечения. | Анамнез, физикальное обследование, бронхоскопия (для исключения других причин кровотечения). |
| Лихорадка | Повышение температуры тела, обычно невысокое (субфебрильная). | Измерение температуры тела. |
| Тахикардия | Учащенное сердцебиение. | Измерение пульса, ЭКГ. |
| Гипотония | Снижение артериального давления (в тяжелых случаях). | Измерение артериального давления. |
| Плевральный выпот | Скопление жидкости в плевральной полости. | Рентген грудной клетки, УЗИ плевральных полостей. |
| Шок | Тяжелое состояние, характеризующееся нарушением кровообращения и недостаточным снабжением органов кислородом (в тяжелых случаях). | Клиническая картина, измерение артериального давления, пульса, оценка сознания. |
Классификация
Геморрагический инфаркт можно классифицировать по нескольким критериям.
По происхождению выделяют:
- первичный (в этом случае источник тромбоэмбола остается неизвестным);
- вторичный (возникает при тромбофлебите, пороках сердца, а также после операций и травм).
По степени распространенности:
- ограниченный (возникает из-за закупорки субсегментарных ветвей артерии);
- обширный (закупорка более крупных ветвей легочной артерии, что приводит к значительному увеличению зоны поражения).
По наличию осложнений:
- неосложненный;
- осложненный ( абсцесс, кровохарканье, сепсис, эмпиема плевры).
Инфаркт легкого — это серьезное заболевание, о котором многие люди имеют лишь поверхностное представление. В основном, обсуждения сосредоточены на его симптомах, таких как острая боль в груди, одышка и кашель с кровью. Многие отмечают, что важно не игнорировать эти признаки и сразу обращаться за медицинской помощью. Люди также делятся историями о том, как быстрое реагирование спасло жизни их близким. В социальных сетях можно встретить советы по профилактике, включая здоровый образ жизни, отказ от курения и регулярные медицинские осмотры. Однако, несмотря на осведомленность, страх перед этим заболеванием остается высоким, и многие испытывают тревогу при появлении первых симптомов. Важно помнить, что ранняя диагностика и лечение могут значительно повысить шансы на выздоровление.
https://youtube.com/watch?v=nv8d8s9RTxU
Причины
Самой распространенной причиной инфаркта легких, составляющей 42%, является тромбоэмболия ветвей легочной артерии различного диаметра, в частности, мелких ветвей. В таких случаях формируется небольшой инфаркт, который может протекать бессимптомно. Тромбоэмболия легочной артерии часто возникает как осложнение травм, тромбофлебита вен нижних конечностей и таза, онкологических заболеваний, операций на сосудах, крупных суставах, грудной клетке, беременности, а также заболеваний, сопровождающихся повышенной коагуляцией. Длительная иммобилизация пациента играет значительную роль в образовании тромбов.
Наиболее частыми источниками тромбоэмболии являются тромбы в нижней полой вене, а именно в подвздошно-бедренном бассейне и венах таза. Тромбоз глубоких вен ног представляет меньшую угрозу для развития эмболии, пока тромб не переместится в вены бедра. Наибольшую опасность представляют флотирующие тромбы, которые прикреплены к венозной стенке с одной стороны и свободно перемещаются в просвете сосуда. Реже эмболия может быть вызвана тромбами в верхней полой вене. Одним из основных факторов, способствующих образованию тромбов в венах ног, является гиподинамия. При недостаточной физической активности снижается работа мышц ног, что замедляет кровоток в венах и приводит к образованию тромбов.
Сердечно-сосудистая патология также может стать причиной инфаркта легкого. Нарушение кровообращения создает условия для образования тромбоэмболов. Это может происходить при мерцательной аритмии, митральном стенозе, перерастяжении правого желудочка, кардиомиопатии, инфаркте миокарда, инсульте, эндокардите, миксоме предсердия. В таких случаях тромбы формируются в правом предсердии и с током крови попадают в легочные артерии.
Травмы и переломы трубчатых костей могут сопровождаться множественными жировыми эмболиями, которые также закупоривают артерии и становятся причиной инфаркта легкого. Жировая эмболия чаще всего наблюдается при серьезных или обширных травмах.
К причинам тромбоза и инфаркта также относятся легочные заболевания, ожоги, опухоли поджелудочной железы, прием контрацептивов и препаратов, повышающих свертываемость крови, удаление селезенки, а также прохождение курсов химиотерапии.
Тромбозы сосудов легких приводят к застою кровотока в легких, постоянному повышению давления в системе легочной артерии и васкулиту легочных артерий.
К факторам риска тромбоза относятся:
- Пожилой возраст.
- Инсульт.
- Наличие центрального венозного катетера.
- Курение.
- Ожирение.
- Болезнь Крона.
- Венозная недостаточность.
- Нарушения функции тромбоцитов.
- Нефротический синдром.
- Повышенная вязкость крови (например, при полицитемии или болезни Вальденстрема).
- Состояние после химиотерапии.
- Системная красная волчанка.
- Длительные путешествия. Во время долгих перелетов пассажиры с варикозным расширением вен должны избегать сжатия ног обувью и одеждой, а также использовать компрессионный трикотаж или эластичные бинты. Иногда рекомендуется введение низкомолекулярного гепарина ( далтепарин, эноксапарин) перед полетом.
Симптомы
Симптоматика инфаркта легкого варьируется в зависимости от размера и расположения тромбообразования в сосудах. Важную роль играют количество затронутых сосудов, а также наличие предшествующих заболеваний легких и сердца, а также компенсаторные механизмы организма. Признаки заболевания могут проявляться спустя три дня после закупорки ветвей легочной артерии.
Наиболее распространенные симптомы:
- внезапно возникшая или усилившаяся одышка;
- дискомфорт или боль в грудной клетке (часто напоминает стенокардию);
- усиление болевых ощущений при кашле и дыхании (если развился плеврит);
- бледность кожи и цианоз;
- повышение температуры тела;
- сухой кашель;
- эпизоды кровохарканья (кровянистая мокрота), наблюдаются у 30% пациентов;
- тахикардия (частота сердечных сокращений превышает 100 ударов в минуту);
- нарушения сердечного ритма ( экстрасистолия, мерцательная аритмия);
- снижение артериального давления (в некоторых случаях — коллапс);
- в редких случаях — легочное кровотечение.
Симптомы могут проявляться в различных комбинациях и с разной степенью выраженности. Часто диагностика при небольших размерах инфаркта оказывается сложной, так как в таких случаях заболевание может протекать бессимптомно. Классические признаки (боль при глубоком вдохе, кашель, кровохарканье) встречаются не так часто. Чаще наблюдаются боли в сердце, усиление одышки, нарастание цианоза и нарушения ритма.
Инфарктная пневмония начинается с внезапно возникшей одышки, которая усиливается при переходе пациента в вертикальное положение, тахикардии и болей в грудной клетке, связанных с вовлечением плевры. Одышка появляется резко и не сопровождается бронхообструкцией (тихая, без свистящих хрипов). Она возникает при учащенном дыхании (до 40 вдохов в минуту) и сопровождается снижением уровня кислорода в крови (насыщение менее 90%). Боль связана с плевритом, развивающимся над пораженным легким, и усиливается при кашле, движении, наклонах и нажатии на межреберные промежутки. Если в плевральной полости скапливается экссудат, боль может уменьшаться или исчезать. При вовлечении диафрагмальной части плевры у пациентов могут возникать симптомы острого живота: резкая боль в подреберье, парез кишечника, икота, рвота из-за раздражения диафрагмальной плевры.
Повышение температуры наблюдается со второго дня заболевания и может продолжаться до двух недель. Обычно она субфебрильная, но при развитии инфарктной пневмонии может подниматься до 38-39 °C. Кровохарканье, как правило, незначительное, появляется на 7-9 день и связано с излитием крови в альвеолы из-за разницы давления в легочных артериях до и после тромба. В этом состоянии пациент обычно принимает горизонтальное положение и ведет себя спокойно.
Также стоит отметить такой симптом, как желтушность склер и кожи (встречается реже). Это связано с распадом эритроцитов в области инфаркта, что приводит к повышению уровня свободного билирубина в крови, придающего желтоватый оттенок склерам и коже.
https://youtube.com/watch?v=cEesiVhgzho
Анализы и диагностика
В процессе диагностики важную роль играют осмотр пациента и аускультация легких. При развитии инфаркта наблюдаются ослабление дыхания, влажные хрипы, притупление звука при перкуссии, крепитация (в случае крупных инфарктов легкого и инфаркт-пневмонии) и шум трения плевры (при плеврите). Плеврит возникает у 50% пациентов с субплевральной локализацией инфаркта. В плевральной полости может обнаруживаться выпот (серозный или геморрагический) в небольшом объеме. Появление стойкого экссудативного плеврита свидетельствует о затяжном течении болезни.
Для подтверждения диагноза необходимо провести следующие исследования:
- Клинический анализ крови. Инфаркт легкого сопровождается увеличением скорости оседания эритроцитов (СОЭ) и лейкоцитозом.
- Исследование газового состава крови. Выявляются признаки гипоксемии — снижение уровня SaО2 ниже 90%.
- Биохимический анализ крови. Отмечается повышение уровня лактатдегидрогеназы. Однако нормальные значения этого фермента не исключают наличие тромбоэмболии легких (ТЭЛА).
- Иммуноферментное исследование крови на D-димер. Это продукт распада фибрина, входящего в состав тромба. Уровень D-димера выше 0,5 мкг/мл является надежным признаком тромбоэмболии. Нормальные значения исключают ТЭЛА, а чувствительность метода составляет 90%.
- Рентгенография органов грудной клетки. На рентгенограммах можно увидеть расширение корня легкого, его деформацию и субплевральное затемнение треугольной формы. Если инфаркт охватывает один сегмент, он имеет треугольную форму с верхушкой, направленной к воротам легкого, а основанием — к плевре. Из-за инфильтрации окружающих тканей инфаркт может выглядеть округлым или неправильным. Иногда он проявляется в виде горизонтальной тени, расположенной на 2–3 см выше диафрагмы. На стороне поражения может наблюдаться подъем диафрагмы, а также плевральный выпот. Возможны признаки легочного сердца — увеличение легочного ствола, расширение правого сердца и верхней полой вены.
- Компьютерная томография. Позволяет выявить характерную треугольную форму инфаркта, максимальный размер которого составляет 5–6 см. Компьютерная ангиография помогает обнаружить тромбоэмболию сосудов вблизи очага — это ключевой момент для постановки диагноза. Тромбоэмбол может находиться внутри артерии, реже — в вене.
- Радиоизотопное сканирование легких. Этот метод играет важную роль в диагностике, так как позволяет выявить снижение кровоснабжения легких.
- Ангиопульмонография. Позволяет обнаружить дефекты наполнения ветвей легочных артерий или их обструкцию («обрыв»), уточняя объем и локализацию поражений.
- Ультразвуковое исследование вен ног (УЗДГ). Данный метод помогает диагностировать тромбоз глубоких вен.
- ЭКГ. На электрокардиограмме можно увидеть острую перегрузку правой половины сердца и блокаду ножки пучка Гиса. Типичным для ТЭЛА является симптом «триады» — S1–Q3–T3 (синдром Мак-Джина – Уайта).
- Эхокардиография (ЭхоКГ). Позволяет выявить расширение правого желудочка, наличие тромба в правой половине сердца и повышение давления в легочной артерии.
Лечение
При подозрении на тромбоэмболию пациента немедленно госпитализируют. Уже на этапе оказания первой помощи вводят гепарин в дозе 10 000 ЕД. Для облегчения болевого синдрома и снижения нагрузки на малый круг кровообращения применяются ненаркотические анальгетики, такие как Анальгин, а также наркотические анальгетики, что способствует уменьшению одышки. В случае инфарктной пневмонии боль имеет плевральный характер, и можно ограничиться внутривенным введением ненаркотического анальгетика Анальгина.
В стационаре, после подтверждения диагноза, начинается интенсивная терапия в реанимационном отделении.
Ключевые мероприятия включают:
- респираторную поддержку (ингаляции кислорода через назальный катетер);
- назначение антикоагулянтов (при необходимости — тромболизис);
- продолжение обезболивания;
- борьбу с шоком.
Выживаемость пациентов с данным заболеванием во многом зависит от своевременного назначения антикоагулянтов. В первую очередь вводят прямые антикоагулянты — гепарин внутривенно струйно. Рекомендуемая доза составляет 10–20 тысяч МЕ. Гепарин не растворяет тромбы, но останавливает их дальнейшее образование. Кроме того, он устраняет спазмы артериол и бронхиол, снижая сосудосуживающее и бронхоспастическое действие серотонина и гистамина. Гепарин также предотвращает рецидив тромбоэмболии. Курс гепаринотерапии составляет 7–10 дней.
Для лечения немассивной тромбоэмболии и инфаркта легких применяются низкомолекулярные гепарины ( Клексан, Фраксипарин, Фрагмин), которые являются эффективными и безопасными, так как реже вызывают тромбоцитопению. Эти препараты назначаются подкожно дважды в сутки на протяжении 4–5 дней.
Пациентам с кардиогенным шоком и низким артериальным давлением проводят тромболитическую терапию с использованием Стрептокиназы, Тромбофлюкса, Эберкиназы, Урокиназы, Актилизе. Тромболитики назначаются не позднее чем через две недели после начала тромбоэмболии, однако наилучший эффект наблюдается при их раннем применении (в течение 3-5 суток). Предпочтителен короткий режим введения в течение 2-3 часов.
Тромболитики быстро растворяют тромбоэмбол, что способствует быстрому восстановлению кровоснабжения легких, снижению давления в легочных артериях, уменьшению нагрузки на правый желудочек и в целом повышению выживаемости пациентов. Раннее применение тромболитиков значительно улучшает прогноз заболевания.
Противопоказания к тромболитической терапии:
- возраст старше 80 лет;
- обширные травмы;
- перенесенный инсульт;
- язвы желудочно-кишечного тракта;
- недавно перенесенные операции.
После завершения тромболитической терапии назначаются низкомолекулярные гепарины ( Клексан, Фраксипарин, Дальтеп, Фрагмин), а затем непрямые антикоагулянты ( Фенилин, Варфарин). Непрямые антикоагулянты начинают назначать за два дня до отмены прямых антикоагулянтов.
Длительное лечение непрямыми антикоагулянтами необходимо при рецидивирующем тромбозе и ТЭЛА, продолжительность терапии составляет 3–12 месяцев. В этом случае перед отменой гепарина пациента переводят на прием Варфарина или Фенилина. При длительном лечении периодически контролируют протромбиновое время. При снижении или исчезновении угрозы тромбоэмболии препарат отменяют. Если имела место тромбоэмболия мелких ветвей артерий и не было рецидивов ТЭЛА, достаточно профилактического применения антиагрегантов, таких как Аспирин, Тиклид, Трентал. Это лечение является более безопасным по сравнению с приемом непрямых антикоагулянтов.
При шоке и правожелудочковой недостаточности назначаются вазопрессоры ( Допамин, Норадреналин, Добутамин). В случае инфаркт-пневмонии показано применение антибиотиков. При наличии бронхоспазма и нормальном давлении внутривенно медленно вводят раствор Эуфиллина, который расширяет бронхи, снижает давление в легочных артериях и оказывает антиагрегационное действие (предотвращает агрегацию тромбоцитов). При инфаркте легкого с кровохарканьем кровоостанавливающие препараты не назначаются, так как кровохарканье возникает на фоне тромбоэмболии.
Лекарства
Гепарин, Клексан, Фраксипарин, Фрагмин, Варфарин, Стрептокиназа, Аспирин, Трентал, Брилинта.
Процедуры и операции
Если консервативные методы лечения не приносят результатов, может быть принято решение о проведении удаления тромба из легочной артерии. Это вмешательство осуществляется только в случаях массивной тромбоэмболии, когда более 50% сосудов легких затронуто. Удаление тромба может быть выполнено с помощью фрагментации через катетер или чрескожной эмболэктомии. Операция показана, если в течение часа лечения систолическое давление остается ниже 90 мм рт. ст., наблюдается снижение диуреза, а уровень кислорода в крови составляет менее 60 мм рт. ст.
В некоторых ситуациях может быть установлено кава-фильтр в нижнюю полую вену. Чрескожная имплантация фильтра показана при следующих обстоятельствах:
- наличии противопоказаний к антикоагулянтной терапии;
- серьезных геморрагических осложнениях при использовании антикоагулянтов;
- рецидиве тромбоэмболии легочной артерии;
- прогрессировании флеботромбоза, несмотря на антикоагулянтное лечение;
- массивной тромбоэмболии легочной артерии;
- наличии длинного «флотирующего» тромба;
- проведении тромбоэмболэктомии из легочной артерии;
- выраженной легочной гипертензии;
- беременности, в дополнение к терапии гепарином.
При обструкции ствола легочной артерии и ее основных ветвей, когда развивается массивная тромбоэмболия и тромболизис или другие интенсивные медикаментозные методы неэффективны, может быть показана хирургическая эмболэктомия. Однако стоит отметить, что данная операция связана с высоким риском летального исхода, достигающим 50%.
Диета
Диета 15 стол
- Эффективность: лечебный результат наблюдается через 14 дней
- Сроки: на постоянной основе
- Стоимость продуктов: от 1600 до 1800 рублей в неделю
Специальное питание для данного состояния не требуется. Пациенты могут следовать обычному рациону, если отсутствуют противопоказания, связанные с основным заболеванием.
Профилактика
Профилактика инфаркта легкого направлена на предотвращение образования тромбов и включает в себя следующие меры:
- использование лечебного компрессионного трикотажа при наличии варикозного расширения вен;
- ведение активного образа жизни;
- выполнение лечебной гимнастики для нижних конечностей;
- терапия тромбофлебитов;
- назначение антикоагулянтов при хирургических операциях на органах брюшной и грудной полости, а также в области малого таза;
- ранний подъем и активные движения после хирургических вмешательств;
- строгое соблюдение сроков использования внутривенных катетеров, применяемых для инфузионной терапии.
Последствия и осложнения
При обширных инфарктах легких могут возникнуть следующие осложнения:
- Кровохарканье и легочное кровотечение.
- Плеврит.
- Формирование ателектаза.
- Инфаркт-пневмония.
- Абсцесс легких.
- Эмпиема плевры (гнойное скопление в плевральной полости).
- Сепсис.
- Отек легких.
- Гангрена легкого.
- Спонтанный пневмоторакс.
- Острая правожелудочковая недостаточность.
Тем не менее, такие осложнения наблюдаются нечасто. Говоря о последствиях инфаркта легкого, можно выделить: уплотнение пораженного участка легкого ( фиброз), образование рубцов, деструктивные изменения ( гангрена), что приводит к образованию полости в легком, лёгочную гипертензию и снижение сердечного выброса.
Прогноз
Исход и прогноз заболевания зависят от размера инфаркта и наличия сопутствующих заболеваний. При своевременном и адекватном лечении инфаркт легкого не представляет серьезной угрозы для жизни. Раннее начало терапии, включая тромболизис и введение антикоагулянтов, значительно улучшает прогноз. Вероятность летального исхода возрастает при неправильном подходе к лечению. Негативные последствия чаще наблюдаются у пациентов с выраженной сердечной недостаточностью и при возникновении различных осложнений, таких как отек легких, пневмония и абсцедирование. К сожалению, диагноз «тромбоэмболия мелких ветвей легочной артерии» часто не устанавливается в процессе жизни пациента. У 5%–30% людей фиксируется летальный исход при легочной эмболии. Риск фатальных случаев увеличивается при отсутствии терапии, рецидивах тромбоза и наличии серьезных сопутствующих заболеваний.
Список источников
- Копица Н.П., Юхновский А.Ю. Проблемы и особенности диагностики тромбоэмболии легочной артерии в кардиологической практике / Украинский терапевтический журнал, 2010, № 2, с. 55–62.
- Лискина И.В., Загаба Л.М., Дорофеева С.И. Инфаркт легкого как хирургическая патология: морфологические аспекты и дифференциальная диагностика / Патология, 2015, № 1 (33), с. 102–107.
- Площенко Ю.А., Борощук В.А., Костенко В.В., Солощук М.А., Котлярова Н.А. Тромбоэмболия легочной артерии: обзор современных рекомендаций и применение в рутинной практике на примере клинического случая / Острые и неотложные состояния в практике врача, 2015, № 2, с. 17–26.
- Баешко А.А. Профилактика тромбоэмболии легочной артерии / А.А. Баешко, А.А. Радюкевич // Хирургия. — 2004. — № 12, — с. 67-73.
- Мальцева О.А., Харитонов М.А., Салухов В.В., Николаев А.В., Богомолов А.Б., Морозов С.Л., Шевелев А.А. Сочетание инфаркта легкого у пожилого пациента с нозокомиальной инфекцией, вызванной Klebsiella pneumoniae / Consilum medicum, 2019, том 21, № 11, с. 76-79.
Рекомендации по реабилитации
Реабилитация после инфаркта легкого является важным этапом в восстановлении здоровья пациента и предотвращении возможных осложнений. Она включает в себя комплекс мероприятий, направленных на восстановление функции легких, улучшение общего состояния организма и возвращение пациента к привычной жизни.
Первым шагом в реабилитации является медицинское наблюдение. Пациенты должны находиться под контролем врача, который будет следить за их состоянием, назначать необходимые исследования и корректировать лечение. Важно регулярно проходить контрольные обследования, такие как рентгенография грудной клетки и спирометрия, для оценки функции легких и выявления возможных осложнений.
Физическая активность играет ключевую роль в процессе реабилитации. Начинать следует с легких физических упражнений, которые постепенно усложняются по мере улучшения состояния пациента. Рекомендуется заниматься дыхательной гимнастикой, которая помогает улучшить вентиляцию легких и способствует восстановлению дыхательной функции. Упражнения могут включать глубокое дыхание, использование дыхательных тренажеров и специальные техники, направленные на укрепление дыхательных мышц.
Психологическая поддержка также является важным аспектом реабилитации. Пациенты могут испытывать страх и тревогу после перенесенного инфаркта легкого, что может негативно сказаться на их восстановлении. Психотерапия, групповые занятия и поддержка со стороны близких могут помочь справиться с эмоциональными трудностями и повысить мотивацию к восстановлению.
Правильное питание играет значительную роль в реабилитации. Рацион должен быть сбалансированным и включать достаточное количество витаминов и минералов, необходимых для восстановления организма. Рекомендуется увеличить потребление фруктов, овощей, белков и здоровых жиров, а также избегать продуктов, способствующих воспалению и ухудшающих состояние легких, таких как жирная и жареная пища.
Важно также обратить внимание на отказ от вредных привычек, таких как курение и злоупотребление алкоголем. Эти факторы могут значительно замедлить процесс восстановления и увеличить риск повторного инфаркта легкого. Поддержка со стороны медицинских работников и близких может помочь пациентам в этом процессе.
Наконец, реабилитация должна быть индивидуализированной. Каждый пациент уникален, и программа реабилитации должна разрабатываться с учетом его состояния, возраста, сопутствующих заболеваний и уровня физической активности до инфаркта. Это позволит достичь наилучших результатов и обеспечить безопасное восстановление.
Вопрос-ответ
Каковы симптомы инфаркта легкого?
Инфаркт легкого (инфаркт-пневмония). Инфаркт легкого – ишемия участка легочной ткани, вызванная тромбозом или эмболией ветвей легочной артерии. Клиническими признаками данной патологии могут служить резкая боль в груди, одышка, кашель с кровянистой мокротой, гипертермия, тахикардия, коллапс.
Чем опасен инфаркт легкого?
Инфаркт легкого – прогноз и последствия. Но иногда он приводит к внезапному летальному исходу. Риск осложнений при легочной эмболии повышается при частых рецидивах ТЭЛА, тяжелой сердечной недостаточности и других серьезных заболеваниях (отек легкого, постинфарктная пневмония, нагноительные процессы в легком).
Как лечится инфаркт легкого?
Лечение инфаркта легкого. В первую очередь лечат болевой синдром, используя наркотические средства. Под непрерывным лабораторным контролем для остановки тромбообразования используются прямые и непрямые антикоагулянты.
Какая самая частая причина инфаркта легкого?
Наиболее распространённой причиной инфаркта лёгких является острая тромбоэмболия лёгочной артерии (ТЭЛА) — закупорка лёгочных артерий тромбами.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть факторы риска, такие как курение, ожирение или заболевания сердца. Раннее выявление проблем с легкими может помочь предотвратить инфаркт легкого.
СОВЕТ №2
Обратите внимание на свои симптомы. Если вы испытываете одышку, боль в груди или кашель с кровью, немедленно обратитесь к врачу. Эти симптомы могут указывать на серьезные проблемы с легкими и требуют срочной медицинской помощи.
СОВЕТ №3
Поддерживайте здоровый образ жизни: правильно питайтесь, занимайтесь физической активностью и избегайте курения. Здоровый образ жизни способствует укреплению легких и снижает риск развития сердечно-сосудистых заболеваний.
СОВЕТ №4
Изучите информацию о тромбообразовании и его профилактике, особенно если у вас есть предрасположенность к этому состоянию. Применение антикоагулянтной терапии может быть рекомендовано врачом для снижения риска инфаркта легкого.