Гиперплазия щитовидной железы — это увеличение объема ткани железы, что может вызвать различные нарушения в организме. Щитовидная железа регулирует обмен веществ, рост и развитие, а также поддерживает энергетический баланс. Понимание причин, симптомов и последствий гиперплазии важно для своевременной диагностики и лечения, что поможет избежать осложнений и улучшить качество жизни пациентов. Эта статья предоставит информацию о гиперплазии щитовидной железы, ее проявлениях и методах лечения, что поможет лучше разобраться в данной проблеме.
Общие сведения
Щитовидная железа представляет собой непарный орган эндокринной системы, расположенный на передней части шеи. Она состоит из двух долей и перешейка, при этом правая доля обычно больше левой и обладает более интенсивным кровоснабжением, что приводит к ее большему увеличению при различных патологиях. Железа состоит из фолликулов, которые вырабатывают гормоны, и соединительнотканной стромы, окруженной капсулой из соединительной ткани. Этот орган содержит йод, причем один грамм щитовидной железы включает 600 мкг этого микроэлемента. Основная задача железы заключается в производстве йодированных и нейодированных гормонов. Йод, содержащийся в щитовидной железе, участвует в образовании йодированных гормонов — тироксина (Т4) и трийодтиронина (Т3). К нейодированным гормонам относятся кальцитонин и соматостатин.
Для синтеза йодированных гормонов необходимы два ключевых компонента: йод и тирозин (аминокислота), которые поступают в организм с пищей. Таким образом, достаточное поступление этих веществ является важным условием для нормального синтеза тиреоидных гормонов. Функционирование железы контролируется гипофизом. При недостатке йодсодержащих гормонов в крови (в результате нехватки йода в рационе) гипофиз начинает вырабатывать тиреотропный гормон, который активирует щитовидную железу, способствуя увеличению количества и размеров фолликулов (тироцитов) — клеток, отвечающих за синтез йодсодержащих гормонов.
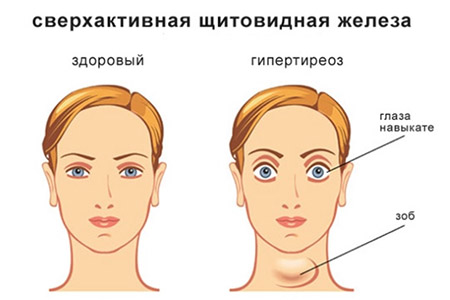
Гиперплазия щитовидной железы — это патология, характеризующаяся увеличением ее размеров, что может наблюдаться при различных заболеваниях. Большинство из этих заболеваний объединяются под общим термином «зоб», который обозначает увеличение щитовидной железы, не связанное с злокачественными процессами или воспалением. Увеличение железы при зобе может быть диффузным, когда весь орган увеличивается равномерно, или очаговым, когда затрагиваются лишь отдельные участки, из которых могут образовываться узлы. Диффузное увеличение щитовидной железы наблюдается при: диффузно-токсическом зобе, тиреоидите Риделя, тиреоидите де Кервена, диффузном эндемическом зобе, аутоиммунном тиреоидите и даже при гормонально-активных опухолях других органов.
Термин «узловой зоб» используется для обозначения очаговых поражений железы. Очаговая гиперплазия наблюдается при узловом зобе, токсической аденоме, раке, узловом коллоидном зобе, хроническом тиреоидите, кистах, дермоидных опухолях и метастазах рака. У молодых людей на фоне нехватки йода чаще фиксируется диффузное увеличение железы, тогда как у пожилых пациентов чаще встречаются узловые образования.
Если одновременно с диффузным увеличением в железе обнаруживаются узлы, такой зоб называется смешанным. Изменение размеров и формы железы влияет на ее функцию, что, в свою очередь, сказывается на состоянии всего организма. Уточнить, какая именно патология имеет место, можно только с помощью УЗИ и исследования функции железы, которая может быть нормальной, повышенной или пониженной. В связи с этим различают нетоксический диффузный зоб (код по МКБ-10 E04.0), нетоксический одноузловой зоб (E04.1) и токсический — тиреотоксикоз с диффузным зобом (код E05.0).
Врачи отмечают, что гиперплазия щитовидной железы является распространенным заболеванием, которое может проявляться в различных формах. Специалисты подчеркивают важность ранней диагностики, так как это состояние может привести к серьезным последствиям, включая нарушения обмена веществ и функции органов. Врачи рекомендуют регулярные обследования, особенно для людей с предрасположенностью к заболеваниям щитовидной железы. Лечение может варьироваться от наблюдения до медикаментозной терапии или хирургического вмешательства, в зависимости от степени гиперплазии и наличия симптомов. Важно, чтобы пациенты не игнорировали первые признаки заболевания и обращались за медицинской помощью, что позволит избежать осложнений и сохранить здоровье.
https://youtube.com/watch?v=fr6HwTLKRXw
Патогенез
Основным фактором, способствующим развитию диффузного зоба (нетоксического), является нехватка йода в организме. Это приводит к цепной реакции патологических изменений: уровень йода в железе снижается, уровень гормонов падает, а уровень тиреотропного гормона (ТТГ) возрастает, что вызывает активную стимуляцию железы. В результате гиперстимуляции происходит гипертрофия клеток. На начальных этапах нормальная секреция гормонов восстанавливается благодаря адаптации функции железы — для повышения захвата йода она увеличивается в размерах за счет гиперплазии клеток и их объема (гипертрофии). Таким образом, механизм развития всех заболеваний щитовидной железы, связанных с дефицитом йода, основан на стимуляции клеток (тироцитов), которые растут быстрее, чем другие клетки организма.
В результате происходит увеличение железы — диффузная гиперплазия щитовидной железы или диффузный эндемический зоб. Диффузная гиперплазия рассматривается как компенсаторная реакция, направленная на поддержание стабильного уровня гормонов при недостатке йода. Компенсаторные механизмы способны нормализовать синтез гормонов и достичь эутиреоидного состояния. Эта форма увеличения железы чаще наблюдается у молодых людей.
При этом гиперплазия охватывает всю железу равномерно. Поверхность органа гладкая, а консистенция мягко-эластичная. Чаще всего процесс более выражен в правой доле. Увеличенная щитовидная железа первой степени не видна визуально, но при глотательных движениях можно прощупать перешеек. Особенностью гиперплазии этой степени является ее бессимптомное течение и прогрессирование. Если заболевание не будет своевременно диагностировано и нехватка йода не будет восполнена, функциональная активность железы снижается (уровень гормонов уменьшается), замедляется метаболизм в организме, что может привести к гипотиреозу.
Диффузный эндемический зоб является предрасполагающим фактором для развития различных заболеваний железы, включая узловые образования и рак. Говоря о эутиреоидном зобе, узловая гиперплазия щитовидной железы представляет собой следующую стадию процесса, связанного с дефицитом йода. Патогенез узлового зоба имеет стадийный характер. Что же такое узловая форма? В измененной железе активно растущие группы клеток (фолликулов) формируют участки или «узлы», которые отличаются по структуре от окружающей ткани. Узлы обычно не одиночные, а образуют несколько образований с твердо-эластической консистенцией.
Узлы всегда имеют собственную капсулу и могут находиться глубоко в паренхиме органа, что затрудняет их прощупывание. Большинство узлов являются доброкачественными. В некоторых случаях узлы могут образовываться и без предшествующего диффузного увеличения.
Развитие автономии при узловом зобе происходит поэтапно: диффузный нетоксический зоб переходит в узловой нетоксический, затем возникает функциональная автономия железы, что является основой для формирования узлового токсического зоба. Сформированные узлы начинают самостоятельно захватывать йод и производить гормоны независимо от воздействия тиреотропного гормона гипофиза. Полная автономия узлов в конечном итоге приводит к токсическому зобу. Функция автономных тиреоцитов снижает уровень ТТГ и повышает уровень Т3 и Т4, что в клинической практике проявляется явными симптомами тиреотоксикоза. Поскольку формирование функциональной автономии занимает время, йод-индуцированный тиреотоксикоз обычно развивается после 50 лет.
Смешанная форма зоба рассматривается как промежуточная стадия, при которой наряду с диффузной гиперплазией могут наблюдаться и отдельные узлы. Бывают случаи, когда в одной доле обнаруживается диффузная гиперплазия, а в другой — узлы.
| Аспект | Описание | Значение для пациента |
|---|---|---|
| Определение | Увеличение объема щитовидной железы, вызванное разрастанием ее клеток. | Может быть признаком различных состояний, от доброкачественных до злокачественных. |
| Причины | Дефицит йода, аутоиммунные заболевания (например, болезнь Грейвса), генетическая предрасположенность, воспалительные процессы, некоторые лекарства. | Понимание причины помогает в выборе адекватного лечения и профилактике. |
| Симптомы | Увеличение шеи (зоб), затруднение глотания или дыхания, осиплость голоса, чувство давления в горле. | Раннее выявление симптомов способствует своевременной диагностике и лечению. |
| Диагностика | Пальпация щитовидной железы, УЗИ, анализы крови на гормоны щитовидной железы (ТТГ, Т3, Т4), сцинтиграфия, биопсия. | Комплексная диагностика позволяет точно определить тип гиперплазии и ее характер. |
| Виды | Диффузная (равномерное увеличение), узловая (наличие одного или нескольких узлов), многоузловая. | Различные виды требуют разного подхода к лечению и наблюдению. |
| Лечение | Йодсодержащие препараты, гормонозаместительная терапия, тиреостатики, радиоактивный йод, хирургическое вмешательство. | Выбор метода лечения зависит от причины, размера железы, наличия узлов и общего состояния пациента. |
| Осложнения | Нарушение функции щитовидной железы (гипо- или гипертиреоз), компрессия органов шеи, малигнизация (перерождение в рак). | Регулярное наблюдение и своевременное лечение помогают предотвратить серьезные осложнения. |
| Профилактика | Достаточное потребление йода с пищей или йодированной солью, регулярные медицинские осмотры, особенно в регионах с дефицитом йода. | Профилактические меры снижают риск развития гиперплазии и ее осложнений. |
Классификация
Классификация 1994 года по степени увеличения щитовидной железы:
- 0 степень — зоб отсутствует;
- I степень — зоб не виден при обычном положении пациента, но его можно прощупать;
- II степень — зоб прощупывается и виден при обычном положении больного.
По типу эндемический и спорадический зоб подразделяются на:
- Диффузный.
- Узловой.
- Смешанный.
В зависимости от функционального состояния выделяют:
- Эутиреоидный (функция железы в норме).
- Гипертиреоидный (тиреотоксикоз — функция повышена).
- Гипотиреоидный (гипотиреоз — функция снижена).
Тиреотоксикоз и гипотиреоз могут классифицироваться по степени тяжести: легкая, средняя и тяжелая.
Гиперплазия щитовидной железы вызывает множество обсуждений среди людей, сталкивающихся с этой проблемой. Многие отмечают, что первоначально симптомы могут быть незаметными, и лишь при плановом обследовании врачи выявляют увеличение железы. Некоторые пациенты делятся своими переживаниями о том, как диагноз повлиял на их жизнь: от беспокойства о здоровье до необходимости изменения образа жизни. В интернете можно встретить множество советов и рекомендаций, однако важно помнить, что самолечение может быть опасным. Люди также обсуждают различные методы лечения, включая медикаментозную терапию и хирургическое вмешательство. Важно, чтобы каждый пациент находил поддержку в общении с врачами и близкими, так как правильная информация и понимание своего состояния могут значительно облегчить процесс лечения и адаптации к новым условиям жизни.
https://youtube.com/watch?v=TZmU4fWLCyM
Причины
Существует множество факторов, способствующих развитию заболеваний щитовидной железы:
- Нехватка йода в рационе.
- Неблагоприятные экологические условия и работа в опасных условиях (воздействие ионизирующего излучения, пестицидов, угарного газа, хлорорганических соединений, сероводорода, цианидов, нитритов, бензола).
- Недостаток и нарушения обмена жизненно важных микро- и макроэлементов (цинк, железо, селен, хром, магний), а также витамина А.
- Инфекционные и воспалительные процессы в тканях железы.
- Употребление пищи, содержащей струмогены.
- Аутоиммунные реакции в эндокринной системе.
- Недостаток белка в питании.
- Опухоли гипофиза или гипоталамуса.
- Инсулинорезистентность (инсулин является антагонистом тиреоидных гормонов) и повышение уровня факторов роста.
- Применение лекарств, обладающих струмогенным эффектом (антиретровирусные препараты, иммунодепрессанты, Амиодарон, противосудорожные средства, Кордарон, препараты лития, Гепарин, Фенитоин, Холестирамин, глюкокортикоиды, Сульфат железа, психотропные препараты, сульфаниламиды, нитраты, салицилаты, некоторые антибиотики).
- Гормональные изменения во время беременности и в период менопаузы (женщины старше 50 лет находятся в группе риска).
- Снижение иммунной защиты организма.
- Курение (у курящих наблюдается эутиреоидная гиперплазия железы).
На первом месте среди причин стоит длительный йододефицит. В 90% случаев заболеваний щитовидной железы это состояние связано именно с нехваткой йода, что приводит к увеличению размеров железы. Большинство заболеваний можно предотвратить, нормализовав потребление йода. Это состояние характерно для эндемического зоба, который наблюдается у людей, проживающих в зонах с высоким уровнем заболеваемости. Эндемический зоб определяется, если его распространенность в регионе превышает 5%.
Недостаток витамина А (который содержится в печени, яйцах, печени трески, сыре, сливочном масле, твороге, цельном молоке и рыбьей икре) нарушает структуру тиреоглобулина и, в конечном итоге, синтез гормонов. Неполноценное питание и белковое голодание повышают риск развития зоба, особенно у детей и беременных женщин.
Заболевания, связанные с дефицитом йода, могут возникать из-за дисбаланса макро- и микроэлементов, связанных с йодом. Селен является важным компонентом фермента, который отвечает за превращение Т4 в Т3 в органах. Его нехватка приводит к недостаточному количеству этого фермента и нарушению обмена йода. Цинк, в свою очередь, влияет на секрецию тироидстимулирующего гормона. У некоторых пациентов одновременно наблюдается дефицит меди или нарушение соотношения цинка и меди. Исследования минералограмм (по волосам) подтвердили связь между активностью функции железы и уровнем хрома. Бром, медь, железо и кобальт участвуют в превращении фенилаланина в тирозин. В то же время, другие микро- и макроэлементы, такие как молибден, кальций, фтор, фосфор, калий и свинец, могут нарушать превращение Т4 в Т3.
Что касается наследственной предрасположенности, то генетические дефекты синтеза гормонов проявляются только при наличии внешнего фактора — дефицита йода. Легкий или умеренный йодный дефицит может не привести к развитию зоба даже у людей с генетической предрасположенностью, поскольку дефицит может компенсироваться эффективной работой всех систем, участвующих в синтезе гормонов. При тяжелом дефиците йода даже активизация компенсаторных механизмов не сможет предотвратить увеличение щитовидной железы у людей без предрасположенности.
Гойтрогены или струмогены — это вещества, которые попадают в организм с пищей и нарушают нормальное функционирование железы различными способами. К ним относятся соединения гойтрины, флавоноиды (ресвератрол, катехины зеленого чая), глютен, изотиоцианаты из крестоцветных (брокколи, горчица, цветная капуста, брюссельская капуста, репа), а также соевые изофлавоны. Способы обработки соевых бобов (паровая обработка, ферментация) снижают гойтрогенную активность изофлавоноидов, а йод и селен помогают уменьшить негативное воздействие гойтрогенов.
Симптомы
Клинические проявления зависят от степени увеличения щитовидной железы и ее функционального состояния. Небольшие зобы (как диффузные, так и узловые) обычно не вызывают беспокойства у пациентов. Большинство людей с гиперплазией щитовидной железы первой степени, особенно при легком и умеренном дефиците йода, находятся в эутиреоидном состоянии — их функции не нарушены, и они не испытывают никаких жалоб. В таких случаях лечение не требуется, достаточно лишь регулярного наблюдения. Однако при выраженном недостатке йода зоб может достигать огромных размеров, что приводит к появлению жалоб на ощущение сдавления в области шеи, затруднению дыхания (особенно в положении лежа) и проблемам с глотанием. В дальнейшем симптомы могут изменяться в зависимости от колебаний функции железы.
https://youtube.com/watch?v=MqNUz55LTNQ
Диффузный и узловой токсический зоб
Эти состояния сопровождаются увеличением выработки гормонов и проявляются разнообразными симптомами, затрагивающими различные органы и системы. У пациентов наблюдаются повышенная возбудимость, нарушения сна, нервозность, учащенное сердцебиение, боли в области сердца, диарея или частый кашицеобразный стул, а также потеря веса при сохранении нормального аппетита. Все это указывает на ускорение метаболических процессов в организме из-за избытка гормонов. В то же время, противоположные симптомы будут характерны для гипотиреоза.
Гипотиреоз
В данной ситуации единственным вариантом лечения является заместительная терапия с использованием препаратов левотироксина.
Анализы и диагностика
В ходе общения с пациентом важно выяснить его место жительства, чтобы определить наличие эндемического или спорадического зоба, а также узнать о сфере его профессиональной деятельности для оценки возможного вредного воздействия на здоровье. Эффективным способом диагностики патологии является осмотр шеи и пальпация щитовидной железы. Этот осмотр позволяет выявить наличие зоба и оценить его размеры (степень увеличения). Изменения в плотности тканей могут указывать на наличие узловых образований и их размеры. Тем не менее, узловой зоб трудно диагностировать физикально, так как пальпация позволяет обнаружить узлы лишь у 48% пациентов.
Для подтверждения увеличения щитовидной железы и наличия узловых образований рекомендуется проводить ультразвуковое исследование. УЗИ предоставляет возможность:
- точно измерить размеры;
- рассчитать объем органа;
- определить массу;
- визуализировать узловые образования;
- оценить кровоснабжение.
Ключевыми преимуществами данного метода являются его неинвазивность, возможность многократного проведения и отсутствие радиационной нагрузки. Для скрининга узлового зоба используется динамическое УЗИ. При диффузном зобе контролируют эффективность терапии по уменьшению размеров железы. Объем здоровой щитовидной железы у взрослого человека составляет 15,3 см³ (по методу Brun). Основным аспектом диагностики данного заболевания является определение уровня гормонов.
Гормоны щитовидной железы, норма и патология
Изучение гормонов (Т3, Т4, ТТГ) позволяет оценить работу щитовидной железы и определить, находится ли пациент в эутиреоидном состоянии (нормальная функция), гипотиреозе (сниженная функция) или гипертиреозе (повышенная функция). Также это исследование может помочь выявить состояния, не связанные с заболеваниями щитовидной железы. Синтез гормонов регулируется через гипоталамо-гипофизарную систему. В гипоталамусе вырабатывается тиреолиберин, который активирует гипофиз для производства тиреотропного гормона, непосредственно влияющего на синтез гормонов щитовидной железы. Тиреотропный гормон (ТТГ) является основным стимулятором биосинтеза и секреции Т3 и Т4. Эти гормоны присутствуют в крови как в свободной, так и в связанной форме, однако только свободные Т3 и Т4 обладают гормональной активностью и имеют диагностическую ценность, в то время как связанные с белками крови тиреоидные гормоны неактивны.
Нормальные значения общего Т3 для взрослых до 60 лет составляют 1,4-2,80 нмоль/л, для людей старше 60 лет — 1,25-2,55 нмоль/л, а свободного Т3 — 3,4-8,0 пмоль/л. Уровень общего Т4 для взрослых до 60 лет составляет 64-150 нмоль/л, а свободного — 10-26 пмоль/л.
Свободный Т3 образуется в результате превращения Т4 в печени. Анализ свободной фракции помогает выявить стадии развития гипотиреоза и назначить соответствующее лечение (высокий уровень свободного Т3 может потребовать постоянного приема L-тироксина или других препаратов тироксина).
При гипотиреозе, из-за увеличения превращения тироксина (Т4) в трийодтиронин (Т3), уровень свободного Т4 снижается, в то время как свободный Т3 может оставаться в норме даже при тяжелом гипотиреозе. В случае диффузного токсического зоба уровень свободного Т3 может повышаться на фоне нормального Т4 (это называется Т3-токсикозом). Низкий уровень Т3 при нормальном Т4 не подтверждает диагноз гипотиреоза, так как такие результаты могут наблюдаться при голодании или тяжелых заболеваниях, не связанных с щитовидной железой. Также следует учитывать, что высокие дозы салицилатов, НПВС и фуросемида могут повышать уровень Т3 и Т4.
Нормальный уровень ТТГ для взрослых составляет 0,4–4,0 мМЕ/л. Измерение этого гормона дает более полное представление о функциональном состоянии щитовидной железы и ее взаимодействии с гипоталамусом и гипофизом. Если ТТГ и свободный Т4 находятся в пределах нормы, это свидетельствует о нормальной функции железы.
При повышении уровня Т3 и Т4 наблюдается угнетение продукции ТТГ аденогипофизом и наоборот. Поэтому, если уровень тиреотропного гормона изменяется, это может указывать на патологию. ТТГ не только стимулирует выработку основных йодсодержащих гормонов, но и способствует увеличению фолликулов. При повышении ТТГ может наблюдаться увеличение размеров железы (диффузный зоб).
Существуют случаи, когда ТТГ повышен или понижен, а Т3 и Т4 находятся в пределах нормы. В первом случае ставится диагноз «субклинический гипотиреоз», во втором — «субклинический гипертиреоз». При подозрении на тиреотоксикоз необходимо исследовать все три гормона: ТТГ, свободные Т4 и Т3.
Если уровень ТТГ снижен, но Т4 и Т3 находятся в норме, это указывает на субклинический тиреотоксикоз. Манифестный тиреотоксикоз характеризуется снижением ТТГ при повышенных уровнях Т4 и Т3. В некоторых случаях может наблюдаться изолированная форма тиреотоксикоза, при которой повышается только уровень Т3. Если ТТГ снижен, а Т3 повышен, это указывает на Т3-индуцированный гипертиреоз.
При гипотиреозе нет необходимости исследовать уровень Т3 — основными показателями являются ТТГ и Т4. При гипотиреозе уровень ТТГ превышает 10 мМЕ/л (иногда может достигать 1000 мМЕ/л). Если ТТГ находится в пределах 4-10 мМЕ/л при нормальном Т4, ставится диагноз «субклинический гипотиреоз», а при снижении Т4 — явный гипотиреоз. При повышении ТТГ и Т4 с признаками гипертиреоза можно заподозрить ТТГ-секретирующую аденому гипофиза или резистентность гипофиза к тиреоидным гормонам.
Сложная ситуация возникает, если ТТГ находится в норме. Если при этом Т4 снижен и наблюдаются признаки гипотиреоза, это может указывать на центральный гипотиреоз. Также необходимо проанализировать уровень Т3. Если Т3 снижен, это может свидетельствовать о нетиреоидной патологии. Если Т3 повышен, это может указывать на недостаток йода в организме.
В заключение, можно отметить, что уровень ТТГ повышается при:
- гипотиреозе (первичном и вторичном);
- аденоме гипофиза;
- подостром тиреоидите;
- тиротропиноме;
- синдроме нерегулируемой секреции ТТГ;
- надпочечниковой недостаточности;
- синдроме резистентности к тиреоидным гормонам;
- опухолях легкого (эктопическая секреция);
- тяжелых психических и соматических заболеваниях;
- гестозе (преэклампсии);
- отравлении свинцом;
- гемодиализе.
Уровень ТТГ может снижаться при:
- токсическом зобе;
- Т3-токсикозе;
- тиреотоксической аденоме;
- латентном тиреотоксикозе;
- гипертиреозе беременных;
- травме гипофиза;
- послеродовом некрозе гипофиза;
- тиреотоксикозе при аутоиммунном тиреоидите;
- самолечении препаратами Т4;
- психологическом стрессе и голодании.
В диагностике аутоиммунных заболеваний важно определение антител к тиреопероксидазе (ТПО) и антител к ТТГ. Значение имеет только высокий титр атТПО (более 250 МЕ/мл). Их исследование назначается только при первичном установлении диагноза аутоиммунного заболевания, а не для оценки эффективности лечения и тяжести течения. АтТПО обнаруживаются у 95% пациентов с аутоиммунным тиреоидитом и у 85% с болезнью Грейвса. Высокие титры атТПО указывают на процесс иммунного разрушения железы, снижение ее гормонопродуцирующей функции и развитие гипотиреоза.
Лечение
При обнаружении увеличения щитовидной железы в первую очередь необходимо исключить аутоиммунный тиреоидит, после чего назначается консервативное лечение.
Диффузный нетоксический зоб
Возможные методы лечения включают:
- препараты на основе йода;
- левотироксин;
- сочетанное использование йодсодержащих препаратов и левотироксина.
Поскольку йододефицит является наиболее распространенной причиной диффузного нетоксического зоба, терапия обычно начинается с йодсодержащих средств. Эта форма зоба хорошо поддается лечению исключительно с помощью йода. Лечение должно быть продолжительным, и применение препаратов йода является экономически выгодным.
Эти препараты также рекомендуются при узловом эндемическом зобе, так как они помогают предотвратить увеличение узлов, образование новых и развитие функциональной автономии щитовидной железы. Препараты йода назначают и пациентам, перенесшим операцию по удалению узловых образований. Они также подходят для беременных и кормящих женщин, а также для детей и подростков.
Детям рекомендуется принимать Йодомарин в дозировке 100 мкг в сутки, а взрослым — 200 мкг в сутки. Также возможно использование таблеток Микройодида. Курс лечения должен составлять не менее полугода. Если за этот период наблюдается значительное уменьшение размеров железы, следует продолжить прием препаратов в профилактической дозе (50 мкг для детей и 100 мкг для взрослых в день), чтобы избежать рецидива зоба.
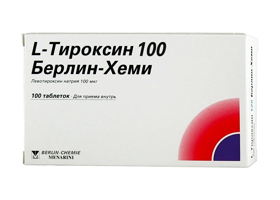
Если при динамическом наблюдении не наблюдается уменьшения объема железы, назначаются препараты левотироксина натрия ( L-тироксин, Эутирокс).
Основная цель применения левотироксина при диффузном эутиреоидном зобе — поддержание уровня ТТГ в норме. Обычно это достигается при дозе 100-150 мкг. К недостаткам такой терапии можно отнести необходимость индивидуального подбора дозы и частые гормональные исследования, а также риск медикаментозного тиреотоксикоза при неправильной дозировке. После прекращения приема препарата существует вероятность рецидива зоба.
Комбинированная терапия включает 200 мкг йода и 100 мкг левотироксина натрия. Лечение продолжается до нормализации размеров железы, а УЗИ контроль проводится каждые полгода. После достижения нормальных размеров пациентов переводят на длительный прием Йодомарина в дозировке 100-200 мкг в день, что соответствует физиологической норме потребления йода. Эта доза безопасна для пациентов с гипертрофической формой аутоиммунного тиреоидита.
Основное преимущество комбинированного лечения заключается в быстром уменьшении размеров железы благодаря L-тироксину и отсутствии синдрома отмены, так как в схему включен йод, который предотвращает снижение содержания йода в железе, что может происходить при монотерапии L-тироксином. Также возможно последовательное назначение: сначала L-тироксин, а затем препарат йода.
Фармацевтическая промышленность предлагает комбинированные препараты, содержащие 100 мкг левотироксина натрия и 100 мкг калия йодида — препарат Йодтирокс (Merck KGaA Германия). Это лечение имеет свои преимущества, так как пациенту нужно принимать только одну комбинированную таблетку.
Диффузный токсический зоб
Проблема медикаментозного лечения токсического зоба заключается в возможности возникновения рецидивов после завершения терапии. Рецидив тиреотоксикоза может проявляться в виде повышения уровня Т3 или снижения ТТГ. Наличие значительного зоба и преобладание секреции Т3 указывают на неблагоприятный прогноз заболевания.
Для лечения этой формы болезни используются:
- консервативный подход;
- терапия радиоактивным йодом (131I);
- хирургическое вмешательство.
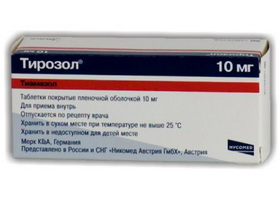
В рамках консервативного лечения гипертиреоза применяются: Мерказолил, Тиамазол, Тирозол (производство Мерк КГаА, Германия), Метизол, Эспа-Карб. Эти препараты действуют, подавляя активность тиреоидной пероксидазы, а также окисление йода и йодирование тиреоглобулина. В результате этого прекращается синтез гормонов, и симптомы тиреотоксикоза исчезают.
Начальная доза Тирозола составляет 20-40 мг в сутки. После достижения эутиреоидного состояния дозировку снижают до 5-10 мг в день. Вся суточная доза принимается единовременно, так как препарат накапливается в клетках щитовидной железы. Его действие продолжается 24 часа. Для достижения успешного результата курс лечения должен составлять от 12 до 18 месяцев, чтобы обеспечить длительную ремиссию. Если у пациента сохраняется эутиреоидное состояние в течение полугода после прекращения приема этих препаратов, можно предположить, что ремиссия будет продолжаться и дальше.
Лекарства
ЙодомаринL-ТироксинЭутироксТирозол
Процедуры и операции
Применение радиоактивного йода
Радиойодтерапия является наиболее распространенным методом лечения в странах Западной Европы и подходит для пациентов всех возрастов. Однако существуют противопоказания, такие как беременность, грудное вскармливание и наличие зоба крупных размеров, для лечения которого может потребоваться многократное введение изотопа на протяжении нескольких месяцев или даже лет.
Процедура включает прием радиоактивного йода в виде раствора или капсул, содержащих натриевую соль 131I. Этот элемент быстро проникает в щитовидную железу и вызывает разрушение тиреоцитов благодаря β-излучению. Применение высоких доз чаще всего приводит к развитию гипотиреоза, в то время как низкие дозы могут оказаться неэффективными, и симптомы тиреотоксикоза могут сохраняться. Однократная доза, способная полностью уничтожить железу, излечивает около 90% пациентов.
Рецидивы заболевания наблюдаются у 3-5% пациентов, которым затем назначается повторный курс радиойодтерапии. В России этот метод лечения используется редко из-за нехватки радиоактивного йода и ограниченного числа медицинских учреждений, предоставляющих такие услуги. Также важную роль играют субъективные факторы — настороженность как со стороны пациентов, так и врачей по отношению к данному виду терапии.
Хирургическое лечение
Данный метод терапии рекомендуется в следующих случаях:
- при гигантском зобе, который оказывает давление на соседние органы, затрудняя дыхание и прием пищи;
- при нефункционирующем «холодном» узле;
- при токсической аденоме щитовидной железы (возможна склерозирующая терапия с использованием этанола);
- при тиреотоксикозе, который не поддается контролю с помощью тиреостатиков и сопровождается частыми рецидивами, а также если пациент не переносит тиреостатики;
- при загрудинном расположении зоба;
- при остром тиреоидите с образованием абсцесса;
- при фиброзном тиреоидите Риделя.
В последнее время возникает дискуссия о необходимости удаления узлового зоба, независимо от его размеров. Доброкачественный узел не имеет склонности к перерождению, а растущий узел не всегда требует хирургического вмешательства. Такие пациенты должны находиться под наблюдением эндокринолога и получать тиреосупрессивные препараты, тироксин и йодид калия. Если эффекта нет, рекомендуется проводить склерозирующую терапию узла с использованием этанола. Необоснованные хирургические вмешательства могут привести к увеличению числа послеоперационных осложнений (гипотиреоз, паралич гортани, гипопаратиреоз), которые значительно серьезнее основного заболевания.
Методика хирургического вмешательства при тиреотоксическом зобе хорошо отработана. Чаще всего выполняется субтотальная резекция щитовидной железы по методике О.В. Николаева. В ходе операции удаляется основная часть ткани, оставляя 3-5 г боковых долей. Наиболее сложной задачей является определение объема оставляемой ткани. Если оставить более 4-6 г, после операции могут сохраняться симптомы тиреотоксикоза, что называется «ложным рецидивом». Избыточное количество оставшейся ткани продолжает производить тиреоидные гормоны. Максимально субтотальная резекция с оставлением не более 3 г требует высокой квалификации хирурга. Оперативное лечение может сопровождаться осложнениями, такими как парез возвратного нерва или удаление паращитовидных желез. Перед операцией необходимо достичь эутиреоидного состояния у пациента (с помощью тиреостатиков, β-адреноблокаторов и раствора йода за 10-14 дней до вмешательства).
У детей
В регионах, где наблюдается эндемический зоб, все больше детей, особенно подростков, сталкиваются с увеличением щитовидной железы. Частота таких заболеваний, как узловой зоб и аутоиммунный тиреоидит, возросла. Основными причинами этого являются прекращение систематической йодной профилактики, недостаток в рационе продуктов, богатых полноценным белком и йодом (таких как молоко, морская рыба и мясо), а также ухудшение экологической ситуации. Эти факторы оказывают значительное влияние, и компенсаторное увеличение размеров железы не всегда позволяет восстановить ее нормальную функцию.
При диагностировании «эндемического зоба» у детей лечение начинается с назначения препаратов йода. Для детей и подростков используются физиологические дозы — 150-200 мкг в сутки. Такое лечение оправдано при наличии йоддефицитного зоба и дает быстрые результаты, способствуя восстановлению функции железы и нормализации уровня гормонов и размеров. Исследования показывают, что у 65% детей размеры железы нормализуются в течение 6-9 месяцев терапии.
Однако в случаях, когда помимо йодного дефицита присутствуют и другие факторы, способствующие образованию зоба, препараты йода могут оказаться неэффективными для восстановления функции и размеров железы. Если через 6 месяцев лечения не наблюдается уменьшения размеров или же железа продолжает увеличиваться, переходят к терапии тироксином, который дает быстрый эффект. У некоторых детей с небольшими размерами железы нормализация происходит в течение полугода. При наличии больших размеров зоба или длительно существующего состояния требуется продолжительное лечение. Если результаты терапии тироксином не удовлетворительные, необходимо проверить правильность дозировки препарата. После достижения нормальных размеров щитовидной железы ребенку, проживающему в йоддефицитном регионе, следует продолжать профилактический прием йодсодержащих препаратов.
Кроме увеличения железы (эндемического зоба), у детей могут постепенно развиваться симптомы субклинического гипотиреоза. Такие дети отстают в физическом и половом развитии, имеют низкие успехи в учебе, чаще болеют и страдают от хронических заболеваний. В регионах с дефицитом йода также наблюдается высокая распространенность врожденного гипотиреоза. Дети с этим заболеванием могут погибать в раннем возрасте. При транзиторном гипотиреозе, который проходит через несколько месяцев после рождения, всегда наблюдаются повреждения коры головного мозга. Хотя функция железы восстанавливается, нарушения в интеллектуальном развитии могут сохраняться.
Также может развиваться аутоиммунный тиреоидит, который на ранних стадиях проявляется аналогично эндемическому зобу — щитовидная железа равномерно увеличивается при эутиреоидном состоянии. В лечении АИТ используется только тироксин, так как препараты йода неэффективны и могут даже усугублять аутоагрессию к железе.
При беременности
Правильная работа щитовидной железы во время беременности имеет большое значение как для здоровья женщины, так и для развития плода. Это особенно актуально в первом триместре, когда плод получает гормоны от матери. У беременных женщин, из-за увеличенной потребности в йоде и повышенной активности эстрогенов, часто наблюдаются нарушения в функционировании щитовидной железы, что может привести к увеличению ее размеров или образованию узлов. В некоторых случаях щитовидная железа может увеличиваться вдвое или возрастает количество узлов.
Увеличение размеров или количества узлов связано с возросшей потребностью в йоде, которая составляет 250 мкг в день вместо обычных 150 мкг. Поэтому всем беременным, независимо от состояния щитовидной железы, рекомендуется принимать йод в дозе не менее 150 мкг. Эта доза помогает предотвратить увеличение щитовидной железы и узлового зоба, а также избежать йододефицитных заболеваний у плода. Допустимо употребление 200 мкг/день йодида калия. Эффективность лечения узлового зоба оценивается каждые три месяца с помощью осмотра эндокринолога, УЗИ и определения уровня ТТГ, который является основным показателем функции щитовидной железы.
При наличии заболеваний щитовидной железы у беременной женщины увеличивается риск осложнений в ходе беременности. Особенно часто осложнения возникают при гипотиреозе, что может привести к угрозе прерывания беременности, гестозу и фетоплацентарной недостаточности. Хроническая фетоплацентарная недостаточность может вызывать гипоксию и задержку развития плода.
Все беременные должны как можно раньше пройти анализ на уровень ТТГ. Даже при небольшом повышении этого показателя назначается терапия препаратами левотироксина. Назначение этих препаратов обязательно для беременных даже с субклиническим гипотиреозом. Лечение L-тироксином рекомендуется при уровне ТТГ 2,5 мМЕд/л в I-II триместре и 2,5-3,0 мМЕд/л в III триместре. Целью является достижение уровня ТТГ в диапазоне 0,5-1,5 мМЕд/л.
Основной причиной тиреотоксикоза у беременных является диффузный токсический зоб. Беременность может наступить после лечения тиреотоксикоза или во время него. Беременность во время лечения тиреотоксикозом нежелательна, поэтому молодым женщинам с этим заболеванием рекомендуется использовать средства контрацепции.
Диета
Диета при зобе щитовидной железы
- Результативность: терапевтический эффект наблюдается уже через 21 день
- Продолжительность: на постоянной основе
- Цена товаров: 1700-1800 рублей в неделю
Диета при заболевании щитовидной железы
- Результативность: оздоровительный эффект проявляется через месяц
- Периодичность: на постоянной основе
- Цена продуктов: 1600-1700 рублей в неделю
Диета при гипотиреозе щитовидной железы
- Эффективность: лечебный эффект проявляется через 3 недели
- Сроки: на постоянной основе
- Стоимость продуктов: от 1480 до 1660 рублей в неделю
При эутиреоидном зобе щитовидной железы рацион должен включать следующие продукты:
- богатые йодом: морская рыба, морская капуста, хурма, грецкие орехи;
- содержащие незаменимую аминокислоту фенилаланин — любые белковые продукты животного происхождения;
- с высоким содержанием омега-3 жирных кислот: лосось, макрель, скумбрия, грецкие орехи, льняное масло, сардина;
- свежие фрукты, ягоды и овощи — источник витаминов и антиоксидантов;
- нежирное мясо;
- нежирные кисломолочные продукты;
- цельнозерновые крупы и хлеб из муки грубого помола.
При этом пациентам с гиперплазией железы следует избегать продуктов, содержащих струмогенные вещества, которые мешают превращению йодидов в органический йод и снижают синтез гормонов железой. К таким продуктам относятся соя, арахис, персик, редис, редька, фасоль, морковь, цветная капуста, репа, хрен, картофель и кукуруза. Также важно употреблять очищенную воду, свободную от хлора, тиомочевины, тиоурацила и дисульфидов, так как они также являются струмигенными веществами.
Профилактика
Профилактика заболеваний щитовидной железы включает в себя следующие меры:
- Регулярные осмотры у эндокринолога в ключевые моменты жизни — в подростковом возрасте, во время беременности и после 40 лет.
- Контроль за поступлением йода с пищей, что подразумевает корректировку как в случае его нехватки, так и при избытке.
- Исключение из рациона продуктов с искусственными добавками (красители, усилители вкуса, консерванты).
- Употребление чистой питьевой воды.
- Снижение веса при предрасположенности к избыточной массе тела.
- Ограничение воздействия ультрафиолетовых лучей в летний период.
- Увеличение стрессоустойчивости организма. Для этого важно нормализовать режим сна, вести активный образ жизни и периодически принимать витаминно-минеральные комплексы по рекомендации врача.
- Отказ от курения.
Многие люди, стремясь к профилактике, используют морскую соль в кулинарии, считая, что она содержит йод, однако это не так. Обычная соль дополнительно йодируется для обеспечения необходимого содержания йода. Тем не менее, даже такая соль не гарантирует достаточное поступление йода в пищу в регионах с его дефицитом. Всемирная организация здравоохранения рекомендует также употреблять йодированное молоко, растительное масло и хлеб.
Важно помнить, что йод усваивается из продуктов только при отсутствии у человека заболеваний желудочно-кишечного тракта или дисбиоза. Нормализация микрофлоры кишечника способствует улучшению состояния щитовидной железы за счет более эффективного усвоения йода. Для людей без заболеваний щитовидной железы, проживающих в эндемичных по зобу регионах, достаточно употребления йодированных продуктов, однако для лиц из группы повышенного риска по заболеваниям щитовидной железы рекомендуется ежедневное применение йодсодержащих препаратов.
Детям в возрасте от 1 до 2 лет необходима доза йода в 50 мкг в сутки, с 2 до 6 лет — 100 мкг в сутки, школьникам и взрослым — 150 мкг в сутки, а подросткам и беременным, относящимся к группе высокого риска, доза увеличивается до 200 мкг в сутки. Для профилактики можно использовать таблетки Йодомарин, которые содержат 100 или 200 мкг йодида калия.
Однако стоит помнить, что бесконтрольное употребление йода в повышенных дозах на фоне его дефицита может представлять риски для здоровья. Наиболее вероятные последствия — развитие йодиндуцированного тиреоидита, переход субклинического гипотиреоза в явную форму (особенно у пожилых людей), а также ухудшение состояния при аутоиммунном тиреоидите.
Последствия и осложнения
Наиболее серьезным последствием заболеваний щитовидной железы, связанных с нехваткой йода, является гипотиреоз. Его могут вызывать иные патологии щитовидной железы, такие как аутоиммунный тиреоидит, а также хирургические операции или лечение радиоактивным йодом. Применение L-тироксина (Эутирокса) в качестве заместительной терапии показывает хорошие результаты. Если гипотиреоз не лечить, это может стать фактором риска для развития ишемической болезни сердца у пожилых людей, а также привести к образованию перикардиального выпота. Однако самым серьезным осложнением является гипотиреоидная кома, представляющая опасность для жизни пациента. У пожилых людей, у которых гипотиреоз не был диагностирован, кома может развиться спонтанно.
К осложнениям, возникающим при длительном гипертиреозе, относятся:
- Тяжелая тиреотоксическая офтальмопатия — отек клетчатки за глазным яблоком приводит к быстро прогрессирующему экзофтальму и двойному зрению. Сдавление зрительного нерва может вызвать слепоту. Коррекция экзофтальма осуществляется с помощью облучения орбиты или хирургического вмешательства.
- Тахиаритмии и фибрилляция предсердий, в тяжелых случаях могут возникать желудочковые аритмии. У пожилых людей это может привести к сердечной недостаточности.
- Увеличенная резорбция костной ткани, что вызывает диффузный остеопороз, сопровождающийся болями в костях, патологическими переломами, деформацией позвоночника и образованием кифоза.
- Фобические расстройства и панические атаки.
- Снижение фертильности у женщин (способности к зачатию и вынашиванию ребенка).
Прогноз
Прогноз для диффузного эутиреоидного зоба в целом положительный, однако у подростков и взрослых существует риск возникновения узловых форм и аутоиммунного тиреоидита. Доброкачественный узловой зоб не сказывается на продолжительности жизни. Токсическая аденома щитовидной железы требует хирургического вмешательства.
Компенсированный гипотиреоз имеет хороший прогноз для здоровья и жизни пациента. Качество жизни таких людей, получающих заместительную терапию, практически не отличается от жизни здоровых людей. Заместительная терапия восстанавливает работоспособность и помогает предотвратить развитие осложнений. В случае вторичного гипотиреоза, при котором затрагивается гипоталамо-гипофизарная область, прогноз зависит от степени утраты функции гипофиза, так как у пациента могут также наблюдаться гипокортицизм (недостаточность надпочечников, проявляющаяся артериальной гипотонией, гипогликемией и нарушениями сердечного ритма) и гипогонадизм (снижение уровня половых гормонов у мужчин и женщин).
У детей с врожденным гипотиреозом, если диагностика и лечение запоздали, прогноз по восстановлению функций мозга оказывается неблагоприятным — возникают необратимые нарушения в умственном развитии и интеллекте.
Список источников
- Лушников Е.Ф. О заболеваниях щитовидной железы // Эндокринология, 2002, №4, с. 3-5.
- Герасимов Г. А., Фадеев В. В., Свириденко Н. Ю., Мельниченко Г. А., Дедов И. И. Заболевания, связанные с дефицитом йода в России. Москва, 2002.
- Аметов А. С., Рустембекова С. А., Тлиашинова А. М. Дисбаланс микроэлементов при заболеваниях щитовидной железы. Русский медицинский журнал, 2008, 16 (16), с. 1078–1082.
- Дедов И. И., Трошина Е. А., Юшков П. Ю., Александрова Г. Ф., Бухман А. И., Игнатков В. Я. Методы диагностики заболеваний щитовидной железы. Москва: Издательский дом Видар, 2001.
- Велданова М. В. Дефицит йода у человека / М. В. Велданова // Микроэлементы в медицине, 2001, №2, с. 6-10.
Психоэмоциональное состояние пациентов
Гиперплазия щитовидной железы, как правило, сопровождается изменениями в психоэмоциональном состоянии пациентов. Эти изменения могут быть вызваны как физическими симптомами заболевания, так и психологическими факторами, связанными с восприятием своего здоровья.
Пациенты с гиперплазией щитовидной железы часто испытывают такие симптомы, как усталость, раздражительность, тревожность и депрессивные состояния. Эти проявления могут быть связаны с нарушением гормонального фона, так как щитовидная железа играет ключевую роль в регуляции обмена веществ и общего состояния организма. Изменения уровня тиреоидных гормонов могут влиять на настроение и общее психоэмоциональное состояние, что приводит к повышенной утомляемости и снижению жизненного тонуса.
Кроме того, пациенты могут испытывать страх и беспокойство по поводу своего состояния, особенно если они не полностью понимают природу заболевания или его последствия. Это может привести к социальной изоляции, снижению качества жизни и ухудшению межличностных отношений. Важно отметить, что психоэмоциональные проблемы могут усугубляться, если пациент сталкивается с недостатком информации о своем заболевании или не получает должной поддержки от медицинских работников и близких.
В некоторых случаях гиперплазия щитовидной железы может быть связана с аутоиммунными заболеваниями, такими как болезнь Грейвса или Хашимото, что также может оказывать влияние на психоэмоциональное состояние. Пациенты могут испытывать дополнительные стрессы, связанные с необходимостью постоянного контроля за состоянием здоровья и возможными изменениями в лечении.
Для улучшения психоэмоционального состояния пациентов с гиперплазией щитовидной железы важно обеспечить комплексный подход к лечению, который включает не только медикаментозную терапию, но и психологическую поддержку. Психотерапия, группы поддержки и образовательные программы могут помочь пациентам справиться с тревожностью и депрессией, а также повысить уровень осведомленности о своем заболевании.
Таким образом, психоэмоциональное состояние пациентов с гиперплазией щитовидной железы требует внимательного подхода и комплексного лечения, что может значительно улучшить качество жизни и общее самочувствие.
Вопрос-ответ
Что нельзя есть при гиперплазии щитовидной железы?
Сахар и сахаросодержащие продукты, любые виды соли, чай, кофе, какао, лимонады, соки, жареные продукты (можно тушеные и запеченные).
Как лечат гиперплазию щитовидной железы?
Лечение гиперплазии, вызванной гипертиреозом, требует назначения тиреостатиков. Эти препараты блокируют синтез гормонов железой и назначаются при токсическом зобе, аутоиммунном тиреотоксикозе. В случае недостаточной эффективности тиреостатиков схема терапии дополняется радиоактивным йодом.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям щитовидной железы. Это поможет выявить гиперплазию на ранних стадиях и начать лечение вовремя.
СОВЕТ №2
Обратите внимание на свое питание. Увеличьте потребление продуктов, богатых йодом, таких как морская капуста, рыба и молочные продукты, так как йод необходим для нормальной работы щитовидной железы.
СОВЕТ №3
Управляйте уровнем стресса с помощью медитации, йоги или других методов релаксации. Хронический стресс может негативно влиять на здоровье щитовидной железы и усугублять симптомы гиперплазии.
СОВЕТ №4
Обсуждайте с врачом любые изменения в вашем состоянии здоровья, такие как увеличение щитовидной железы или изменения в весе. Это поможет врачу скорректировать лечение и выбрать наиболее подходящие методы управления гиперплазией.