Гастрошизис плода — серьезный врожденный порок, представляющий собой дефект передней брюшной стенки, из-за которого внутренние органы выходят за пределы брюшной полости. Эта аномалия возникает на ранних стадиях внутриутробного развития и требует внимательного подхода медицинских специалистов и родителей. В статье рассмотрим причины и механизмы формирования гастрошизиса, а также современные методы диагностики и лечения, что поможет повысить осведомленность о патологии и улучшить исходы для новорожденных.
Общие сведения
Гастрошизис у плода — это врожденный дефект, который проявляется в виде нарушения целостности передней брюшной стенки, что приводит к выходу внутренних органов через поврежденный или отсутствующий участок этой стенки во время внутриутробного развития. Этот порок является серьезным и сложным для коррекции. Впервые гастрошизис был описан в 1557 году. Уровень заболеваемости колеблется от 0,5 до 4,5 случаев на 10 000 новорожденных, и в настоящее время наблюдается тенденция к увеличению числа случаев.
Данная патология встречается несколько чаще у мальчиков, соотношение составляет 1:1,6. В большинстве случаев (90–95%) гастрошизис диагностируется в перинатальный период. Уровень смертности варьируется: в странах Евросоюза и США он составляет от 4 до 17%, в то время как в африканских странах этот показатель достигает 52–90%. Почти в 10% случаев наблюдается мертворождаемость, преимущественно в третьем триместре беременности. Современные методы ультразвукового исследования позволяют выявить гастрошизис уже на 13–14 неделе беременности. Новорожденные с этой патологией требуют экстренной медицинской помощи в первые часы или дни после рождения. Однако, несмотря на высокий уровень хирургического вмешательства для таких пациентов, после операции существует значительный риск возникновения различных осложнений.
Врачи отмечают, что гастрошизис, врожденный дефект, при котором органы брюшной полости развиваются вне тела, требует комплексного подхода к лечению. Специалисты подчеркивают важность ранней диагностики, которая позволяет своевременно подготовить пациента к операции. Хирурги акцентируют внимание на том, что успешность вмешательства во многом зависит от состояния новорожденного и наличия сопутствующих заболеваний. Педиатры добавляют, что послеоперационный уход и реабилитация играют ключевую роль в восстановлении здоровья ребенка. Врачи также подчеркивают необходимость междисциплинарного взаимодействия, чтобы обеспечить максимальную поддержку как пациенту, так и его семье в процессе лечения и адаптации.
https://youtube.com/watch?v=dgmZHI9OfcA
Патогенез
Патогенез гастрошизиса до сих пор не имеет окончательного объяснения. Существует несколько теорий, однако единого понимания механизмов его развития не достигнуто. Предполагается, что гастрошизис формируется в ранние сроки эмбриогенеза, вероятно, между 5 и 8 неделями беременности, а условия для его возникновения (нарушение дифференцировки мезенхимы) могут закладываться уже на третьей неделе. Замыкание тела эмбриона происходит за счет соединения цефальной и каудальной мезенхимальных складок, а также двух латеральных складок, каждая из которых состоит из двух листков – спланхнотома и соматотомы. Из цефальной складки формируется грудная клетка и эпигастральная часть передней брюшной стенки, в то время как каудальная складка отвечает за гипогастральный отдел, а боковые поверхности брюшной стенки образуются из листков латеральных складок. Нарушение процесса замыкания этих складок, по мнению ряда исследователей, приводит к образованию дефектов брюшной стенки.
Наиболее обоснованной считается теория сосудистого генеза, также известная как теория внутриутробной сосудистой катастрофы. Авторы этой теории утверждают, что развитие гастрошизиса связано с повреждением одной из пупочных вен или ветви омфаломезентериальной артерии (например, аплазия, тромбоз или преждевременная инволюция). У человека имеется две пупочные вены (левая и правая). Инволюция правой вены происходит на 28-32 день беременности, и если она происходит преждевременно, это может привести к ишемии и эктодермальному дефекту.
Кроме того, при нарушении формирования омфаломезентериальных артерий, особенно их дистального сегмента, может развиваться инфаркт или некроз параумбиликальной области справа, что приводит к образованию характерного для гастрошизиса параумбиликального дефекта и пролабированию кишечника через него с заживлением тканей по краям дефекта к моменту рождения. Проксимальное прерывание омфаломезентериальной артерии (верхней мезентериальной артерии) может вызвать дефект брюшной стенки и ухудшение кровоснабжения кишечных петель.
Фиброзное покрытие, которое образуется вокруг кишечника у ребенка с гастрошизисом, представляет собой воспалительное образование с отложением коллагена, создающее защитный слой от воздействия мочи и амниотической жидкости после 30 недели беременности. Гистохимические исследования стенки кишечника показали значительное снижение специфического фермента — аденозинтрифосфатазы в гладких мышечных волокнах, а также снижение митотической активности субмукозных фибробластов и количества фермента ацетилхолинэстеразы в нервных ганглиях, который участвует в синтезе ацетилхолина. Также была подтверждена потеря жизненно важных ферментов, необходимых для передачи моторного нервного импульса. Эти изменения способствуют возникновению мальабсорбции и гипоперистальтики. Таким образом, образование фиброзного покрытия кишечных петель связано с изменениями в составе амниотической жидкости.
| Аспект | Описание | Важность |
|---|---|---|
| Определение | Врожденный дефект брюшной стенки, при котором кишечник и другие органы выходят наружу через отверстие рядом с пупком. | Крайне важен для понимания патологии. |
| Причины | Точные причины неизвестны, но предполагаются генетические факторы, воздействие тератогенов, сосудистые нарушения. | Помогает в профилактике и консультировании. |
| Диагностика | Пренатальная (УЗИ) и постнатальная (визуальный осмотр). | Ранняя диагностика улучшает прогноз. |
| Лечение | Хирургическое вмешательство (закрытие дефекта), часто поэтапное. | Единственный эффективный метод лечения. |
| Осложнения | Инфекции, некроз кишечника, синдром короткой кишки, проблемы с питанием. | Требует тщательного мониторинга и интенсивной терапии. |
| Прогноз | Зависит от степени поражения, наличия сопутствующих аномалий и своевременности лечения. В целом, при адекватном лечении, прогноз благоприятный. | Важен для информирования родителей и планирования дальнейшего ухода. |
| Уход после операции | Интенсивная терапия, парентеральное питание, профилактика инфекций, постепенное введение энтерального питания. | Обеспечивает успешное восстановление и минимизирует осложнения. |
| Психологическая поддержка | Для родителей, столкнувшихся с диагнозом и длительным лечением ребенка. | Помогает справиться со стрессом и принять ситуацию. |
Классификация
Существует несколько форм патологии:
- Простая форма (15 %) — характеризуется изолированным пороком, проявляющимся в виде висцероабдоминальной диспропорции. В данном случае наблюдается увеличенный объём внутренних органов по сравнению с объёмом брюшной полости, при этом отсутствует диспропорция, при которой объёмы внутренних органов и брюшной полости находятся в соответствии.
- Осложнённая форма — в этой ситуации гастрошизис сочетается с другими аномалиями развития.
Гастрошизис — это редкое, но серьезное заболевание, при котором органы брюшной полости развиваются вне тела новорожденного. Мнения людей о гастрошизисе варьируются от тревоги до надежды. Многие родители, столкнувшись с этой проблемой, делятся своими переживаниями в социальных сетях, создавая сообщества поддержки. Они рассказывают о сложностях, с которыми сталкиваются в первые дни жизни ребенка, о необходимости хирургического вмешательства и длительной реабилитации. Однако среди этих историй также звучат и позитивные ноты: многие дети с гастрошизисом успешно проходят лечение и ведут полноценную жизнь. Врачи и специалисты подчеркивают важность ранней диагностики и комплексного подхода к лечению, что дает надежду на благоприятный исход. Обсуждения на форумах и в блогах помогают родителям не чувствовать себя одинокими в этой непростой ситуации, создавая атмосферу взаимопомощи и понимания.
https://youtube.com/watch?v=2_DTsGuM_SA
Причины
Гастрошизис возникает в результате нарушения нормального развития на ранних стадиях беременности. Это связано с тем, что кишечник выпячивается в амниотическую полость через вентральное латеральное отверстие, что происходит из-за аномалий в развитии париетальной брюшины или нарушений кровообращения в правой пупочной вене или омфаломезентериальных артериях. В результате этих процессов происходит разрушение эмбриональных структур, которые участвуют в формировании передней стенки живота. Причины таких нарушений до сих пор остаются неясными. Однако существуют некоторые факторы, которые могут способствовать их возникновению:
- Возраст матери (до 25 лет), при котором риск развития данной патологии возрастает в 5–8 раз.
- Употребление алкогольных напитков, наркотиков, курение и прием медикаментов на ранних сроках беременности.
- Неправильное питание, характеризующееся недостаточным содержанием необходимых питательных веществ в рационе.
Симптомы
Симптоматика гастрошизиса во многом зависит от типа заболевания. На практике наиболее часто встречается простая форма, частота которой колеблется от 60 до 95%. Эта форма характеризуется в основном изолированным пороком развития, который проявляется в виде дефекта передней стенки живота. Размеры этого дефекта могут варьироваться от 2 до 5 см и через него выпадают петли кишечника. Чаще всего наружу выходят петли тонкой или толстой кишки, реже — желудок. В редких случаях у девочек могут выпадать матка и придатки, а также дно мочевого пузыря. У мальчиков, если яички уже опустились в мошонку, они также могут оказаться снаружи. Печень при гастрошизисе выходит наружу крайне редко, как правило, она правильно сформирована и располагается в брюшной полости.
Наиболее характерное расположение дефекта — справа от пупка. Видимые петли кишечника выглядят вздутыми и отечными, покрытыми фибрином, который образуется в процессе свертывания крови, и часто спаяны между собой. В случае осложненного течения заболевания часто наблюдается сочетание с другими пороками развития, такими как заворот средней кишки, дивертикул Микеля, некроз, стеноз, перфорация различных отделов кишечника и другие. Осложненные формы могут сопровождаться сепсисом и высоким риском резистентности к лечению, что может привести к летальному исходу для ребенка.
Независимо от типа гастрошизиса может наблюдаться несоответствие между размерами сформированных внутренних органов и объемом брюшной полости, что называется висцеро-абдоминальной диспропорцией. В связи с этим выделяют три степени выраженности гастрошизиса: слабо выраженную, умеренную и сильно выраженную.
https://youtube.com/watch?v=Ik1_BWqkBmQ
Анализы и диагностика
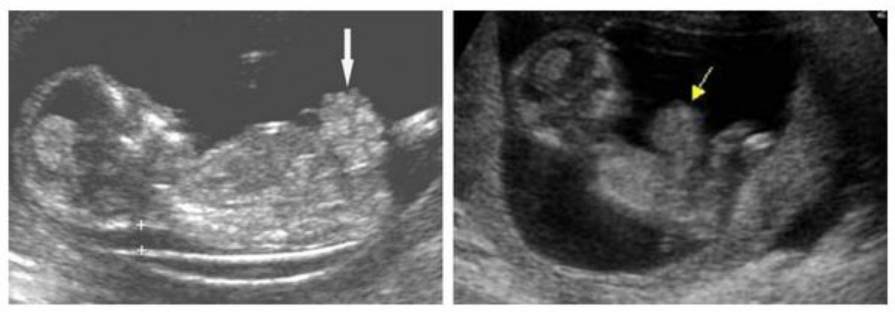
В настоящее время в диагностике гастрошизиса ключевую роль играют методы пренатальной диагностики, в частности ультразвуковое исследование плода. Это позволяет выявить патологию уже на 10-13 неделе беременности. Окончательный диагноз гастрошизиса устанавливается на 13-14 неделях, что связано с возможностью самостоятельного вправления выпавшего кишечника и полного заживления дефекта к 12 неделе гестации. При проведении УЗИ можно обнаружить анэхогенные тонкостенные округлые структуры трубчатой формы, находящиеся за пределами брюшной полости и не имеющие оболочек. К сопутствующим признакам относятся маловодие/ многоводие, а также признаки внутриутробной задержки развития плода.
После подтверждения диагноза осуществляется регулярный мониторинг состояния плода с помощью УЗИ, которое проводится каждые 14 дней. После рождения диагноз «гастрошизис» устанавливается неонатологом или акушером на основании визуального осмотра, в ходе которого определяется наличие дефекта на передней брюшной стенке и эвентрация кишечника. При необходимости для диагностики сопутствующих заболеваний могут быть назначены УЗИ органов брюшной полости/забрюшинного пространства, ЭхоКГ, рентгенография органов грудной клетки, а также нейросонография.
Лечение
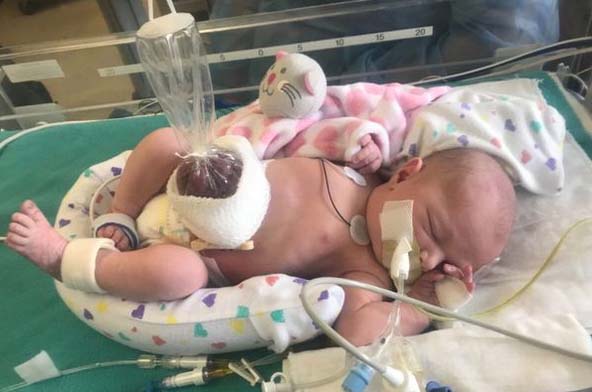
Лечение гастрошизиса основывается на хирургической пластике. При диагностировании гастрошизиса во время беременности рекомендуется проводить роды досрочно, чтобы минимизировать риск повреждения органов, которые находятся снаружи. Чем дольше эвентрированные органы остаются в околоплодной жидкости, тем сильнее повреждаются желудок и кишечник из-за химического перитонита. Если нет показаний для кесарева сечения, родоразрешение следует осуществлять естественным путем. После рождения необходимо обернуть кишечник стерильной салфеткой и установить назогастральный зонд для декомпрессии. При необходимости назначается инфузионная терапия.
На догоспитальном этапе после рождения главной задачей является предотвращение переохлаждения ребенка, так как у выпавших органов большая поверхность для теплоотдачи. Поэтому сразу после рождения их следует накрыть ватно-марлевой повязкой или поместить в стерильный пластиковый пакет перед наложением повязки, смоченной раствором фурацилина. Затем органы фиксируют бинтом, чтобы минимизировать их подвижность и перегибы.
Ребенка помещают в кувез с температурой 37°C, рекомендуется укладывать его на правый бок, чтобы избежать перегиба брыжейки кишечника и снизить риск нарушения кровоснабжения. Важно учитывать степень тяжести состояния детей с гастрошизисом, а также их преморбидный фон, включая недоношенность, сопутствующие пороки и персистирующие внутриутробные инфекции.
Предоперационная подготовка является обязательной и включает в себя несколько ключевых задач:
Эффективность подготовки определяется повышением температуры тела и стабилизацией гемодинамики.
Основным этапом лечения гастрошизиса является проведение пластической операции. Время операции может варьироваться от 3 до 72 часов. Операцию желательно проводить как можно раньше, так как задержка увеличивает риск летального исхода. Однако первичная срочная пластика, которая включает немедленное возвращение выпавших органов в брюшную полость с коррекцией дефекта собственными тканями, часто приводит к осложнениям, таким как повышение внутрибрюшного давления, дыхательная, почечная и сердечная недостаточность, компрессия нижней полой вены, ишемия, тромбоз, перфорация или некроз кишечника. Это связано с несоответствием объема брюшной полости и выпавших органов.
Поэтому в большинстве случаев предпочтительнее отсроченная пластика с временным синтетическим покрытием. Суть метода заключается в постепенном возвращении кишечника в брюшную полость с репозицией органов. Для формирования экстраабдоминального мешка могут использоваться биологические оболочки (ткани пуповины, ксеноперикард, твердая мозговая оболочка) и синтетические имплантаты (лавсан, силастиковое покрытие, полипропилен, поливинилхлорид). Также разработаны специальные готовые силастиковые мешки с эластическим кольцом, которые служат временной полостью для кишечника.
В послеоперационный период детям обычно проводят ИВЛ в течение 4–7 дней. Для коррекции волемических нарушений назначаются свежезамороженная плазма и кристаллоидные растворы, объем которых рассчитывается индивидуально в зависимости от состояния гемодинамики и потерь. Для коррекции гипопротеинемии показано переливание раствора Альбумина.
Важно уделять внимание профилактике острого сепсиса, так как его развитие влияет на тяжесть состояния ребенка. Поэтому особое значение имеет антибактериальная терапия, в которой используются антибиотики глубокого резерва (Ципрофлоксацин, Имипенем) в качестве монотерапии или в комбинации с аминогликозидами (Тиенам с Амикацином), что позволяет быстрее достичь бактерицидного эффекта и снизить инфекционный токсикоз и осложнения со стороны ЖКТ.
Не менее важным аспектом противосептического лечения является иммунокорригирующая терапия, которая помогает быстро вывести ребенка из состояния острого сепсиса. В качестве заместительной терапии назначаются иммуноглобулины (Интраглобин, Пентаглобин) сразу после операции, а позже — Имунофан внутримышечно, Арбидол перорально, Виферон в свечах.
Как правило, перистальтика кишечника восстанавливается на 4–5 сутки, одновременно с уменьшением перитонита: исчезает отек, увеличивается длина кишечника, восстанавливается его сократительная способность.
При этом важно механически удалять содержимое кишечника с помощью высоких очистительных клизм (2–3 раза в день) и промывания желудка и тонкого кишечника растворами с ацетилцистеином или ферментами. Со второго дня после операции через интраоперационно установленный зонд в тощую кишку вводят капельное введение раствора глюкозы, а затем для стимуляции перистальтики кишечника применяют касторовое масло и сернокислую магнезию. Параллельно назначают медикаментозную стимуляцию (Прозерин, Церукал, Убретид) и паравертебральный массаж.
После начала энтерального питания назначаются ферментативные препараты (Креон, Фестал, Мезим форте, Панкреатин). Особое внимание уделяется профилактике дисбактериоза. Для этого ребенку назначают препараты, такие как Примадофилус, Бифидумбактерин, Аципол в среднетерапевтических дозах.
Лекарства
Альбумин, Викасол, Ципрофлоксацин, Меронем, Прозерин, Бифидумбактерин, Креон, Фестал, Церукал, Арбидол, Виферон, Имунофан.
Процедуры и операции
Для восстановления кишечного пассажа применяются местные повязки с раствором Димексида на передней брюшной стенке, а также физиотерапевтические процедуры (МЛИ).
Хирургическое вмешательство осуществляется поэтапно:
- Если наблюдается значительное несоответствие объёма брюшной полости и объёма выпавших органов, сначала выполняется силопластика. Этот процесс включает в себя подшивание силиконового мешка к фасции дефекта брюшной стенки, который затем подвешивается вверх, создавая временное пространство для выпавших органов.
- На следующем этапе в течение нескольких дней проводится промывание желудка и стимуляция перистальтики кишечника, что способствует максимально полному опорожнению кишечника.
- Завершающим этапом является пластика передней брюшной стенки. В случаях выраженных изменений в стенках кишечника на фоне химического перитонита устанавливается колостома, которая будет закрыта в дальнейшем.
Диета
При наличии гиповолемии и невозможности проводить энтеральное кормление у ребенка в течение 2–4 суток после операции осуществляется инфузионная терапия. В этот период также вводятся элементы парентерального питания, включая растворы аминокислот ( альвезин, вамин, аминостерил, нефрамин) и жировые эмульсии ( интралипид, липофундин и другие). Учитывая, что дети с гастрошизисом часто страдают от внутриутробной гипотрофии, рекомендуется в первые 14–21 день жизни использовать расщепленные смеси ( альфаре, прогестимил) или специальные формулы для недоношенных детей ( энфалак, альпрем, пептиюниор). Постепенно объем кормления следует увеличивать до возрастной нормы, что способствует стабильному набору массы тела у ребенка.
Профилактика
Специфические меры профилактики гастрошизиса пока не разработаны. Однако существуют неспецифические рекомендации, направленные на снижение вероятности возникновения этого заболевания, которые включают в себя:
- Правильное планирование беременности (лечение хронических инфекций до зачатия).
- Ведение здорового образа жизни (отказ от курения, включая пассивное, употребления алкогольных напитков и наркотиков).
- Регулярное медицинское обследование беременной (включая ультразвуковое исследование).
- Сбалансированное питание для будущей матери.
- Исключение воздействия на организм беременной опасных веществ (таких как пестициды и соли тяжёлых металлов).
Если у плода диагностируется данная патология на сроке до 22 недель беременности, мать имеет возможность принять решение о прерывании беременности.
Последствия и осложнения
Осложнения данного заболевания наблюдаются в 10–30% случаев. К наиболее распространенным из них относятся атрезия кишечника, крипторхизм и дивертикул Меккеля. В редких случаях может произойти внутриутробная смерть, которая фиксируется в III триместре беременности. Основной причиной гибели плода при этой патологии является сдавление пуповины кишечником, что приводит к нарушению кровообращения между плодом и плацентой, а также к завороту кишки. Гастрошизис требует хирургического вмешательства, однако после операции существует риск возникновения следующих осложнений:
- Кишечная непроходимость из-за образования спаек. У детей после операции может наблюдаться угнетение перистальтики кишечника, что проявляется рвотой и задержкой стула. При благоприятном исходе, на фоне лечения, перистальтика восстанавливается примерно на 12-й день. Если нормальный проход пищи не восстанавливается, назначается рентген с контрастом. В случае, если контраст накапливается в одной из частей кишечника, требуется повторная операция.
- Нарушение трофики кишечника, вызванное повышением давления в брюшной полости.
- Развитие вторичной инфекции.
- Тромбоз сосудов брыжейки. После пластики передней брюшной стенки может увеличиться давление в брюшной полости, что приводит к сдавлению нижней полой вены. Это, в свою очередь, вызывает отеки конечностей и застой в венах брыжейки. У ребенка может нарастать интоксикация, наблюдается вздутие живота и прекращение выделения мочи. В таких случаях проводится повторная операция с удалением некротизированных участков кишечника.
- Развитие сепсиса.
- Некротический энтероколит. Это осложнение возникает у 17% детей, перенесших операцию по поводу гастрошизиса. Оно является самым тяжелым послеоперационным осложнением, и его признаки могут проявиться на седьмые сутки, даже если проходимость кишечника восстанавливается. У ребенка усиливается интоксикация, наблюдается вздутие живота, а в кале может появиться кровь. Назначаются антибиотики, проводятся УЗИ и рентген кишечника. Если перфорация кишечника отсутствует, продолжается консервативное лечение с изменением антибиотиков. Наличие газа и жидкости в брюшной полости служит показанием для повторной операции.
- Отдаленные последствия могут включать дисфункцию желудочно-кишечного тракта, связанную с нарушениями моторики желудка и кишечника. Также возможно развитие заболеваний печени, таких как холестаз и закупорка желчевыводящих путей.
Прогноз
Гастрошизис — это порок развития, который можно успешно исправить, что обеспечивает благоприятный прогноз: около 90% новорожденных выживают при условии, что операция будет проведена незамедлительно после рождения. Роды должны проходить в перинатальном центре, где имеется возможность оказания экстренной хирургической помощи. Правильно выполненная операция способствует полному выздоровлению. Дети, перенесшие операцию, обычно развиваются нормально и не отстают от своих сверстников как в физическом, так и в психическом плане, не имея ограничений в спортивной активности. Лишь некоторые дети в возрасте до 1,5–2 лет могут демонстрировать небольшие задержки в развитии, однако это легко корректируется. После хирургического вмешательства новорожденные получают антибактериальную терапию, что делает восстановление нормальной микрофлоры и функции кишечника особенно важным. В течение длительного времени детям назначаются ферменты и биопрепараты, дозы которых постепенно уменьшаются к 4–6 месяцам.
Наиболее серьезным исходом может стать смерть новорожденного: если оперативное вмешательство откладывается, риск летального исхода возрастает. Поэтому крайне важно проводить операцию в оптимальные сроки, учитывая тяжесть порока и состояние ребенка. Родителям предоставляется возможность принять решение о прерывании беременности до 20–22 недель.
Список источников
- Караваева С. А., Котин А. Н., Леваднев Ю. В. Гастрошизис и омфалоцеле: Учебное пособие. — Санкт-Петербург: СЗГМУ им. И.И. Мечникова, 2015. — 45 с.
- Козлов Ю. А., Новожилов К. А., Ковальков А. А., Распутин А. А., Барадиева Г. П., Кузнецова Н. Н. Врожденные дефекты брюшной стенки // Хирургия. Журнал им. Н. И. Пирогова. 2016; 5: 74–81.
- Деменюк Ю. А. Ранняя ультразвуковая диагностика гастрошизиса на 11–12 неделях беременности при трансабдоминальном сканировании // Ультразвук и функциональная диагностика. 2004. № 4. С. 98–101.
- Гусева О. И., Шапова Ю. А., Платонова О. А. и соавт. Проблемы пренатального консультирования при гастрошизисе: клинические наблюдения и обзор литературы // Ультразвуковая диагностика в акушерстве, гинекологии и педиатрии. 2000. № 1. С. 30–36.
- Плохих Д. А. Клиническое исследование нового метода хирургического лечения гастрошизиса / Д. А. Плохих, С. М. Гордеев // Сибирский медицинский журнал. – 2006. – № 4, Т. 21. – С. 34–38.
Психологические аспекты и поддержка пациентов
Гастрошизис, как и многие другие врожденные аномалии, может оказывать значительное влияние не только на физическое здоровье пациента, но и на его психологическое состояние. Психологические аспекты гастрошизиса включают в себя как влияние на самих пациентов, так и на их семьи. Важно понимать, что диагностика и лечение гастрошизиса могут быть источником стресса и тревоги, как для новорожденных, так и для их родителей.
Для новорожденных с гастрошизисом, особенно в первые дни и недели жизни, может быть сложно адаптироваться к условиям интенсивной терапии. Дети могут испытывать дискомфорт из-за хирургических вмешательств, постоянного наблюдения и медицинских процедур. Это может привести к повышенному уровню стресса, который, в свою очередь, может повлиять на их развитие и эмоциональное состояние в будущем.
Семьи, в свою очередь, сталкиваются с множеством эмоциональных вызовов. Родители могут испытывать чувство вины, тревогу и страх за здоровье своего ребенка. Они могут также столкнуться с трудностями в общении с медицинским персоналом, что может усугубить их стресс. Важно, чтобы медицинские работники предоставляли родителям полную информацию о состоянии ребенка, а также о процессе лечения и реабилитации. Это может помочь снизить уровень тревоги и повысить уверенность родителей в том, что они принимают правильные решения.
Поддержка со стороны медицинского персонала, психологов и социальных работников играет ключевую роль в процессе адаптации как для пациентов, так и для их семей. Психологическая поддержка может включать в себя индивидуальные консультации, групповые занятия и образовательные программы, которые помогают родителям понять, как справляться с эмоциональными трудностями и как поддерживать своего ребенка в процессе лечения.
Кроме того, важно, чтобы семьи имели доступ к ресурсам и сообществам, где они могут обмениваться опытом и получать поддержку от других родителей, столкнувшихся с аналогичными проблемами. Это может помочь создать чувство общности и снизить чувство изоляции, которое часто испытывают семьи, имеющие детей с врожденными аномалиями.
В заключение, гастрошизис требует комплексного подхода к лечению, который включает не только медицинские вмешательства, но и внимание к психологическим аспектам. Поддержка пациентов и их семей является важной частью процесса реабилитации и может значительно улучшить качество жизни как детей, так и их родителей.
Вопрос-ответ
Что такое гастрошизис у новорожденных?
Гастрошизис – врождённый порок развития, встречающийся с частотой 1:5000 новорождённых. Он характеризуется наличием дефекта брюшной стенки (в подавляющем большинстве случаев справа от пупка) и внутриутробной эвентрацией кишечника (не покрытого грыжевыми оболочками).
На каком сроке виден гастрошизис?
Симптомы гастрошизиса. Гастрошизис формируется между 5 и 8 неделями эмбрионального развития. При неполном слиянии боковых складок по срединной линии живота в образовавшееся дефектное отверстие выступают органы брюшной полости.
Что такое гастрошизис?
Порок развития передней брюшной стенки, при котором через околопупочный дефект мягких тканей эвентрируют органы брюшной полости. Пупочное кольцо и пуповина расположены типично и правильно сформированы. Диагноз устанавливают при первичном осмотре новорожденного.
Чем отличается гастрошизис от омфалоцеле?
При гастрошизисе, в отличие от омфалоцеле, нет пленочного покрытия над кишечником, заметно отечным и эритематозным, часто заключенным в фибриновую пленку. Эти симптомы указывают на длительное воспаление из-за непосредственного контакта кишечника с амниотической жидкостью (т. е. химический перитонит).
Советы
СОВЕТ №1
Обязательно проконсультируйтесь с врачом, если у вас есть подозрения на гастрошизис у новорожденного. Ранняя диагностика и лечение могут значительно улучшить прогноз и качество жизни ребенка.
СОВЕТ №2
Если вы ожидаете ребенка и у вас в семье есть случаи гастрошизиса, обсудите это с вашим акушером. Генетическое консультирование может помочь оценить риски и подготовиться к возможным осложнениям.
СОВЕТ №3
Поддерживайте здоровый образ жизни во время беременности: правильно питайтесь, избегайте вредных привычек и регулярно проходите медицинские осмотры. Это может снизить риск развития различных аномалий, включая гастрошизис.
СОВЕТ №4
Если ваш ребенок был диагностирован с гастрошизисом, ищите поддержку в группах для родителей с подобными ситуациями. Общение с другими родителями может помочь вам справиться с эмоциональными трудностями и получить полезные советы по уходу за ребенком.