Эктопия шейки матки, или эндоцервикоз, — это распространенное состояние, при котором цилиндрический эпителий из цервикального канала перемещается во влагалищную зону. Хотя оно доброкачественное, требует внимательного изучения, так как может вызывать симптомы и осложнения. В статье рассмотрим причины, симптомы и методы лечения эктопии шейки матки, что поможет читателям лучше понять это состояние и принимать обоснованные решения о здоровье.
Общие сведения
Распространенность патологий шейки матки остается на высоком уровне, и не наблюдается тенденции к снижению. Проблема заключается в том, что такие состояния встречаются у 15-20% женщин репродуктивного возраста. Это могут быть как доброкачественные, так и предраковые процессы, своевременное выявление и лечение которых способны предотвратить развитие рака шейки матки. К доброкачественным заболеваниям относятся истинная эрозия, эктропион, простая лейкоплакия, полип, эктопия (или псевдоэрозия), о которой мы поговорим подробнее.
Что такое эктопия или эндоцервикоз шейки матки? Эктопия обозначает ненормальное смешение тканей или органов. Например, эктопия сердца — это его аномальное расположение вне грудной клетки, как в шее или брюшной полости. Эктопия яичка — это ситуация, когда яичко не опускается в мошонку, а располагается под кожей лобка или в области промежности.
В нашем случае речь идет о перемещении цилиндрического эпителия из цервикального канала во влагалищную область. Это ненормальное и нетипичное расположение цилиндрического эпителия. В структуре доброкачественных заболеваний эктопия составляет 90-95%.
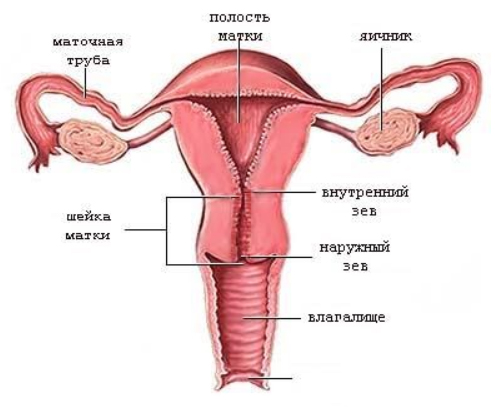
Давайте кратко рассмотрим анатомию шейки матки. Она является продолжением тела матки и соединяет полость матки с влагалищем. Часть шейки, расположенная над влагалищем, называется влагалищной частью или экзоцервиксом. Внутри шейки проходит цервикальный канал длиной всего 4 см, который открывается в матку, образуя внутренний зев, и во влагалище, формируя наружный зев.
Слизистая оболочка цервикального канала выстлана цилиндрическим эпителием, тогда как влагалище и влагалищная часть шейки матки покрыты многослойным плоским эпителием. Благодаря своей многослойной структуре он выполняет защитную функцию, а гликоген верхних слоев эпителия создает иммунный барьер. Наружный зев — это место соединения двух типов эпителия. Положение этого соединения изменяется в зависимости от возраста и гормонального фона: у женщин детородного возраста оно находится в наружном зеве, у молодых девушек — во влагалищной части шейки, а у пожилых женщин — внутри канала. Во время беременности это соединение перемещается в вагинальную часть шейки, что считается нормой для данного периода, формируя физиологическую эктопию на фоне гиперэстрогении.
Большинство специалистов считают, что цервикальная эктопия шейки матки не является заболеванием, а представляет собой нормальное физиологическое состояние, поэтому код для эктопии шейки матки по МКБ-10 не присвоен. При этом нормальными считаются неосложненные формы эктопии. У подростков и молодых женщин цервикальная эктопия рассматривается как физиологическое состояние, связанное с относительной гиперэстрогенией и протекающее без симптомов.
Эктопия цилиндрического эпителия наблюдается у половины женщин репродуктивного возраста, однако если она сопровождается воспалительными заболеваниями ( цервицит, вагинит) и нарушениями менструального цикла, женщине необходимо пройти дополнительное обследование ( кольпоскопия, цитологическое исследование мазков). Это связано с тем, что эктопированный цилиндрический эпителий может постепенно заменяться многослойным плоским, но в процессе этого возможно развитие дисплазии клеток (изменение их формы и структуры), что является предраковым состоянием. В этом и заключается опасность эктопии для некоторых женщин.
Врачи отмечают, что эктопия шейки матки, или эндоцервикоз, является распространённым состоянием, которое часто встречается у женщин репродуктивного возраста. Это заболевание характеризуется тем, что клетки слизистой оболочки шейки матки проникают в её наружный слой, что может вызывать различные симптомы, включая дискомфорт и аномальные выделения. Специалисты подчеркивают, что в большинстве случаев эктопия не требует лечения, так как она не является предраковым состоянием. Однако важно проводить регулярные гинекологические осмотры, чтобы исключить другие патологии. Врачи рекомендуют обратить внимание на изменения в менструальном цикле и любые необычные симптомы, так как ранняя диагностика может предотвратить развитие более серьёзных заболеваний. В целом, при правильном подходе и внимании к своему здоровью, женщины могут успешно управлять этим состоянием.
https://youtube.com/watch?v=TjChrkW65Bc
Патогенез
Во время внутриутробного развития цилиндрический эпителий покрывает всю поверхность матки и влагалища, которые находятся в стадии формирования. Однако позже плоский эпителий заменяет его во влагалище и на влагалищной части шейки матки. Когда женщина достигает репродуктивного возраста, граница между этими двумя типами эпителия становится невидимой при гинекологическом обследовании. Поскольку цилиндрический эпителий подвержен влиянию гормонов, его граница периодически смещается наружу, что приводит к образованию эктопии, после чего снова происходит нарастание плоского эпителия.
Существует несколько теорий, объясняющих развитие этого состояния:
- Травматическая. Согласно этой теории, повреждения шейки матки (например, в результате родов или абортов) приводят к нарушению иннервации и питания органа, что создает условия для пролиферации тканей. При травматических повреждениях всегда возникает выворот слизистой цервикального канала, которая попадает в неблагоприятные условия кислой среды влагалища. Это приводит к замещению шеечного эпителия влагалищным.
- Воспалительная. Исследования показывают, что воспалительные процессы, вызванные хламидиями, микоплазмами, трихомонадами и вирусными инфекциями (такими как вирус простого герпеса и вирус папилломы человека), играют важную роль в развитии эктопии.
- Дисгормональная. Эта теория подтверждается тем, что у большинства женщин с эктопией наблюдается гиперэстрогения. Кроме того, у пациенток с нарушениями менструального цикла частота псевдоэрозий в 5-6 раз выше. Дисгормональная трансформация заключается в утрате плоского эпителия и развитии цилиндрического из резервных клеток. Однако данная теория не объясняет, почему эктопия встречается и у женщин с нормальной функцией яичников.
- Иммунологическая. Многочисленные исследования показали, что патология шейки матки развивается при подавлении активности Т-лимфоцитарной системы и активации В-системы, что приводит к увеличению синтеза иммуноглобулинов М и G.
Многие ученые считают, что развитие этого явления является полиэтиологичным: дифференцировка резервных клеток контролируется множеством факторов.
| Аспект | Описание | Важные моменты |
|---|---|---|
| Что это такое? | Эктопия шейки матки (или эндоцервикоз) – это состояние, при котором цилиндрический эпителий, обычно выстилающий цервикальный канал, выходит за его пределы и располагается на влагалищной части шейки матки. | Это не болезнь, а вариант нормы, часто встречающийся у молодых женщин и беременных. |
| Причины возникновения | Гормональные изменения (пубертат, беременность, прием оральных контрацептивов), воспалительные процессы, травмы шейки матки. | В большинстве случаев не требует лечения, если нет сопутствующих симптомов или осложнений. |
| Симптомы | Чаще всего протекает бессимптомно. В некоторых случаях могут наблюдаться: увеличение количества влагалищных выделений, контактные кровотечения (после полового акта или осмотра), дискомфорт. | Важно исключить другие, более серьезные причины этих симптомов. |
| Диагностика | Гинекологический осмотр (визуализация «красного пятна» на шейке матки), кольпоскопия (более детальный осмотр под увеличением), цитологическое исследование (ПАП-тест) для исключения дисплазии. | Кольпоскопия позволяет отличить эктопию от предраковых состояний. |
| Лечение | В большинстве случаев лечение не требуется. При наличии выраженных симптомов или подозрении на сопутствующие патологии могут применяться: криодеструкция, лазерная вапоризация, радиоволновая коагуляция. | Цель лечения – устранение симптомов, а не самой эктопии. Выбор метода зависит от индивидуальных показаний. |
| Прогноз | Благоприятный. Эктопия не является предраковым состоянием и не увеличивает риск развития рака шейки матки. | Регулярные профилактические осмотры и ПАП-тесты остаются важными для всех женщин. |
Классификация
Эктопия делится на несколько типов:
- Врожденная.
- Приобретенная. Ее развитие может быть вызвано механическими повреждениями, воспалительными процессами или гормональными нарушениями.
- Рецидивирующая (возникновение рецидива после лечения). Рецидивы часто связаны с воспалительными процессами как во влагалище, так и в шейке матки. Частота рецидивирующей эктопии может достигать 40%.
В зависимости от клинической картины выделяют:
- Неосложнённую.
- Осложнённую (сочетается с воспалительными процессами различной природы).
По внешнему виду эктопия может быть:
- Гладкой.
- Бугристой.
- Сосочковой.
С точки зрения морфологического строения выделяют:
- Поверхностную (простую).
- Железистую (фолликулярную).
- Папиллярную.
- Кистозную.
По течению эктопия бывает:
- Прогрессирующей.
- Стационарной.
- Заживающей.
Прогрессирующая псевдоэрозия представляет собой вариант железистой или папиллярной формы. Название этой формы указывает на необходимость выбора лечения и неблагоприятный прогноз. Прогрессирующие эрозии сопровождаются гиперплазией резервных клеток, которые затем дифференцируются. Стационарная псевдоэрозия соответствует простой форме и свидетельствует о фазе покоя — она не увеличивается. В стационарных псевдоэрозиях гиперплазия отсутствует.
Заживающие псевдоэрозии находятся в стадии обратного развития — замещения многослойным эпителием, который может быть как прежним, так и новообразованным. Процесс регенерации происходит от периферии к наружному зеву. Плоский эпителий растет под цилиндрическим, вытесняя его, и со временем становится многослойным. В большинстве случаев обратное замещение плоским эпителием является доброкачественным процессом, происходящим за счет метаплазии. Метаплазированный эпителий созревает до нормального плоского.
Процессы регенерации могут занимать длительное время и завершаются в течение 1-1,5 лет. Чем дольше процесс, тем выше риск возникновения атипических изменений. На нормальное течение метаплазии влияют гормональные, иммунологические факторы и инфекционные заболевания, особенно наличие вируса папилломы человека. Активная метаплазия в зоне трансформации повышает риск заражения ВПЧ 16-го типа, который является онкогенным.
Физиологическая или неосложненная эктопия цилиндрического эпителия шейки матки считается нормой для девушек-подростков и женщин до 23 лет. Неосложнённая псевдоэрозия часто является врожденной и может быть обнаружена при первом осмотре у гинеколога. При ее выявлении рекомендуется регулярное наблюдение у врача (раз в 6-12 месяцев) с цитологическим контролем. Это необходимо, поскольку пограничная зона перехода цилиндрического эпителия в плоский (так называемая «зона трансформации») подвержена предраковым и злокачественным изменениям — здесь происходят патологические метапластические и анапластические процессы. Поэтому обнаружение эктопии у женщин детородного возраста требует тщательного обследования и, при необходимости, лечения. Кроме того, наличие псевдоэрозии может быть связано с бесплодием, выкидышами и преждевременными родами.
На стыке эпителиев также могут развиваться патологические изменения:
- У девочек наблюдается предрасположенность к вульво-вагинитам;
- У молодых женщин — склонность к воспалительным и пролиферативным процессам (дисплазия и рак часто локализуются на влагалищной части шейки);
- У женщин в менопаузе могут возникать озлокачествления, атрофические и дистрофические изменения, которые обнаруживаются в цервикальном канале.
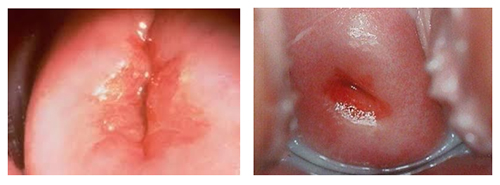
Эктопия матки или псевдоэрозия относится к доброкачественным (или фоновым) заболеваниям. Почему ее называют псевдоэрозией, хотя этот термин становится все менее распространенным? Потому что участок покраснения, обнаруженный гинекологом на влагалищной части шейки, не является дефектом эпителия, как при истинной эрозии, а представляет собой выстилку из цилиндрических клеток. Псевдоэрозия протекает бессимптомно и выявляется только при осмотре в зеркалах и кольпоскопии. Она выглядит как красный участок вокруг наружного зева и может кровоточить при контакте с инструментами. При осложненной форме наблюдается сочетание изменений эпителия с воспалительными процессами влагалища ( кольпит, вагинит) и шейки ( эндоцервицит). Осложненное течение с воспалением наблюдается в 67-71% случаев. При этом у женщин могут возникать жалобы, а хронический воспалительный процесс ( гонорейный, хламидийный, микоплазменный и трихомонадный) может привести к дисплазии и атипии клеток, которые выявляются при цитологическом исследовании. При гистологическом исследовании и кольпоскопии обнаруживается гипертрофия эпителия. Гипертрофическая эктопия на шейке матки характерна для хламидийного, микоплазменного и трихомонадного эндоцервицита.
Развитию злокачественных новообразований предшествуют доброкачественные и предраковые заболевания, причем 80% поражений шейки матки составляют доброкачественные, а 20% — предраковые. Доброкачественные заболевания — это состояния, при которых сохраняется нормальный эпителий, в котором происходит правильное деление, созревание и старение клеток. К доброкачественным заболеваниям, помимо эктопии, относятся:
- цервициты;
- полипы;
- истинная эрозия;
- эктропион;
- папилломы;
- гипертрофия шейки матки;
- эндометриоз;
- лейкоплакия без атипии.
Риск озлокачествления увеличивается с возрастом и при наличии гинекологических патологий (плоские кондиломы, воспалительные процессы, лейкоплакия). Рак шейки матки можно предотвратить, так как он развивается на фоне предопухолевых состояний, которые могут длительно существовать и быть выявлены на гинекологических осмотрах и устранены. Переход дисплазии в рак «на месте» занимает 3-8 лет, а до момента развития инвазивного рака проходит 10-15 лет.
Предраковые состояния шейки матки включают:
- дисплазия (слабая, умеренная, резко выраженная), обозначаемая как CIN1, CIN2 и CIN3;
- кондиломы;
- лейкоплакия с атипией;
- предраковые полипы;
- эритроплакия;
- аденоматоз.
Если эритроплакия относится к предраковым заболеваниям шейки матки, то эритроплазия Кейра или болезнь Кейра рассматривается как первая стадия плоскоклеточного рака. Это неинвазивная (поверхностная) форма плоскоклеточного рака слизистых. У женщин она встречается в 10-15% случаев и локализуется на половых губах и шейке матки. Болезнь Кейра развивается медленно, поэтому регулярные осмотры у гинеколога позволяют своевременно выявить эту патологию. Образование выглядит как небольшое безболезненное плотное пятно с влажной, блестящей поверхностью насыщенно-красного цвета. Если в области пятна появляются разрастания и эрозии, это может свидетельствовать о переходе в плоскоклеточный рак. Эритроплазия может перерождаться в плоскоклеточный рак у трети пациенток. В плане лечения показаны радикальные методы: хирургическое удаление, криодеструкция, электрокоагуляция, радиотерапия, местная химиотерапия.
Эктопия шейки матки, или эндоцервикоз, вызывает множество обсуждений среди женщин, особенно в контексте здоровья и репродуктивной системы. Многие отмечают, что это состояние может быть безсимптомным, что порой приводит к его незамеченности. Однако некоторые женщины сообщают о дискомфорте, выделениях или даже болях, что заставляет их обращаться к врачу. Важно отметить, что многие врачи подчеркивают, что эктопия сама по себе не является заболеванием, а скорее вариантом нормы, который не требует лечения, если не вызывает беспокойства. Тем не менее, женщины часто ищут мнения других, чтобы понять, как это состояние может повлиять на их здоровье и фертильность. Обсуждения на форумах и в социальных сетях помогают создать сообщество поддержки, где можно обмениваться опытом и получать советы.
https://youtube.com/watch?v=YXLNenTlwgM
Причины
Экзогенные факторы и причины:
- Инфекции мочеполовой системы и вирусные заболевания, возникающие на фоне раннего начала половой жизни без защиты и большого числа партнеров.
- Воспалительные процессы в половых органах ( кольпит, вагинит, дисбактериоз, аднексит).
- Травмы шейки матки, которые могут возникать при родах и абортах. После разрывов шейки матки во время родов происходит замещение эпителия из шеечного канала, что со временем приводит к рубцеванию и деформации. Вывернутая слизистая оболочка выходит за пределы наружного зева и распространяется.
- Профессиональные вредные факторы и курение.
Инфекции мочеполовой системы ( хламидиоз, микоплазмоз, уреаплазмоз) часто сопровождают гиперпластические процессы и патологии слизистой шейки матки. Хламидийная инфекция является наиболее распространенной и часто обнаруживается при эктопии шейки. У 49% женщин с эктопией выявляется инфекция вирусом папилломы человека. ВПЧ обнаруживается у 90% беременных с эктопией. Исследования показывают, что осложненное течение эктопии связано не только с наличием ВПЧ-инфекции, но и с высокой вирусной нагрузкой. Папилломовирусная инфекция играет ключевую роль в развитии эндоцервицитов. Наивысшая инфицированность женщин ВПЧ наблюдается в возрасте 18-25 лет. Таким образом, выявление ВПЧ, его тип, определение вирусной нагрузки и онкопротеина Е7 позволяют оценить онкологический потенциал эктопии и составить прогноз.
Эндогенные причины:
- Нарушения гормонального фона (раннее начало менструаций, сбои в менструальном цикле и аменорея). У женщин с аменореей и гипоменструальным синдромом в 85% случаев наблюдается патология шейки матки, включая эндоцервикоз, цервицит, лейкоплакию. Гиперэстрогения в различные периоды жизни женщины (половое созревание, беременность) влияет на развитие эктопии.
- Изменения в иммунном статусе.
- Сопутствующие (не гинекологические) заболевания.
Симптомы
В большинстве случаев женщины не испытывают выраженных жалоб. Возможно, наблюдается небольшое увеличение объема белей. Дискомфорт, болевые ощущения и усиление выделений могут возникать при наличии эктопии, сопровождающейся хроническим цервицитом. Также характерны боли во время полового акта и возможные кровянистые выделения после него. Визуально эктопия представляется в виде кольца ярко-розового или красного оттенка, окружающего вход в шейку матки со стороны влагалища. Цитограмма показывает признаки воспалительного процесса.
https://youtube.com/watch?v=DBXjulTd2aU
Анализы и диагностика
-
Гинекологический осмотр. Во время осмотра с использованием зеркал можно заметить участок ярко-красного цвета вокруг наружного зева. Этот участок может иметь разные размеры и формы, окружен бледно-розовой слизистой оболочкой. При соприкосновении с инструментами он начинает кровоточить.
-
Кольпоскопия. Это процедура, при которой влагалищная часть шейки матки осматривается с помощью кольпоскопа, обеспечивающего увеличение в 10-15 раз. В ходе осмотра выявляются участки поражения эпителия, их характеристики и местоположение. Проводится дифференциальная диагностика доброкачественных изменений в области эктоцервикса, влагалища и вульвы; определяется необходимость биопсии шейки матки, а также выбирается участок и метод для забора материала на гистологическое исследование. Также принимается решение о методах лечения патологии. Простая кольпоскопия является ориентировочным методом, не требующим применения медикаментов. Она позволяет определить границы эпителиев, цвет и рельеф слизистой цервикального канала, а также особенности сосудистого рисунка. Расширенная кольпоскопия включает использование тестов с медикаментами ( раствор Люголя и 3% уксусную кислоту) и наблюдение за реакцией тканей. Кольпоскопическая картина эктопии проявляется в виде скоплений мелких гроздевидных сосочков. После нанесения уксусной кислоты сосочки становятся бледными, стекловидными и более рельефными, напоминая гроздь винограда.
-
Цервикоскопия. Это процедура, при которой осматривается слизистая цервикального канала с помощью цервикоскопа или гистероскопа.
ПЦР-диагностика для выявления ДНК вируса папилломы человека. Наивысший онкогенный риск представляют типы 16, 18, 35, 31 и 33. -
Исследование гормонального фона.
- Анализ на инфекции, передающиеся половым путем.
- Прицельная биопсия шейки матки показана при наличии атипичных клеток в цитологическом заключении или при обнаружении аномальных признаков слизистой во время кольпоскопии. Биопсия выполняется под контролем кольпоскопа из измененных участков слизистой на границе с неизмененными. Полученный материал отправляется на гистологическое исследование — это наиболее надежный метод диагностики.
Цитологическое исследование. При эктопии могут быть следующие варианты заключений цитологии:
- без особенностей (выявляются клетки плоского эпителия);
- пролиферация цилиндрического эпителия;
- эндоцервикоз.
При осложненной форме возможны следующие варианты:
- цитограмма воспалительного процесса;
- лейкоплакия (дискератоз);
- дисплазия различной степени.
Лечение эндоцервикоза шейки матки
Считается, что неосложненная эктопия не требует специального лечения, однако женщинам рекомендуется проходить осмотр у гинеколога каждые полгода. Осложненная форма наблюдается в 80% случаев. При наличии осложнений могут возникать воспалительные или предраковые процессы на шейке матки, что требует проведения соответствующего лечения, включающего:
- устранение воспалительных процессов;
- деструкцию пораженной ткани;
- коррекцию гормональных нарушений;
- восстановление микробиоценоза влагалища.
Основная цель терапии заключается в полном выздоровлении, предотвращении рецидивов и применении органосохраняющих методов лечения у женщин в детородном возрасте. Медикаментозная терапия включает противовоспалительные препараты.
Если одновременно обнаруживаются микоплазма, уреаплазма или трихомонады, антибиотики назначаются на основании эмпирических данных. Согласно европейским рекомендациям, эмпирическая терапия включает прием азитромицина ( Сумамед, Азитрал, Азитромицин) в дозировке 1 г внутрь раз в неделю. Также возможно использование доксициклина ( Вибрамицин, Юнидокс Солютаб) по 100 мг дважды в день в течение 10 дней. Лечение должны проходить как женщина, так и ее партнер. Дополнительно назначается кларитромицин ( Клацид, Фромилид, Кларицин) по 500 мг в день на протяжении 10 дней. При цервиците, вызванном Chlamydia trachomatis, целесообразно назначение джозамицина ( Вильпрафен) и доксициклина моногидрата ( Юнидокс Солютаб). Эти препараты также рекомендуются при инфекциях, вызванных уреаплазмой и микоплазмой.
Вильпрафен относится к группе макролидных антибиотиков и может служить альтернативой кларитромицину, доксициклину и моксифлоксацину. Его принимают по 1,0 г в день на протяжении 10 дней. Препарат разрешен к применению во время беременности после оценки соотношения пользы и риска.
Считается, что комбинированное применение амоксициллина + клавулоновой кислоты (препарат Флемоклав Солютаб) и Вильпрафена демонстрирует высокую эффективность при смешанных цервицитах и вагинитах, так как охватывает широкий спектр возбудителей инфекций в данной области. Препараты принимаются по следующей схеме: Флемоклав Солютаб 1000 мг дважды в день и Вильпрафен 500 мг трижды в день в течение 7-10 дней. Женщины с хроническим цервицитом должны пройти обследование на наличие M. genitalium с назначением моксифлоксацина (фторхинолоны, препарат Авелокс).
При хронических формах хламидийного цервицита антибиотики назначаются на длительный срок (3 недели и более), одновременно проводится иммунотерапия, которая включает:
- Пирогенал внутримышечно.
- Тактивин подкожно.
- Тималин внутримышечно.
- Полиоксидоний (свечи вводятся во влагалище, таблетки).
- Индукторы интерферона ( Циклоферон, Иммунофар, Амиксин, Неовир, Ридостин).
- Ронколейкин (интерлейкин человеческий, инфузии или подкожное введение).
Предложена схема восстановления иммунного состояния шейки матки при рецидивирующем хламидийном цервиците. Включает комбинацию ВЛОК (внутрисосудистое лазерное облучение крови) в 10 сеансов и иммунотерапию Генфероном (содержит интерферон человеческий + Таурин + бензокаин). Генферон в виде свечей применяется вагинально по 1 свече дважды в день в течение 10 дней.
Кроме того, женщине назначаются гепатопротекторы, антиоксиданты, а для восстановления флоры влагалища используются вагинальные капсулы или суппозитории с лактобактериями: Лактонорм, Вагилак, Ацилакт, Фемилекс и гель Лактагель.
Для профилактики рака шейки матки применяются деструктивные методы, такие как криодеструкция, радиохирургия и лазерная коагуляция.
Лекарства
Вильпрафен, Юнидокс Солютаб, Азитромицин, Вибрамицин, Флемоклав Солютаб, Авелокс, Тактивин, Пирогенал, Полиоксидоний, Ронколейкин.
Процедуры и операции
Удаление измененных тканей осуществляется с использованием различных технологий:
- электрохирургический метод (диатермокоагуляция);
- лазерный метод;
- химическая коагуляция;
- криохирургия;
- радиоволновая терапия.
Электрохирургический метод демонстрирует высокую эффективность, однако диатермокоагуляция может привести к ряду осложнений. Наиболее распространенные из них включают: кровотечения из струпа, сбои в менструальном цикле, обострение воспалительных процессов, стеноз шейки матки и образование синехий. Эффективность этого метода составляет 55%.
Криохирургия основана на воздействии низких температур, что приводит к структурным изменениям в тканях. Эффект от криодеструкции зависит от чувствительности тканей к холоду и достигает 85-97%. Этот метод имеет ряд преимуществ по сравнению с диатермокоагуляцией: он бескровный, безболезненный и может проводиться без анестезии. После криовоздействия не наблюдается склерозирования тканей, что особенно важно во время родов. Однако существует риск неполного промораживания как поверхностных, так и глубоких тканей, что может привести к тому, что не все измененные клетки будут уничтожены. Эффективность криодеструкции варьируется от 54% до 92%.
Использование высокоэнергетических лазеров, таких как углекислотный лазер, основано на нагреве тканей, которые активно поглощают лазерное излучение. Это приводит к испарению как внутриклеточной, так и внеклеточной жидкости, а также коагуляции клеток и удалению патологически измененных тканей. Углекислотный лазер особенно рекомендуется для молодых и нерожавших женщин, так как этот метод не нарушает репродуктивные функции. Эффективность лазеровапоризации составляет 60-90%.
Существуют также химические методы коагуляции, которые включают два типа: коагуляция с использованием электрофореза с цинком и химическая коагуляция с препаратами Ваготил и Солковагин.
Эффективность радиоволнового метода составляет 79%. Исследования показывают, что после любого из этих методов применение иммуномодулятора Галавита (в виде местных тампонов) способствует сокращению времени заживления. После проведения деструктивных процедур кольпоскопию и осмотр шейки матки рекомендуется проводить не ранее чем через 1,5 месяца. Важно отметить, что многократное применение методов коагуляции может привести к нарушениям менструального цикла и репродуктивной функции.
Эктопия шейки матки при беременности
Беременность — это состояние, при котором часто наблюдается физиологическая псевдоэрозия. Исследования показывают, что в 58% случаев у беременных при цитологическом анализе выявляются признаки воспалительных процессов, так как беременность является фактором, способствующим развитию инфекций.
У женщин с эктопией в первом триместре частота воспалительных заболеваний составляет 23%, а ко второму триместру этот показатель удваивается, достигая в третьем триместре четырехкратного увеличения. Уже в первом триместре при кольпоскопии можно заметить удлинение и отечность сосочков, а также усиление красного окрашивания эктопии. Интенсивная васкуляризация приводит к кровоточивости. Во втором триместре наблюдается увеличение размеров эктопии и васкуляризации, появляются мелкие кистовидно-расширенные железы, и у половины беременных фиксируются признаки цервицита. Наибольшие изменения эктопии наблюдаются в третьем триместре, а также увеличивается частота воспалительных процессов в шейке матки. Хламидиоз является наиболее распространенной инфекцией в этом контексте.
Сопутствующий цервицит представляет собой серьезный риск для развития различных осложнений:
- угроза невынашивания (98% случаев);
- фетоплацентарная недостаточность (53%);
- преждевременный разрыв плодных оболочек;
- преждевременные роды;
- слабость родовой деятельности;
- разрыв шейки матки во время родов;
- недостаточное сокращение матки после родов;
- лохиометра;
- послеродовой эндометрит.
Таким образом, важно провести тщательное обследование женщины и лечение воспалительных процессов перед планированием беременности.
Диета
Пациентки не требуют специального питания.
Профилактика
Чтобы предотвратить развитие эктопии, следует соблюдать несколько рекомендаций:
- вести здоровый образ жизни;
- соблюдать культуру в сексуальных отношениях;
- использовать эффективные методы контрацепции для снижения риска абортов;
- корректировать возможные гормональные дисбалансы;
- проводить раннюю диагностику и лечение воспалительных заболеваний репродуктивной системы;
- своевременно выявлять и лечить инфекции, передающиеся половым путем (ИППП);
- проходить вакцинацию против вируса папилломы человека (ВПЧ).
Последствия и осложнения
Осложненная эктопия может приводить к следующим последствиям:
- предраковым состояниям ( лейкоплакия, дисплазия эпителия);
- увеличению вероятности бесплодия;
- риску невынашивания беременности (спонтанные аборты);
- преждевременным родам;
- внутриутробному заражению плода;
- осложнениям во время родов;
- раку шейки матки (эктопия в 3-9% случаев может способствовать развитию этого заболевания).
Прогноз
При условии своевременного медицинского вмешательства прогноз для пациентов с осложненной эктопией оказывается положительным.
Список источников
- Заболевания шейки матки. Клинические лекции. / Под редакцией профессора В.Н. Прилепской. – Москва: МЕДпресс, 1998 – 87 страниц.
- Грищенко В. И., Щербина И. Н. Эктопия шейки матки: причины, механизмы развития, диагностика и терапия / Международный медицинский журнал, 2003. №1, С. 77-81.
- Заболевания шейки матки, влагалища и вульвы. Клинические лекции / под редакцией профессора В.Н. Прилепской. — 4-е издание. — Москва, 2005 — 309 страниц.
- Русакевич П. С., Фокина Н. П. Эктопии шейки матки (современное состояние проблемы) / Охрана материнства и детства. 2014 — С. 88-93.
- Хмельницкий О. К. Цитологическая и гистологическая диагностика заболеваний шейки и тела матки. — Санкт-Петербург: Сотис, 2000 — 336 страниц.
Психологические аспекты и поддержка пациенток
Эктопия шейки матки, или эндоцервикоз, может оказывать значительное влияние на психологическое состояние пациенток. Женщины, столкнувшиеся с этой патологией, часто испытывают широкий спектр эмоций, включая страх, тревогу и неуверенность в себе. Эти чувства могут быть вызваны как физическими симптомами, так и социальными стереотипами, связанными с заболеваниями репродуктивной системы.
Одним из основных факторов, способствующих психологическому дискомфорту, является недостаток информации о заболевании. Многие пациентки не знают, что эктопия шейки матки является распространенной и зачастую безвредной патологией. Это незнание может приводить к излишнему беспокойству и панике. Поэтому важно, чтобы медицинские работники предоставляли полную и доступную информацию о состоянии, его причинах, симптомах и методах лечения.
Кроме того, женщины могут испытывать стыд или смущение, связанные с обсуждением своих репродуктивных проблем. Это может затруднить открытое общение с врачами и близкими, что, в свою очередь, усугубляет чувство изоляции. Поддержка со стороны семьи и друзей играет ключевую роль в преодолении этих эмоций. Открытые разговоры о состоянии здоровья могут помочь пациенткам чувствовать себя менее одинокими и более уверенными в себе.
Психологическая поддержка также может включать в себя консультации с психотерапевтом или участие в группах поддержки. Эти ресурсы могут помочь женщинам справиться с тревогой и стрессом, связанными с диагнозом. Психотерапия может быть особенно полезной для тех, кто испытывает депрессию или сильную тревогу, позволяя им развить стратегии преодоления и улучшить общее качество жизни.
Важно отметить, что регулярные медицинские осмотры и контроль состояния здоровья могут значительно снизить уровень тревожности. Знание о том, что эктопия шейки матки не является раком и часто не требует активного лечения, может помочь пациенткам чувствовать себя более уверенно. Врачебная поддержка и внимание к эмоциональным аспектам здоровья женщины могут существенно улучшить ее психологическое состояние.
В заключение, психологические аспекты, связанные с эктопией шейки матки, требуют внимания и понимания как со стороны медицинских работников, так и со стороны самих пациенток. Обеспечение адекватной информации, поддержка со стороны близких и профессиональная помощь могут значительно улучшить качество жизни женщин, столкнувшихся с этой патологией.
Вопрос-ответ
Чем опасен эндоцервикоз?
Возможные осложнения заболевания: перерождение клеток патологической зоны в злокачественные, бесплодие, вызванное цервикальной недостаточностью, риск осложнений во время родов, в частности риск разрыва шейки матки.
В чём разница между шейкой матки и эндоцервиксом?
Шейка матки — это нижняя часть матки, которая соединяет её с влагалищем, а эндоцервикс — это внутренняя часть шейки матки, выстланная слизистой оболочкой, которая производит слизь и играет важную роль в защите матки от инфекций и в процессе менструации и беременности. Таким образом, эндоцервикс является частью шейки матки, но не охватывает всю её структуру.
Советы
СОВЕТ №1
Регулярно проходите гинекологические осмотры. Это поможет выявить эктопию шейки матки на ранних стадиях и предотвратить возможные осложнения. Не забывайте сообщать врачу о любых изменениях в вашем здоровье.
СОВЕТ №2
Обратите внимание на симптомы. Если вы замечаете необычные выделения, боли внизу живота или дискомфорт во время полового акта, не откладывайте визит к врачу. Эти симптомы могут указывать на наличие эктопии или других заболеваний.
СОВЕТ №3
Изучите методы лечения. Эктопия шейки матки может требовать различных подходов, включая медикаментозное лечение или хирургические процедуры. Обсудите с врачом все возможные варианты и выберите наиболее подходящий для вас.
СОВЕТ №4
Поддерживайте здоровый образ жизни. Правильное питание, регулярные физические нагрузки и отказ от вредных привычек помогут укрепить иммунную систему и снизить риск развития гинекологических заболеваний, включая эктопию шейки матки.