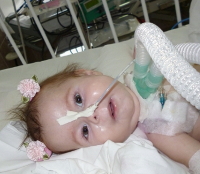
Спинальная амиотрофия (СА) — группа наследственных заболеваний, характеризующихся прогрессирующей мышечной слабостью и атрофией из-за поражения мотонейронов спинного мозга. К основным формам относятся болезни Верднига-Гоффмана и Кугельберга-Веландера, чаще всего диагностируемые у детей и подростков. В статье рассмотрим клинические проявления, генетические причины, а также современные подходы к диагностике и лечению, что поможет родителям, медицинским работникам и исследователям лучше понять эти заболевания и их влияние на жизнь пациентов.
Общие сведения
К спинальным амиотрофиям (СМА) относятся серьезные наследственные заболевания, которые чаще всего тяжело переносятся и нередко выявляются у детей и подростков. При этом наблюдаются поражения периферических мотонейронов в спинном мозге, а также возможные патологические изменения в двигательных ядрах черепных нервов и периферических двигательных нервах, что приводит к развитию спинальных и невральных амиотрофий. В результате этого мышцы подвергаются вторичному поражению из-за дегенеративных процессов, что вызывает мышечные атрофии, а также проявляется симметричным вялым парезом поперечно-полосатой мускулатуры, снижением электровозбудимости и реакциями перерождения.
Заболевания данной группы имеют прогрессирующий характер. При проведении гистологического анализа мышц можно обнаружить одновременно атрофированные, нормальные и гипертрофированные мышечные волокна. Ядра в атрофированных волокнах представлены в виде скоплений.
Спинальная амиотрофия (СА) представляет собой наследственное заболевание, которое вызывает прогрессирующую атрофию мышц и слабость. Врачи отмечают, что ранняя диагностика и лечение играют ключевую роль в улучшении качества жизни пациентов. Современные методы терапии, такие как генотерапия, показывают обнадеживающие результаты, позволяя замедлить прогрессирование болезни и даже восстанавливать утраченные функции. Специалисты подчеркивают важность мультидисциплинарного подхода, включающего неврологов, физиотерапевтов и психологов, для комплексной поддержки пациентов и их семей. Врачи также акцентируют внимание на необходимости регулярного мониторинга состояния здоровья, что позволяет своевременно корректировать лечение и адаптировать реабилитационные программы.
https://youtube.com/watch?v=keMYZ4uasOE
Невральная амиотрофия
Невральный аспект спинальных амиотрофий характеризуется повреждением передних рогов спинного мозга, что приводит к вялому параличу и мышечной атрофии. В результате этого наблюдается симметричная слабость в проксимальных мышцах, а в редких случаях — асимметричное поражение дистальных мышц и вовлечение бульбарной мускулатуры, при этом чувствительные расстройства отсутствуют. В некоторых случаях могут отмечаться изменения в температурной и болевой чувствительности, а также трофические нарушения, аналогичные тем, что наблюдаются при амиотрофии Шарко-Мари-Тутса.
| Тип СМА | Возраст начала | Основные симптомы |
|---|---|---|
| СМА 0 (пренатальная) | Внутриутробно | Тяжелая мышечная слабость, контрактуры, дыхательная недостаточность при рождении |
| СМА I (болезнь Верднига-Гоффмана) | До 6 месяцев | Выраженная мышечная слабость, отсутствие контроля головы, трудности с глотанием и дыханием |
| СМА II (промежуточная) | От 6 до 18 месяцев | Мышечная слабость, способность сидеть, но не стоять или ходить без поддержки |
| СМА III (болезнь Кугельберга-Веландера) | После 18 месяцев, до взрослого возраста | Мышечная слабость, способность стоять и ходить, но с трудностями, прогрессирующая потеря двигательных навыков |
| СМА IV (взрослая) | После 30 лет | Легкая или умеренная мышечная слабость, медленное прогрессирование, обычно сохраняется способность ходить |
Патогенез
Мутации в генах, отвечающих за поддержание жизнеспособности белков мотонейронов, инициируют процессы персистентного апоптоза, что приводит к гибели мотонейронов.
При спинальных амиотрофиях часто наблюдаются патоморфологические изменения, связанные с дегенерацией клеток в передних рогах спинного мозга, а также демиелинизация передних корешков. Кроме того, аналогичные изменения могут затрагивать двигательные ядра, а также корешки черепных нервов с V по XII (за исключением IIX). Скелетные мышцы подвергаются нейродегенеративным процессам, что приводит к «пучковой атрофии», при которой чередуются атрофированные и сохранные пучки мышечных волокон на фоне гиперплазии соединительной ткани.
Спинальная амиотрофия (СА) — это заболевание, которое вызывает много обсуждений и эмоций среди людей, столкнувшихся с этой проблемой. Многие пациенты и их семьи делятся своими историями, подчеркивая важность ранней диагностики и лечения. В социальных сетях можно встретить множество групп поддержки, где люди обмениваются опытом, советами и информацией о новых методах терапии. Некоторые отмечают, что благодаря современным препаратам, таким как нусинерсен, качество жизни значительно улучшилось. Однако, несмотря на достижения медицины, многие все еще сталкиваются с трудностями в доступе к необходимым ресурсам и лечению. Обсуждения также касаются необходимости повышения осведомленности о заболевании, чтобы общество лучше понимало проблемы, с которыми сталкиваются пациенты. В целом, спинальная амиотрофия объединяет людей в стремлении к поддержке и поиску решений.
https://youtube.com/watch?v=e0v1F7FwCmQ
Классификация
Существует несколько типов спинальных амиотрофий:
- первый тип известен как болезнь Верднига-Гофмана;
- второй тип — это промежуточная хроническая форма, наблюдаемая в детском возрасте;
- третий тип называется болезнью Кугельберга-Веландера;
- четвертый тип включает спинальные амиотрофии, проявляющиеся у взрослых;
- пятый тип — дистальная спинальная амиотрофия.
Спинальная амиотрофия Верднига-Гоффмана – инфантильный первый тип
Тип наследования заболевания Верднига-Гоффмана является аутосомно-рецессивным. В некоторых случаях патогенетические изменения могут начинаться еще в утробе матери, что проявляется в сниженной активности плода. В других случаях симптомы возникают в течение первых шести месяцев жизни, встречаясь примерно у одного из 25 тысяч новорожденных (по данным Википедии). У таких детей наблюдаются мышечная гипотония, гипотрофия мышц, особенно в проксимальных отделах конечностей, а также снижены или отсутствуют сухожильные рефлексы. Кроме того, отмечаются бульбарные расстройства, такие как вялое сосание, слабый крик, фибрилляция языка и пониженный глоточный рефлекс. Развитие локомоторных и статических функций происходит очень медленно. У небольшого числа младенцев удается развить способность удерживать голову и садиться самостоятельно, однако эти навыки быстро теряются. При этом не наблюдается нарушений в работе мимических и глазодвигательных мышц.
Ключевым признаком данного заболевания являются костно-суставные деформации: сколиоз, воронкообразная или «куриная» грудная клетка, контрактуры суставов. Заболевание может сочетаться с врожденными аномалиями, такими как гидроцефалия, крипторхизм, гемангиома, дисплазия тазобедренных суставов, косолапость и другими. Болезнь характеризуется быстрым прогрессированием и может привести к летальному исходу на втором году жизни, что обычно происходит из-за респираторных инфекций или дыхательной недостаточности, вызванной недостаточным развитием диафрагмы и мышц грудной клетки.
https://youtube.com/watch?v=j2GhJXN5bfA
Основные характеристики второго типа хронической инфантильной формы спинальной амиотрофии
Первичные проявления заболевания обычно возникают в возрасте от 6 до 24 месяцев, при этом моторное развитие в первые месяцы жизни остается на удовлетворительном уровне. Дети начинают уверенно держать голову, садиться, а в некоторых случаях даже стоять. Болезнь имеет подострое течение, часто возникающее на фоне инфекций и пищевых отравлений. Вялые парезы, как правило, локализуются в нижних конечностях, преимущественно в области бедер, а затем затрагивают и мышцы туловища, и рук. В мышцах наблюдаются диффузные атрофические изменения, сопровождающиеся фасцикуляциями и фибрилляциями языка, тремором пальцев, а также контрактурами сухожилий. Постепенно происходит снижение мышечного тонуса и рефлексов, что в итоге приводит к генерализованной мышечной гипотонии и проявлениям поражения двигательных ядер в стволе головного мозга. Заболевание имеет злокачественное течение, хотя и менее тяжелое, чем при врожденной форме, и может привести к летальному исходу примерно в 14-15 лет.
Заболевание Кугельберга-Веландера (третий тип спинальной амиотрофии)
Первые признаки заболевания обычно проявляются в возрасте от 4 до 7 лет и выражаются в неуклюжих и неуверенных движениях. С увеличением мышечной слабости дети начинают часто спотыкаться и падать, однако на протяжении длительного времени они сохраняют способность к самообслуживанию.
Вялые парезы сначала затрагивают проксимальные группы мышц нижних конечностей, а затем постепенно распространяются на ближайшие отделы верхних конечностей и мышцы туловища. Обнаружить атрофию мышц бывает сложно из-за хорошо развитой подкожной жировой ткани. К основным симптомам относятся фасцикуляция (подергивание мышц), тремор пальцев, ослабление глоточного и нёбного рефлексов, а также угасание сухожильных и надкостничных рефлексов на ранних стадиях. Заболевание приводит к изменениям в костно-суставной системе, проявляющимся в деформациях грудной клетки и мышечной гипертрофии. Протекание болезни, как правило, менее тяжелое, чем у предыдущих форм спинальной амиотрофии; дети теряют способность передвигаться самостоятельно примерно в возрасте 10-12 лет, также наблюдается отставание в психическом и физическом развитии.
Особенности спинальных амиотрофий взрослых четвертого типа
Наиболее распространенной формой среди взрослых является наследственная амиотрофия Кеннеди. Эта болезнь относится к наследственным заболеваниям, связанным с Х-хромосомой. Проблемы возникают из-за гена, находящегося на коротком плече Xq1,2-12, который отвечает за функционирование андрогенных рецепторов. Мутация в этом гене приводит к увеличению числа повторов цитозин-аденин-гуанина (ЦАГ) до 33-34 раз, что, в свою очередь, вызывает рост полиглутаминовых последовательностей в молекулах мутантных белков. Это приводит к патологическому взаимодействию с рядом тканеспецифичных белков, образованию белковых агрегатов и ненормальных включений в нейронных клетках, что запускает процессы запрограммированной клеточной гибели и нейродегенерации.
Первые симптомы заболевания обычно проявляются в возрасте 25-30 лет. Начальные признаки бульбоспинальной амиотрофии включают атрофию и слабость проксимальных отделов нижних конечностей. В дальнейшем патологические изменения затрагивают шейное утолщение и каудальные участки ствола головного мозга, что приводит к выраженной деформации стоп и раннему угасанию ахилловых рефлексов, при этом чувствительность не нарушается, а глубокие рефлексы рук и коленей остаются сохранными. Обычно течение болезни характеризуется доброкачественным характером с периодами стабильности.
Серьезные проблемы со здоровьем могут быть связаны с эндокринными нарушениями, такими как атрофия яичек, снижение потенции, гинекомастия и развитие сахарного диабета. Для этой патологии характерно медленное прогрессирование и длительное сохранение трудоспособности.
Наследственная дистальная спинальная амиотрофия пятого типа: основные характеристики
Спинальная мышечная атрофия проявляется в раннем детском возрасте в форме Кугельберга-Веландера и в основном затрагивает нижние конечности при аутосомно-рецессивном типе наследования. В возрасте 20-25 лет наблюдается преимущественное поражение верхних конечностей в случаях аутосомно-доминантного наследования. Генетические нарушения локализуются в участках 5q11 и коротком плече хромосомы 7.
На начальном этапе заболевание проявляется слабостью и атрофией дистальных мышц ног, однако в 25% случаев также может наблюдаться слабость и гипотрофия мышц рук. Эти симптомы сопровождаются выраженными деформациями стоп, ранней утратой ахилловых рефлексов, в то время как коленные рефлексы и рефлексы рук остаются сохранными. Дистальная амиотрофия не вызывает нарушений чувствительности. Прогрессирование болезни происходит медленно, аналогично спинальной мышечной атрофии у взрослых.
Причины
Злокачественные формы спинальных амиотрофий обусловлены аутосомно-рецессивным наследованием генетического дефекта, который находится на длинном плече пятой хромосомы, в области 5q11,2-13,3. В большинстве случаев, а именно в 100% случаев, мутация проявляется в виде делеции в седьмом экзоне гена, отвечающего за синтез белка, известного как motorneuron survival protein. Этот белок играет ключевую роль в поддержании жизнеспособности мотонейронов и, вероятно, участвует в процессе синтеза рибонуклеиновой кислоты (РНК).
Симптомы
Симптомы различных форм спинальных амиотрофий имеют значительные различия. Однако можно выделить несколько общих признаков:
- слабость мышц, уменьшение мышечной массы и атрофия;
- фасцикуляции в мышцах;
- деформации костей.
Для первого типа спинальной амиотрофии характерны следующие специфические симптомы:
- сниженная двигательная активность плода и вялое его шевеление в утробе;
- тихий плач и неспособность удерживать голову у младенцев;
- затруднения при глотании;
- деформация грудной клетки;
- типичная поза «лягушки» на фоне задержки в моторном развитии;
- отсутствие сухожильных рефлексов;
- периферический паралич.
Третий тип заболевания проявляется псевдогипертрофией ягодичных и икроножных мышц.
Анализы и диагностика
В состав исследований входят электромиография, морфологический анализ биопсии и ультразвуковое исследование мышц, а также ДНК-тестирование. В ходе гистологических исследований биоптатов скелетных мышц можно обнаружить как нормальные, так и гипертрофированные или атрофированные мышечные волокна, а также увеличение жировой и соединительной ткани.
Диагностика наследственных спинальных амиотрофий основывается на генеалогических и молекулярно-генетических исследованиях, анализе клинических проявлений, морфологических данных о скелетных мышцах и игольчатой электромиографии, которая помогает выявить вовлечение различных отделов спинного мозга в патологический процесс.
Дифференциальная диагностика включает дистальную миопатию Говерса-Веландера, невральную амиотрофию Шарко-Мари-Тута, амиотонию Оппенгейма, врожденные доброкачественные формы мышечных дистрофий, атоническую форму детского церебрального паралича, синдром вялого ребенка и другие состояния.
Лечение
Лечение спинальной амиотрофии должно быть индивидуализированным, с применением комплексного и продолжительного подхода, направленного на улучшение питания мышц и передачу нервных сигналов.
Лекарства
Кокарбоксилаза, Церебролизин, Рибоксин, Фосфаден, Хлорид карнитина, Никошпан, Трентал
Лечение с помощью медикаментов включает в себя применение препаратов, способствующих улучшению питания мышц:
Также могут быть назначены аминокислоты — метионин, лейцин, глутаминовая кислота, а также короткие курсы анаболических гормонов и витамины А, Е, С, группы В.
К средствам, способствующим улучшению микроциркуляции, относятся:
- Никотиновая кислота — витаминное средство с гиполипидемическим эффектом. Дозировка подбирается в зависимости от показаний.
- Ксантинола никотинат — ангиопротектор, который улучшает микроциркуляцию и обладает антиагрегантным действием. Начальная доза составляет 1 таблетка трижды в день.
- Никошпан — комбинированный препарат с выраженным вазодилатирующим эффектом, который улучшает периферическое и мозговое кровообращение. Рекомендуется принимать по 1-3 таблетки 1-3 раза в день.
- Трентал — сосудорасширяющее средство, снижающее вязкость крови и улучшающее ее реологические свойства. Рекомендуемая суточная доза составляет 300 мг.
- Пармидин — ангиопротективный препарат, который следует принимать внутрь по 0,25–0,75 г до 4 раз в день на протяжении длительного времени, вплоть до полугода.
В комплексное лечение могут быть включены антихолинэстеразные препараты, которые улучшают нервную проводимость, такие как Оксазил — антихолинэстеразный препарат, который предотвращает гидролиз ацетилхолина, способствуя его накоплению в окончаниях холинергических нервов, что усиливает и удлиняет возбуждение холинорецепторов и, как следствие, повышает мышечный тонус.
Процедуры и операции
- электрофорез с прозерином и кальция хлоридом;
- миостимуляция;
- грязевые аппликации;
- озокерит;
- лечебная гимнастика;
- массаж;
- разнообразные ванны: радоновые, хвойные, сульфидные, сероводородные и другие.
Диета при спинальной амиотрофии
Витаминно-белковая диета
- Эффективность: снижение веса на 5 кг за 7-10 дней
- Сроки: до 14 дней
- Стоимость продуктов: 1700-1800 рублей в неделю
Людям с диагнозом спинальная амиотрофия рекомендуется придерживаться полноценного питания, насыщенного белками, калием и витаминами. Рацион должен быть максимально сбалансированным и учитывать все энергетические потребности, а также соотношение белков, жиров и углеводов (БЖУ), включая:
- свежие или обработанные термически растительные продукты: каждый день на столе должны присутствовать разнообразные фрукты — бананы, цитрусовые, киви, ягоды, яблоки, сливы, груши и другие; брокколи, цветная капуста и другие виды капусты, бобовые, морковь, брюква;
- не стоит забывать о полезных маслах, особенно оливковом, конопляном и масле из тыквенных семечек, а также нерафинированном подсолнечном;
- источниками белка могут служить рыба, телятина, индейка, перепела, яйца, творог и различные сыры.
Следует минимизировать потребление «синтетических» продуктов, содержащих консерванты, красители, усилители вкуса и загустители, а также избегать солений, колбас, сливочного масла, сладостей и кондитерских изделий.
Список источников
- Петрухин А.С. «Неврология в детском возрасте», — Москва: «Медицина», 2004 г. — стр. 128.
- Бакланов А.Н., Колесов С.В., Шавырин И.А. Хирургическое вмешательство при тяжелых нейромышечных сколиозах у пациентов с спинальной мышечной атрофией. Хирургия позвоночника, — 2011, № 3, — стр. 31-37.
Прогноз и качество жизни пациентов
Прогноз и качество жизни пациентов со спинальной амиотрофией (СА) зависят от типа заболевания, возраста начала симптомов, а также от доступности и качества медицинской помощи. СА делится на несколько типов, наиболее распространенными из которых являются типы 1, 2 и 3. Каждый из этих типов имеет свои особенности, которые влияют на прогноз.
Тип 1, также известный как болезнь Верднига-Гоффмана, проявляется в раннем детстве и характеризуется тяжелыми нарушениями моторной функции. Дети с этим типом обычно не могут сидеть самостоятельно и имеют высокий риск развития осложнений, таких как пневмония и другие респираторные инфекции. Без своевременного вмешательства, таких как респираторная поддержка и специализированная терапия, прогноз для таких пациентов, как правило, неблагоприятный, и многие из них не доживают до 2 лет.
Тип 2, или промежуточная форма, проявляется в возрасте от 6 до 18 месяцев. Пациенты могут сидеть, но не могут ходить. Прогноз для этих пациентов более оптимистичный, чем для пациентов с типом 1. Своевременная реабилитация и поддерживающая терапия могут значительно улучшить качество жизни и увеличить продолжительность жизни. Однако, несмотря на это, многие пациенты с типом 2 сталкиваются с прогрессирующими ограничениями в движении и могут нуждаться в помощи в повседневной жизни.
Тип 3, или болезнь Kugelberg-Welander, обычно проявляется в более позднем возрасте, начиная с 18 месяцев до 3 лет. Пациенты с этим типом могут ходить, хотя и с трудом, и имеют более благоприятный прогноз. Многие из них могут сохранять способность передвигаться самостоятельно в течение многих лет, хотя со временем может развиваться слабость мышц и другие осложнения. Качество жизни таких пациентов может быть значительно улучшено благодаря физической терапии и адаптации окружающей среды.
Современные методы лечения, такие как генотерапия и новые медикаменты, значительно изменили прогноз для пациентов с СА. Например, препараты, направленные на увеличение уровня белка SMN (survival motor neuron), могут замедлить прогрессирование заболевания и улучшить функциональные возможности. Эти достижения открывают новые горизонты для улучшения качества жизни пациентов, позволяя им вести более активный и полноценный образ жизни.
Качество жизни пациентов со спинальной амиотрофией также зависит от поддержки со стороны семьи, медицинских работников и общества в целом. Психологическая поддержка, доступ к реабилитационным услугам и адаптация жилья могут существенно повлиять на уровень независимости и удовлетворенности жизнью. Важно, чтобы пациенты и их семьи были вовлечены в процесс принятия решений о лечении и реабилитации, что поможет им лучше справляться с вызовами, связанными с заболеванием.
Таким образом, прогноз и качество жизни пациентов со спинальной амиотрофией варьируются в зависимости от типа заболевания и доступных методов лечения. Своевременная диагностика, адекватная медицинская помощь и поддержка со стороны близких могут значительно улучшить жизнь этих пациентов, позволяя им достигать новых высот и наслаждаться каждым днем.
Вопрос-ответ
Сколько лет живут дети с СМА?
Младенцы со СМА 1 типа обычно умирают до своего второго дня рождения. Дети со СМА 2 или 3 типа могут жить полноценной жизнью в зависимости от тяжести симптомов. Люди, у которых СМА развивается во взрослом возрасте (тип 4), часто остаются активными и имеют нормальную продолжительность жизни.
Как проявляет себя СМА?
Задержка моторного развития, его остановка и регресс. Слабость мышц, отвечающих за дыхание, ослабление кашлевой функции, со временем развитие дыхательной недостаточности. Повышенный риск осложнений после респираторной инфекции. Деформации грудной клетки, контрактуры, сколиоз.
Можно ли родить ребенка с СМА?
Риск рождения ребенка со СМА составляет менее 0,5%. Беременность протекала без серьезных осложнений. Родоразрешение проведено операцией кесарева сечения.
Можно ли вылечиться от СМА?
К сожалению, окончательного лечения СМА не существует.
Советы
СОВЕТ №1
Изучите информацию о спинальной амиотрофии и ее типах. Понимание различных форм заболевания поможет вам лучше ориентироваться в возможностях лечения и поддержке, а также в том, как это может повлиять на жизнь пациента и его семьи.
СОВЕТ №2
Обратитесь к специалистам для получения точного диагноза и индивидуального плана лечения. Консультация с неврологом или генетиком может помочь вам понять, какие варианты терапии доступны и как они могут улучшить качество жизни.
СОВЕТ №3
Поддерживайте активное общение с другими семьями, столкнувшимися с подобными проблемами. Участие в группах поддержки или онлайн-сообществах может предоставить вам эмоциональную поддержку и полезные советы от людей, которые понимают вашу ситуацию.
СОВЕТ №4
Не забывайте о важности реабилитации и физической активности. Регулярные занятия физической терапией могут помочь сохранить подвижность и улучшить общее состояние здоровья, поэтому важно работать с квалифицированными специалистами в этой области.