Болезнь Аддисона, или аддисоновская недостаточность, — серьезное эндокринное расстройство, вызванное недостаточной выработкой гормонов корой надпочечников. Это может привести к различным клиническим проявлениям. В статье рассматриваются симптомы, течение болезни и важность своевременной диагностики и лечения. Понимание механизмов заболевания поможет читателям распознать его признаки, что может способствовать более раннему обращению за медицинской помощью и улучшению качества жизни пациентов.
Общие сведения
Аддисонова болезнь – это хроническое заболевание, связанное с недостаточной работой коры надпочечников, которое проявляется в снижении или полном прекращении выработки гормонов, таких как минералокортикоиды и глюкокортикоиды (включая альдостерон, кортизол, кортизон, кортикостерон, дезоксикортикостерон и другие кортикостероиды).
Недостаток минералокортикоидов приводит к увеличению выведения натрия и снижению уровня калия, в основном через мочу, а также с потом и слюной. Это вызывает электролитный дисбаланс, который может привести к серьезной дегидратации, повышению осмолярности плазмы, ацидозу, снижению объема циркулирующей крови, гипотонии и даже к циркуляторному коллапсу. В случае, если заболевание вызвано снижением продукции АКТГ, уровень электролитов может оставаться в пределах нормы или незначительно изменяться. В то же время нехватка глюкокортикоидов приводит к характерным симптомам болезни Аддисона, таким как изменения чувствительности к инсулину и нарушения в углеводном, белковом и жировом обмене. В результате жизненно важные углеводы начинают образовываться из белков, уровень сахара в крови снижается, а запасы гликогена в печени истощаются, что проявляется в общей слабости, мышечной и миокардиальной. У пациентов снижается иммунитет к вирусам, инфекциям, травмам и различным стрессовым ситуациям. В процессе прогрессирования недостаточности уменьшается сердечный выброс, что может привести к циркуляторной недостаточности.
При пониженном уровне кортизола в плазме происходит стимуляция синтеза АКТГ и увеличение уровня β-липотропного гормона, который обладает меланоцитостимулирующей активностью. Это, в сочетании с тропином, приводит к гиперпигментации кожи. У таких людей наблюдается не только бронзовый оттенок кожи, но и изменение цвета слизистых оболочек. Это указывает на то, что вторичная недостаточность, возникающая из-за функциональных нарушений гипофиза, не сопровождается гиперпигментацией.
Данное эндокринное расстройство встречается довольно редко – от 4 до 6 случаев на 100 тысяч населения в разных странах. Впервые его описал английский врач, основоположник эндокринологии, Томас Аддисон, в 1855 году в своей книге «О конституциональных и местных последствиях заболеваний коры надпочечников».
Врачи отмечают, что болезнь Аддисона, или первичный адренокортикальный недостаток, представляет собой серьезное эндокринное расстройство, которое требует внимательного подхода к диагностике и лечению. Специалисты подчеркивают важность раннего выявления симптомов, таких как хроническая усталость, потеря веса и гиперпигментация кожи. Эти проявления могут быть не специфичными, что затрудняет диагностику на ранних стадиях.
Медики акцентируют внимание на необходимости регулярного мониторинга уровня кортизола и других гормонов, а также на важности индивидуального подхода к терапии. Заместительная гормональная терапия является основным методом лечения, однако врачи предупреждают о необходимости корректировки дозы в зависимости от состояния пациента и сопутствующих заболеваний.
Кроме того, специалисты подчеркивают, что пациенты с болезнью Аддисона должны быть осведомлены о возможных кризах, которые могут возникнуть в стрессовых ситуациях. Обучение пациентов и их близких основам самопомощи и распознаванию симптомов надпочечниковой недостаточности играет ключевую роль в управлении заболеванием и повышении качества жизни.
https://youtube.com/watch?v=oMHatWH9G4g
Патогенез
Существует множество факторов, способствующих нарушению функции коры надпочечников, что приводит к недостаточной выработке гормонов – гипокортицизму, или полному их отсутствию – акортицизму. К основным причинам можно отнести:
- аутоиммунные процессы (в 85 % случаев) – в организме образуются антитела к коре надпочечников — иммуноглобулины М, что приводит к лимфоидной инфильтрации, фиброзу и атрофии активных железистых клеток;
- инфекции – проникают в надпочечники через кровь, чаще всего вызывая казеозный некроз и кальцификацию;
- недоразвитие ( гипоплазия);
- онкологические заболевания;
- генетические аномалии и болезни, такие как гемохроматоз;
- травмы;
- отравления;
- нарушения в чувствительности или выработке адренокортикотропного гормона (АКТГ), вызванные ишемией, облучением и другими факторами.
| Категория | Симптомы | Лечение |
|---|---|---|
| Общие симптомы | Хроническая усталость, слабость, потеря веса, снижение аппетита, тошнота, рвота, диарея, боли в животе, мышечные и суставные боли. | Заместительная гормональная терапия (глюкокортикоиды и минералокортикоиды). |
| Кожные проявления | Гиперпигментация кожи (потемнение кожи, особенно на открытых участках, в складках, на рубцах, деснах), витилиго. | Заместительная гормональная терапия. |
| Сердечно-сосудистая система | Низкое артериальное давление (гипотония), ортостатическая гипотензия (головокружение при вставании), учащенное сердцебиение. | Заместительная гормональная терапия, коррекция электролитного баланса. |
| Неврологические и психические симптомы | Раздражительность, депрессия, апатия, снижение концентрации внимания, головные боли, судороги (редко). | Заместительная гормональная терапия, симптоматическое лечение. |
| Электролитные нарушения | Гипонатриемия (низкий уровень натрия), гиперкалиемия (высокий уровень калия), гипогликемия (низкий уровень сахара в крови). | Заместительная гормональная терапия, диета с достаточным содержанием соли, контроль уровня электролитов. |
| Аддисонический криз (острое состояние) | Резкое ухудшение состояния, сильная боль в животе, пояснице или ногах, рвота, диарея, шок, потеря сознания. | Неотложная медицинская помощь: внутривенное введение глюкокортикоидов, инфузионная терапия, коррекция электролитных нарушений. |
| Мониторинг и контроль | Регулярные анализы крови (уровень кортизола, АКТГ, электролитов, глюкозы), контроль артериального давления, веса. | Постоянное наблюдение у эндокринолога, коррекция дозы гормонов при необходимости, обучение пациента самоконтролю. |
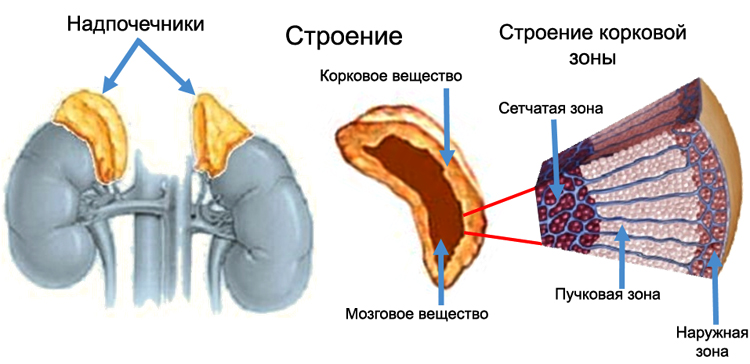
Гормоны коркового вещества надпочечников и их значение
Гормоны, вырабатываемые в морфофункциональном корковом слое надпочечников, относятся к группе кортикостероидов. Наиболее активными и значимыми среди них являются:
- Кортизол – это глюкокортикоид, который синтезируется в пучковой зоне коркового слоя. Его основная задача заключается в регулировании углеводного обмена, стимуляции глюконеогенеза и участии в стрессовых реакциях. Кортизол помогает сохранить энергетические ресурсы, связываясь с рецепторами в печени и других клетках-мишенях, что приводит к активации синтеза глюкозы и её накоплению в виде гликогена, при этом уменьшая катаболические процессы в мышцах.
- Кортизон – второй по значимости глюкокортикоид после кортизола, который способствует синтезу углеводов и белков, подавляет активность иммунной системы и повышает устойчивость организма к стрессовым ситуациям.
- Альдостерон – ключевой минералокортикоид у человека, вырабатываемый в клубочковой зоне коркового слоя. Он способствует удержанию воды и хлоридов в тканях, усиливает реабсорбцию натрия и увеличивает выведение калия, что может привести к алкалозу, повышению артериального давления и увеличению объема циркулирующей крови.
- Кортикостерон – менее значимый минералокортикоид, который также обладает глюкокортикоидной активностью, хотя и в два раза меньшей, чем у кортизола. Его действие в основном проявляется в стимуляции глюконеогенеза в печени.
- Дезоксикортикостерон – второстепенный и малоеактивный минералокортикостероид, который может регулировать водно-солевой обмен и повышать силу и выносливость поперечно-полосатой мускулатуры.
Болезнь Аддисона, или надпочечниковая недостаточность, вызывает множество обсуждений среди пациентов и врачей. Люди, столкнувшиеся с этой болезнью, часто делятся своими переживаниями о хронической усталости, низком уровне энергии и изменениях в настроении. Многие отмечают, что симптомы могут быть неочевидными и легко спутаться с другими состояниями, что затрудняет диагностику.
Пациенты также говорят о важности поддержки со стороны близких и медицинских специалистов. Некоторые отмечают, что правильное лечение и соблюдение режима помогают улучшить качество жизни. Однако, несмотря на лечение, многие продолжают сталкиваться с психологическими трудностями, связанными с необходимостью постоянного контроля состояния. Обсуждения на форумах и в социальных сетях показывают, что открытое общение о болезни помогает людям чувствовать себя менее одинокими в своей борьбе.
https://youtube.com/watch?v=e6FJ4j45uv0
Классификация
В зависимости от механизма возникновения Аддисоновой болезни, также известной как бронзовая болезнь, можно выделить следующие типы:
- первичную недостаточность коры надпочечников – эта форма заболевания связана с непосредственным поражением железистых тканей;
- вторичную недостаточность – возникает из-за дисфункции гипоталамо-гипофизарной системы, которая в норме должна активировать кору надпочечников.
Острая форма недостаточности надпочечников называется гипоадреналовым или Аддисоновым кризом.
Особенности аддисонического криза
Аддисонический криз может возникнуть неожиданно и представляет серьезную угрозу для жизни. Снижение уровней гормонов, таких как кортизол и альдостерон, в крови может привести к потере сознания или психозу, спутанности сознания, делирию, лихорадке, интенсивной рвоте и диарее, а также к нарушениям минерального и водного баланса, болям в ногах, пояснице и животе, снижению артериального давления и даже к шоку.
https://youtube.com/watch?v=BEkG8H4umwI
Причины
Аддисонова болезнь и недостаточная функция надпочечников могут возникнуть по ряду причин и заболеваний, среди которых:
- инфекционные поражения, такие как туберкулез, сифилис и бруцеллез;
- гнойные воспалительные процессы;
- снижение чувствительности к АКТГ или его недостаток;
- использование экзогенных кортикостероидов, что может привести к атрофии надпочечников;
- образование опухолей, не вырабатывающих гормоны;
- врожденные нарушения функции;
- саркоидоз;
- амилоидоз;
- применение некоторых медикаментов, таких как хлодатин, этомидат, спиронолактон, кетоконазол, а также барбитураты и препараты, блокирующие стероидогенез.
Симптомы болезни Аддисона
Симптомы Аддисоновой болезни наиболее ярко проявляются в стрессовых ситуациях, когда истощается симпатико-адреналовая система и организму требуется больше глюкокортикоидов. Заболевание развивается постепенно и может оставаться незамеченным на протяжении нескольких месяцев или даже лет, в то время как его проявления усиливаются, и пациент начинает испытывать:
- постоянную усталость;
- слабость в мышцах;
- повышенную раздражительность, тревожность, беспокойство, напряжение и вспыльчивость;
- депрессивные состояния;
- жажду и потребность в большом количестве жидкости;
- учащенное сердцебиение и тахикардию;
- изменения вкусовых предпочтений в сторону соленого и кислого;
- приступы тошноты, дисфагию (проблемы с глотанием), расстройства пищеварения – рвоту, диарею, боли в животе;
- потерю веса и снижение аппетита;
- обезвоживание и чрезмерное выделение мочи (полиурия);
- тетанию, паралич, тремор и судороги, особенно после употребления молочных продуктов и накопления фосфатов;
- парестезии и снижение чувствительности конечностей;
- пониженный уровень глюкозы в крови (гипогликемия);
- уменьшение объема циркулирующей крови (гиповолемия).
Также может развиваться артериальная гипотензия, а также ортостатическая гипотензия. У женщин истощение надпочечников может привести к сбоям в менструальном цикле, а у мужчин – к эректильной дисфункции.
Важно отметить, что одним из наиболее характерных признаков, связанных с болезнью Аддисона, является гиперпигментация кожи в тех областях, которые подвергаются солнечному воздействию или трению. Темные пятна, известные как мелазмы, могут появляться по всему телу и даже на деснах, что дало болезни еще одно название – бронзовая болезнь. Лишь у 10% пациентов отсутствует этот симптом, и такую форму заболевания называют «Белый Аддисон».
Существует также другая патология, описанная Аддисоном, которая проявляется желтушностью кожи — анемия Аддисона-Бирмера. Она развивается из-за нехватки витамина В12 и известна также как пернициозная анемия или злокачественное малокровие.
Болезнь Аддисона-Бирмера: симптомы и особенности
Основой данной патологии является атрофия слизистых оболочек желудка и прекращение выработки фактора Касла. Чаще всего это заболевание наблюдается у пожилых людей и тех, кто старше 40 лет. Кроме аутоиммунного механизма, к причинам могут относиться строгое вегетарианство, раковые заболевания, гельминтозы, резекция желудка и энтерит.
Симптоматика болезни Аддисона-Бирмера включает жжение языка, повышенную чувствительность, сухость и воспаление слизистых оболочек, быструю утомляемость, головокружение, мигренеподобные боли, одышку, учащенное сердцебиение, дневную сонливость и ночную бессонницу. Также часто наблюдаются диспепсические расстройства, такие как анорексия и диарея. Многие пациенты обращаются за медицинской помощью с выраженной анемией.
Лечение анемии Аддисона-Бирмера включает введение инъекций витамина В12, а также направлено на восстановление нормального уровня гемоглобина.
Анализы и диагностика
Для подтверждения диагноза Аддисоновой болезни необходимо провести следующие исследования:
- Ультразвуковое обследование надпочечников, которое поможет выявить очаги поражения, например, при туберкулезе;
- Анализ крови для определения уровня гормонов надпочечников, таких как кортизол, а также АКТГ, глюкоза, калий и натрий, а также ренин;
- Компьютерная томография надпочечников, позволяющая выявить инфаркт, уменьшение размеров, опухолевые метастазы и амилоидоз;
- Магнитно-резонансная томография головного мозга для исследования гипоталамо-гипофизарной области и выявления деструктивных, опухолевых или гранулематозных процессов.
Для диагностики Аддисонического криза учитываются следующие показатели:
- Снижение уровня натрия в крови ниже 130 ммоль/л, а его выделение с мочой составляет менее 10 г в сутки;
- Увеличение концентрации калия в крови свыше 5 ммоль/л;
- Падение соотношения ионов натрия к калию до 20 единиц (норма — 32);
- Низкий уровень глюкозы;
- Развитие ацидоза;
- Повышенные уровни мочевины и остаточного азота в анализах плазмы крови.
Лечение
Главным методом терапии первичного гипокортицизма считается гормональная заместительная терапия. Дефицит кортизола можно компенсировать с помощью гидрокортизона, а недостаток альдостерона — флудрокортизона ацетата.
Также в процессе лечения необходимо обратить внимание на устранение последствий обезвоживания, а также провести симптоматическую терапию — устранить проявления сердечной и дыхательной недостаточности, а при наличии инфекции — назначить антибиотики.
Лекарства
КортефКортинефф
Дозировка медикаментов и схема терапии должны подбираться индивидуально, учитывая потребности и особенности каждого организма.
- Кортеф — это синтетический аналог естественных глюкокортикостероидов. Гидрокортизон в форме таблеток можно принимать на протяжении длительного времени в дозах от 20 до 240 мг в сутки, в зависимости от установленной поддерживающей дозы. В условиях стресса рекомендуется увеличить дозировку.
- Флоринеф (активное вещество – флудрокортизон) – синтетический аналог, который способен компенсировать гипокортицизм.
- Кортинефф — обладает как глюкокортикоидным, так и минералокортикоидным эффектом. Долгосрочное использование этого препарата может привести к развитию вторичных грибковых и вирусных инфекций.
Процедуры и операции
Антипигментационная мезотерапия представляет собой процедуру, включающую подкожные инъекции коктейлей, содержащих антиоксиданты и средства, способствующие осветлению меланина. В состав таких коктейлей могут входить экстракт плаценты, Эмоксипин, линолевая и гликолевая кислоты, а также поливитаминные комплексы и растительные экстракты.
Фототермолиз, также известный как лазеротерапия, заключается в устранении пигментаций путём разрушения микрофракций кожи и пигментных клеток на уровне эпидермиса. В дальнейшем восстановление и обновление кожи происходит, когда процессы синтеза меланина в организме приходят в норму.
Первая помощь при аддисоновом кризе
При первых признаках снижения концентрации кортизола и альдостерона в крови пациенту следует:
- ввести гидрокортизон внутривенно (если он не может принять его в таблетках);
- применять физиологический раствор ( 0,9% NaCl) и декстрозу.
Диета при недостаточности надпочечников
Диета 15 стол
- Эффективность: лечебный эффект проявляется через 14 дней
- Сроки: на постоянной основе
- Стоимость продуктов: 1600-1800 рублей в неделю
Кроме того, пациенту следует избегать переохлаждений и стрессовых ситуаций. Рекомендуется придерживаться диеты, насыщенной углеводами. В рацион необходимо включить продукты, содержащие высокое количество аскорбиновой кислоты, такие как черная смородина, цитрусовые и отвар шиповника, а также добавить 15-20 г поваренной соли в день.
Для предотвращения гиперкалиемии стоит ограничить употребление продуктов, богатых калием, таких как курага, изюм, бобовые и картофель.
Последствия и осложнения
Без надлежащего лечения бронзовая болезнь может вызвать аддисонический криз, особенно в случае возникновения инфекций, кровотечений, травм или хирургических вмешательств.
Список источников
- Лавин Н. (ред.) Эндокринология. Второе издание. Перевод с английского. — Москва: Практика, 1999. — Страницы 183—191.
- Дедов И.И., Марова Е.И., Вакс В.В. Надпочечниковая недостаточность: причины, механизмы, клинические проявления, диагностика и терапия. Методическое руководство для медицинских специалистов. Москва, 2000.
Профилактика болезни Аддисона
Включает в себя несколько ключевых аспектов, направленных на снижение риска развития этого заболевания и его осложнений. Хотя болезнь Аддисона, или первичный адренокортикальный недостаток, является аутоиммунным заболеванием, которое невозможно полностью предотвратить, существуют меры, которые могут помочь в управлении состоянием и улучшении качества жизни пациентов.
Регулярные медицинские осмотры. Одним из основных способов профилактики является регулярное посещение врача и прохождение медицинских осмотров. Это особенно важно для людей с предрасположенностью к аутоиммунным заболеваниям. Врач может проводить необходимые анализы и тесты для раннего выявления признаков болезни Аддисона.
Образ жизни и питание. Здоровый образ жизни также играет важную роль в профилактике. Сбалансированное питание, богатое витаминами и минералами, может поддерживать иммунную систему и общее состояние здоровья. Рекомендуется включать в рацион продукты, содержащие достаточное количество витаминов группы B, витамина C, магния и цинка, которые способствуют нормальному функционированию надпочечников.
Управление стрессом. Поскольку стресс может усугубить симптомы болезни Аддисона, важно развивать навыки управления стрессом. Это может включать в себя практики релаксации, такие как медитация, йога или дыхательные упражнения. Регулярные физические нагрузки также могут помочь снизить уровень стресса и улучшить общее самочувствие.
Избегание инфекций. Поскольку пациенты с болезнью Аддисона могут иметь ослабленную иммунную систему, важно принимать меры для предотвращения инфекций. Это включает в себя соблюдение правил личной гигиены, вакцинацию против инфекционных заболеваний и избегание контактов с больными людьми.
Образование и осведомленность. Образование о болезни Аддисона и ее симптомах может помочь пациентам и их близким распознать ранние признаки заболевания и своевременно обратиться за медицинской помощью. Знание о том, как управлять состоянием, может значительно улучшить качество жизни и снизить риск осложнений.
Своевременное лечение сопутствующих заболеваний. Люди с болезнью Аддисона могут иметь сопутствующие заболевания, такие как гипотиреоз или диабет. Важно следить за состоянием здоровья и при необходимости получать лечение для этих заболеваний, чтобы избежать ухудшения общего состояния.
В заключение, хотя полностью предотвратить болезнь Аддисона невозможно, соблюдение вышеперечисленных рекомендаций может помочь снизить риск ее развития и улучшить качество жизни пациентов, страдающих от этого заболевания.
Вопрос-ответ
Каковы симптомы болезни Аддисона?
Аддисонова болезнь – это медленно развивающаяся и обычно прогрессирующая гипофункция коры надпочечников. Она сопровождается различными симптомами, включая артериальную гипотонию и гиперпигментацию, и может приводить к развитию адреналового криза с сердечно-сосудистым коллапсом.
Что является причиной развития аддисонического криза?
Наиболее распространенной и «логичной» причиной аддисонического криза является хроническая надпочечниковая недостаточность. Например, если больной произвольно прерывает заместительную гормональную терапию или снижает дозу препарата (что является безрассудной и смертельно опасной самодеятельностью), либо же в случаях.
Советы
СОВЕТ №1
Обратитесь к врачу для диагностики и регулярного контроля состояния. Болезнь Аддисона требует точного диагноза и постоянного наблюдения, чтобы корректировать лечение и поддерживать уровень гормонов в норме.
СОВЕТ №2
Следите за своим питанием. Убедитесь, что ваш рацион богат натрием и витаминами, особенно витамином D, так как это может помочь в поддержании здоровья надпочечников и общего состояния организма.
СОВЕТ №3
Изучите симптомы надпочечникового кризиса. Знайте, как распознать признаки, такие как сильная усталость, головокружение и резкое падение артериального давления, чтобы вовремя обратиться за медицинской помощью.
СОВЕТ №4
Поддерживайте активный образ жизни и управляйте стрессом. Регулярные физические упражнения и методы релаксации, такие как йога или медитация, могут помочь улучшить общее состояние и снизить уровень стресса, что особенно важно при болезни Аддисона.