Замершая беременность — серьезное состояние, которое может возникнуть на ранних сроках. Важно знать признаки, причины и последствия этого явления для женщин и их близких. В статье рассмотрим основные признаки замершей беременности, факторы, способствующие ее развитию, и методы медицинского вмешательства, такие как выскабливание. Это поможет читателям лучше ориентироваться в теме и принимать обоснованные решения.
Общие сведения
Образ жизни, вредные привычки, условия труда и экологические факторы, безусловно, влияют на репродуктивную функцию женщин. Проблема невынашивания беременности занимает центральное место в акушерской практике и рассматривается как реакция организма женщины на неблагоприятные условия в системе «эмбрион-мать-среда». В рамках невынашивания особое внимание уделяется замершей беременности, также известной как неразвивающаяся беременность или несостоявшийся выкидыш. В соответствии с МКБ-10, код этого состояния варьируется в зависимости от срока беременности: O02.0 — для эмбрионов (до 7 недель) и O02.1 — для ранней гибели плода (после 8 недель).
Что подразумевается под термином «замершая беременность»? Это состояние, при котором развитие беременности останавливается (она «замирает») из-за гибели эмбриона или плода. В этом случае эмбрион остается в полости матки, и признаки выкидыша отсутствуют, что и объясняет альтернативное название — несостоявшийся выкидыш. Замершая беременность отличается от выкидыша тем, что матка не сокращается, поэтому не происходит естественного опорожнения, и погибший эмбрион вместе с хориальным мешком длительное время остаются в матке.
В последнее время наблюдается рост случаев неразвивающейся беременности среди молодых женщин, впервые ставших матерями. На каком сроке может произойти замершая беременность? Чаще всего женщины узнают об этом на 10-12 неделе, что подтверждается обсуждениями на специализированных форумах. Поскольку это состояние может протекать скрыто, своевременная диагностика становится затруднительной. Обычно остановка развития эмбриона происходит в 6-8 недель, а клинические симптомы проявляются через 3-4 недели, то есть на 10-12 неделе. Установить точную причину неразвивающейся беременности не всегда удается. Однако в большинстве случаев к ней приводят хронический эндометрит, эндокринные нарушения, хромосомные аномалии, воспалительные процессы и нарушения гемостаза. Женщины, которые уже пережили замершую беременность, попадают в группу риска повторного возникновения этой проблемы, поэтому им необходимо уделять особое внимание со стороны медицинских специалистов.
Врачи отмечают, что замершая беременность является серьезным медицинским состоянием, которое требует внимательного подхода и понимания. По словам специалистов, основными причинами могут быть генетические аномалии, гормональные нарушения или инфекции. Важно, чтобы женщины знали о возможных симптомах, таких как отсутствие признаков беременности или кровянистые выделения. Врачам также важно проводить тщательное обследование, чтобы выяснить причины и предотвратить повторение ситуации в будущем. Психологическая поддержка играет ключевую роль в восстановлении после такого опыта, и врачи рекомендуют обращаться за помощью к специалистам. В целом, своевременная диагностика и комплексный подход к лечению могут значительно улучшить шансы на успешную беременность в будущем.
https://youtube.com/watch?v=ZVVcHrwDoVI
Патогенез
Неразвивающаяся беременность возникает в результате нарушения функций эндометрия, так как его нормальное состояние является ключевым условием для успешной имплантации и роста эмбриона. Причины дисфункции эндометрия могут быть разнообразными, среди которых особое внимание уделяется инфекционным факторам. Бактерии выделяют вещества, способствующие повреждению тканей, что приводит к местному воспалению эндометрия и увеличению уровня простагландинов. Инфекция становится катализатором воспалительных процессов в эндометрии, после чего может активироваться аутоиммунная реакция. При вирусной инфекции в матке также происходит активация провоспалительных цитокинов, что нарушает развитие трофобласта (клеточного слоя зародыша, участвующего в имплантации и питании эмбриона), приводит к образованию тромбов в сосудах и, как следствие, к гибели эмбриона. Цитокиновый каскад в эндометрии может запускаться не только инфекционными агентами, но и эндогенными факторами, такими как гипоксия и изменения в гормональном фоне.
При замершей беременности наблюдаются следующие патологические изменения:
- Деградация ворсин хориона (одной из оболочек плода, которая вместе с эндометрием формирует плаценту).
- Остановка кровообращения между эмбрионом и хорионом.
- Отсутствие эритроцитов в просвете сосудов, что указывает на смерть эмбриона, так как обменные процессы полностью прекращаются.
- Прекращение маточно-плацентарного кровотока.
- Экссудативная реакция в эндометрии, вызванная погибшим плодным яйцом.
| Аспект | Описание | Важные моменты |
|---|---|---|
| Определение | Прекращение развития эмбриона или плода до 22 недель беременности с сохранением его в полости матки. | Отсутствие сердцебиения, несоответствие размеров плода сроку беременности. |
| Причины | Генетические аномалии, гормональные нарушения, инфекции, аутоиммунные заболевания, патологии матки, образ жизни. | Часто причина остается неизвестной. Повторяющиеся замершие беременности требуют углубленного обследования. |
| Симптомы | Могут отсутствовать. Иногда: исчезновение признаков беременности, кровянистые выделения, боли внизу живота. | Отсутствие симптомов не исключает замершую беременность. Диагноз ставится по УЗИ. |
| Диагностика | Ультразвуковое исследование (УЗИ), анализ крови на ХГЧ (хорионический гонадотропин человека). | УЗИ является основным методом. Динамика ХГЧ может подтвердить диагноз. |
| Лечение | Выжидательная тактика, медикаментозное прерывание, хирургическое вмешательство (вакуум-аспирация, выскабливание). | Выбор метода зависит от срока беременности, состояния женщины и предпочтений. |
| Психологическая поддержка | Важна для переживания потери. Группы поддержки, консультации психолога. | Потеря беременности – это травматический опыт, требующий сочувствия и помощи. |
| Профилактика | Здоровый образ жизни, планирование беременности, своевременное лечение хронических заболеваний. | Не всегда возможно предотвратить, но можно снизить риски. |
| Последующая беременность | Большинство женщин успешно вынашивают следующую беременность. Рекомендуется обследование перед планированием. | Важно дать организму восстановиться и пройти необходимые обследования. |
Классификация
На основе ультразвукового исследования можно определить различные виды замершей беременности:
- Утрата эмбриона или плода.
- Анэмбриония (отсутствие эмбриона в плодном яйце).
Для ясности, отметим, что эмбрион считается таковым до конца седьмой недели, а с восьмой недели он уже классифицируется как плод. Анэмбриония может проявляться в двух формах: первая — когда эмбрион не образовался изначально, вторая — когда его развитие остановилось на очень ранних этапах (до пятой недели).
Если при УЗИ у женщины обнаруживается плодное яйцо без эмбриона, это может указывать как на ранний срок беременности, так и на анэмбрионию. В любом случае, УЗИ повторяют через неделю для наблюдения за динамикой.
Гибель плода рассматривается в тех случаях, когда он сначала развивался нормально, а затем остановил свое развитие. Если гибель произошла за несколько дней до УЗИ, плодное яйцо и плод могут выглядеть нормально по форме и размерам, но признаки жизни отсутствуют (движения, которые начинаются с восьмой недели, и сердцебиение, которое можно зафиксировать на УЗИ с пятой-шестой недели).
При длительном нахождении замершего плода в матке его невозможно рассмотреть на УЗИ, так как плодное яйцо претерпевает значительные изменения (деформация, нечеткие контуры, множественные перетяжки). Размеры матки при этом отстают от предполагаемого срока, и отсутствуют признаки жизнедеятельности плода.
Первый триместр — это критически важный период для развития плода, так как именно в это время закладываются и формируются органы. Период активной дифференцировки органов считается «критическим» моментом в развитии эмбриона. В первую неделю, а также с третьей по шестую недели наблюдается повышенная гибель плодного яйца. Если гибель происходит в этот период, беременным ставят диагноз: «Погибшее плодное яйцо и непузырный занос».
Что такое истинный пузырный занос? Это состояние возникает во время беременности и характеризуется изменениями хориона, проявляющимися в виде значительного разрастания ворсин. Ворсины могут образовывать расширения в виде пузырьков, напоминающих гроздья. Изменения могут затрагивать как все плодное яйцо, так и его часть. На УЗИ эмбрион отсутствует (при неполном пузырном заносе он может быть, но погибает), а в полости матки выявляется поликистозное образование (множественные мелкие ячеистые структуры). Эта патология относится к доброкачественным трофобластическим опухолям. После пузырного заноса следующая беременность, как правило, протекает нормально, хотя существует небольшой риск повторения этого состояния.
Период с седьмой по десятую неделю — это время дифференцировки системы кровообращения и нервной трубки плода, что также делает его уязвимым, но уже для плода. Если гибель происходит в этот период, заключение УЗИ будет: «Несостоявшийся выкидыш. Ранняя гибель плода».
Чаще всего замершая беременность наблюдается у молодых женщин и женщин старше 30 лет. Этот факт подтверждается отзывами женщин, переживших данное состояние. Среди повторно рожавших женщин в этой группе часто встречаются те, кто ранее перенес кесарево сечение, осложненные роды с вмешательством на матке, искусственный аборт и самопроизвольные выкидыши с использованием хирургического кюретажа.
Замершая беременность на поздних сроках обозначается термином « антенатальная гибель плода» и происходит во II-III триместрах. На поздних сроках легче определить признаки замершей беременности. К этому времени женщины уже знакомы со всеми ощущениями, связанными с беременностью, чувствуют изменения в положении плода и знают, что может вызывать у него дискомфорт. Если плод не шевелится и ведет себя необычно тихо, это всегда вызывает беспокойство. На форумах многие женщины отмечают, что их беременность протекала с осложнениями (угроза прерывания, проблемы с кровоснабжением плаценты, склонность к тромбозам). При проведении УЗИ диагноз ставится сразу, так как отсутствует сердцебиение. Срок остановки развития устанавливается по состоянию диафизов трубчатых костей.
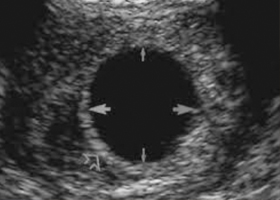
Можно утверждать, что в постановке данного диагноза, особенно на ранних сроках, ключевую роль играет ультразвуковое исследование. Благодаря его возможностям можно выявить замершую беременность до появления каких-либо симптомов. УЗИ может проводиться через брюшную стенку или через влагалище (трансвагинальное УЗИ).
Последний метод более точен, так как опытный специалист может увидеть плодное яйцо уже на четвертой неделе при размерах 2-3 мм! Более информативным считается трансвагинальное УЗИ с пятой недели беременности. Желточный мешок с помощью этого метода обнаруживается раньше, чем эмбрион.
Согласно Клиническим рекомендациям 2016 года, замершая беременность диагностируется при отсутствии сердцебиения при копчико-теменном размере эмбриона более 7 мм и отсутствии структуры эмбриона при диаметре плодного яйца более 25 мм. Отсутствие сердцебиения на ранних сроках и при меньших размерах эмбриона не является основанием для постановки этого диагноза. Существуют и другие критерии, позволяющие выявить замершую беременность:
- у эмбриона нет сердцебиения через 2 недели после выявления плодного яйца без желточного мешка;
- отсутствие сердцебиения через 11 дней после выявления плодного яйца с желточным мешком.
Получив заключение, любая беременная женщина может сомневаться — действительно ли это замершая беременность или ошибка УЗИ? Ошибка УЗИ исключается, так как исследование повторяют через 7-10 дней и выносят окончательное заключение.
Кроме данных УЗИ, также проверяют уровень ХГЧ при замершей беременности, который показывает небольшой прирост в течение 48-72 часов. В норме уровень ХГЧ при 1200 мМЕ/мл удваивается каждые 2 дня, а при значении 6000 мМЕ/мл — каждые 3 дня. Растет ли ХГЧ при замершей беременности и может ли он вообще увеличиваться? При неразвивающейся беременности изменений в сторону увеличения не наблюдается. Его уровень снижен: при 6-12 неделях — в 8 раз, а при 13-26 неделях — в 3 раза, что связано с изменениями ворсинчатого хориона. Как быстро падает уровень ХГЧ? Уровень гормона остается повышенным еще в течение 20-36 часов после гибели, что связано с периодом полураспада гормона, после чего он постепенно снижается.
Покажет ли тест замершую беременность и что он вообще показывает в таком случае? Сразу после остановки развития экспресс-тест на беременность будет давать положительный результат, если срок составляет 9-10 недель. В некоторых случаях тест может оставаться положительным еще месяц после отторжения или проведения выскабливания. Покажет ли тест, если на момент гибели срок был 3-5 недель? В таком случае через два дня проявится одна полоска.
Как меняется базальная температура при неразвивающейся беременности? Температура в прямой кишке в течение двух дней снижается с 37°C до 36,7°C. Через 2-3 недели, если развивается воспалительный процесс в малом тазу из-за разложения тканей замершего плода, температура резко повышается.
Замершая беременность — это тема, о которой многие предпочитают не говорить, но она затрагивает множество женщин и их семьи. Отзывы людей варьируются от глубокого горя до попыток найти поддержку в сообществе. Многие женщины делятся своими переживаниями, отмечая, что это событие стало для них настоящим испытанием. Они рассказывают о чувствах утраты, вины и одиночества, которые могут возникнуть после такого опыта.
Некоторые находят утешение в общении с другими, кто прошел через подобное, и отмечают важность открытого обсуждения этой темы. Поддержка близких и профессионалов, таких как психологи, помогает многим справиться с эмоциями и начать процесс исцеления. Важно помнить, что каждая история уникальна, и у каждой женщины свой путь к восстановлению. Обсуждение замершей беременности может помочь разрушить табу и создать пространство для понимания и поддержки.
https://youtube.com/watch?v=nEKJKQrRNTE
Причины замершей беременности
При анализе восприимчивости эмбриона или плода к различным вредным воздействиям следует отметить, что на ранних стадиях развития чувствительность значительно выше. Особенно уязвимы развивающиеся эмбрионы и плоды в критические моменты, когда существует риск прерывания беременности:
- на этапе имплантации (7-12 день);
- в период эмбриогенеза (3-8 неделя);
- во время формирования плаценты (до 12 недели);
- а также во II триместре, когда происходит развитие ключевых систем плода (20-24 неделя).
Основные причины замершей беременности на раннем сроке
Одна из основных причин невынашивания беременности на ранних сроках — это генетические факторы. Большинство хромосомных нарушений, таких как хромосомные аберрации или дисбаланс, не передаются по наследству, а возникают в процессе деления зиготы. Эмбрионы с такими аномалиями обычно самостоятельно прекращают свое развитие на ранних стадиях. Хромосомный дисбаланс может проявляться как в изменении количества хромосом, так и в структурных аномалиях, когда часть генетического материала теряется или, наоборот, появляется дополнительный. Также возможно сочетание количественных и структурных дефектов. Причины, вызывающие хромосомные нарушения, до сих пор остаются неясными. Однако известно, что эндокринные расстройства репродуктивной системы женщины, такие как олигоменорея, недостаточность лютеиновой фазы, гиперандрогения и гиперпролактинемия, а также возраст беременной, эндометриоз и инфекции у обоих партнеров, могут увеличить риск хромосомных мутаций и вероятность неразвивающейся беременности. Если рассматривать другие генетические факторы, то наследственные тромбофилии составляют 15% всех причин потери беременности.
В первом триместре на развитие плода негативно влияют инфекции. Контакт с инфекционными агентами в этот период может привести к гибели эмбриона. Инфицирование эндометрия наблюдается в 50% случаев. К таким инфекциям относятся вирусные заболевания, вызванные вирусами герпеса, краснухи, цитомегаловируса, гриппа А, токсоплазмами и хламидиями. В первом триместре чаще всего наблюдается восходящий путь инфицирования, связанный с хламидиями, вирусом герпеса, грибковыми инфекциями и микоплазмами.
Нарушения в системе свёртывания крови также могут быть причиной неразвивающейся беременности. Одним из примеров является антифосфолипидный синдром (АФС), при котором в организме беременной образуются антитела к фосфолипидам. Эти антитела подавляют выработку хорионического гонадотропина и повреждают трофобласт, что может привести к прерыванию беременности. При АФС гибель плода может произойти после 10 недель.
Также неразвивающаяся беременность может быть вызвана гормональными нарушениями у женщины, такими как гипофункция яичников, недостаточность лютеиновой фазы, гиперандрогения и гиперпролактинемия. Влияние на беременность может оказывать и гипофункция щитовидной железы. Часто гибель эмбриона наблюдается при сахарном диабете у беременной.
Иммунологические факторы также играют роль в возникновении неразвивающейся беременности, включая наличие у женщины аутоантител к ХГЧ и прогестерону. Патологические состояния эндометрия, такие как атрофия, аутоиммунный и хронический эндометрит, также могут способствовать этому. Хронический эндометрит подтверждается в 73% случаев невынашивания беременности. Воспалительный процесс при эндометрите может самопроизвольно разрешаться во время менструации, однако при наличии внутриклеточной инфекции могут возникать рецидивы и нарушения репродуктивной функции. Большинство случаев эндометрита после неразвивающейся беременности протекает без явных клинических проявлений, и не всегда удается выявить возбудителя инфекции бактериологическим методом.
Замершая беременность в первом триместре может быть связана с гинекологическими воспалительными заболеваниями, среди которых на первом месте стоит хронический эндометрит, за которым следуют генитальный герпес, папилломавирусная инфекция и уrogenital chlamydia. В настоящее время основную роль в развитии инфекционно-воспалительных заболеваний играют условно-патогенные микроорганизмы и вирусно-бактериальные инфекции.
Также следует учитывать влияние нарушений микробиоценоза влагалища. Бактериальный вагиноз, при котором наблюдается увеличение количества Gardnerella vaginalis и снижение уровня лактобактерий, удваивает риск неразвивающейся беременности.
Анатомические аномалии плода и матки, такие как внутриматочные синехии, генитальный инфантилизм и миома, а также структурные недостатки эндометрия в месте имплантации, связанные с предыдущими выскабливаниями, также могут стать причиной неразвивающейся беременности.
Почему же происходит замершая беременность? Установлено, что стрессовые ситуации в течение трех месяцев до зачатия могут оказать значительное влияние.
Неразвивающаяся беременность также может быть связана с аstenozoospermia у мужчин и воздействием эндотоксинов бактерий на сперматозоиды.
Определенное значение имеют состояния, связанные с дефицитом йода. Курение и злоупотребление алкоголем также играют негативную роль, так как доказано, что эти вредные привычки способствуют развитию акушерских осложнений, включая внематочную и неразвивающуюся беременность.
https://youtube.com/watch?v=SkKNE5nvZM0
Причины замершей беременности во втором триместре
Прекращение сердечной активности плода после 22 недели беременности считается антенатальной гибелью. Если это происходит во втором триместре, возможные причины могут включать:
- Заболевания матери. К ним относятся неконтролируемый диабет, системная красная волчанка и другие болезни соединительной ткани, хронические заболевания почек, антифосфолипидный синдром, пороки сердца, декомпенсированный гипотиреоз, артериальная гипертензия, анемия, а также тяжелые формы гриппа или пневмонии.
- Воспалительные процессы в области половых органов ( вагиниты, вагинозы, хронические специфические инфекции).
- Проблемы с плацентой (преждевременная отслойка, предлежание, аномалии развития), патологии пуповины, несовместимость крови по резус-фактору, многоплодная беременность, маловодие.
- Заболевания системы гемостаза ( антифосфолипидный синдром, наследственные тромбофилии).
- Гестоз.
Психосоматические причины замершей беременности могут быть связаны с различными подсознательными конфликтами. Почему возникает неразвивающаяся беременность с точки зрения психосоматики?
- Страхи, которые формируются с детства и накапливаются на протяжении жизни: боязнь родов, особенно если у матери или подруг были тяжелые роды, страх испортить фигуру, потерять карьеру, выпасть из социальной жизни, остаться одной после родов, если партнер не хочет детей.
- Низкая самооценка, нежелание и неготовность стать матерью.
- Сильное эмоциональное напряжение.
- Конфликты в семье и подсознательное нежелание рожать от мужа.
- Обида на партнера и подсознательное желание его наказать.
- Непринятие себя в роли будущей матери.
Если женщина испытывает сомнения в своей готовности стать матерью или не уверена в своем партнере, ее подсознание может на гормональном уровне пытаться избавиться от плода, который вызывает страхи, негативные эмоции и переживания.
Симптомы замершей беременности
Замершая беременность отличается нечеткой картиной симптомов. Как же можно распознать замершую беременность в домашних условиях? Обычно это сделать сложно, так как у большинства женщин нет явных признаков. Более того, симптомы могут проявляться только через 3-5 недель после остановки развития, что затрудняет раннюю диагностику. Женщина может продолжать ощущать себя беременной, и лишь на 12-13 неделе у нее могут возникнуть подозрения, что побуждает обратиться к врачу. До этого момента многие ожидают планового УЗИ. Позднее появление симптомов связано с тем, что жизнеспособность трофобласта сохраняется даже после гибели эмбриона или плода.
Точное определение этого состояния возможно только при осмотре беременной и проведении УЗИ, которые показывают стабилизацию размеров матки по сравнению с предыдущими измерениями и несоответствие ее размеров сроку беременности. Если в полости матки имеются гематомы, то размеры могут даже увеличиваться. На УЗИ можно заметить изменения в структуре плодного яйца, такие как изменение формы, деформация, нечеткие контуры и множественные перетяжки. Если женщина редко посещает врача, самостоятельно распознать это состояние будет сложно, так как смерть плода не всегда сопровождается его изгнанием из матки. Из-за сниженной активности матки она не отторгает плод, и у женщин долгое время могут отсутствовать какие-либо симптомы замершей беременности.
Давайте рассмотрим, какие признаки могут свидетельствовать о замершей беременности на различных сроках.
Признаки замершей беременности на ранних сроках
Если это произошло в первом триместре, стоит обратить внимание на незначительные кровянистые выделения, которые могут быть как длительными, так и периодическими, а также на легкие тянущие боли в нижней части живота. Эти симптомы могут проявляться через 2-3 недели после остановки развития эмбриона или плода. Однако, согласно обсуждениям на форумах, у некоторых женщин выделения могут появляться спустя некоторое время после прекращения беременности, а в других случаях они вовсе отсутствуют. Боли в животе также могут не проявляться. В некоторых ситуациях может наблюдаться небольшое повышение температуры. Может ли женщина испытывать тошноту при неразвивающейся беременности? При анализе первых признаков замершей беременности стоит отметить, что многие женщины сообщают об исчезновении токсикоза, то есть у них отсутствует рвота, слюнотечение и тошнота.
Что касается болей в груди при неразвивающейся беременности, то женщины отмечают, что исчезает чувство набухания и болезненности молочных желез. Тем не менее, все симптомы в первом триместре могут быть неявными и не всегда являются надежными. При задержке плода в матке на 3-4 недели лишь у 10% женщин могут возникать недомогание, головокружение и повышение температуры.
Как долго можно находиться с замершей беременностью? Сразу после диагностики женщину направляют в больницу, где пытаются консервативным способом вызвать выкидыш. Если это не удается, рассматривается возможность медикаментозного аборта или вакуумной экстракции плода. Если женщина не регулярно посещает гинеколога, она может оставаться с неразвивающейся беременностью на протяжении месяца, и даже после этого выкидыш может не произойти.
Какие симптомы замершей беременности на ранних сроках являются наиболее специфичными? Более надежным признаком считается изменение уровня гормона ХГЧ, который начинает вырабатываться тканями хориона уже на 6-8 день после оплодотворения. Неразвивающаяся беременность характеризуется крайне низким уровнем этого гормона, который может даже полностью отсутствовать. Тем не менее, рекомендуется проверять уровень β-ХГЧ при «беременности неясной локализации», и нет необходимости в его определении, если плодное яйцо визуализируется в полости матки. Ультразвуковое исследование имеет приоритет, что подтверждается отзывами. У многих женщин уровень ХГЧ был в норме, а беременность все же замерла.
Признаки замершей беременности во втором триместре
Во втором триместре основным ориентиром становится активность плода. Первые четкие движения ребенка, если речь идет о повторной беременности, ощущаются на 18-й неделе. В случае первой беременности это происходит на 20-й неделе. Беременной женщине следует насторожиться, если до 24-й недели не наблюдается шевелений или они прекращаются (если в течение суток ребенок не проявляет активности). После 25-й недели о возможной гибели плода можно судить не только по отсутствию движений, но и по изменению состояния молочных желез, а также выделению молозива. У женщины может не увеличиваться живот, а наоборот, он становится меньше, исчезают боли в области таза и поясницы, если они имели место ранее. Также могут наблюдаться повышение температуры и боли внизу живота.
Другим важным признаком является отсутствие сердцебиения, которое врач может услышать с помощью стетоскопа уже на 13-14 неделе. Если плод погиб на 15-й неделе и находится в матке около месяца, то при осмотре шейки матки гинеколог обнаруживает в цервикальном канале густую коричневую слизь, сердцебиение не фиксируется (это также подтверждается на УЗИ), а при разрыве плодного пузыря изливаются околоплодные воды коричневого цвета. Если замирание беременности произошло на 16-й неделе, шейный канал раскрывается на 1-1,5 см у нерожавших женщин и на 3 см у рожавших.
Анализы и диагностика
Сравнение клинических данных, таких как размеры матки и срок беременности по календарю, с результатами ультразвукового исследования (УЗИ) позволяет установить диагноз и уточнить срок нахождения плодного яйца в матке. В первом триместре наиболее эффективным методом диагностики считается трансвагинальное УЗИ. В соответствии с медицинскими рекомендациями, УЗИ должно проводиться в период с 11 по 14 недели, когда завершается эмбриогенез. В более ранние сроки исследование осуществляется только по медицинским показаниям. Во время обследования могут быть выявлены: отсутствие сердцебиения эмбриона (которое начинает фиксироваться с 5 недели), а также истончение и неоднородность хориона.
Также важно провести анализ уровня α-Фетопротеина, который может увеличиваться в 1,5-3 раза и достигает своего пика на 3-4 день после гибели плода.
Необходимо оценить уровень трофобластического β1-гликопротеина, который может снижаться в 6-15 раз.
Следует обратить внимание на уровень ХГЧ, который значительно снижен и продолжает уменьшаться.
Кроме того, наблюдаются низкие уровни прогестерона и эстрадиола.
При наличии гиперандрогении уровень тестостерона может быть повышен.
Какие анализы нужно сдать после замершей беременности
- Эндокринологические исследования, включающие: уровень тиреотропного гормона, антитела к тиреоглобулину (АТТГ), анализ на гликозилированный гемоглобин, а также уровень пролактина.
- Иммунологическое обследование, направленное на выявление аутоиммунных заболеваний у беременной. Включает HLA-типирование (гистосовместимость в паре), определение уровня антиспермальных антител, антифосфолипидных антител, волчаночного антикоагулянта и антител к ХГТ.
- Анализы на инфекции, передающиеся половым путем.
- Исследование на наследственные тромбофилии (проводится только в случае, если у женщины ранее были тромбозы).
- Гистероскопия (осмотр полости матки с помощью специального оптического устройства) и гистеросальпингография (рентгенографическое исследование матки с контрастным веществом) помогают выявить анатомические патологии.
- Цитогенетическое исследование кариотипа супружеской пары с последующей консультацией генетика.
- Анализ генов, отвечающих за «предрасположенность», таких как MTHFR и MTRR, имеет важное значение для планирования будущих беременностей. Хромосомные образцы мужчины и женщины получают из лимфоцитов. Наличие мутаций в генах MTHFR и MTRR увеличивает риск рождения ребенка с хромосомными аномалиями в 1,5-2,5 раза. Если мутации обнаружены у обоих родителей, риск формирования аномального кариотипа у плода значительно возрастает.
- После инструментального удаления проводится цитогенетическое исследование плода (или эмбриона и тканей хориона), что позволяет выявить изменения в кариотипе.
Лечение при замершей беременности
При лечении может применяться выжидательная стратегия, когда женщину наблюдают и ожидают естественного изгнания плодного яйца. Однако стоит отметить, что самопроизвольное удаление происходит лишь в 25-27% случаев. Поэтому чаще используется активный подход, особенно в ситуациях, когда наблюдаются кровотечения, интоксикация или сильные боли.
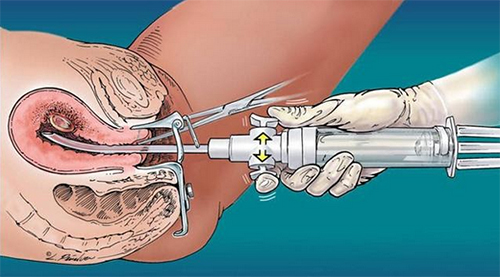
Хирургическое выскабливание, также известное как инструментальный аборт, остается традиционным методом, при котором удаляются верхние слои эндометрия и плодное яйцо. Гинекологи выражают опасения по поводу риска кровотечений и остатков плодного яйца в матке после применения других методов прерывания беременности, поэтому чаще всего выбирают именно этот способ. Более того, выскабливание при замершей беременности проводится даже в тех случаях, когда УЗИ подтверждает отсутствие остатков плодного яйца после выкидыша. Однако хирургический метод может привести к хроническому эндометриту и снижению качества эндометрия. Менструации после чистки начинаются через 28 дней, если выскабливание проводилось до 8 недель, и через 60 дней при более поздних сроках. Началом цикла считается день проведения инструментального аборта. Аборт не должен вызывать сбои в цикле, если до этого он был регулярным.
В качестве альтернативы хирургическому методу на ранних сроках предлагается медикаментозный аборт с использованием комбинации мифепристона и мизопростола. Любая клиника предлагает медикаментозный метод для женщин до 6 недель беременности. Исследования показывают, что медикаментозный аборт имеет преимущества по сравнению с хирургическим вмешательством, при этом задержка эмбриона не должна превышать трех недель.
Медикаментозный аборт осуществляется в дневном стационаре. Мифепристон вызывает сокращения матки, что приводит к отслойке плодного яйца и его изгнанию уже на вторые сутки. Возможны побочные эффекты, такие как тошнота, рвота и кровянистые выделения, которые могут продолжаться более двух недель. Из-за риска кровотечения этот метод не всегда охотно применяется в акушерской практике.
Наиболее подходящими методами в I триместре являются:
- расширение шейки матки и вакуумная аспирация;
- подготовка шейки (антипрогестагены, простагландины), а затем вакуумная аспирация.
Подготовка шейки матки облегчает процедуру и сокращает ее продолжительность. Показания для подготовки включают нерожавших женщин, беременность более 9 недель и аномалии цервикального канала. Для подготовки применяются палочки ламинарии или Пенкрофтон (внутрь или вагинально), а также мизопростол за 3 часа до манипуляции. Вакуумная чистка матки выполняется под контролем гистероскопии и считается «золотым стандартом».
Гибкие пластиковые канюли, используемые в процессе, менее травматичны для эндометрия, и плодное яйцо удаляется полностью без остатков, что исключает длительные кровотечения, как это может происходить при медикаментозном аборте.
При любом подходе все пациентки подлежат срочной госпитализации. Для предотвращения коагулопатического кровотечения обязательно проводится исследование коагулограммы. При выявлении нарушений осуществляется коррекция гемостаза с помощью свежезамороженной плазмы и препаратов гидроксиэтилкрахмала. После операции назначаются антиагреганты и антикоагулянты (Фраксипарин, Трентал, Курантил), а также для восстановления — глюкоза, витамины и спазмолитики. При замершей беременности во II триместре выполняется терапевтический аборт с использованием простагландинов, которые вводятся в амниотическую полость.
Лечение после замершей беременности и выскабливания
Восстановление после чистки матки включает в себя целый ряд мероприятий, направленных на лечение хронического эндометрита и восстановление эндометрия. Исследования показывают, что после кюретажа эндометрит может развиться в 45% случаев, даже если его не было ранее. Поэтому в каждом случае необходимо проводить противовоспалительное и восстановительное лечение. Игнорировать важность реабилитации нельзя, так как существует высокий риск хронизации эндометрита, атрофии эндометрия и проблем с имплантацией в будущем.
Что следует делать после выскабливания? Обязательно пройти курс лечения, назначенный гинекологом:
- Противовоспалительная терапия (антибиотики и нестероидные противовоспалительные средства).
- Коррекция иммунных нарушений (внутривенная иммуноглобулинотерапия).
- Нормализация микроциркуляции и обменных процессов в эндометрии (такие препараты, как Трентал, Актовегин, Курантил, витамин Е и витамины группы В, Эссенциале, Магне В6).
- Гормональная терапия.
- Коррекция микробиоты влагалища (свечи Жлемика, Вагинорм-С, инстилляции раствора молочной кислоты во влагалище, свечи Неопробио, Лактожиналь L, Кольпафлор).
- Физиотерапевтическое лечение.
Восстановление после чистки матки в первую очередь включает антибактериальную терапию. Антибиотики назначаются при наличии подтвержденного острого эндометрита или обострении хронической формы, а также после получения результатов бактериологического исследования и определения чувствительности к антибиотикам. В качестве антибиотиков могут использоваться цефалоспорины, макролиды ( Джозамицин), защищенные пенициллины и Метронидазол. Своевременно начатое лечение способствует нормализации состояния эндометрия.
Гормональная терапия является обязательным элементом восстановительного лечения, так как она помогает восстановить структуру и функции эндометрия. Для этого применяются комбинированные препараты (эстроген-гестагенные) или средства на основе прогестерона. Они назначаются в зависимости от клинической ситуации на срок от 3 до 6 месяцев. Минимальные дозы прогестерона (дидрогестерона) способствуют регенерации и восстановлению энергетических ресурсов эндометрия, что особенно важно при планировании следующей беременности. Если женщина хочет сохранить свою репродуктивную функцию, гормональная контрацепция становится необходимой.
Комбинированные контрацептивы не только оказывают лечебное действие, но и предотвращают нежелательную раннюю беременность. Курс приема контрацептивов составляет 6 месяцев.
Метаболическая терапия, помимо Актовегина, Эссенциале, витамина Е, включает фолиевую кислоту, витамин В12, коэнзим Q10, полиненасыщенные жирные кислоты ( омега-3) и глицин, который положительно влияет на нервную систему. На завершающем этапе для восстановления эндометрия применяется физиотерапевтическое лечение: лазеротерапия, тампоны с мазями, грязелечение. Физиотерапия улучшает кровообращение и процессы репарации эндометрия. Процедуры назначаются с 5-го дня цикла, а курс может составлять до 30 процедур. В результате комплексного лечения наблюдаются положительные изменения в эндометрии, что подтверждается УЗИ: увеличивается толщина и улучшается структура эндометрия.
Как пережить замершую беременность?
После переживания подобной ситуации женщина оказывается под постоянным давлением мыслей: «а вдруг это повторится в следующей беременности?», «я боюсь замершей беременности и не знаю, как с этим справиться». С такими вопросами, сомнениями и страхами она обращается к гинекологу и психологу. Гинеколог обязательно объяснит, насколько важно пройти лечение (сразу после выскабливания и в течение трех месяцев), что поможет сохранить следующую беременность. Если лечение не будет проведено, то успешный исход можно ожидать лишь у 18% женщин.
Не каждая женщина решится на консультацию с психологом, и не всем это необходимо. Чаще всего помощь психолога требуется, если поддержка со стороны близких отсутствует, а специалист способен оказать грамотную психологическую поддержку. Обычно рекомендации психолога сводятся к следующим пунктам:
- Не следует винить себя за произошедшее и постоянно возвращаться к этой ситуации.
- Нужно избавиться от гнева и обвинений в адрес родных и партнера.
- Пересмотрите свои взгляды на беременность, роды и детей.
- Не задерживайтесь на своем горе, примите утрату и переживите ее.
- Поймите, что этот путь, полон боли и страданий, необходимо пройти, и за ним последует награда.
- Постарайтесь максимально занять себя делами.
Безусловно, поддержка близких и родных помогает справиться с этим горем, а комплексное лечение дает надежду на успешную беременность в будущем.
Лекарства
Цефтриаксон, Джозамицин, Аугментин, Метронидазол, Джес Плюс, Ярина Плюс, Димиа, Трентал, Актовегин, Эссенциале, Вагинорм-С.
Процедуры и операции
Физиотерапевтические процедуры:
- аппликации с грязью;
- внутриматочное орошение с использованием кавитированных растворов (растворы, обработанные ультразвуковыми волнами) хлоргексидина, бетадина, соды, октенисепта, диоксидина, имунофана, ронколейкина;
- ванны (сероводородные, йодобромные, радоновые);
- ультразвуковая терапия;
- лазерное лечение;
- фонофорез с применением медикаментов;
- тампоны с грязями Мёртвого моря (гель поставляется в одноразовых инъекторах с вагинальными катетерами);
- тампоны с мазью на основе прополиса.
Беременность после замершей беременности
Женщины, у которых в анамнезе была замершая беременность, нуждаются в тщательной подготовке к следующей беременности. На форумах, посвященных этой теме, можно часто встретить комментарии вроде «забеременела сразу» или «забеременела через 3 месяца». Однако важно понимать, через какой период времени можно планировать новую беременность после неудачной замершей беременности. Дело в том, что речь идет не только о том, чтобы забеременеть, но и о том, чтобы без акушерских осложнений выносить и родить здорового ребенка в срок.
Как забеременеть после замершей беременности?
Важным шагом в подготовке к беременности является лечение инфекций, передающихся половым путем, а также вагинита. Для этого можно применять местные средства, такие как вагинальные свечи или таблетки. Рекомендуется использовать комбинированные антибактериальные препараты, которые содержат антибиотики, противогрибковые средства и средства против анаэробных бактерий. После устранения воспалительных процессов необходимо восстановить микробиом влагалища, что включает в себя восстановление лактофлоры.
Женщинам, пережившим замершую беременность, рекомендуется в течение как минимум трех месяцев принимать оральные контрацептивы, содержащие фолаты, такие как Джес Плюс и Ярина Плюс. Активная форма фолата играет важную роль в организме, участвуя в метаболизме, синтезе ДНК, РНК, пуриновых оснований, белков и аминокислот. Фолаты необходимы для нормального протекания беременности и развития плода. Их прием помогает регулировать менструальный цикл, способствует восстановлению после неудачной беременности и укрепляет овуляцию. Контрацептивы предотвращают раннюю беременность, что крайне важно. После прекращения приема контрацептивов беременность может наступить практически сразу, а уровень фолатов сохраняется на необходимом уровне в течение нескольких недель, что критично для формирования нервной трубки у плода.
Однако достаточно ли этого восстановительного лечения и когда можно планировать беременность? Беременность возможно планировать только при нормальной толщине эндометрия, поэтому его состояние имеет большое значение. Если на 21-23-й день менструального цикла у женщины обнаруживается «тонкий» эндометрий (8 мм и менее), это может затруднить наступление беременности, а если она произойдет, то существует высокий риск осложнений, таких как неразвивающаяся беременность или гибель плода. В случае недостаточной толщины эндометрия лечение продолжается. Для подготовки к беременности врач назначает эстрогены в первую и вторую половину цикла, а с 14-15 дня добавляет прогестерон (дидрогестерон или микронизированный прогестерон). Увеличение толщины эндометрия может занять до 6 месяцев. Учитывая все это, быстро забеременеть не получится, оптимальный срок составляет 6 менструальных циклов, в течение которых проводится реабилитационное лечение.
На этапе планирования беременности также назначаются комплексы витаминов. Линейка препаратов Элевит включает витамины, необходимые на этом этапе. Этот мультивитаминный комплекс содержит Метафолит, который поддерживает уровень фолатов. Препарат Фемибион I, содержащий девять витаминов, йод, биотин и фолаты, также рекомендуется на прегравидарном этапе.
Все знают, что забеременеть можно только в дни овуляции, поэтому для достижения 100% результата необходимо определить ее сроки. Существует несколько способов определения овуляции — подсчет середины цикла или измерение температуры в прямой кишке. Однако оба метода не всегда точны. Существует цифровой тест на овуляцию Clearblue, который показывает результаты без ошибок и помогает определить два дня с наибольшей вероятностью зачатия. Исследование проводится с помощью мочи: пробоотборник нужно подставить под струю мочи на 5 секунд, а затем опустить его на 15 секунд в собранную пробу мочи. Результат появится через 3 минуты. Символ «смайлик» указывает на всплеск лютеинизирующего гормона, что означает высокую вероятность забеременеть в течение следующих 48 часов.
Диета
Диета при планировании беременности
- Эффективность: информация отсутствует
- Сроки: 3-5 месяцев до ожидаемого зачатия
- Стоимость продуктов: 1800-2000 рублей в неделю
Для женщин, стремящихся стать мамами, важно придерживаться правильного и сбалансированного рациона. Наилучшим вариантом станет диета, разработанная для подготовки к беременности.
Профилактика. Как избежать замершей беременности
Женщины, которые пережили неразвивающуюся беременность, часто задаются вопросом: может ли такая ситуация повториться? Да, это возможно, если у женщины наблюдаются гормональные нарушения, хронические гинекологические заболевания, а также если она и её партнер являются носителями генов MTHFR и MTRR. Кроме того, наличие серьезных аутоиммунных заболеваний, таких как антифосфолипидный синдром, также может увеличить риск. Однако в большинстве случаев ситуацию можно исправить.
Что следует предпринять для предотвращения замершей беременности на ранних сроках:
- Важно устранить инфекционные очаги в организме и провести санацию мочеполовой системы.
- Для снижения риска замершей беременности необходимо вылечить воспалительные гинекологические заболевания до зачатия.
- Провести обследование и при необходимости лечение партнера.
- Беременной женщине следует пройти обследование на наличие инфекций. В первом триместре рекомендуется сдать мазок на флору, а также пройти тестирование на хламидиоз, микоплазмоз, вирус герпеса, цитомегаловирус, ВИЧ, вирусные гепатиты В и С, краснуху и токсоплазмоз. В случае выявления токсоплазмоза или краснухи беременность может быть прервана.
- Провести генетический скрининг.
- Нормализовать микрофлору влагалища.
- Подготовить эндометрий к имплантации, корректируя овуляторно-менструальный цикл.
- Устранить нарушения в системе свертываемости крови.
- Перед планированием беременности принимать витамины и микроэлементы.
- Тщательно планировать время зачатия, учитывая периоды с минимальным уровнем стресса и инфекционных рисков.
- Отказ от курения является ключевой рекомендацией для женщин, планирующих беременность.
- Женщинам из группы риска для предотвращения замершей беременности может помочь гормональная поддержка (прием дидрогестерона или микронизированного прогестерона), назначаемая на ранних сроках. Это способствует правильному формированию плацентарного кровотока и обеспечивает иммунологическую поддержку беременности.
Последствия замершей беременности и осложнения
Задержка развития эмбриона (плода) в матке на срок более 5-6 недель может негативно повлиять на здоровье и репродуктивные способности женщины. К возможным последствиям неразвивающейся беременности относятся:
- эндометрит;
- возникновение синдрома диссеминированного внутрисосудистого свертывания, вызванного попаданием в кровоток тромбопластических веществ, образующихся в результате аутолиза погибшего эмбриона;
- кровотечения;
- гнойно-септические осложнения, связанные с аутолизом эмбриона;
- врастание эмбриона в рубец матки после кесарева сечения;
- тревожно-депрессивные расстройства и сбои в адаптационных механизмах, что может потребовать помощи психиатра.
Среди осложнений, возникающих после аборта, можно выделить коагулопатическое кровотечение, травмы матки и шейки, а также воспалительные заболевания.
Прогноз
Во время реабилитационного лечения беременность возникает в 85% случаев, и 70% из них завершаются родами. В случае отсутствия восстановительной терапии беременность также наступает в аналогичном проценте случаев, однако до родов доходят лишь 18% женщин. Это подчеркивает важность проведения реабилитации. Также стоит отметить, что чем больше случаев невынашивания наблюдалось у женщины, тем менее благоприятный прогноз для зачатия и вынашивания. Если женщина пережила более двух выкидышей (привычное невынашивание), паре следует пройти более детальное обследование.
Список источников
- Кошелева Н. Г. Современные подходы к лечению и профилактике невынашивания беременности с учетом этиопатогенеза // Проблемы репродукции. – 2007. – № 3. – С. 45-50.
- Сидельникова В. М. Актуальные вопросы невынашивания беременности. Цикл клинических лекций. – М., 2002. – С. 11-23.
- Радзинский В. Е. Неразвивающаяся беременность. Методические рекомендации МАРС. М.: Редакция журнала Status Praesens, 2015. С. 40–41.
- Доброхотова Ю. Э. Невынашивание беременности. Инфекционные факторы. М.: АдамантЪ, 2011. С. 9.
- Радзинский В. Е., Димитрова В. И., Майскова И. Ю. Неразвивающаяся беременность. М.: ГЭОТАР-Медиа, 2009. 200 с.
Психологические аспекты замершей беременности
Замершая беременность — это не только физическое, но и глубокое эмоциональное испытание для женщины и её близких. Психологические аспекты данной ситуации могут оказывать значительное влияние на психическое здоровье и общее состояние женщины. Важно понимать, что каждая женщина реагирует на утрату по-своему, и нет единственно правильного способа справляться с горем.
Первоначально, после получения диагноза, женщины часто испытывают шок и отрицание. Это может проявляться в виде недоверия к врачам, сомнений в правильности поставленного диагноза и даже в попытках найти альтернативные объяснения происходящему. На этом этапе важно, чтобы женщина получила поддержку от близких и медицинских специалистов, которые могут помочь ей осознать реальность ситуации и начать процесс горевания.
Следующим этапом может стать гнев и чувство вины. Женщина может задаваться вопросами: «Почему это произошло со мной?» или «Что я сделала не так?». Эти чувства могут быть очень интенсивными и приводить к самообвинению. Важно помнить, что замершая беременность часто происходит по причинам, которые не зависят от женщины, и что она не несёт ответственности за произошедшее.
После периода гнева может наступить депрессия. Женщина может чувствовать себя опустошённой, испытывать постоянную печаль и утрату интереса к жизни. Важно в этот момент обратиться за помощью к специалистам — психологам или психотерапевтам, которые могут предложить методы работы с горем и помочь справиться с негативными эмоциями.
Со временем, многие женщины начинают искать способы восстановить свою жизнь и двигаться вперёд. Это может включать в себя обсуждение своих чувств с близкими, участие в группах поддержки или даже создание памятных ритуалов для утраченного ребёнка. Такие действия могут помочь женщине найти смысл в произошедшем и начать процесс исцеления.
Необходимо также отметить, что замершая беременность может повлиять на отношения в паре. Оба партнёра могут испытывать горе, но реагировать на него по-разному. Это может привести к недопониманию и конфликтам. Открытое общение и совместное переживание утраты могут помочь укрепить отношения и создать пространство для взаимной поддержки.
В заключение, важно помнить, что процесс горевания индивидуален и требует времени. Каждая женщина имеет право на свои чувства и эмоции, и поддержка со стороны окружающих может сыграть ключевую роль в её восстановлении. Психологические аспекты замершей беременности требуют внимательного и чуткого подхода как со стороны медицинских работников, так и со стороны близких людей.
Вопрос-ответ
Что такое замершая беременность и как ее можно определить?
Замершая беременность — это состояние, при котором эмбрион или плод перестает развиваться, но остается в матке. Определить ее можно с помощью ультразвукового исследования, которое покажет отсутствие сердцебиения или остановку роста плода. Также могут наблюдаться симптомы, такие как отсутствие признаков беременности или кровянистые выделения.
Какие причины могут привести к замершей беременности?
Причины замершей беременности могут быть разнообразными, включая генетические аномалии, гормональные нарушения, инфекции, а также проблемы с маткой или плацентой. В некоторых случаях причина остается неизвестной.
Каковы последствия замершей беременности для здоровья женщины?
Замершая беременность может вызвать эмоциональный стресс и физические осложнения, такие как инфекция или необходимость медицинского вмешательства для удаления тканей. Важно обратиться к врачу для получения поддержки и рекомендаций по дальнейшим действиям.
Советы
СОВЕТ №1
Обратитесь к врачу при первых признаках тревоги. Если вы заметили изменения в симптомах беременности, такие как отсутствие сердцебиения или снижение уровня гормонов, немедленно проконсультируйтесь с вашим гинекологом для получения профессиональной оценки и рекомендаций.
СОВЕТ №2
Не бойтесь делиться своими чувствами. Замершая беременность может вызвать сильные эмоциональные реакции. Общение с близкими, друзьями или психологом поможет вам справиться с горем и найти поддержку в трудный период.
СОВЕТ №3
Изучите информацию о замершей беременности. Понимание причин и факторов риска может помочь вам лучше подготовиться к следующей беременности и снизить уровень тревожности. Однако старайтесь получать информацию из надежных источников.
СОВЕТ №4
Позаботьтесь о своем физическом и эмоциональном здоровье. После пережитого стресса важно уделить внимание своему самочувствию. Регулярные прогулки, здоровое питание и занятия, которые приносят радость, помогут восстановить баланс и укрепить ваше здоровье.