Тромбоцитоз — состояние, при котором уровень тромбоцитов в крови превышает норму, что может указывать на различные заболевания. Нормальный уровень тромбоцитов составляет 150–450×10^9 на литр. Его повышение может быть вызвано временными изменениями или серьезными патологиями. В статье рассмотрим причины тромбоцитоза, его проявления и методы лечения у детей и взрослых, что поможет читателям своевременно обращаться за медицинской помощью.
Общие сведения
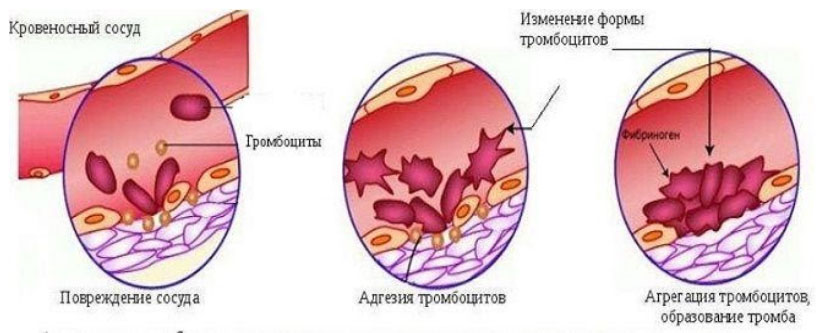
Тромбоциты — это клеточные элементы крови, которые формируются в красном костном мозге из мегакариоцитов. Из одного мегакариоцита может образоваться от 5 до 10 тысяч зрелых тромбоцитов, которые живут в среднем 5-9 дней. После этого они разрушаются в печени и селезенке. Примерно 70% тромбоцитов находится в кровеносной системе, располагаясь близко к стенкам сосудов, а оставшиеся 30% находятся в селезенке. В организме тромбоциты играют важную роль в гемостазе — сложном процессе свертывания крови, а также в остановке кровотечений.
При контакте с поврежденной поверхностью сосуда тромбоциты активируются, изменяют свою форму и начинают склеиваться друг с другом, образуя тромб вместе с фибриногеном. У здорового человека нормальный уровень тромбоцитов составляет от 180 до 400 × 10^9/л, при этом верхняя граница нормы находится в диапазоне 350-400 × 10^9/л.
Тромбоцитоз — это состояние, при котором количество тромбоцитов в крови превышает 450 × 10^9/л, что считается ненормальным. Если уровень тромбоцитов достигает 1000 × 10^9/л, но при этом риск тромбообразования и кровотечений не наблюдается, то это состояние называется гипертромбоцитозом (уровень тромбоцитов более 1000 × 10^9/л), которое связано с высоким риском тромбогеморрагических осложнений. Тромбоцитоз может возникать при различных заболеваниях и состояниях.
Реактивный или вторичный тромбоцитоз возникает как ответ организма на различные изменения, включая инфекционные и воспалительные процессы. Он составляет 80-90% всех случаев тромбоцитоза и является следствием активации мегакариоцитопоэза. Устранение причины, например, лечение инфекционного заболевания или анемии, приводит к нормализации уровня тромбоцитов. В то же время существует истинный первичный тромбоцитоз (также известный как эссенциальная тромбоцитемия) — это заболевание крови, относящееся к миелопролиферативным расстройствам, характеризующееся клонированием мегакариоцитов. Код для тромбоцитоза по МКБ-10 — D75.2 (эссенциальный тромбоцитоз). Это заболевание чаще всего диагностируется у людей в возрасте 50-60 лет, а также у женщин младше 30 лет. У детей оно встречается крайне редко (в их случае чаще наблюдается наследственный тромбоцитоз). Среди миелопролиферативных заболеваний, сопровождающихся тромбоцитозом, также можно выделить истинную полицитемию и первичный миелофиброз.
Врачи отмечают, что тромбоцитоз, характеризующийся повышенным уровнем тромбоцитов в крови, может быть как первичным, так и вторичным. Первичный тромбоцитоз, связанный с миелопролиферативными заболеваниями, требует тщательного наблюдения и, в некоторых случаях, лечения, поскольку может привести к тромбообразованию и осложнениям. Вторичный тромбоцитоз часто возникает в ответ на воспалительные процессы, инфекции или дефицит железа. Врачи подчеркивают важность диагностики и выявления причины повышения тромбоцитов, чтобы определить правильную тактику лечения. Регулярные анализы крови и консультации с гематологом могут помочь избежать серьезных последствий и улучшить качество жизни пациентов.
https://youtube.com/watch?v=2V4VWIiBKac
Патогенез
Основная гипотеза, объясняющая развитие эссенциального тромбоцитоза, заключается в наследственной предрасположенности, которая проявляется в заболевании под воздействием факторов, способствующих повреждению генетического материала. Это приводит к злокачественному перерождению клеток. Наследственная предрасположенность связана с наличием гена JAK2 и активацией специфического сигнального пути, регулирующего клеточный рост. Этот путь включает передачу сигнала от рецепторов тромбопоэтина и эритропоэтина через JAK2-киназу, что вызывает гиперплазию миелоидного ростка и объясняет механизм развития миелопролиферативных заболеваний. Семейство JAK-киназ включает такие белки, как JAK1, TYK2, JAK2 и JAK3. У 4-8% пациентов с первичным тромбоцитозом обнаруживаются мутации в гене MPL, который отвечает за кодирование рецептора тромбопоэтина, играющего ключевую роль в росте и развитии мегакариоцитов.
Реактивный тромбоцитоз возникает в результате увеличения продукции факторов, способствующих тромбоцитопоэзу, которые активируют предшественников мегакариоцитов или зрелые мегакариоциты. Важнейшую роль в стимуляции образования тромбоцитов играет интерлейкин-6. Реактивный тромбоцитоз может проявляться в виде транзиторной формы (например, после травм, операций или острых кровотечений) или иметь длительное течение (при злокачественных опухолях, железодефицитной анемии, а также хронических инфекционных и воспалительных процессах).
| Тип тромбоцитоза | Причины | Клинические проявления |
|---|---|---|
| Первичный (эссенциальный) | Мутации в генах (JAK2, CALR, MPL) | Асимптоматический, тромбозы (артериальные и венозные), кровотечения, спленомегалия, эритромелалгия |
| Вторичный (реактивный) | Воспалительные процессы (инфекции, аутоиммунные заболевания), дефицит железа, спленэктомия, злокачественные новообразования, кровопотеря | Симптомы основного заболевания, редко тромбозы или кровотечения |
| Ложный (псевдотромбоцитоз) | Фрагменты эритроцитов, криоглобулины, бактерии, крупные тромбоциты, аппаратные ошибки | Отсутствие истинного увеличения количества тромбоцитов, отсутствие клинических проявлений |
Классификация
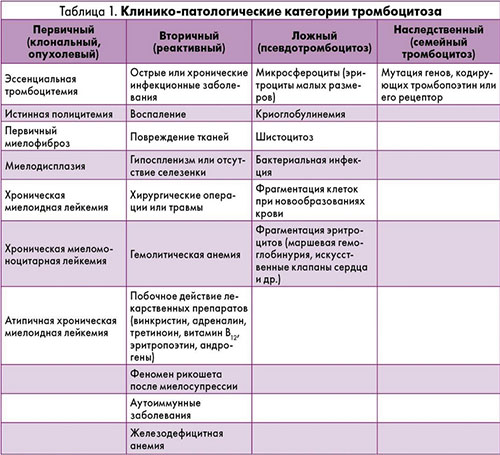
Тромбоцитозы делятся на несколько категорий:
- Первичные (опухолевые, клональные).
- Вторичные (реактивные).
- Ложные (псевдотромбоцитозы). Эти состояния наблюдаются при криоглобулинемии, когда в крови выявляются измененные иммуноглобулины, которые временно осаждаются в виде геля при температуре до 37 °C и растворяются при более высокой температуре. Криоглобулинемия II или III типа часто связана с аутоиммунными заболеваниями и инфекциями, такими как синдром Шёгрена, системная красная волчанка, ревматоидный артрит и вирусный гепатит С.
- Наследственные. Примером может служить семейный тромбоцитоз, который встречается крайне редко. Его причиной являются мутации в гене тромбопоэтина и генах, отвечающих за рецепторы тромбопоэтина (MPL и JAK-2). При гомозиготном наследовании человек с таким генотипом передаст признак всем своим потомкам, что приведет к развитию гипертромбоцитоза с возможными осложнениями. Большинство пациентов имеют гетерозиготную форму, поэтому тромбоцитоз у них выражен умеренно.
Отличить опухолевый тромбоцитоз от реактивного может быть сложно, так как степень повышения тромбоцитов не всегда четко разграничивает эти состояния. Тем не менее, первичный тромбоцитоз встречается реже и составляет 10-15% среди пациентов с повышенным уровнем тромбоцитов. Это опухоли кроветворной системы, вызванные клональной пролиферацией мегакариоцитов. В данной статье мы рассмотрим одно из миелопролиферативных заболеваний — эссенциальную тромбоцитемию. Это заболевание, также известное как идиопатический тромбоцитоз, характеризуется пролиферацией мегакариоцитов в костном мозге и увеличением уровня тромбоцитов до 1000-3000 х 10^9/л. На ранних стадиях заболевания наблюдается умеренный тромбоцитоз (450-600 х 10^9/л). Тромбоциты могут различаться по размеру (анизоцитоз).
Эссенциальная тромбоцитемия является достаточно редким заболеванием, встречающимся в 1,5-2,5 случая на 100 тысяч населения. Основные проявления включают периодические тромбозы и неврологические расстройства, такие как головная боль, головокружение и нарушения зрения.
Пациенты часто жалуются на жжение и онемение пальцев рук и ног, перемежающуюся хромоту, ухудшение зрения, а также на кровотечения при незначительных травмах и недавние тромбозы. На протяжении нескольких лет в анализах крови у таких больных фиксируется стойкий тромбоцитоз. При длительном течении заболевания пролиферация мегакариоцитов может привести к замещению костного мозга коллагеном — развивается фиброз, известный как вторичный пост-тромбоцитемический миелофиброз. У некоторых пациентов может наблюдаться прогрессирование заболевания и переход в бластную трансформацию ( острый лейкоз).
Посетив форум, посвященный этой теме, можно заметить, что достигнуты значительные успехи в лечении и прогнозировании рисков, а также в разработке новых препаратов с патогенетическим действием. Это стало возможным благодаря расшифровке молекулярно-генетических механизмов заболевания. Исследование молекулярно-генетических нарушений позволяет выявлять пациентов в молодом возрасте и назначать им соответствующее лечение.
Тромбоцитоз вызывает множество обсуждений среди пациентов и медицинских специалистов. Многие люди, узнав о повышенном уровне тромбоцитов, испытывают тревогу и задаются вопросами о причинах и последствиях этого состояния. Некоторые пациенты делятся своими переживаниями о том, как это повлияло на их жизнь, отмечая, что им пришлось изменить привычный образ жизни и чаще проходить медицинские обследования. Врачебные комментарии часто акцентируют внимание на том, что тромбоцитоз может быть как первичным, так и вторичным, что требует индивидуального подхода к каждому случаю. Люди также обсуждают важность регулярного контроля и анализа состояния, чтобы избежать возможных осложнений. В целом, общественное мнение о тромбоцитозе подчеркивает необходимость информированности и внимательного отношения к своему здоровью.
https://youtube.com/watch?v=BvRC8Ry4lKM
Причины тромбоцитоза
При наличии у взрослых хирургических, соматических или опухолевых заболеваний тромбоцитоз имеет реактивный характер. Основные причины реактивного тромбоцитоза включают:
- Воспалительные процессы. Чаще всего вторичный тромбоцитоз возникает при иммунных воспалениях (таких как ревматоидный артрит, болезнь Кавасаки, ревматизм и другие), инфекциях или бактериальных заболеваниях ( сепсис, менингит, пневмония, остеомиелит, пиелонефрит), воспалительных заболеваниях кишечника ( язвенный колит), а также при травмах и операциях. С уменьшением воспалительных процессов наблюдается улучшение клинической картины и снижение уровня тромбоцитов. Наиболее распространенные причины тромбоцитоза у детей — инфекции, при которых в 40% случаев происходит повышение уровня тромбоцитов. Это связано с тем, что тромбоциты активно участвуют в антимикробной защите, захватывая и нейтрализуя патогены, а также производя вещества, уничтожающие бактерии и грибы. Кроме того, тромбоциты способствуют миграции лейкоцитов к очагу воспаления.
- Стресс.
- Повреждение тканей в результате травм, операций или ожогов. После травм уровень тромбоцитов сначала снижается, а затем, начиная с первой недели, начинает превышать норму. У 25% пациентов наблюдается тромбоцитоз выше 450×10 в 9/л.
- Острая или хроническая кровопотеря с развитием железодефицитного состояния. Железодефицитная анемия является наиболее частой причиной реактивного тромбоцитоза, что требует тщательного обследования пациента на уровень железа и ферритина.
- Аутоиммунные заболевания. Тромбоцитоз может наблюдаться при хронических аутоиммунных заболеваниях, таких как узелковый периартериит, ювенильный артрит, болезнь Кавасаки, ревматоидный артрит, ревматизм, системная красная волчанка, гранулематоз Вегенера, склеродермия, дерматомиозит, синдром Бехчета.
- Злокачественные новообразования. В данном случае основным фактором тромбоцитоза является увеличение выработки тромбопоэтина под воздействием повышенного уровня интерлейкина. Продукция тромбопоэтина возрастает как в тканях организма, так и в самой опухоли. Прогноз основного заболевания ухудшается при наличии тромбоцитоза.
- Состояние после удаления селезенки. Поскольку селезенка играет важную роль в регуляции кроветворения, она также влияет на тромбоцитопоэз. Гормоны, вырабатываемые селезенкой, воздействуют на тромбоциты, а сама селезенка является местом их разрушения. После удаления селезенки наблюдается увеличение не только количества тромбоцитов, но и ретикулоцитов и лейкоцитов. Это связано с «освобождением» костного мозга, что приводит к усилению продукции клеток крови, в то время как их разрушение замедляется. Увеличение уровня тромбоцитов после удаления селезенки происходит постепенно: на 7-10-й день достигает максимума в 400-600×10 в 9/л, а на 13-14-й день — 900×10 в 9/л. При уровне 600-800×10 в 9/л могут возникать постспленэктомические венозные тромбозы. Артериальные тромбы развиваются значительно реже, но могут приводить к серьезным инсультам и инфарктам. В течение нескольких месяцев после операции анализы обычно нормализуются, однако у некоторых пациентов тромбоцитоз может сохраняться на протяжении многих лет.
Если у детей чаще всего наблюдается вторичный тромбоцитоз, то у взрослых он может быть первичным и связанным с миелопролиферативными заболеваниями. В эту категорию входят:
- эссенциальная тромбоцитемия;
- хронический миелоидный лейкоз;
- истинная полицитемия ( синдром Вакеза-Ослера), при которой наблюдается избыточное образование, прежде всего, эритроцитов, а в меньшей степени – лейкоцитов и тромбоцитов;
- первичный миелофиброз (у взрослых существует риск перехода в острый лейкоз).
К критериям эссенциальной тромбоцитемии относятся уровень тромбоцитов выше 450×10 в 9/л, преобладание пролиферации мегакариоцитарной линии в костном мозге (увеличение количества зрелых мегакариоцитов) и наличие мутаций CALR, MPL и JAK2.
Симптомы
Наследственные и реактивные тромбоцитозы чаще всего протекают без явных симптомов, в отличие от первичных тромбоцитозов, при которых наблюдаются нарушения микроциркуляции. У половины пациентов с эссенциальным тромбоцитозом заболевание также может не проявляться клинически, и его выявляют только при анализе крови. У других пациентов на первый план выходят симптомы тромбозов и кровоизлияний. На начальной стадии болезни наблюдается постепенное увеличение опухолевой массы, и в течение первых лет могут развиваться тромбозы и тромбоэмболии, особенно у пожилых людей, у которых это происходит на фоне атеросклероза и сердечно-сосудистых заболеваний. К факторам, способствующим развитию тромбозов, относятся:
- тромбоцитоз, лейкоцитоз, активация свертывания крови, функциональные нарушения в тромбоцитах, наличие мутации;
возраст, история тромбозов, риск сердечно-сосудистых осложнений.
Нарушения микроциркуляции могут проявляться акроцианозом, болями и жжением в пальцах, а также синдромом Рейно (похолодание конечностей). Проблемы с кровоснабжением головного мозга могут вызывать ухудшение зрения, периодическую хромоту или нарушения походки, транзиторные ишемические атаки, расстройства речи и ясности сознания, головные боли или мигрени, а также головокружение. Возможны тромбозы сетчатки и кровоизлияния в стекловидное тело. Неврологические проявления могут быть связаны с микротромбозами. В некоторых случаях заболевание может начинаться с геморрагического синдрома, проявляющегося кровотечениями при незначительных травмах. У 50% пациентов наблюдается увеличение селезенки, а у 20% – печени.
https://youtube.com/watch?v=hwbOk0pkRvM
Анализы и диагностика
Общий анализ крови с подсчетом тромбоцитов представляет собой начальное исследование, позволяющее выявить различные патологии. В случае обнаружения тромбоцитоза в общем анализе крови рекомендуется повторное обследование через несколько недель. Если уровень тромбоцитов превышает 450×10^9/л во всех последующих анализах, пациенту необходимо провести более детальное обследование для определения причин таких изменений. Для этого применяются следующие методы:
- Анализ маркеров воспаления ( С-реактивный белок, фибриноген, ферритин, увеличение СОЭ). При реактивном тромбоцитозе эти показатели будут повышены, в то время как уровень лактатдегидрогеназы останется в пределах нормы или слегка увеличится.
- При онкогематологических заболеваниях, включая первичный тромбоцитоз, наблюдается значительное повышение уровня лактатдегидрогеназы.
- Выполнение молекулярно-генетического анализа крови имеет ключевое значение для диагностики первичного тромбоцитоза. Качественная ПЦР позволяет выявить мутации JAK-2 (при истинной полицитемии, эссенциальной тромбоцитемии и идиопатическом миелофиброзе). Специфические молекулярно-генетические аномалии для эссенциального тромбоцитоза не были установлены. У 50% пациентов выявляются мутации гена JAK2 V617F на уровне стволовых клеток, однако такие мутации также могут встречаться при истинной полицитемии и первичном миелофиброзе.
- Если мутация отсутствует, проводится биопсия костного мозга и гистологическое исследование образца. При эссенциальной тромбоцитемии наблюдается изолированное увеличение клеток мегакариоцитарного ряда и рост крупных зрелых мегакариоцитов.
- УЗИ органов брюшной полости позволяет уточнить размеры печени, селезенки и диаметр воротной вены.
Основными диагностическими критериями эссенциальной тромбоцитемии являются: постоянный тромбоцитоз (выше 450×10^9/л) и пролиферация мегакариоцитарного ростка в костном мозге. Уровень тромбоцитов может превышать 1000×10^9/л. Для них характерен анизоцитоз (разнообразие размеров) и наличие атипично крупных форм. В некоторых случаях могут встречаться ядросодержащие фрагменты мегакариоцитов. Уровень гемоглобина колеблется от 100 до 160 г/л. Появление гипохромных и мелких эритроцитов связано с дефицитом железа, вызванным хроническими кровотечениями.
Лечение тромбоцитоза
Следует подчеркнуть, что при реактивном тромбоцитозе специальное лечение не требуется, и уровень тромбоцитов восстанавливается после терапии основного заболевания. Однако реактивные тромбоцитозы могут сопровождаться повышенной агрегацией тромбоцитов, поэтому пациентам назначаются дезагреганты (антиагреганты). Профилактика сердечно-сосудистых рисков также снижает вероятность тромбозов и включает регулярный прием препаратов ацетилсалициловой кислоты.
Что касается первичных форм заболевания, то в этих случаях лечение тромбоцитоза направлено на замедление прогрессирования болезни и симптоматическую терапию для улучшения качества жизни пациентов. При адекватной терапии и профилактике сосудистых осложнений можно достичь ремиссии, и симптомы болезни могут не проявляться в течение многих лет.
Пациентам назначаются:
- циторедуктивная терапия (цитостатики, чаще всего препараты гидроксикарбамида);
- препараты интерферона-альфа;
- ингибиторы фосфодиэстеразы III;
- ангиагреганты;
- сосудистые препараты;
- лечение сопутствующих заболеваний ( диабет, артериальная гипертензия);
- рекомендуется нормализация веса и отказ от курения.
Во всех случаях до получения результатов исследования костного мозга проводится симптоматическое лечение — профилактика тромбозов, нормализация давления и уровня сахара в крови. При наличии признаков нарушения микроциркуляции (снижение зрения, энцефалопатия, почечная недостаточность, ухудшение кровообращения в конечностях) в качестве симптоматической терапии может быть проведен тромбоцитаферез. Однако эта процедура дает временный эффект, и для значительного снижения уровня тромбоцитов требуется несколько сеансов. Из нежелательных эффектов тромбоцитафереза можно отметить усиление коагуляции, поэтому данная процедура рассматривается как временная мера и не заменяет специфическую циторедуктивную терапию. Иногда при высоком тромбоцитозе уже на этапе постановки диагноза назначаются препараты гидроксикарбамида в дозе 15 мг/кг веса в сутки, которая затем корректируется.
Цитостатики помогают контролировать активный рост опухолевых клеток и применяются в виде монотерапии. Стандартных схем их применения при данном заболевании не существует. Наиболее часто используется гидроксимочевина ( Гидреа, Гидкорсикарбамид Медак). Эффективность этого препарата достаточно высока, что подтверждено клиническими исследованиями. Обычно назначается ежедневный прием или интермитирующий, если используются препараты цитарабина ( Алексан, Цитозар, Цитостадин, Цитарабин-ЛЭНС, по 10-14 дней каждого месяца). Также возможно назначение препаратов меркаптопурина ( Меркаптопурин, Пури-Нетол). Дозировка подбирается индивидуально с учетом переносимости и улучшения показателей крови.
При установленном диагнозе эссенциальной тромбоцитемии лечение проводится с учетом риска тромбообразования. Низкий риск наблюдается у молодых людей с незначительным повышением тромбоцитов и нормальным или слегка повышенным уровнем лейкоцитов.
Такие пациенты имеют низкий риск трансформации в бластную форму и длительную выживаемость (15-20 лет). В то же время риск развития отдаленных нежелательных реакций от циторедуктивной терапии у них превышает риск дальнейшего прогрессирования болезни. Эта группа пациентов подлежит наблюдению и профилактике сосудистых осложнений с помощью антиагрегантов.
В группе высокого риска тромбозов, когда наблюдаются преходящие ишемии органов, тромбофлебиты вен конечностей, а уровень тромбоцитов превышает 1000 х 10 в 9/л (или их количество увеличилось на 300 х 10 в 9/л за три месяца), назначается циторедуктивная терапия в виде монохимиотерапии, лечение интерферонами или комбинация химиотерапии и препаратов интерферонов. В группе промежуточного риска тромбоэмболических осложнений пациентам, в зависимости от клинической ситуации, предлагается различная терапия. У пациентов младше 60 лет с уровнем тромбоцитов менее 1000 х 10 в 9/л ограничиваются наблюдением и назначением антиагрегантов.
Если уровень тромбоцитов выше, то у молодых пациентов применяются интерфероны или анагрелид (ингибирует быстрое созревание мегакариоцитов, тем самым снижая количество тромбоцитов в крови). У молодых людей гидроксимочевина используется крайне редко, так как при длительном применении возможен лейкемогенный эффект (развитие вторичного лейкоза). У пациентов старше 60 лет предпочтение отдается цитостатикам (гидроксимочевина). При недостаточной эффективности или непереносимости используется анагрелид. Целью лечения является снижение уровня тромбоцитов до 600 х 10 в 9/л. В фазе бластной трансформации лечение проводится по протоколу для острого лейкоза.
При назначении цитостатиков контроль анализа крови осуществляется еженедельно в начале лечения, а через два месяца — ежемесячно. При приеме этой группы препаратов при развитии синдрома лизиса опухоли назначается обильное питье и аллопуринол в дозе 300-600 мг в сутки. Препараты интерферона-альфа эффективны у 80-90% пациентов с эссенциальной тромбоцитемией. Около 20-25% больных прекращают терапию из-за непереносимости препаратов. Побочные эффекты включают боли в мышцах, гриппоподобный синдром, выраженную слабость, анемию, аутоиммунные осложнения, лейкопению, токсичность в отношении печени, депрессию. Кроме того, эффект интерферонов сохраняется только во время лечения. Тем не менее, применение интерферонов целесообразно для молодых людей, а также для женщин, планирующих беременность.
Интерфероны, как препараты первой линии, применяются:
- при промежуточном риске тромбоза у лиц младше 60 лет;
- при высоком риске тромбозов у лиц младше 40 лет.
Дозировка интерферонов составляет от 3 до 10 млн. МЕ на одно введение, а режим лечения выбирается индивидуально — ежедневно, через день или 5 дней в неделю. При длительном лечении чаще всего применяется 3 млн. МЕ подкожно трижды в неделю. Перспективным является использование пегилированных форм интерферона. При недостаточной эффективности возможно сочетанное применение интерферона альфа и цитостатика. Такая комбинация в некоторых случаях повышает эффективность.
Ингибитор фосфодиэстеразы III (препарат Анагрелид) является специфическим средством, которое снижает количество тромбоцитов в зависимости от дозы и уменьшает их агрегацию. Используется минимальная эффективная доза для поддержания уровня тромбоцитов ниже 600 х 10 в 9/л или в пределах нормы. У большинства пациентов это достигается при применении дозы 1,5-5,0 мг в день, разделенной на два приема. Лечение начинается с 1 мг дважды в сутки, а затем дозировка увеличивается раз в неделю до достижения необходимого уровня тромбоцитов. Большинство побочных эффектов ( тахикардия, головная боль, задержка жидкости) слабо выражены и уменьшаются при продолжении терапии. Препарат является первой линией лечения при промежуточном риске тромбозов у лиц до 60 лет и при высоком риске тромбозов у лиц до 40 лет.
Лечение, направленное на снижение агрегации тромбоцитов, включает препараты ацетилсалициловой кислоты, которые назначаются в дозе 40 мг в день. При непереносимости этого препарата рекомендуется назначение Клопидогрела (75 мг в день) или тиклопидина ( Тиклид, Тикло, Аклотин 500-750 мг в день). Совместное применение ацетилсалициловой кислоты и анагрелидом связано с повышенным риском кровотечений.
Лекарства
Гидреа Альтевир Альфарона Аспикор Аспикард Клопидогрел
Процедуры и операции
Тромбоцитаферез — это процедура, при которой из крови пациента изымаются тромбоциты. Она применяется довольно редко и в основном в экстренных ситуациях, например, перед хирургическим вмешательством или при обильных кровотечениях. Поскольку эффект от тромбоцитафереза носит временный характер, его необходимо проводить ежедневно. Если процедура оказывается недостаточно эффективной или ее невозможно выполнить перед операцией, врач может назначить гидроксимочевину.
Тромбоцитоз у детей
У детей тромбоцитоз встречается довольно часто: его можно наблюдать у 13% новорожденных, у 36% в первый месяц жизни, а среди детей до года (в возрасте от 6 до 11 месяцев) этот показатель составляет 13%. Это явление является физиологической особенностью анализа крови у малышей до года. Максимальный уровень тромбоцитов может достигать 1200 х 10 в 9/л. В таких случаях, если ребенок абсолютно здоров, рекомендуется несколько раз перепроверить анализ крови. При нормальном самочувствии повышенное количество тромбоцитов у грудничков считается вариантом нормы и не требует лечения.
Если уровень тромбоцитов остается высоким в течение длительного времени, необходимо исключить наличие определенных заболеваний. Среди причин можно выделить редкие случаи хронических миелопролиферативных заболеваний у детей и семейный тромбоцитоз, связанный с мутациями в генах тромбопоэтина или его рецепторов. Реактивный тромбоцитоз, напротив, возникает довольно часто и представляет собой чрезмерную физиологическую реакцию на первичную проблему. Это состояние временное, и анализы нормализуются после устранения причины.
Одной из частых причин тромбоцитоза у детей являются бактериальные и вирусные инфекции, которые в 85% случаев вызывают изменения в крови. Наиболее распространенными являются бронхиты, плевриты и пневмонии, инфекции мочевыводящей системы ( пиелонефрит), бактериальные менингиты, а также воспаления ЖКТ и костной системы. При вторичном тромбоцитозе уровень тромбоцитов обычно умеренно повышен, за исключением тяжелых инфекций у детей в возрасте от 9 месяцев до 2 лет или при болезни Кавасаки, когда уровень может превышать 1000 × 10 в 9/л, особенно у недоношенных детей.
Дефицит железа также является распространенной гематологической причиной, поэтому при наличии тромбоцитоза у ребенка важно определить уровень ферритина в сыворотке. Гиперпродукция тромбоцитов может наблюдаться при гемолитических анемиях, острых кровотечениях и после спленэктомии.
Воспалительные заболевания также приводят к увеличению количества интерлейкина 6, что, в свою очередь, вызывает повышение синтеза тромбопоэтина. К таким заболеваниям у детей относятся ювенильный артрит, хронический гепатит, анкилозирующий спондилит, начинающийся в подростковом возрасте, воспалительные энтеропатии, саркоидоз и болезнь Кавасаки. Наиболее часто в педиатрической практике тромбоцитоз наблюдается при болезни Кавасаки, которая развивается на второй неделе заболевания.
Медикаментозный тромбоцитоз связан с применением кортикостероидов и адреналина, что приводит к увеличению количества тромбоцитов за счет их высвобождения из селезенки. Также применение антибиотиков ( карбапенемы, цефалоспорины) может быть причиной этого состояния, однако это наблюдается после курса антибактериальной терапии и является ответом костного мозга на увеличение синтеза тромбопоэтина. В неонатальный период увеличение тромбоцитов может происходить при употреблении матерями наркотиков или при лечении женщин психотропными препаратами во время беременности.
Таким образом, тромбоцитоз у детей чаще всего является вторичным состоянием, и основные причины включают:
- инфекционные;
- воспалительные;
- гематологические.
Реактивные тромбоцитозы у детей, как правило, не требуют лечения и лишь иногда могут приводить к тромбозам. Они не являются показанием для назначения антиагрегантов, даже при показателях 1000 × 10 в 9/л, если отсутствуют факторы риска тромбозов. Важно установить причину и лечить основное заболевание.
Диета
Диета при эссенциальной тромбоцитемии
- Эффективность: лечебный эффект через 3 недели
- Сроки: постоянно
- Стоимость продуктов: 1400-1500 рублей в неделю
Питание играет важную роль в поддержании здоровья при данном состоянии. Учитывая предрасположенность к образованию тромбов, в рацион следует включать продукты, способствующие разжижению крови: инжир, свеклу, лимоны, чернослив, чеснок, малину, клюкву, клубнику, артишоки, апельсины, оливковое масло, изюм, чернику, а также различные специи и пряные травы (перец чили, тимьян, паприку, куркуму, орегано, карри, мяту, корицу).
Важно сбалансировать питание по основным нутриентам и добавлять витамины и микроэлементы. Полезны йод, содержащийся в морской капусте и морепродуктах, железо, которое можно получить из красного мяса и печени, магний, присутствующий в крупах, хлебе с отрубями, овощах, меде и фруктах, а также кальций.
Разнообразный рацион, включающий морскую рыбу, кальмары, креветки, морскую капусту, растительные масла, куриную и говяжью печень, овсяные хлопья, кисломолочные продукты, яйца, орехи (кешью и миндаль), свежие овощи и фрукты, поможет поддерживать обменные процессы на должном уровне.
Не менее важно соблюдать режим питья — рекомендуется употреблять 2-2,5 литра жидкости в день. Это способствует улучшению текучести крови. Если по основному заболеванию нет указаний на прием мочегонных препаратов, от них лучше отказаться, так как они могут способствовать сгущению крови. То же касается мочегонных трав и слабительных средств, которые принимаются без контроля.
Кроме того, есть продукты, которые могут способствовать сгущению крови, и от них стоит воздержаться. К таким относятся сахар, белый хлеб, бананы, манго, картофель, гречневая и манная крупы, жирное мясо, копчености, отвары шиповника, алкоголь, бобовые, грецкие орехи, щавель, листовой салат и черноплодная рябина.
Профилактика
Профилактика реактивных тромбоцитозов заключается в предотвращении заболеваний и состояний, которые могут их вызывать. Это включает в себя борьбу с бактериальными и вирусными инфекциями, а также своевременное лечение железодефицитных состояний, травм и ожогов. Однако на тромбоцитоз, вызванный миелопролиферативными новообразованиями, повлиять не представляется возможным.
Последствия и осложнения
Наиболее распространённые осложнения включают в себя:
-
Тромбозы и тромбоэмболии. Увеличение агрегации тромбоцитов существенно повышает вероятность венозных и артериальных тромбозов, а также ишемии головного мозга. При наличии злокачественных опухолей количество венозных тромбозов значительно возрастает по сравнению с другими формами вторичного тромбоцитоза. В случае эссенциальной тромбоцитемии тромбозы занимают второе место среди причин летальности (на первом месте — трансформация в острый лейкоз). В 60-70% случаев наблюдаются артериальные тромбозы, что приводит к инфаркту миокарда и мозга, а также к периферическим окклюзиям. Венозные тромбозы затрагивают вены легких, конечностей и брюшной полости.
-
Бластная трансформация. Длительное размножение опухолевого клона приводит к возникновению дополнительных мутаций и повышению степени озлокачествления. Это может привести к бластной трансформации и развитию бластного криза, который рассматривается как конечная стадия заболевания. Прогрессирование в бластную трансформацию наблюдается у 1-2% пациентов в течение 10 лет болезни, а при более длительном течении (20 лет) этот показатель возрастает до 5-8%. Диагностическим признаком бластного криза является наличие в крови или костном мозге более 20% бластных клеток. К факторам риска относятся: уровень гемоглобина ниже 110 г/л и тромбоцитоз свыше 1000 х 10 в 9/л. Считается, что бластный криз может быть спровоцирован циторедуктивной терапией, особенно с использованием химиопрепаратов бусульфана и гидроксикарбамида. Длительность лечения этими препаратами не оказывает значительного влияния на этот процесс.
-
Развитие посттромбоцитемического миелофиброза. Переход к посттромбоцитемическому миелофиброзу наблюдается у 4-10% пациентов в первые 10 лет, а при заболевании более 10 лет — у 30%. В крови выявляются эритробласты и молодые нейтрофильные гранулоциты, увеличиваются размеры печени и селезенки, появляются симптомы опухолевой интоксикации (повышенная температура, потеря веса, ночные поты). Изменения в костном мозге, проявляющиеся фиброзом, значительно ухудшают кроветворение и приводят к развитию цитопений (угнетение всех линий кроветворения). В результате миелофиброза возникают такие симптомы, как кровотечения из-за тромбоцитопении (снижение уровня тромбоцитов), анемия, связанная с угнетением эритроцитарного роста, и различные инфекционные осложнения из-за лейкопении. Опасность для жизни представляют спонтанные кровотечения из расширенных вен пищевода. Увеличение печени и селезенки приводит к повышению давления в воротной вене и развитию портальной гипертензии.
Прогноз
В большинстве случаев эссенциальная тромбоцитемия протекает в индолентной (вялотекущей) форме, с длительными периодами без каких-либо симптомов, которые время от времени прерываются тромбозами или геморрагическими проявлениями. При таком течении жизни пациентов с эссенциальной тромбоцитемией обычно составляет от 10 до 15 лет. Основными факторами, способствующими инвалидизации и сокращению продолжительности жизни, являются возникновение тромбозов и тромбоэмболий. С увеличением продолжительности заболевания возрастает риск этих осложнений. У некоторых пациентов при длительном течении болезни может развиться вторичный фиброз костного мозга, о котором упоминалось ранее, или произойти переход в острый миелолейкоз.
Если происходит бластная трансформация, прогноз становится неблагоприятным, и выживаемость может составлять всего несколько месяцев. У пациентов с нормальным общим состоянием здоровья предпринимаются попытки химиотерапии по протоколам лечения острых лейкозов. Однако этот метод оказывается эффективным лишь у части больных, и эффект, как правило, временный. В случае достижения положительного результата от химиотерапии для увеличения продолжительности жизни иногда проводится алло-трансплантация костного мозга.
Список источников
- Мороз Г.И. Реактивные тромбоцитозы у детей / Здоровье Украины. — 2015, №3, с. 63.
- Глузман Д.Ф., Скляренко Л.М., Надгорная В.А., Ивановская Т.С. Современные методы лабораторной диагностики миелопролиферативных заболеваний / Здоровье Украины 2011 № 1-2 с.30-31.
- Клиническая гематология: руководство для врачей / под редакцией А.Н. Богданова и В.И. Мазурова. – Санкт-Петербург: ООО «Издательство Фолиант». – 2008. – 488 с.
- Абдулкадыров К.М., Мартынкевич И.С., Шуваев В.А. Актуальные подходы к диагностике и терапии эссенциальной тромбоцитемии: обзор литературы и собственные исследования / Клиническая онкогематология. Фундаментальные исследования и клиническая практика.— 2015, с 235-246.
- Богданов А.Н., Тыренко В.В., Носков Я.А., Семелёв В.Н. Дифференциальная диагностика тромбоцитозов в клинической практике / Вестник российской Военно-медицинской академии – 2014.-2(46), с 44-49.
Связь тромбоцитоза с другими заболеваниями
Тромбоцитоз, или повышенное количество тромбоцитов в крови, может быть связан с различными заболеваниями и состояниями, что делает его важным маркером в клинической практике. Существует два основных типа тромбоцитоза: первичный и вторичный. Первичный тромбоцитоз, также известный как эссенциальная тромбоцитемия, является редким заболеванием, вызванным мутациями в клетках костного мозга, что приводит к избыточной продукции тромбоцитов. Вторичный тромбоцитоз возникает как реакция на другие заболевания или состояния, и его причины могут быть разнообразными.
Одной из наиболее распространенных причин вторичного тромбоцитоза является воспаление. Хронические воспалительные заболевания, такие как ревматоидный артрит, воспалительные заболевания кишечника и инфекционные процессы, могут приводить к повышению уровня тромбоцитов. В таких случаях тромбоцитоз является частью системной реакции организма на воспаление и может служить индикатором активности заболевания.
Кроме того, тромбоцитоз может быть связан с онкологическими заболеваниями. Некоторые виды рака, такие как рак легких, рак яичников и лимфомы, могут вызывать увеличение количества тромбоцитов. Это может быть связано как с самим заболеванием, так и с реакцией организма на опухолевые процессы. В таких случаях тромбоцитоз может указывать на прогрессирование заболевания или его рецидив.
Другие состояния, которые могут привести к вторичному тромбоцитозу, включают анемию, особенно железодефицитную, послеоперационные состояния, а также удаление селезенки. Селезенка играет важную роль в регуляции количества тромбоцитов в крови, и ее удаление может привести к повышению их уровня. Кроме того, тромбоцитоз может наблюдаться при тяжелых травмах или после значительной кровопотери, когда организм пытается компенсировать потерю крови.
Важно отметить, что тромбоцитоз сам по себе не является заболеванием, а скорее симптомом, указывающим на наличие других патологий. Поэтому при выявлении повышенного уровня тромбоцитов необходимо проводить дальнейшее обследование для определения причины этого состояния. Лечение тромбоцитоза будет зависеть от основного заболевания, которое его вызывает, и может включать как медикаментозную терапию, так и другие методы лечения, направленные на устранение первопричины.
Таким образом, связь тромбоцитоза с другими заболеваниями подчеркивает важность комплексного подхода к диагностике и лечению данного состояния. Понимание причин тромбоцитоза и его клинического значения может помочь врачам в более точной оценке состояния пациента и выборе оптимальной стратегии лечения.
Вопрос-ответ
Что такое тромбоцитоз и как он диагностируется?
Тромбоцитоз — это состояние, при котором уровень тромбоцитов в крови значительно превышает норму. Диагностика включает общий анализ крови, который позволяет определить количество тромбоцитов, а также дополнительные исследования для выявления причин повышения их уровня, таких как инфекции, воспалительные процессы или заболевания костного мозга.
Какие симптомы могут указывать на тромбоцитоз?
Тромбоцитоз часто протекает бессимптомно, но в некоторых случаях могут возникать головные боли, головокружение, покалывание в конечностях или повышенная склонность к образованию тромбов. Если вы заметили такие симптомы, важно обратиться к врачу для дальнейшего обследования.
Каковы основные причины повышения уровня тромбоцитов в крови?
Основные причины тромбоцитоза могут включать реакцию организма на воспаление, инфекцию, анемию, удаление селезенки или некоторые виды рака. Важно провести комплексное обследование для определения конкретной причины и назначения соответствующего лечения.
Советы
СОВЕТ №1
Обратитесь к врачу для диагностики. Если у вас есть подозрения на тромбоцитоз, важно пройти медицинское обследование, чтобы определить его причину и исключить серьезные заболевания.
СОВЕТ №2
Следите за своим образом жизни. Здоровое питание, регулярные физические нагрузки и отказ от курения могут помочь поддерживать нормальный уровень тромбоцитов и улучшить общее состояние здоровья.
СОВЕТ №3
Регулярно проверяйте уровень тромбоцитов. Если у вас уже диагностирован тромбоцитоз, важно регулярно сдавать анализы, чтобы отслеживать изменения и корректировать лечение при необходимости.