Синдром позвоночной артерии (СПА) — это комплекс симптомов, возникающих из-за нарушения кровообращения в шее, часто связанный с шейным остеохондрозом. В статье рассмотрим основные симптомы СПА, его связь с остеохондрозом и эффективные методы лечения, включая домашнюю терапию. Понимание синдрома поможет читателям распознать проблему и обратиться за медицинской помощью, а также освоить доступные способы облегчения состояния в домашних условиях.
Общие сведения
Собранный под общим названием синдром позвоночной артерии ( СПА) современная медицина охватывает широкий спектр патологий, связанных с вегетативными, сосудистыми, травматическими и церебральными нарушениями. Эти состояния имеют схожую негативную симптоматику и возникают в результате поражения одной или обеих позвоночных артерий (ПА), что может быть вызвано сужением их просвета, изменением формы стенок или раздражением соответствующего симпатического сплетения. В результате таких изменений происходит ухудшение кровоснабжения определенных участков головного мозга, что может значительно снизить их функциональность из-за недостатка питания.
Сложность в классификации данного заболевания заключается в том, что различные специалисты в области неврологии, травматологии, нейрохирургии и других медицинских направлений часто используют термин синдром позвоночной артерии для обозначения различных патологических состояний. Это создает некоторую путаницу в определении его границ. В частности, под этим термином могут подразумеваться такие состояния, как вертеброгенная цервикокраниалгия, синдром Барре-Льеу (шейная мигрень), артериальная гипоплазия или компрессия, дисциркуляторная энцефалопатия, вертебробазилярная недостаточность на фоне шейного остеохондроза и ряд других ортопедических и неврологических заболеваний.
На многих специализированных медицинских форумах активно обсуждается целесообразность использования этого диагноза для различных нарушений. Кроме того, международная классификация не предоставляет четкого определения СПА, что подтверждается присвоенным ему кодом по МКБ-10: M47.0 Синдром сдавления передней спинальной или позвоночной артерии (G99.2)*. Именно ссылка на основной код G99.2 дает врачам возможность широко применять этот термин в отношении множества заболеваний, так или иначе связанных с нарушением функции позвоночных артерий.
Врачи отмечают, что синдром позвоночной артерии является серьезным состоянием, требующим внимательного подхода к диагностике и лечению. Это заболевание связано с нарушением кровоснабжения головного мозга из-за сжатия или повреждения позвоночных артерий. Симптомы могут варьироваться от головокружения и головной боли до более серьезных неврологических нарушений. Специалисты подчеркивают важность раннего выявления синдрома, так как это может предотвратить развитие более серьезных осложнений, таких как инсульт. Лечение может включать как консервативные методы, такие как физиотерапия и медикаментозная терапия, так и хирургические вмешательства в тяжелых случаях. Врачи рекомендуют пациентам быть внимательными к своему состоянию и не игнорировать первые признаки заболевания.
https://youtube.com/watch?v=DpVBLF_IS0M
Патогенез
Существует два основных механизма, способствующих развитию синдрома позвоночной артерии (СПА). Первый из них связан с различными системными сосудистыми заболеваниями, которые активируются в процессе их прогрессирования. Второй механизм обусловлен анатомическими особенностями расположения позвоночных артерий (ПА) в шейных позвонках, а также в близлежащих соединительных, нервных и мышечных тканях, и активируется при нарушении их целостности.
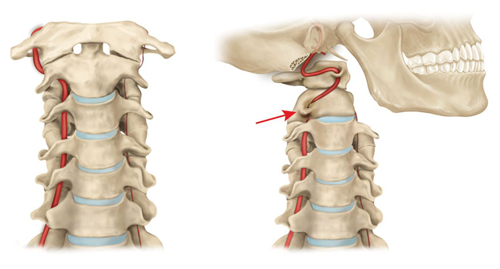
ПА начинаются в верхней части грудной полости, отходя от подключичной артерии (левая ПА) и безымянной артерии (правая ПА). Они проходят через поперечный канал 6-го шейного позвонка и продолжают свой путь по костному каналу, проходя через аналогичные отверстия всех вышележащих позвонков. В череп они попадают через большой затылочный проем, сливаясь в области срединной борозды моста в одну крупную артерию, известную как базилярная или основная артерия. В сочетании с ПА она формирует вертебробазилярный бассейн, который обеспечивает головной мозг 15-30% необходимого объема крови.
Правильная работа этой вертебробазилярной системы обеспечивает кровоснабжение шейного отдела спинного мозга, мозжечка, внутреннего уха, задних областей гипоталамуса и таламуса, продолговатого и среднего мозга, варолиева моста, а также некоторых сегментов височных и затылочных долей мозга. При возникновении стеноза (сужение просвета) или эмболии (закупорка просвета) в определенных участках ПА, кровоснабжение этих отделов спинного и головного мозга уменьшается, что приводит к появлению характерных негативных симптомов, таких как головокружение, ноющие боли, шум в ушах, нарушение координации и другие.
Чаще всего компрессионные нарушения ПА наблюдаются в области 5-6 шейных позвонков, но могут также возникать на уровне 4-5 и 6-7 позвонков. Следует отметить, что СПА чаще всего диагностируется с левой стороны, так как именно эти артерии более подвержены атеросклерозу, а также различные костные аномалии, такие как добавочное шейное ребро, чаще формируются слева.
Синдром позвоночной артерии особенно часто развивается при шейном остеохондрозе и реже при спондилезе, поскольку остеофиты, образующиеся в области унковертебральных сочленений, оказывают на ПА значительное компрессирующее воздействие и могут продолжать расти. Это и объясняет сложности в лечении синдрома позвоночной артерии при шейном остеохондрозе и спондилезе.
Сдавление и смещение ПА также могут происходить из-за других нарушений или аномалий в структуре шейных позвонков, включая патологическую подвижность, базилярную импрессию, подвывихи суставных отростков, аномалии Пауэрса и Киммерли и другие.
Поскольку по пути к головному мозгу ПА взаимодействуют не только с позвоночными тканями, но и с окружающими нервными окончаниями, СПА может возникать на фоне их поражения. Ярким примером является синдром Барре-Льеу (шейная мигрень), который развивается из-за сдавления корешков близлежащих спинномозговых нервов, что приводит к отеку нервных структур и, как следствие, к рефлекторному артериальному стазу.
Еще одной важной причиной возникновения СПА являются различные сосудистые патологии, прежде всего тромбоз и атеросклероз. Эти системные заболевания могут значительно, а в некоторых случаях и полностью, перекрыть артериальный просвет, вызывая симптомы вертеброгенного характера и даже приводя к инсультам.
Не следует забывать и о различных опухолях шейных тканей, которые могут сжимать просвет ПА, что также приводит к аналогичным негативным проявлениям со стороны вертебробазилярной системы.
Кроме того, в области атланта и эпистрофея (1 и 2 позвонков) ПА защищены лишь мягкими тканями, что при резких или постоянных движениях шеей значительно увеличивает вероятность развития артериальной компрессии из-за спазма мышц.
В процессе прогрессирования гемодинамических нарушений СПА проходит две стадии: функциональную и органическую.
| Аспект | Описание | Варианты лечения |
|---|---|---|
| Определение | Комплекс симптомов, возникающих при нарушении кровотока по позвоночным артериям, которые снабжают кровью задние отделы головного мозга. | Консервативное (медикаментозное, физиотерапия, ЛФК), хирургическое (в редких случаях). |
| Причины | Остеохондроз шейного отдела позвоночника, атеросклероз, аномалии развития позвоночных артерий, травмы шеи, спазм мышц шеи. | Устранение основной причины, если это возможно. |
| Симптомы | Головокружение (системное или несистемное), головная боль (чаще в затылочной области), шум в ушах, нарушение зрения (мелькание мушек, пелена), шаткость походки, тошнота, рвота, обмороки. | Симптоматическая терапия (обезболивающие, противорвотные, препараты для улучшения мозгового кровообращения). |
| Диагностика | Дуплексное сканирование сосудов шеи и головы, МРТ головного мозга и шейного отдела позвоночника, рентгенография шейного отдела позвоночника с функциональными пробами, ангиография. | Комплексное обследование для точного определения причины и степени нарушения кровотока. |
| Осложнения | Ишемический инсульт в вертебробазилярном бассейне, транзиторные ишемические атаки, хроническая недостаточность мозгового кровообращения. | Профилактика осложнений путем адекватного лечения и контроля состояния. |
| Профилактика | Правильная осанка, регулярные физические упражнения, избегание длительного пребывания в неудобных позах, контроль артериального давления и уровня холестерина, отказ от курения. | Здоровый образ жизни, своевременное лечение заболеваний шейного отдела позвоночника. |
Функциональная (дистоническая) стадия
На данном этапе развития синдрома позвоночной артерии (СПА) специалисты-неврологи рассматривают его как начальную стадию. Симптоматика в этот период обычно ограничивается тремя основными группами негативных проявлений: кохлеовестибулярными расстройствами, головными болями, сопровождающимися вегетативными нарушениями, и зрительными отклонениями. В рамках этой стадии кохлеовестибулярные расстройства могут проявляться в виде системного головокружения или пароксизмальных ощущений, таких как покачивание и неустойчивость, а также могут сочетаться с легкой паракузией (уменьшением слуха). Головные боли могут иметь различные характеристики (пульсирующие, жгучие, ноющие), но чаще всего они возникают приступами при длительном фиксированном положении головы или резких движениях шеи. Боль может начинаться в затылочной области, затем распространяться к лбу и со временем усиливаться. Зрительные нарушения во время приступа могут проявляться в виде потемнения или жжения в глазах, фотопсии (появление пятен, искр, точек и других визуальных эффектов), а также незначительными изменениями в сосудистом тонусе глазного дна.
Если на этом этапе наблюдаются интенсивные и продолжительные артериальные спазмы, это может привести к образованию стойких очагов ишемии, что автоматически переводит заболевание в органическую стадию с соответствующими негативными последствиями.
Синдром позвоночной артерии вызывает множество обсуждений среди пациентов и медицинских специалистов. Люди, столкнувшиеся с этой проблемой, часто описывают свои симптомы как мучительные и разнообразные: головокружение, головные боли, шум в ушах и даже нарушения зрения. Многие отмечают, что эти проявления могут значительно ухудшать качество жизни, мешая выполнять повседневные задачи. Врачебные рекомендации варьируются от физиотерапии до медикаментозного лечения, и пациенты делятся своим опытом, как различные методы помогают справиться с недугом. Некоторые находят облегчение в альтернативных подходах, таких как остеопатия или массаж. Важно, что обсуждение синдрома способствует повышению осведомленности о нем, что, в свою очередь, помогает людям быстрее обращаться за медицинской помощью и находить эффективные способы лечения.
https://youtube.com/watch?v=B7gu_m-diJI
Органическая (ишемическая) стадия
Вторая фаза синдрома позвоночной артерии (СПА) представляет собой более серьезное состояние, которое в основном проявляется стойкими временными нарушениями кровоснабжения мозговых тканей в области вертебробазилярной системы. Это может вызывать интенсивные головные боли и головокружение, иногда сопровождающиеся рвотой, атактическим синдромом (нарушение координации и двигательной активности), расстройствами речи и другими тяжелыми симптомами. В этой стадии также наблюдаются различные формы транзиторных ишемий мозга, которые обычно возникают при резких наклонах или поворотах головы. К таким нарушениям относятся внезапные падения при сохранении сознания (так называемые дроп-атаки с ишемией в области перекрестка пирамид) и кратковременные эпизоды (от 2-3 до 10-15 минут) с потерей сознания ( синкопальный синдром с ишемией в ретикулярной формации). Обычно ремиссия негативных симптомов у пациента происходит в горизонтальном положении. После таких болезненных приступов больной может испытывать слабость, вегетативную лабильность, головные боли, проявления фотопсии и шум в ушах.
Классификация
Как уже упоминалось ранее, не существует единой и исчерпывающей классификации синдрома позвоночной артерии (СПА). В медицинской практике неврологи чаще всего применяют классификацию, которая лучше всего соответствует симптомам, наблюдаемым у конкретного пациента.
В зависимости от причин, вызывающих гемодинамические нарушения, выделяют несколько форм СПА:
- Компрессионная – возникает из-за механического сжатия стенок артерий извне.
- Ирритативная – проявляется спазмом артерий, который возникает в ответ на раздражение симпатических волокон, идущих от позвоночника.
- Ангиоспастическая – характеризуется рефлекторным спазмом артерий, который возникает из-за активации рецепторов в области пораженного шейного сегмента позвоночника.
- Смешанная – включает в себя комбинированное воздействие на позвоночную артерию и окружающие ткани, что приводит к разнообразным негативным симптомам.
Чаще всего у пациентов наблюдаются смешанные формы СПА, среди которых выделяются две основные разновидности:
- Компрессионно-ирритативная – при этой форме патологии поражение артериального русла происходит из-за механического воздействия как на сам сосуд, так и на его нервные окончания, что вызывает спазм артерии и экстравазальную компрессию.
- Рефлекторно-ангиоспастическая – в этом случае артериальный спазм развивается как рефлекторный ответ на возбуждение афферентных структур нервной ткани позвоночника. Патологические изменения в межпозвонковых суставах и дисках приводят к раздражению рецепторов, которые передают импульсы в нервное сплетение позвоночной артерии, вызывая сосудистый спазм. При этой форме СПА спазм артерий выражен более сильно, чем при механическом сжатии.
Кроме того, в рамках классификации этой патологии можно выделить различные клинические варианты ее возникновения и течения. В этом контексте выделяются следующие описанные разновидности СПА.
https://youtube.com/watch?v=cYrW-_lQqIA
Синдром Баре-Льеу
Этот синдром также известен как шейная мигрень или заднешейный симпатический синдром. Его клинические проявления в основном заключаются в головной боли, которая начинается в области шеи и затылка, быстро распространяясь на теменную, затем височную и, в конечном итоге, на лобную часть головы. Болевые ощущения могут быть стреляющими, пульсирующими или постоянными, особенно по утрам после сна в неудобной позе для головы. Они могут возникать или усиливаться при быстрой ходьбе, беге, тряской езде и резких движениях шеей. Состояние пациента может усугубляться вегетативными расстройствами, а также нарушениями равновесия и зрительной функции.
Базилярная мигрень
При данной патологии приступы мигренеподобной боли сопровождаются двусторонними нарушениями зрения, атаксией, выраженным головокружением, шумом в ушах и дизартрией. В момент наивысшей интенсивности такая боль особенно остро ощущается в области затылка, часто вызывая тошноту, которая может закончиться рвотой, а в некоторых случаях даже привести к потере сознания. Хотя базилярная мигрень возникает из-за ухудшения кровообращения в области основной артерии, а не в позвоночной артерии, целостность сосудистой системы, известной как вертебробазилярный бассейн, позволяет рассматривать её как один из возможных вариантов синдрома позвоночной артерии (СПА).
Вестибуло-атактический синдром
В данном случае у пациента наблюдается выраженная субъективная симптоматика, проявляющаяся в виде головокружений, тошноты и рвоты, а также ощущений неустойчивости, нарушений равновесия, потемнения в глазах и чувства дезорганизации со стороны сердечно-сосудистой системы. Эти неприятные симптомы могут усиливаться при длительном нахождении в неудобном положении головы или во время резких движений шеей.
Кохлео-вестибулярный синдром
Кохлеарные расстройства характеризуются снижением чувствительности к тихой речи (шепоту), наличием шума в ушах или затылочной области, а также тугоухостью. Изменения в остроте слуха можно выявить с помощью аудиограммы. Обычно такие нарушения сопровождаются лицевыми парестезиями и эпизодами несистемного пароксизмального головокружения, которое проявляется в ощущении покачивания и неустойчивости. В некоторых случаях могут возникать и системные головокружения. Шум в ушах отличается своей продолжительностью и устойчивостью, а его тон может меняться в зависимости от положения головы.
Офтальмический синдром
Расстройства зрения проявляются периодическими эпизодами фотопсий, усталостью глаз, мерцающей скотомой и ухудшением четкости зрения при нагрузках, таких как чтение или работа за компьютером. Также могут наблюдаться симптомы конъюнктивита, которые включают боль в глазах, ощущение инородного тела, слезотечение и покраснение конъюнктивы. Кроме того, у пациента могут возникать приступы выпадения отдельных участков или целых полей зрения, особенно при неудобном положении головы.
Вегетативные нарушения
Симптомы вегетативного характера чаще всего проявляются в виде дермографической крапивницы, ощущения жара, похолодания конечностей, гипергидроза и общего озноба. Также могут наблюдаться расстройства гортани и глотки, а также пароксизмальные нарушения как в период бодрствования, так и во время ночного сна. Обычно такие изменения не возникают изолированно, а проявляются одновременно с другими вышеупомянутыми синдромами (одним или несколькими) во время обострения СПА.
Ишемические атаки
Ишемические эпизоды в системе позвоночных артерий могут проявляться как временные нарушения кровообращения в вертебробазилярной области. Клинические проявления таких атак обычно включают кратковременные сенсорные и моторные расстройства, появление гомонимной гемианопсии, дизартрии, изолированной атаксией, дисфагией, частичной или полной утратой зрения, диплопией, а также приступами головокружения, которые нередко сопровождаются тошнотой и рвотой.
Синдром Унтерхарншайдта
Этот синкопальный эпизод является острым нарушением кровообращения в стволе мозга, в частности, в его ретикулярной формации. Синдром Унтерхарншайдта развивается при резком повороте шеи или при длительном нахождении в неудобной позе головы и проявляется кратковременной утратой сознания.
Дроп-атаки
Эпизоды дроп-атаки, проявляющиеся внезапным падением, связаны с резким недостатком кровоснабжения мозжечка и нижних отделов ствола мозга. Такой приступ возникает из-за мгновенной пирамидной тетраплегии (паралича конечностей), которая происходит в момент резкого запрокидывания головы назад. Восстановление двигательной активности также происходит довольно быстро.
Причины
Все основные причины возникновения синдрома позвоночной артерии можно классифицировать на три крупные группы. Каждая из них включает в себя схожие патологические состояния, которые приводят к поражению позвоночных артерий и, как следствие, к снижению кровоснабжения мозговых тканей.
| Врожденные аномалии | * аномалии в структуре или русле артерий; * наличие дополнительных ребер; * фиброзно-мышечная дисплазия; * извитость или изгибы артерий; * аномалия Киммерли; * артериальная гипоплазия; * синдром Клиппеля-Фейля; * платибазия; * аномалия Пауэрса. |
| Сосудистые заболевания | * атеросклероз; * диссекция артерий; * различные артерииты; * антифосфолипидный синдром; * артериальный тромбоз; * гипертония; * системные васкулиты; * эмболия. |
| Патологии окружающих тканей | * остеохондроз; * спазмы мышц; * спондилез; * патологическая подвижность позвонков; * межпозвонковые грыжи; * натяжение рубцовых тканей; * протрузия межпозвонкового диска; * смещение позвонков; * сколиоз; * позвоночный артроз; * травматические повреждения; * опухоли. |
Симптомы синдрома позвоночной артерии
Симптомы синдрома позвоночной артерии (СПА) можно условно разделить на две категории: основные, которые проявляются независимо от причин болезни, и второстепенные, зависящие от типа повреждения позвоночной артерии.
К основным симптомам СПА относятся:
- Головные боли, которые в первую очередь локализуются в затылочной области и могут распространяться на лоб (интенсивные боли иногда вызывают тошноту и рвоту).
- Головокружение, способное привести к потере равновесия или падению.
- Нарушения слуха, такие как шум в ушах и тугоухость.
- Проблемы со зрением, включая фотопсии и выпадение полей зрения.
- Боль в шее, которая может усиливаться или ослабевать в зависимости от положения головы.
- Ишемические атаки, чаще всего временные, которые могут сопровождаться различными нарушениями чувствительности, речи и двигательной активности.
Симптоматика рефлекторно-ангиоспастической формы СПА проявляется следующим образом:
- Головные боли сосудистого происхождения, которые могут быть вызваны колебаниями артериального давления, эндокринными расстройствами, стрессом, изменениями погоды и другими факторами.
- Синкопальные эпизоды, характерные для синдрома Унтерхарншайдта, возникающие при резких движениях головы и сопровождающиеся нарушениями вестибулярной и зрительной функций.
- Кохлеовестибулярные расстройства, такие как потеря слуха и головокружение, часто возникающие из-за неудобного положения головы.
- Зрительные нарушения, включая светобоязнь, появление скотом, затуманивание зрения и слезотечение.
- Проблемы с гортанно-глоточной областью, такие как изменение вкусовых ощущений, покалывание и першение в горле, кашель и т.д.
- Психические расстройства, включая тревожные, ипохондрические, истерические и астенические состояния.
Компрессионно-ирритативные симптомы, включая проявления синдрома позвоночной артерии при шейном остеохондрозе, выражаются следующим образом:
- Приступообразные головные боли в сочетании с парестезиями, при этом болевые ощущения могут ощущаться как «снятие шлема» от затылка к лбу и возникают при длительных положениях головы или резких движениях шеи.
- Болевые спазмы шейных мышц с характерным хрустом при поворотах или наклонах головы. Возможны проявления цервикальной миелопатии и корешкового компрессионного синдрома.
- Нарушения зрительной функции, включая глазодвигательные расстройства и выпадение полей зрения.
- Кохлеовестибулярные расстройства, возникающие на фоне поражения надъядерных, стволовых и периферических вестибулярных структур.
- Гипоталамические расстройства, такие как гипертензия и нестабильное настроение.
- Приступы дроп-атак.
Как видно, негативные проявления СПА в любой форме имеют много общего, что затрудняет определение первопричины, вызвавшей данную патологию. Например, симптомы, возникающие при шейном остеохондрозе, могут быть практически идентичны тем, что наблюдаются при спондилезе или позвоночном артрозе. Поэтому врачу-неврологу необходимо уделить особое внимание диагностике СПА, чтобы назначить пациенту адекватное комплексное лечение как первичного, так и вторичного заболевания.
Анализы и диагностика
Несмотря на современные достижения в области медицины, точная диагностика синдрома позвоночной артерии (СПА) часто представляет собой сложную задачу. Это связано с тем, что данная патология не всегда проявляется явными клиническими признаками и требует длительного наблюдения за пациентом, а также тщательной разработки индивидуального плана обследования и лечения.
В медицинской практике нередко встречаются случаи гипердиагностики СПА, что обычно происходит из-за недостаточного обследования. Часто это происходит по вине врача, который не смог заподозрить или распознать симптомы лабиринта, даже если у пациента наблюдаются кохлеарный и/или вестибуло-атактический синдромы. Несмотря на разнообразие жалоб, таких как боли в шее и голове, головокружение, шум в ушах, неустойчивость при ходьбе, фотопсия, нарушения зрения и сознания, врачу-неврологу необходимо четко выделить набор симптомов, соответствующих основному синдрому, и сопоставить их с одним из девяти описанных вариантов течения заболевания. Также важно установить наличие сосудистых заболеваний или локализацию деформаций и/или экстравазальных компрессий позвоночной артерии.
Алгоритм диагностики СПА может быть представлен следующим образом:
- Проведение неврологического осмотра с анализом и оценкой патологической клинической картины (возможно выявление очаговых неврологических симптомов, напряжение мышц в верхней шейной и затылочной области, ограничения движений шеи). При пальпации часто обнаруживается болезненность в области пораженной позвоночной артерии, расположенной в подзатылочной зоне между отростками первого и второго шейных позвонков.
- Назначение рентгенографии шейного отдела позвоночника с учетом функциональных проб.
- Выполнение компьютерной томографии (СКТ) или магнитно-резонансной томографии (МРТ) от шейного отдела до верхней части головного мозга.
- Проведение дуплексного сканирования шейных вен, а затем и всех брахиоцефальных артерий с обязательными функциональными пробами на поворотах и сгибаниях.
- Отоневрологическое исследование, которое особенно важно для подтверждения результатов данными о состоянии стволовых структур мозга, полученными при электрофизиологическом тестировании или электронистагмографии.
- Проведение стабилометрии, позволяющей определить вестибуло-координаторный статус пациента.
Кроме того, невролог может назначить дополнительные диагностические исследования и анализы, включая биохимический анализ крови, чтобы выяснить истинную причину проблемы. Также для исключения заболеваний с похожими симптомами, таких как рассеянный склероз или острый лабиринтит, обязательно проводится дифференциальная диагностика с использованием соответствующих методик.
Лечение синдрома позвоночной артерии
Разнообразие патологических проявлений синдрома позвоночной артерии (СПА) в значительной мере определяет широкий спектр лечебных методов и процедур, используемых для терапии этой болезни. Эффективное лечение должно включать средства, способствующие улучшению кровообращения в позвоночной артерии (сосудистая терапия), методы, снижающие компрессионное воздействие механических факторов на артерию (патогенетическая терапия), а также дополнительные и вспомогательные лечебные мероприятия.
На дистонической стадии заболевания, когда симптомы проявляются слабо и не вызывают серьезных опасений по поводу резкого ухудшения состояния пациента, лечение синдрома позвоночной артерии может проводиться в домашних условиях с еженедельным контролем со стороны врача. В случае, если болезнь перешла в органическую стадию и сопровождается частыми ишемическими атаками, которые могут привести к инсульту, пациенту рекомендуется пройти лечение в неврологическом стационаре, так как справиться с такими тяжелыми проявлениями в домашних условиях довольно сложно.
Противоотечная и противовоспалительная терапия
В патогенезе компрессии легочной артерии важную роль играет периваскулярный отек, который возникает не только из-за механического давления на сами артерии, но и в результате нарушенного венозного оттока. Обычно сжатие вен в пораженном позвоночном канале происходит раньше, чем сжатие соседних артерий, что приводит к развитию венозного отека. Этот отек, в свою очередь, усиливает давление на легочную артерию. Таким образом, происходит взаимное усугубление застойных процессов как в артериальной, так и в венозной системах. Учитывая это, перед началом лечения других проявлений синдрома компрессии легочной артерии, необходимо провести медикаментозную терапию, направленную на уменьшение отека (с использованием препаратов, улучшающих венозный кровоток) и противовоспалительную терапию (с применением средств из группы НПВС).
Терапия, нормализующая кровоток в ПА
При синдроме позвоночной артерии (СПА) гемодинамические нарушения в вертебробазилярной системе наблюдаются практически у всех пациентов, и часто они затрагивают также каротидный бассейн. Поэтому проведение вазоактивной терапии, направленной на восстановление нормального артериального кровотока, является необходимым. В противном случае ухудшение гипоперфузии в позвоночной артерии, связанное с негативным воздействием вертеброгенного характера, может со временем привести к развитию вертебро-базилярной недостаточности. Эта недостаточность, в свою очередь, нередко становится причиной стволовых и вертебробазилярных инсультов.
Для повышения эффективности вазоактивной терапии рекомендуется использовать ультразвуковую допплерографию в процессе лечения. Этот метод исследования позволит не только оценить результаты терапии в плане нормализации артериального кровотока, но и поможет индивидуально подобрать дифференцированные схемы лечения для каждого пациента, учитывая его личные показатели цереброваскулярной реактивности и мозгового кровотока. В качестве лекарственных средств в данном случае могут быть использованы производные пурина, альфа-адреноблокаторы, антагонисты кальция, экстракты растения «Барвинок малый», а также комбинированные вазоактивные препараты с аналогичным действием.
Нейропротективная терапия
Согласно современным медицинским представлениям, нейропротективная терапия представляет собой комплекс лечебных мероприятий, направленных на восстановление энергетического дефицита нейронов, защиту их от негативного воздействия, улучшение мозговой гемодинамики, стимуляцию процессов нейрорегенерации и регулирование коагуляционного гемостаза. В контексте лечения синдрома позвоночной артерии (СПА) медикаментозная нейропротекция является одним из наиболее эффективных методов профилактики хронической мозговой ишемии, которая может проявляться в виде вертебро-базилярной недостаточности. Использование нейропротекторов помогает предотвратить нарушения церебрального метаболизма у пациентов с высоким риском развития ишемии мозга, особенно при снижении цереброваскулярного резерва.
Таким образом, нейропротективная терапия становится особенно важной для пациентов на органической стадии СПА, которая может сопровождаться синкопальными приступами, ишемическими атаками, дроп-атаками и другими серьезными симптомами, являющимися проявлениями транзиторной мозговой ишемии. В таких случаях применение нейропротекторов может предотвратить переход временной ишемии в устойчивый неврологический дефицит. В клинической практике наиболее часто и успешно используются холинергические препараты, такие как Цитиколин, и нейропротекторы, например, Актовегин. Препараты первой группы способствуют улучшению мозгового метаболизма, стимулируя биосинтез лецитина, восстанавливая фосфолипидный обмен, увеличивая активность восходящего отдела ретикулярной формации, повышая выработку допамина, активируя допаминовые рецепторы, корректируя баланс холинергических и допаминергических нейронов, а также улучшая утилизацию глюкозы и кислорода в мозговых тканях и кровообращение в области ствола мозга. Лекарственные средства второй группы обладают антигипоксантным эффектом, улучшают трофику и микроциркуляцию тканей, а также активно влияют на уровень циклических нуклеотидов, поддерживающих процессы окислительно-восстановительного характера и естественный метаболизм как в мозге, так и внутри клеток.
Метаболическая терапия
Для повышения эффективности предыдущего лечения, восстановления нормального обмена веществ в сосудистой системе и улучшения качества мозгового кровообращения применяются кардиологические препараты. Эти медикаменты способствуют оптимизации кровоснабжения мозговых тканей, направляя его на участки ишемии, и оказывают стимулирующее воздействие на всю центральную нервную систему. В результате их использования наблюдается увеличение физической выносливости, улучшение двигательной активности и устойчивости к стрессам у пациента, а также положительная динамика в области вегетативной и двигательной функций, что в свою очередь приводит к улучшению общего неврологического состояния.
Симптоматическая терапия
В дополнение к ранее упомянутым медикаментозным методам, врач-невролог может рекомендовать пациентам с синдромом позвоночной артерии (СПА) и другие препараты, которые помогают уменьшить выраженность негативных симптомов этой патологии. В зависимости от причины возникновения СПА и особенностей течения заболевания, это могут быть: миорелаксанты, препараты для профилактики мигрени, спазмолитики, витамины, средства, подобные гистамину и другие. При интенсивных болях в области шеи иногда выполняется новокаиновая блокада, которая затрагивает как пораженную позвоночную артерию, так и симпатическое сплетение.
Лекарства
Детралекс, Актовегин, Нимесил, Пентоксифиллин, Ницерголин, Циннаризин, Вазокет, Нормовен, L-Лизина эсцинат, Целекоксиб, Лорноксикам, Ксефокам, Трентал, Доксазозин, Тамсулозин, Нимодипин, Кавинтон, Винпоцетин, Церебролизин, Милдронат, Тизалуд, Суматриптан, Дротаверин, Бетагистин.
В таблице ниже представлены наиболее распространенные медикаменты, применяемые для лечения синдрома периферической артериальной недостаточности, в соответствии с описанной схемой терапии.
| Группы препаратов | Лекарственные средства |
| Средства, улучшающие венозный отток | * Детралекс; * Вазокет; * Флебодиа; * Нормовен; * Диофлан; * Троксерутин; * L-лизина-Эсцинат; * препараты на основе гинко-билоба. |
| Нестероидные противовоспалительные средства (НПВС) | * Нимесил; * Ремесулид; * Целекоксиб; * Лорноксикам; * Ксефокам; * Мовалис. |
| Пуриновые производные | * Пентоксифиллин; * Трентал; * Латрен. |
| Альфа-адреноблокаторы | * Алфузозин; * Ницерголин; * Доксазозин; * Тамсулозин. |
| Антагонисты кальция | |
| Производные барвинка | * Винкамин; * Кавинтон; * Винпоцетин; * Нейровин. |
| Комбинированные вазоактивные препараты | |
| Холинергические средства | * Цитиколин; * Кванил; * Нейроксон; * Церетон; * Цераксон. |
| Нейропротекторы | |
| Кардиологические препараты | * Милдронат; * Тризипин; * Тиотриазолин; * Метонат; * Триметазидин. |
| Миорелаксанты | |
| Препараты против мигрени | * Суматриптан; * Антимигрен; * Золмигрен. |
| Спазмолитики | |
| Витамины группы B | * Нейровитан; * Бековит. |
| Гистаминоподобные препараты | * Бетагистин; * Вазосерк; * Вестинорм. |
Процедуры и операции
Помимо медикаментозной терапии, пациентам с данной патологией могут быть рекомендованы и другие методы лечения, которые воздействуют на механические факторы, ставшие причиной сжатия позвоночной артерии и/или соседних вегетативных сплетений.
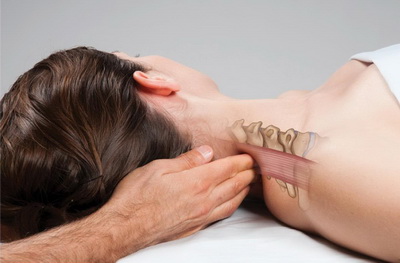
Мануальная терапия
При лечении синдрома позвоночной артерии (СПА) рекомендуется применять мягкие методики мануальной терапии, включая растяжение шейных мышц, такие как тракция и постизометрическая релаксация. Эти техники помогают аккуратно снять напряжение в тканях и способствуют восстановлению правильного анатомического положения шейных позвонков.
Иногда также используется остеопатия, где врач-остеопат, мягко воздействуя руками на чувствительные зоны головы, способствует улучшению кровообращения.
Легкий расслабляющий массаж также может быть полезен, однако его должен проводить только квалифицированный специалист, чтобы избежать возможного вреда для уже пораженной области шеи.
Восстановительная терапия
Часто для снятия болевых ощущений, головокружений, мышечных спазмов и психоэмоциональных расстройств применяется акупунктура (иглорефлексотерапия). Однако такую процедуру должен проводить исключительно квалифицированный специалист.
Для облегчения болевых приступов и других симптомов синдрома позвоночной артерии (СПА) врач может рекомендовать пациенту лечебную гимнастику, которая поможет расслабить мышцы в зоне патологического процесса. Все упражнения для головы и шеи следует выполнять плавно, избегая резких движений и большой амплитуды. Важно помнить, что такая физическая активность подходит не всем, так как при некоторых заболеваниях, вызывающих СПА (например, при повышенной подвижности позвонков), она может усугубить имеющиеся симптомы.
В целом выделяют три основных упражнения:
- Внешнюю сторону левой кисти нужно прижать к правой щеке и попытаться повернуть голову вправо, создавая сопротивление рукой и напрягая боковые мышцы шеи. Аналогичное действие следует выполнить с другой стороны, в итоге сделав по три подхода, каждое из которых займет 4-5 секунд.
- Сидя с прямой спиной, соедините ладони (одна над другой) и прижмите их к подбородку. Затем опустите голову вниз, оказывая ей противодействие руками, что позволит напрячь мышцы шеи, не двигая позвоночником. Это упражнение нужно повторить три раза по 3-5 секунд.
- Соединенные в «замок» ладони разместите на затылке и, зафиксировав их, наклоните голову назад до ощущения напряжения в шейных мышцах. Выполните 5 таких движений по 3 секунды.
Кроме того, немедикаментозное лечение при шейном остеохондрозе и аналогичных патологиях может включать ношение шейного воротника Шанца, который поможет снизить нагрузку на эту область позвоночника.
Физиотерапия
Физиотерапевтические методы лечения применяются при синдроме посттравматического амиотрофического синдрома (СПА) для стабилизации тонуса поврежденных сосудов, ускорения кровообращения в них, поддержки обменных процессов в тканях и нормализации функционирования центральной нервной системы. В рамках данной патологии обычно рекомендуются следующие процедуры:
- магнитотерапия;
- электрофорез с использованием препаратов, обладающих стимулирующим, вазоактивным и сосудорасширяющим действием;
- хвойные и азотные ванны;
- УВЧ-терапия;
- ультрафонофорез;
- диадинамотерапия.
Хирургическое лечение
Хирургическое вмешательство в область позвоночной артерии и окружающих костных и мышечных тканях рекомендуется только в тех случаях, когда пациент не демонстрирует улучшения при проведении медикаментозной и вспомогательной терапии. Основная цель хирургических операций заключается в восстановлении кровообращения в поврежденных сосудах путем очистки их просвета или устранения механических факторов, вызывающих сжатие.
В большинстве случаев при синдроме позвоночной артерии выполняются следующие операции:
- декомпрессия позвоночной артерии – хирургическое удаление факторов компрессии, таких как грыжи межпозвоночных дисков, остеофиты, разросшиеся связки и унковертебральные разрастания;
- эндартерэктомия – процедура, направленная на удаление атеросклеротических бляшек, что способствует восстановлению нормального кровообращения;
- периартериальная симпатэктомия – хирургическая методика, заключающаяся в иссечении нервных тканей, окружающих артерию, или в разъединении симпатических нервов, подходящих к артерии;
- ангиопластика – установка специального стента в просвет поврежденной артерии, который восстанавливает адекватное кровообращение и предотвращает сужение артериальных стенок.
Не существует однозначного ответа на вопрос о том, возможно ли полное излечение синдрома позвоночной артерии. При своевременной диагностике данной патологии, легком течении симптомов и, что наиболее важно, возможности устранить первопричину (например, избавиться от мышечных спазмов или удалить опухоль), вполне реально навсегда забыть об этой проблеме.
Однако, если присутствуют серьезные заболевания, которые трудно поддаются лечению (такие как гипертония, атеросклероз, остеохондроз и другие) или вовсе не поддаются (различные аномалии), то пациенту придется периодически или даже постоянно проходить назначенную врачом профилактическую и/или основную терапию. В любом случае не следует искать легких решений и доверять различным мошенникам, которые утверждают, что могут вылечить СПА без медикаментов и других медицинских процедур. Лечением этого заболевания, как и других подобных патологий, должен заниматься высококвалифицированный специалист в области неврологии.
Лечение народными средствами
Народные средства при СПА следует использовать только в сочетании с физиотерапией и медикаментозным лечением, так как они не способны существенно изменить ход заболевания самостоятельно. Однако некоторые рецепты могут немного улучшить общее состояние пациента:
- Настой душицы, который готовится путем заваривания 2 столовых ложек травы в 1 литре кипящей воды и настаивания в течение 12 часов. Полученный настой нужно выпить в течение суток, разделив на 4 приема.
- Разнообразные травяные чаи с добавлением плодов и ягод, богатых витамином С (таких как клюква, шиповник, смородина, облепиха, цитрусовые и другие).
- Мятная настойка, для которой 1 чайную ложку мятных листьев нужно настаивать в 250 мл кипятка в течение 20 минут. Принимать трижды в день по 1/3 стакана за полчаса до еды.
- Вытяжка из каштанов, которая готовится путем запаривания 0,5 кг мелко нарезанных свежих каштанов в 1 литре кипятка и настаивания в течение 7 дней. После этого вытяжку фильтруют и принимают по 1 чайной ложке три раза в день за полчаса до еды.
- Настой бузины, приготовленный из цветков этого растения, для которого 1 столовую ложку нужно заварить в 250 мл кипятка, а через 30 минут отфильтровать. Употреблять с медом по 50-75 мл трижды в день.
Профилактика
Профилактические меры, которые могут значительно снизить риск возникновения синдрома позвоночной артерии (СПА), включают в себя:
- сбалансированное питание, которое минимизирует потребление потенциально вредных продуктов, особенно соли;
- создание комфортных условий для работы и отдыха, включая удобные кресла с поддержкой для головы и ортопедические изделия для сна;
- регулярную физическую активность, при этом избегая чрезмерных нагрузок на позвоночник;
- полный отказ от всех вредных привычек;
- контроль за показателями артериального давления, уровня сахара в крови и других важных параметров;
- регулярные обследования состояния позвоночника и сосудов в области шеи.
Если проблема уже была выявлена, для профилактики СПА пациенту следует придерживаться следующих рекомендаций:
- строго выполнять назначенную неврологом медикаментозную терапию для лечения первичного и/или вторичного заболевания;
- заниматься лечебной физкультурой и проходить курсы физиотерапии и массажа;
- не реже двух раз в год проходить медицинское обследование с использованием всех доступных методов диагностики;
- строго следовать всем указаниям своего лечащего врача.
У детей
У детей и подростков синдром позвоночной артерии (СПА) может возникнуть из-за наличия врожденных аномалий костей или сосудов в области позвоночной артерии, а также в результате травм шейного отдела. Если у родителей возникают подозрения на развитие этой патологии у ребенка, им следует незамедлительно обратиться к неврологу для подтверждения или опровержения диагноза и выбора необходимых лечебных мероприятий.
Ранняя диагностика СПА в детском возрасте и адекватное лечение в большинстве случаев позволяют врачам эффективно справляться с негативными проявлениями этого заболевания. Даже если не удается полностью устранить причину, состояние юного пациента можно значительно улучшить.
Диета при синдроме позвоночной артерии
Диета при атеросклерозе сосудов
- Результативность: терапевтический эффект наблюдается спустя 2 месяца
- Временные рамки: информации нет
- Цена товаров: 1700-1800 рублей в неделю
Диета для очищения сосудов при заболевании сердечно-сосудистой системы
- Результативность: терапевтический эффект наблюдается спустя 3 месяца
- Длительность: на постоянной основе
- Цена товаров: 1700-1800 рублей в неделю
Диета при остеохондрозе
- Эффективность: отсутствуют данные
- Сроки: на постоянной основе
- Стоимость продуктов: от 1450 до 1780 рублей в неделю
На сегодняшний день не существует специально разработанного питательного режима, ориентированного исключительно на СПА, из-за множества факторов, способствующих его возникновению. Если пациент стремится поддержать или улучшить свое здоровье с помощью диетического питания, ему следует выбирать рационы, соответствующие его конкретным заболеваниям, таким как диета при остеохондрозе, диета при сосудистых заболеваниях и так далее.
Последствия и осложнения
При позднем выявлении СПА, игнорировании его признаков самим пациентом, а также при неправильном или недостаточном лечении, данное заболевание в конечном итоге достигнет критической стадии, что может привести к:
- серьезной ишемической атаке, вплоть до инсульта;
- дисциркуляторной энцефалопатии;
- необратимым изменениям в головном мозге;
- инвалидности и даже смерти.
Прогноз
Прогноз на течение синдрома позвоночной артерии может быть достаточно оптимистичным, если пациент вовремя обратится за профессиональной медицинской помощью и будет строго следовать всем рекомендациям своего лечащего врача-невролога. Только при таких условиях возможно добиться устойчивой ремиссии, в течение которой пациент сможет вести полноценную жизнь, свободную от неприятных симптомов, связанных с шейным отделом позвоночника и головным мозгом.
Список источников
- Калашников В.И. Синдром позвоночной артерии // Therapia. — 2007. — № 10. — С. 31-33.
- Петрянина Е.Л., Исмагилов М.Ф. Синдром позвоночной артерии, вызванный аномалиями строения шейного отдела позвоночника // Неврологический вестник. — 1994.
- Пышкина Л.И., Федин А.И., Бесаев Р.К. Церебральный кровоток при синдроме позвоночной артерии // Журнал невропатологии и психиатрии им. С.С. Корсакова. — 2000. — № 5. — С. 45-49.
- Жулев Н.М. и др. Синдром позвоночной артерии. СПб 2001; 224.
- Калашников В.И. Синдром позвоночной артерии: клинические проявления, классификация, методы диагностики и лечения. Практикующему неврологу. To Practicing Neurologist 2010; 1: 31: 93-99.
Советы по образу жизни и физической активности
Синдром позвоночной артерии (СПА) представляет собой комплекс симптомов, возникающих в результате нарушения кровоснабжения головного мозга из-за компрессии или патологий позвоночных артерий. Важным аспектом лечения и профилактики данного синдрома является изменение образа жизни и физической активности пациента.
Прежде всего, необходимо обратить внимание на правильную осанку. Неправильное положение тела во время работы или отдыха может усугубить симптомы СПА. Рекомендуется использовать эргономичную мебель, поддерживающую естественные изгибы позвоночника, а также делать регулярные перерывы для разминки, особенно если работа связана с длительным сидением.
Физическая активность играет ключевую роль в поддержании здоровья позвоночника и улучшении кровообращения. Умеренные физические нагрузки, такие как ходьба, плавание или занятия йогой, способствуют укреплению мышечного корсета, что, в свою очередь, может снизить давление на позвоночные артерии. Важно выбирать такие виды активности, которые не вызывают болевых ощущений и дискомфорта.
Также стоит обратить внимание на упражнения на растяжку. Регулярные занятия растяжкой помогают улучшить гибкость и подвижность позвоночника, что может снизить риск возникновения компрессии артерий. Упражнения на растяжку следует выполнять осторожно и постепенно, избегая резких движений.
Кроме того, рекомендуется следить за своим весом. Избыточная масса тела создает дополнительную нагрузку на позвоночник и может способствовать развитию заболеваний, связанных с компрессией артерий. Сбалансированное питание, богатое витаминами и минералами, а также контроль за калорийностью рациона помогут поддерживать оптимальный вес.
Не менее важным аспектом является отказ от вредных привычек, таких как курение и злоупотребление алкоголем. Эти факторы негативно влияют на состояние сосудов и могут усугубить симптомы синдрома позвоночной артерии. Поддержание здорового образа жизни, включая отказ от курения и умеренное потребление алкоголя, способствует улучшению общего состояния здоровья.
Наконец, важно регулярно проходить медицинские обследования и консультироваться с врачом. Это позволит своевременно выявлять и корректировать изменения в состоянии здоровья, а также получать рекомендации по физической активности и образу жизни, соответствующие индивидуальным потребностям пациента.
Вопрос-ответ
Можно ли жить с синдромом позвоночной артерии?
Даже если заболевание не представляет угрозы для жизни, оно может в любой момент изменить свое течение. Дополнительно стоит пересмотреть ритм жизни, изменить рацион питания.
Как помочь при синдроме позвоночной артерии?
В первую очередь назначаются нестероидные противовоспалительные препараты, которые устраняют боль и уменьшают воспалительные явления. Антиоксиданты и ноотропные препараты улучшают обмен веществ в нервных корешках и клетках головного мозга, уменьшают гипоксию головного мозга и окружающих тканей.
Какие лекарства назначают при синдроме позвоночной артерии?
Препараты для улучшения тока крови через позвоночную артерию («Ницерголин», «Агапурин», «Циннаризин»), лекарства для улучшения обмена веществ в нейронах («Глиатилин», «Мексидол») и в органах, тканях («Триметазидин», «Милдронат»), препараты для расслабления поперечнополосатых мышц («Но-шпа»).
Советы
СОВЕТ №1
Обратите внимание на свои симптомы. Если вы испытываете головокружение, головные боли, шум в ушах или проблемы с координацией, важно обратиться к врачу для диагностики и исключения синдрома позвоночной артерии.
СОВЕТ №2
Регулярно занимайтесь физической активностью. Упражнения, направленные на укрепление мышц шеи и спины, могут помочь улучшить кровообращение и снизить риск возникновения синдрома позвоночной артерии.
СОВЕТ №3
Следите за осанкой. Правильная осанка при сидении и стоянии может снизить нагрузку на позвоночник и артерии, что поможет предотвратить развитие синдрома.
СОВЕТ №4
Обсудите с врачом возможные изменения в образе жизни и диете. Употребление продуктов, богатых омега-3 жирными кислотами и антиоксидантами, может поддерживать здоровье сосудов и улучшать общее состояние организма.