Почечная недостаточность — серьезное заболевание, влияющее на качество жизни и общее состояние здоровья пациента. В статье рассмотрим основные симптомы, признаки и методы лечения острой и хронической почечной недостаточности, а также механизмы, лежащие в основе этих состояний. Понимание этих аспектов поможет читателям распознать опасные симптомы, обратиться за медицинской помощью и поддерживать здоровье почек, что важно для предотвращения осложнений.
Патогенез
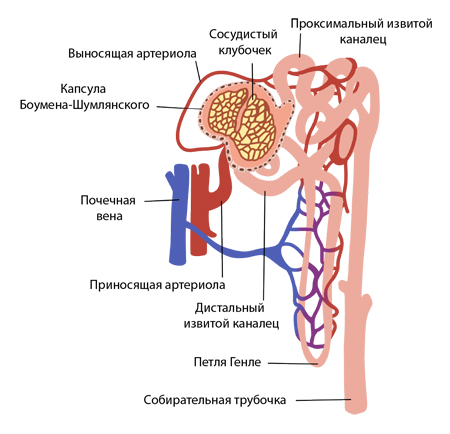
Нарушение работы почек наблюдается в 75% случаев при остром их повреждении, что связано с поражением канальцевого аппарата и развитием острого некроза. Нефрон, который является основной функциональной единицей почки, состоит из сосудистого клубочка и канальцевого аппарата, включающего проксимальный и дистальный канальцы, петлю Генле и собирательную трубочку.
Снижение кровоснабжения почек по различным причинам приводит к гипоксии тканей и повреждению канальцев. Проксимальный каналец оказывается первым, который реагирует на повреждение, и в нем происходят значительные изменения, что нарушает транспорт белка (это проявляется в виде белка в моче).
Острое повреждение почек в течение трех месяцев может завершиться либо полным выздоровлением с сохранением клеток, либо восстановлением с остаточными дефектами (при этом наблюдается уменьшение количества клеток), либо же гибелью органа. После острого повреждения в тканях развиваются фиброзные (склеротические) изменения. Фиброз представляет собой необратимое состояние, и его прогрессирование, а также степень выраженности, напрямую влияют на уровень нарушения функции. Фиброз является следствием острого процесса и медленно прогрессирует.
Врачи отмечают, что почечная недостаточность является серьезным заболеванием, требующим внимательного подхода к диагностике и лечению. Специалисты подчеркивают важность раннего выявления симптомов, таких как отеки, усталость и изменения в мочеиспускании. Они рекомендуют регулярные обследования, особенно для людей с факторами риска, такими как диабет и гипертония. Врачи акцентируют внимание на необходимости комплексного лечения, которое может включать медикаментозную терапию, диету и, в некоторых случаях, диализ. Профилактика и контроль за состоянием здоровья играют ключевую роль в замедлении прогрессирования заболевания. Важно, чтобы пациенты следовали рекомендациям врачей и не игнорировали симптомы, чтобы избежать серьезных осложнений.
https://youtube.com/watch?v=v5ApXd_YBR4
Классификация
Выделяют два основных состояния:
- острое повреждение почек;
- хроническую почечную недостаточность.
Острое повреждение возникает при утрате функции 50% нефронов. Оно развивается быстро, в течение нескольких часов или дней, и проявляется снижением объема мочи, увеличением уровня азотистых веществ в крови, нарушением электролитного баланса и кислотно-щелочного равновесия. Оценка острого повреждения основывается на уменьшении диуреза и повышении уровня креатинина. Восстановление функции почек при правильном лечении происходит в течение 7 дней — уровень креатинина возвращается к норме, так как «резервные» нефроны начинают выполнять функции по выведению азотистых шлаков. Однако с каждым новым эпизодом повреждения этот резерв уменьшается. Причинами острого повреждения могут быть преренальные факторы, ренальные (заболевания почек) и постренальные ( обструкция мочеточника, опухоли, мочекаменная болезнь).
Преренальное повреждение связано с потерей крови (в результате операций, травм), потерей жидкости ( сепсис, ожоги, болезни печени), частым применением диуретиков, а также стенозом почечной артерии. Преренальные и постренальные повреждения являются функциональными, в то время как ренальные — органическими. Если функциональные нарушения не устраняются в течение 1–2 суток, они могут перейти в органические.
Острое повреждение почек классифицируется по объему диуреза:
- олигурическое (менее 500 мл мочи в сутки);
- неолигурическое (более 500 мл мочи).
Стадии острого повреждения по уровню креатинина и объему выделяемой мочи:
- I стадия — уровень креатинина более 26.5 мкмоль/л (в 1.5-1.9 раз выше исходного), объем мочи менее 0.5 мл на кг веса в час за 6 часов.
- II стадия — уровень креатинина в 2-2.8 раз выше исходного, объем мочи менее 0.5 мл на кг веса в час за 12 часов.
- III стадия — уровень креатинина в 3 раза выше исходного (до 353.6 мкмоль/л), объем мочи менее 0.3 мл на кг веса в час за сутки (или анурия за последние 12 часов).
Пациенты с острым повреждением почек должны находиться под наблюдением в течение 3 месяцев для оценки восстановления функции. В этот период возможно активное восстановление резервных нефронов. Состояние в это время рассматривается как острое заболевание почек. Если у пациента сохраняется высокий уровень креатинина и протеинурия в течение месяца после острого повреждения, это указывает на высокий риск хронизации процесса.
Хроническая почечная недостаточность (ХПН) — это медленное угасание функции почек при хронических заболеваниях, связанное с гибелью нефронов и развитием склероза ткани. Это состояние может длиться месяцы или годы и приводит к нарушениям в обмене электролитов, воды и азота. ХПН является необратимым процессом, который прогрессирует и часто заканчивается полной утратой функции почек. Код по МКБ-10 — N18.
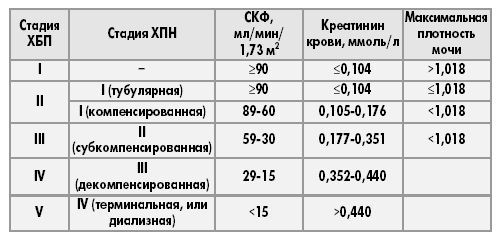
Классификация ХПН основывается на показателях скорости клубочковой фильтрации, уровня креатинина и протеинурии.
- Стадия 1 — нормальная СКФ (>90 мл/мин), но имеются признаки поражения почек, периодическая протеинурия.
- Стадия 2 — легкое снижение (60–89 мл/мин) скорости фильтрации, бессимптомная стадия, периодическая протеинурия.
- Стадия 3 — умеренное снижение (30–59 мл/мин) с некоторым снижением функции. Компенсированная стадия, появляются симптомы (утомляемость, сухость во рту). Уровни креатинина и мочевины повышены.
- Стадия 4 — тяжелое снижение СКФ (15–29 мл/мин) и выраженное снижение функции. Интермиттирующая стадия с нарастающей ХПН, состояние колеблется, уровень креатинина стабильно повышен, появляется ацидоз.
- Стадия 5 — резко сниженная СКФ (менее 15 мл/мин). Терминальная стадия, наблюдается снижение диуреза, развивается уремия, нарастают отеки, возникают серьезные нарушения электролитного состава и кислотно-щелочного баланса. Увеличивается застой в печени и легких, прогрессирует сердечная недостаточность. Терминальная стадия является конечным результатом как хронической, так и острой болезни почек.
| Стадия почечной недостаточности | Описание | Симптомы |
|---|---|---|
| Острая почечная недостаточность (ОПН) | Внезапное и быстрое снижение функции почек, часто обратимое. | Резкое уменьшение объема мочи, отеки, тошнота, рвота, слабость, спутанность сознания. |
| Хроническая почечная недостаточность (ХПН) | Постепенное и необратимое снижение функции почек в течение длительного времени. | Усталость, отеки, кожный зуд, потеря аппетита, мышечные судороги, бледность кожи, повышенное артериальное давление. |
| Терминальная стадия ХПН (почечная недостаточность 5 стадии) | Почки практически полностью утрачивают свою функцию, требуется заместительная почечная терапия (диализ или трансплантация). | Тяжелые отеки, одышка, сильная слабость, анемия, нарушения сердечного ритма, неврологические расстройства. |
Причины
Острая форма почечной недостаточности может развиваться по следующим причинам:
- сепсис;
- гиповолемия в условиях травматического шока (так называемая шоковая почка), что связано с уменьшением объема крови, циркулирующей в организме;
- повреждение почек из-за лекарств (например, противоопухолевые средства, некоторые антибиотики, сульфаниламиды, рентгенконтрастные вещества);
- кардиогенный шок;
- тампонада сердца;
- анафилактический шок;
- воздействие токсических веществ и ядов (удобрения, медь, кадмий, ртуть, ядовитые грибы);
- острая обструкция мочевых путей (постренальная форма);
- гепаторенальный синдром.
Гепаторенальный синдром возникает на фоне цирроза печени. В этом случае тяжелая острая почечная недостаточность развивается на фоне печеночной недостаточности и представляет собой серьезную угрозу для жизни. Печеночно-почечная недостаточность является следствием цирроза печени, при этом изменения в почках могут быть минимальными. При гепаторенальном синдроме I типа почечная недостаточность может развиться в течение двух недель, что часто приводит к летальному исходу. В случае гепаторенального синдрома II типа процесс прогрессирует медленнее, и летальность наблюдается через 3-6 месяцев.
Хроническая почечная недостаточность может проявляться у пациентов с хроническим пиелонефритом, гломерулонефритом, амилоидозом, диабетическим гломерулосклерозом, а также при системных заболеваниях ( красная волчанка, склеродермия, дерматомиозит), нефроангиосклерозе и тяжелых формах гипертонической болезни. К причинам также относятся поликистоз почек, подагра, сужение мочеточника и хронические интоксикации (свинцовая, кадмиевая, кремниевая, алкогольная), приводящие к токсической нефропатии.
Уретерогидронефроз — это состояние, характеризующееся расширением лоханок, чашечек и мочеточников. Эта патология может быть как приобретенной, так и врожденной (аномалии развития у новорожденных). Приобретенный уретерогидронефроз встречается у 80% беременных женщин из-за повышения уровня прогестерона и сдавления увеличивающейся маткой. Многие исследователи считают это состояние физиологическим, так как оно обычно проходит после родов. Уретерогидронефроз слева у беременных встречается реже, чем справа, что связано с перекрестом мочеточника с яичниковыми сосудами. Левый мочеточник может сдавливаться увеличенной маткой и сигмовидной кишкой.
Почечная недостаточность — это серьезное заболевание, о котором говорят многие. Люди, столкнувшиеся с этой проблемой, часто делятся своими переживаниями и опытом. Некоторые отмечают, что на начальных стадиях симптомы могут быть неочевидными, и важно регулярно проходить обследования. Многие пациенты рассказывают о необходимости изменения образа жизни, включая диету и физическую активность. Важным аспектом является поддержка близких, которая помогает справляться с эмоциональными трудностями. Также обсуждаются различные методы лечения, включая диализ и трансплантацию почки. Общественное мнение о заболевании часто связано с недостатком информации, поэтому пациенты призывают к повышению осведомленности и понимания этой проблемы.
https://youtube.com/watch?v=q9_4JsB8Nl8
Симптомы почечной недостаточности
Острое повреждение почек характеризуется нарастающей азотемией, ацидозом, нарушениями электролитного баланса и неспособностью почек эффективно выводить жидкость. Степень тяжести состояния зависит от вовлечения канальцев, клубочков и интерстициальной ткани.
Симптомы острой почечной недостаточности
Проявления заболевания варьируются в зависимости от стадии: преданурической, олигоанурической, полиурической и стадии выздоровления. На преданурической стадии наблюдается поражение эпителия канальцев, которая длится несколько часов и совпадает с состоянием шока. У пациента возникают недомогание, бледность, рвота, а также снижается выделение мочи и появляется тошнота. Если диурез полностью прекращается или снижается до 30% от нормы, это указывает на олигоанурическую стадию.
Олигоанурическая стадия характеризуется диурезом менее 0.5 мл/кг в час, низкой скоростью клубочковой фильтрации и плотностью мочи (1005–1008). В это время нарастает азотемия, состояние пациента ухудшается, появляются кожные геморрагии, бледность, головные боли, слабость и понос, а также снижается артериальное давление. На фоне гипотонии могут возникать экстрасистолия и сердечные блокады. У пациентов наблюдается одышка, развивается отек легких, могут возникать судороги. Азотемия проявляется тошнотой, рвотой, беспокойством, зудом, нарушениями сна, а также развиваются стоматит и гастрит. Увеличивается анемия и гиперкалиемия, что может приводить к аритмиям и мышечной слабости. Длительность этой стадии может варьироваться от нескольких дней до трех недель, анурия возникает крайне редко.
Полиурическая стадия продолжается от 1.5 недель до 3 месяцев, в течение которых восстанавливается функция выделения. У пациентов сохраняется вялость, апатия, заторможенность, снижается мышечный тонус, могут развиваться парезы и паралич, наблюдается потеря веса. Концентрационная способность почек значительно снижена (плотность мочи не превышает 1001–1005), при этом выделяется большое количество мочи, в которой обнаруживаются белок, лейкоциты и эритроциты. Несмотря на обильное выделение мочи, креатинин и мочевина не выводятся. Из-за потери калия с мочой его уровень в крови снижается. На фоне ослабленного иммунитета у 80% пациентов развиваются инфекционные заболевания. Постепенно восстанавливается азотовыделительная функция, нормализуется диурез и восстанавливается электролитный баланс.
На стадии выздоровления функции почек восстанавливаются медленно, состояние пациента стабилизируется благодаря улучшению азотовыделительной функции. Состояние пищеварительной и сердечно-сосудистой систем также улучшается. Однако изменения в моче (низкая плотность, микропротеинурия, наличие эритроцитов) могут сохраняться длительное время, и нормализация показателей занимает от 6 до 12 месяцев.
https://youtube.com/watch?v=owlZ-8GM64M
Симптомы хронической почечной недостаточности
Основные проявления заболевания включают азотемию, задержку жидкости и нарушения электролитного баланса. На ранних этапах симптомы могут отсутствовать, однако с течением времени возникают проблемы с мочевыделением, зуд кожи и отеки. Ухудшение работы почек приводит к осложнениям в различных органах. Симптоматика у женщин и мужчин не имеет значительных различий.
Пациенты с 1–3 стадией хронической болезни почек (ХБП) обычно жалуются на основное заболевание, такое как сахарный диабет, гипертония или гломерулонефрит. Люди с 4–5 стадией отмечают слабость, быструю утомляемость, тошноту, снижение аппетита, рвоту, жажду, отеки, уменьшение объема мочи, боли в мышцах и зуд кожи. Периферические отеки часто наблюдаются при остром повреждении и хронической болезни почек. Отеки, возникающие при почечных заболеваниях, являются клиническими признаками нефритического и нефротического синдромов и связаны со снижением уровня белка в крови. Они, как правило, локализуются в верхней части туловища и на веках, но в тяжелых случаях могут появляться отеки на ногах. На поздних стадиях могут развиваться сердечная недостаточность, кровотечения, отек легких и энцефалопатия. Пациенты могут впадать в уремическую кому. В таких случаях показаны гемодиализ и трансплантация почки.
Анализы и диагностика
У пациентов или их близких собирается анамнез, включая информацию о перенесенных операциях, переливаниях крови, случаях кровотечений, длительной диарее, системных заболеваниях, гипертонии, диабете, заболеваниях сосудов, новообразованиях, мочекаменной болезни и почечной колике.
- Анализ крови (повышение СОЭ, лейкоцитоз, анемия).
- Анализ мочи (белок 0.5 — 3 г/сутки, цилиндры, гематурия, снижение плотности мочи).
- Диагностика основывается на определении маркеров почечной недостаточности, таких как креатинин и мочевина. Однако уровень мочевины не является точным показателем функции почек, так как его концентрация зависит от рациона питания и может варьироваться в течение дня. Уровень креатинина более стабилен и отражает работу нефронов. Показатель креатинина 123 мкмоль/л в течение трех месяцев указывает на хроническую почечную недостаточность (ХПН). Тем не менее, даже при значениях 100–120 мкмоль/л может наблюдаться ХПН, которая диагностируется по скорости клубочковой фильтрации.
- Определение электролитов в крови (повышение уровней калия, фосфора, магния и снижение уровня кальция).
- Определение уровня липокалина-2, цитостатина С и проэнкефалина А.
- УЗИ почек, мочеточников и мочевого пузыря.
- Оценка почечного кровотока с помощью доплерографии сосудов почек.
- Биопсия. Проводится при ренальной форме повреждения почек и позволяет выявить гломерулонефрит, канальцевый некроз или системное заболевание. Биопсия показана при анурии, продолжающейся более месяца.
- Электроэнцефалография. Выполняется при наличии неврологических симптомов.
- Компьютерная томография грудной клетки, живота и малого таза. Это обширное исследование необходимо при сепсисе, для поиска метастазов и при системных заболеваниях, затрагивающих множество органов.
- Биопсия кожи, мышц и десен требуется для подтверждения амилоидоза или системного заболевания.
Лечение почечной недостаточности
Как справиться с этим состоянием? Пациенты с впервые диагностированным острым повреждением почек подлежат госпитализации, так как острая почечная недостаточность требует оперативной диагностики и устранения причин, вызвавших данное состояние.
Острая форма
Следует исключить нефротоксичные медикаменты в случае нарушения оттока мочи, который необходимо быстро устранить. После этого важно скорректировать угрожающие жизни состояния и их последствия. Неотложная помощь включает восстановление электролитного баланса, кислотно-щелочного равновесия и устранение уремии. На первой и второй стадиях острого повреждения почек применяют консервативные методы лечения. Клинические рекомендации предполагают:
На третьей стадии острого повреждения требуется заместительная почечная терапия (гемодиафильтрация, гемодиализ, перитонеальный диализ), которая выполняет функции почек, очищая кровь от токсинов. При остром повреждении почек 5-6% пациентов нуждаются в проведении заместительной терапии. Гемодиализ и перитонеальный диализ способны корректировать лишь некоторые функции выделительной системы. Полноценно восстановить утраченные функции возможно только при трансплантации почки.
Хроническая форма
При данной форме акцент делается на лечение основного заболевания, чтобы предотвратить его дальнейшее развитие. В случае воспалительных процессов назначаются антибиотики, при гипертонии — гипотензивные средства, контролируется уровень сахара в крови и проводится терапия системных заболеваний соединительной ткани. Также осуществляется симптоматическое лечение:
- Коррекция кислотно-щелочного баланса — внутривенно вводится 5% гидрокарбонат натрия.
- Коррекция электролитного состава крови.
- При азотемии — используются Энсорал, Энтеросгель, Леспефрил, растворы сорбита или ксилита.
- При олигурии — назначается Фуросемид в таблетированной форме.
- При анемии — применяются препараты железа, фолиевая кислота, а при необходимости — переливание эритроцитной массы.
- При остеодистрофии — назначаются витамин D и препараты кальция.
- При повышенном уровне фосфора в крови — используются сорбитол, Севеламер, Фосренол, гидроксид алюминия ( Алмагель, Маалокс, Гастал). Фосфат-биндеры помогают снизить всасывание фосфатов из кишечника.
- Наличие протеинурии является неблагоприятным признаком, поэтому даже микроальбуминурия требует лечения. Рекомендуемыми препаратами являются ингибиторы ангиотензинпревращающего фермента, БРА (блокаторы рецепторов ангиотензина), комбинация ИАПФ + БРА и Моксонидин (гипотензивный препарат группы агонистов имидазолиновых рецепторов).
В некоторых медицинских учреждениях применяются методы нетрадиционной медицины, основанные на китайских практиках. Используются иглорефлексотерапия, точечный массаж и тепловое воздействие. Важно помнить, что методы альтернативной медицины, как и лечение народными средствами, могут лишь дополнять традиционные медицинские подходы.
Лекарства
Стерофундин
Хлорид натрия
Реосорбилакт
Энтеросгель
Энап
Престариум
Перинева
Рамиприл
Диован
Апровель
Валсартан
КосмоФер
Мальтофер
Тардиферон
Процедуры и операции
Хирургическое вмешательство необходимо в случаях обструкции обоих мочеточников и мочевого пузыря, а также при заболеваниях почечных сосудов, таких как врожденные аномалии или атеросклероз. В таких ситуациях может быть проведена ангиопластика почечных сосудов.
Заместительная терапия требуется при остром почечном повреждении (ОПП) и хронической почечной недостаточности (ХПН) третьей стадии. Заместительная почечная терапия включает в себя различные методы, позволяющие компенсировать утрату функции почек, среди которых:
- плазмоферез;
- перитонеальный диализ;
- гемофильтрация (один из видов гемодиализа);
- гемодиализ;
- трансплантация почки.
Такое лечение должно начинаться до возникновения осложнений и абсолютных показаний к применению этих методов. К абсолютным показаниям относятся: уровень калия выше 6 ммоль/л, мочевины свыше 35.7 ммоль/л, развитие ацидоза (рН менее 7.15) и отсутствие эффекта от диуретиков.
Заместительная почечная терапия может быть как интермиттирующей (прерывистой), так и продолженной. Прерывистые методы могут длиться от 6 до 12 часов и применяются в случаях острых отравлений тяжелыми металлами, барбитуратами, хинином, мышьяком, метиловым спиртом и дихлорэтаном.
Основной особенностью прерывистых методов является высокая скорость ультрафильтрации и очистки. Прерывистый гемодиализ считается «золотым стандартом» заместительного лечения. Продолженная гемодиафильтрация может длиться до 24 часов, что позволяет осуществлять непрерывное очищение и коррекцию ацидоза, азотемии и гиперкалиемии.
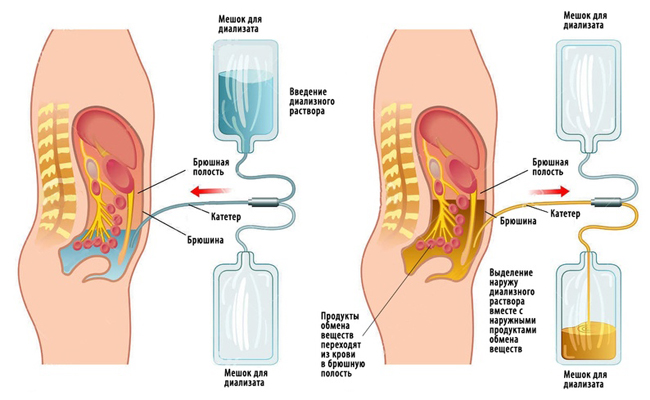
При остром повреждении почек часто используется перитонеальный диализ, который отличается своей технической простотой. Для его проведения в брюшную полость ниже пупка на 5–10 см вводится диализный катетер, через который вводится 1.5 — 2 литра диализного раствора.
Через несколько часов (время экспозиции варьируется) раствор удаляется из полости и заменяется новым. Такой обмен осуществляется 4 раза в день. При хронической почечной недостаточности эффективны курсы плазмофереза, а на терминальной стадии — регулярный гемодиализ, который проводится до трех раз в неделю.
У детей
Острая почечная недостаточность может возникать по различным причинам в зависимости от возраста пациента. У новорожденных основными факторами являются врожденные аномалии почек и сердца, острая дегидратация, сепсис, кровотечения и гипоксия. У детей до трех лет причиной становятся инфекционный токсикоз, гемолитико-уремический синдром и метаболические расстройства. В возрасте от трех до восьми лет к этому списку добавляются бактериальные и вирусные инфекции, синдром Мошковица, лекарственный нефрит и травматический шок. Для детей в возрасте от восьми до четырнадцати лет характерны гломерулонефрит, шоковые состояния и системные васкулиты. Острая почечная недостаточность развивается внезапно и проявляется обратимым снижением скорости клубочковой фильтрации. Клинически это может проявляться электролитными нарушениями, азотемией, ацидозом и проблемами с выведением жидкости.
Уретерогидронефроз у детей также может привести к почечной недостаточности. Это врожденная аномалия, при которой наблюдается увеличение диаметра мочеточника из-за врожденной обструкции его участка, расположенного ниже (перед входом в мочевой пузырь). Данная аномалия чаще встречается у мальчиков и может сочетаться с недоразвитием противоположной почки. Гистологически в этом участке мочеточника наблюдается повышенное количество коллагеновых волокон и циркулярных мышц.
Врожденная обструкция у детей может проявляться инфекциями мочевых путей и задержкой в развитии. В тяжелых случаях могут развиваться анемия, хроническая почечная недостаточность и повышенное артериальное давление. В таких ситуациях требуется операция — удаление фиброзно-склеротического участка мочеточника и создание анастомоза между мочевым пузырем и мочеточником. В то же время у детей младше года может наблюдаться функциональная обструкция, при этом на рентгенограммах уретерогидронефроз выглядит аналогично, и на фоне органической патологии их различить сложно (мочеточники значительно увеличены в обоих случаях). Однако при функциональной обструкции общее состояние ребенка остается стабильным, а анализы показывают нормальные результаты.
Диета при почечной недостаточности
Диета при почечной недостаточности
- Результативность: оздоровительный эффект наблюдается уже через 14 дней
- Продолжительность: на постоянной основе
- Цена товаров: от 1200 до 1300 рублей в неделю
Диета при заболевании почек
- Эффективность: лечебный результат через 10 дней
- Сроки: от 1 месяца и более
- Стоимость продуктов: 1250-1350 рублей в неделю
При острых повреждениях почек рекомендуется проводить энтеральную поддержку или парентеральное питание. Энтеральное питание способствует быстрому восстановлению функций почек. Белки и аминокислоты способствуют увеличению скорости клубочковой фильтрации, поэтому часто советуют использовать белковые смеси Дисо Нутринор и Нутриция Нутридринк.
Когда пациент переходит на обычное питание, ему ограничивают продукты, содержащие калий: курагу, какао, отруби, виноград, изюм, арахис, кедровые орехи, горох, семена подсолнечника и картофель «в мундире».
При хронической форме заболевания назначается высококалорийная (3000 калорий), гипонатриевая, гипофосфорная и низкобелковая диета, при этом в рацион должны входить незаменимые аминокислоты. Фосфор и белок могут ухудшать функцию почек. Энергетические потребности рассчитываются в зависимости от возраста и стадии заболевания ( додиализная, диализная). На додиализной стадии количество белка не должно превышать суточную норму, а при диализе потребление белка увеличивается. Дополнительно назначаются фолиевая кислота, L-карнитин, витамины группы В, С. Недостаток питания при ХПН может повышать риск смертности.
Количество белка тщательно контролируется и зависит от уровня клубочковой фильтрации. Если фильтрация ниже 50 мл/мин, суточное потребление белка уменьшается до 30–40 г, а при снижении этого показателя до 20 мл/мин (на третьей стадии) белок ограничивается еще больше — до 15-20 г, что помогает замедлить прогрессирование заболевания. Для контроля за диетой пациент может вести пищевой дневник, фиксируя количество белка, калия, соли и фосфора. Поддерживать баланс белка можно с помощью кетоаналогов аминокислот — препарата Кетостерил в таблетках. Этот препарат полностью обеспечивает организм незаменимыми аминокислотами, при этом минимизируя поступление азота. Кетостерил снижает всасывание фосфатов, нормализует уровень мочевины и калия, а также корректирует ацидоз. Питание должно содержать минимальное количество соли — ее суточная норма снижается до 2–3 г, а при тяжелой гипертонии рекомендуется бессолевая диета. Недельное меню можно найти на медицинских ресурсах в интернете.
Профилактика
Профилактика как острой, так и хронической почечной недостаточности включает в себя диагностику и терапию заболеваний, способных вызвать эти состояния. Важную роль играет предотвращение вирусных и бактериальных инфекций, а также минимизация стрессов, переохлаждений и чрезмерных физических нагрузок. Не стоит забывать и о значении здорового образа жизни, а также сбалансированного питания.
Последствия и осложнения
Состояния, о которых идет речь, могут привести к следующим осложнениям:
- Анемия.
- Гипопротеинемия.
- Кардиомиопатия.
- Повышение артериального давления.
- Развитие дислипидемии и стремительное прогрессирование атеросклероза.
- Сердечно-сосудистые осложнения, особенно при проведении диализа. Сердечно-сосудистые заболевания могут быстро развиваться на фоне ухудшения почечной функции. При низком уровне клубочковой фильтрации риск возникновения инфаркта и летального исхода от него возрастает в два раза.
- Уменьшение чувствительности к инсулину.
В случае острого течения заболевания, развитие олигурии приводит к увеличению нагрузки на водный и солевой баланс. Гиперкалиемия может вызвать мышечную слабость, вялый тетрапарез и остановку сердца. Угнетение иммунной системы создает риск инфекционных заболеваний и развития сепсиса. Уремический гастроэнтероколит может осложняться кровотечениями. Со стороны центральной нервной системы возможны такие осложнения, как спутанность сознания, замедленность реакций и дезориентация.
Прогноз
Смертность среди пациентов напрямую связана с тяжестью почечной недостаточности. На исход заболевания оказывают влияние такие факторы, как возраст, наличие осложнений и степень нарушения функции почек. К неблагоприятным прогностическим признакам относятся длительное присутствие белка в моче и пониженный удельный вес. Гиперлипидемия также негативно сказывается на прогнозе. Полное восстановление функции почек после острого повреждения наблюдается лишь у 40% пациентов, в то время как 1–3% нуждаются в постоянном гемодиализе.
Прогноз при хронической почечной недостаточности (ХПН) остается серьезным, и скорость ее прогрессирования зависит от первичного заболевания — наихудший прогноз наблюдается при иммуновоспалительных заболеваниях. При хронической недостаточности относительно удовлетворительное состояние и возможность продления жизни на терминальной стадии возможны только при проведении диализа. Пятилетняя выживаемость на гемодиализе достигает лишь 35%.
Список источников
- Клинические рекомендации. Острое повреждение почек (ОПП). Ассоциация нефрологов. 2020, 142 страницы.
- Клинический протокол. Хроническая почечная недостаточность, 2018 год.
- Клинические рекомендации. Хроническая болезнь почек (ХБП). Нефрология. 2021; 25(5): 10-82.
- Трухан Д.И. Дифференциальная диагностика отечного синдрома при заболеваниях почек и мочевыводящих путей. Справочник для поликлинических врачей. 2018; 6: 16–21.
- Соколов Д.В. Современные методы лабораторной диагностики при остром повреждении почек. Урология. Нефрология. Андрология. 2021, №1 (22).
Реабилитация и поддерживающая терапия
Реабилитация пациентов с почечной недостаточностью является важным аспектом комплексного подхода к лечению данного состояния. Она включает в себя как медицинские, так и немедицинские меры, направленные на улучшение качества жизни пациентов, восстановление их функциональных возможностей и предотвращение прогрессирования заболевания.
Поддерживающая терапия включает в себя регулярное наблюдение за состоянием пациента, контроль за уровнем электролитов, артериальным давлением и другими важными показателями. Основной целью этой терапии является предотвращение осложнений, таких как сердечно-сосудистые заболевания, анемия и остеодистрофия, которые часто сопутствуют почечной недостаточности.
Одним из ключевых аспектов реабилитации является диетотерапия. Пациентам с почечной недостаточностью рекомендуется соблюдать специальную диету, которая ограничивает потребление белка, натрия и калия, а также контролирует уровень жидкости. Это помогает снизить нагрузку на почки и уменьшить симптомы, связанные с заболеванием.
Физическая активность также играет важную роль в реабилитации. Умеренные физические нагрузки способствуют улучшению общего состояния здоровья, повышению выносливости и снижению уровня стресса. Однако выбор типа и интенсивности физической активности должен осуществляться с учетом состояния пациента и рекомендаций лечащего врача.
Психологическая поддержка является неотъемлемой частью реабилитации. Пациенты с почечной недостаточностью часто сталкиваются с эмоциональными трудностями, такими как депрессия и тревога. Психотерапия, группы поддержки и консультации с психологом могут помочь пациентам справиться с этими проблемами и адаптироваться к изменениям в их жизни.
Кроме того, важно учитывать необходимость регулярного мониторинга функции почек и коррекции терапии в зависимости от динамики состояния пациента. Это может включать в себя назначение медикаментов для контроля артериального давления, коррекции уровня электролитов и лечения анемии.
В случае прогрессирования почечной недостаточности может возникнуть необходимость в более радикальных мерах, таких как гемодиализ или пересадка почки. Эти процедуры требуют тщательной подготовки и последующей реабилитации, чтобы обеспечить успешное восстановление и адаптацию пациента к новым условиям жизни.
Таким образом, реабилитация и поддерживающая терапия при почечной недостаточности являются многоаспектными процессами, которые требуют индивидуального подхода и тесного взаимодействия между пациентом и медицинскими специалистами. Эффективная реабилитация может значительно улучшить качество жизни пациентов и замедлить прогрессирование заболевания.
Вопрос-ответ
Что такое почечная недостаточность и каковы ее основные причины?
Почечная недостаточность — это состояние, при котором почки теряют свою способность эффективно фильтровать отходы и излишки жидкости из крови. Основные причины включают диабет, гипертонию, хронические инфекции, заболевания почек, такие как гломерулонефрит, и обструкцию мочевыводящих путей.
Какие симптомы могут указывать на почечную недостаточность?
Симптомы почечной недостаточности могут варьироваться, но часто включают усталость, отеки, изменения в мочеиспускании (например, уменьшение объема мочи), тошноту, рвоту, зуд кожи и затрудненное дыхание. Важно обратиться к врачу при появлении этих признаков.
Как диагностируется почечная недостаточность?
Диагностика почечной недостаточности включает анализы крови для оценки уровня креатинина и мочевины, а также анализы мочи для проверки на наличие белка и других аномалий. Врач может также назначить ультразвуковое исследование или другие визуализирующие методы для оценки состояния почек.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Раннее выявление проблем с почками может значительно улучшить прогноз и замедлить прогрессирование почечной недостаточности. Обязательно проверяйте уровень креатинина и анализируйте мочу на наличие белка.
СОВЕТ №2
Соблюдайте диету с низким содержанием натрия и белка. Ограничение соли и белка в рационе может помочь снизить нагрузку на почки и замедлить их ухудшение. Обратитесь к диетологу для составления индивидуального плана питания.
СОВЕТ №3
Поддерживайте здоровый уровень жидкости в организме. Убедитесь, что вы пьете достаточное количество воды, но также учитывайте рекомендации врача, особенно если у вас уже есть проблемы с почками. Избегайте обезвоживания, но не переусердствуйте с потреблением жидкости.
СОВЕТ №4
Избегайте самолечения и не принимайте лекарства без консультации с врачом. Некоторые препараты могут негативно влиять на функцию почек, поэтому важно обсудить все медикаменты и добавки с вашим лечащим врачом.