Перелом лучевой кости — распространенная травма, которая влияет на качество жизни, ограничивая подвижность и выполнение повседневных задач. В статье рассмотрим основные аспекты перелома лучевой кости: методы лечения, сроки срастания и реабилитацию, особенно при смещении. Эти детали помогут читателям понять процесс восстановления и важность своевременного обращения за медицинской помощью для эффективного лечения.
Общие сведения
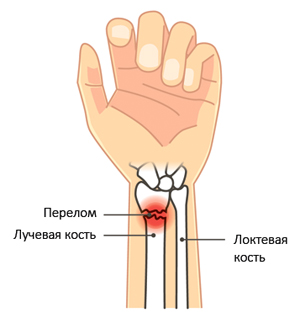
Перелом лучевой кости представляет собой нарушение целостности этой кости, вызванное различными травматическими факторами.
Переломы могут происходить на разных участках лучевой кости:
- в области головки или шейки;
- в нижней или средней трети;
- перелом шиловидного отростка.
Переломы лучевой кости могут возникать у людей любого пола и возраста, однако повреждения диафиза и верхней части кости чаще наблюдаются у детей и молодых людей, в то время как переломы в типичном месте (перелом дистального метаэпифиза) чаще встречаются у пожилых. Закрытые переломы составляют около 75% всех случаев.
На практике наиболее распространен так называемый перелом лучевой кости в типичном месте. Под «типичным местом» подразумеваются переломы, расположенные чуть выше запястья (в дистальной части лучевой кости, ближе к кисти). Эти переломы составляют примерно 72% всех случаев. Перелом в типичном месте чаще всего наблюдается у женщин в возрасте 70-75 лет, что связано с остеопорозом — состоянием, при котором происходит снижение костной массы и структурные изменения, такие как нарушение микроархитектуры и увеличение порозности кортикальной кости, что снижает прочность и качество костной ткани.
Лучевая кость руки представляет собой длинную неподвижную парную трубчатую кость, входящую в состав предплечья. Она имеет трехгранную форму с передней, задней и боковой поверхностями, а также передним, задним и межкостным краями. Она располагается со стороны I пальца и соседствует с локтевой костью, с которой образует функциональную зависимость. Эти кости соединяются внизу с костями запястья, формируя лучезапястный сустав, а вверху участвуют в образовании локтевого сустава. Лучевая кость обеспечивает подвижность предплечья в локтевом суставе, однако переломы лучевой кости происходят значительно чаще, чем переломы локтевой.
Переломы лучевой кости могут быть как изолированными, так и сочетаться с другими травмами. В практике чаще встречаются комбинированные переломы плеча (лучевой и локтевой кости). Полные переломы обычно сопровождаются смещением фрагментов по длине, ширине, под углом или вокруг продольной оси. При нетипичных механизмах травмы (например, падение с высоты или автодорожные/производственные травмы) могут возникать сочетанные повреждения других костей конечностей, такие как переломы позвоночника, ребер, костей таза, а также травмы внутренних органов, включая повреждения почек, грудной клетки, мочевого пузыря и тупую травму живота.
Врачи отмечают, что перелом лучевой кости является одной из самых распространенных травм, особенно среди пожилых людей и спортсменов. Основными причинами таких переломов являются падения и травмы, связанные с физической активностью. Специалисты подчеркивают важность своевременной диагностики, так как неправильное лечение может привести к осложнениям, включая хроническую боль и ограничение подвижности. Врачи рекомендуют использовать рентгенографию для точного определения типа перелома и его локализации. В большинстве случаев лечение включает иммобилизацию с помощью гипса, но в сложных случаях может потребоваться хирургическое вмешательство. Реабилитация также играет ключевую роль в восстановлении функции руки, и врачи советуют начинать физиотерапию как можно раньше.
https://youtube.com/watch?v=rI_Ws0Onemk
Патогенез
Патогенез патологического перелома основывается на количественных и структурных изменениях в костной ткани, которые значительно снижают её прочность. К таким изменениям относятся уменьшение костной массы, что приводит к снижению механической прочности, а также структурные нарушения — изменения в микроархитектуре трабекул, увеличение пористости кортикальной кости и накопление микропереломов в трабекулах. Эти факторы непосредственно влияют на прочность кости, независимо от её массы. Таким образом, основными причинами патологических переломов являются значительное уменьшение массы кости в единице объема и нарушение прочностных и структурных характеристик костной ткани.
| Тип перелома | Описание | Лечение |
|---|---|---|
| Перелом дистального отдела лучевой кости (Коллеса) | Самый частый тип, происходит в 2-3 см от запястья, обычно при падении на вытянутую руку. | Иммобилизация гипсом или ортезом, в некоторых случаях – операция (спицы, пластины). |
| Перелом Смита (обратный Коллеса) | Редкий тип, происходит при падении на согнутую в запястье руку, смещение отломков к ладони. | Иммобилизация гипсом, часто требуется репозиция (вправление) отломков, иногда операция. |
| Перелом Бартона | Внутрисуставной перелом с вывихом запястья. | Всегда требует хирургического вмешательства (открытая репозиция и внутренняя фиксация). |
| Перелом шиловидного отростка лучевой кости | Отрывной перелом небольшого костного выступа на конце лучевой кости. | Иммобилизация гипсом, редко требуется операция. |
| Открытый перелом лучевой кости | Кость прорывает кожу, высокий риск инфицирования. | Хирургическая обработка раны, фиксация отломков (часто внешним фиксатором), антибиотикотерапия. |
| Закрытый перелом лучевой кости | Кожа не повреждена. | Иммобилизация гипсом или ортезом, при смещении – репозиция, иногда операция. |
Классификация
Классификация переломов лучевой кости основывается на различных факторах, таких как тип и характер повреждения, линии перелома, степень смещения фрагментов, наличие осколков, а также возможные повреждения локтевой кости. В соответствии с этими критериями выделяются несколько категорий переломов лучевой кости.
По типу перелома можно выделить:
- Травматические переломы, которые могут быть со смещением или без него. Они возникают под воздействием механических факторов, таких как падение, скручивание, удар или чрезмерные физические нагрузки.
- Патологические переломы, возникающие из-за снижения минеральной плотности или нарушения прочностных и структурных характеристик кости, например, при остеопорозе.
В зависимости от линии перелома выделяют следующие виды: поперечные, косые, винтообразные (спиральные), продольные, вколоченные, Т-образные и оскольчатые переломы.
С учетом наличия или отсутствия повреждения кожи различают:
- Открытый перелом, при котором происходит повреждение кожного покрова, и отломки лучевой кости выходят наружу.
- Закрытый перелом, при котором кожа остается целой.
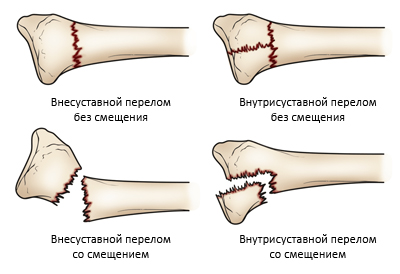
По отношению к смещению отломков выделяются:
- Перелом лучевой кости без смещения, который представляет собой повреждение в виде трещины. Обычно такие переломы не требуют дополнительных вмешательств, кроме фиксации.
- Перелом лучевой кости со смещением, который считается осложненным и имеет высокий риск повторного смещения.
Анатомическая классификация включает:
- Внесуставные переломы — это переломы тела (диафиза) кости;
- Внутрисуставные переломы — переломы головки или шейки лучевой кости;
- Перелом шиловидного отростка.
Перелом лучевой кости — это распространенная травма, о которой часто говорят как пациенты, так и медицинские специалисты. Многие отмечают, что такая травма может произойти в результате падения на вытянутую руку, что особенно актуально для детей и пожилых людей. Люди делятся своими переживаниями о боли и ограничении движений, которые сопровождают перелом. Важно отметить, что своевременная медицинская помощь и правильная реабилитация играют ключевую роль в восстановлении. Некоторые пациенты рассказывают о необходимости носить гипс на протяжении нескольких недель, что может быть неудобно, но в конечном итоге приводит к полному выздоровлению. Также многие отмечают, что после лечения важно выполнять специальные упражнения для восстановления силы и гибкости. Обсуждая свои переживания, люди подчеркивают важность поддержки со стороны близких, что помогает справиться с психологическими аспектами травмы.
https://youtube.com/watch?v=wZXvZKQULD4
Причины перелома головки лучевой кости
Наиболее распространенной причиной перелома лучевой кости являются травмы, полученные в быту, на производстве или во время занятий спортом. Реже такие переломы возникают из-за остеопороза. Степень перелома лучевой кости зависит от типа и места травматического воздействия:
- Переломы нижней трети лучевой кости чаще всего происходят при падении с упором на ладонь или тыльную сторону кисти, реже — из-за сильного удара по дорсальной поверхности запястья.
- Переломы средней трети возникают в результате удара по лучевой стороне предплечья.
- Переломы верхней трети, как правило, происходят при падении на вытянутую слегка отведенную руку.
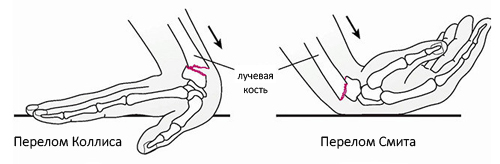
Переломы в типичных местах, как со смещением, так и без, обычно возникают при падении с опорой на вытянутую руку. В зависимости от характера смещения выделяют несколько типов повреждений: переломы Коллеса, при которых дистальный фрагмент смещается к тыльной стороне, и переломы Смита, когда дистальный фрагмент смещается к ладони (см. рисунок ниже).
Основной причиной перелома лучевой кости в области диафиза является удар по лучевой стороне предплечья. Перелом в области головки чаще всего происходит из-за падения на вытянутую слегка отведенную руку. В 60% случаев наблюдается сочетание повреждений других анатомических структур с вывихом костей предплечья. Сочетанный перелом лучевой кости с вывихом в лучезапястном суставе локтевой кости (повреждение Галеацци) возникает при падении на разогнутую пронированную кисть, что может привести к сдавлению мягких тканей, вен, артерий и нервов.
Вероятность перелома значительно увеличивается под воздействием следующих факторов:
- остеопороз/ остеомаляция — снижение плотности костной ткани и нарушения в процессе окостенения костного матрикса;
- слабость мышц и связок предплечья и кисти;
- недостаточная физическая подготовка;
- избыточная масса тела;
- заболевания локтевого и лучезапястного суставов;
- наличие предыдущих травм верхних конечностей;
- прием медикаментов, влияющих на метаболизм костной ткани, таких как цитостатики, глюкокортикоиды, антидепрессанты, противосудорожные препараты и другие.
Причины, способствующие падениям, как основному фактору, можно разделить на внешние и внутренние:
- Внешние причины связаны с бытовыми и ситуационными факторами: неровные или скользкие поверхности, плохое освещение и т.д.
- Внутренние причины обусловлены физическим состоянием человека: плохим зрением, астенией, снижением слуха, ортостатическими нарушениями, деменцией, ограниченной подвижностью суставов, низкой физической активностью, а также приемом медикаментов, влияющих на неврологическое состояние.
Симптомы
К основным признакам перелома лучевой кости можно отнести следующие:
- Боль. Пациенты ощущают резкую боль, которая усиливается при попытках вращать предплечье. Особенно сильный болевой синдром наблюдается при открытых переломах, особенно с смещением костных фрагментов.
- Крепитация. Это ощущение хруста, которое можно почувствовать под пальцами при попытке сдвинуть кости. Однако не рекомендуется проверять крепитацию самостоятельно, так как это может привести к дополнительному смещению фрагментов.
- Отек тканей. Он возникает в результате воспалительной реакции, при которой расширяются кровеносные сосуды и жидкость проникает в окружающие ткани, вызывая припухлость. Если в области перелома образуется гематома, со временем отек может приобрести багрово-синюшный оттенок.
- Патологическая подвижность. Это явный признак перелома, однако проверять его может только медицинский специалист.
- Укорочение конечности. Этот симптом наблюдается при переломах лучевой или локтевой кости с смещением фрагментов.
Каждый тип перелома лучевой кости имеет свои особенности. Например, при переломе головки лучевой кости возникает резкая боль в локтевом суставе, которая усиливается при пальпации и попытках сгибания или поворота руки. При осмотре можно заметить деформацию сустава, ограничение движений, гемартроз и отек. Ограничение движений особенно выражено при ротационных движениях предплечья. Если перелом головки луча сопровождается вывихом предплечья, наблюдается более значительная деформация, движения в суставе отсутствуют, а также могут быть нарушения кровоснабжения и чувствительности в пальцах.
При изолированных переломах диафиза лучевой кости симптомы, как правило, менее выражены: в области перелома появляется припухлость и боль, усиливающаяся при ротационных движениях и ощупывании. Патологическая подвижность и крепитация обычно отсутствуют, так как межкостная мембрана и целая локтевая кость удерживают фрагменты на месте.
Перелом лучевой кости в типичном месте сопровождается резкой болью, отеками и кровоизлияниями. Возможны патологическая подвижность и крепитация. При смещении фрагментов наблюдается видимая деформация чуть выше лучезапястного сустава, а пальпация и движения вызывают сильную боль.
При повреждении Галеацци пациенты ощущают боль в средней и нижней трети предплечья, которая усиливается при натяжении за пальцы, а также наблюдается выраженная припухлость и возможное образование подкожных гематом. Движения в лучезапястном суставе сильно ограничены. Характерными признаками этого типа перелома являются частые повреждения нервов и развитие компартмент-синдрома, который проявляется сжатием нервных волокон, вен и артерий отечными мягкими тканями. Это может приводить к потере чувствительности и движений в области кисти. Увеличение напряжения мягких тканей и усиливающаяся боль могут указывать на наличие компартмент-синдрома.
https://youtube.com/watch?v=RrnEHifhnzc
Анализы и диагностика
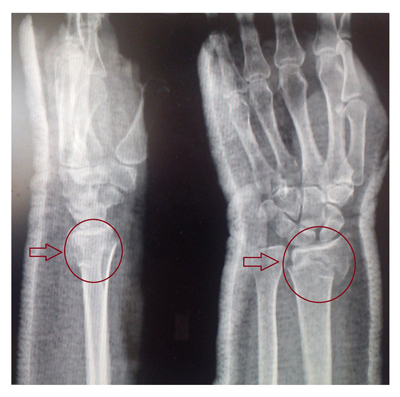
Диагноз «перелом лучевой кости» устанавливается на основе тщательного сбора анамнеза, который включает информацию о наличии травмирующего воздействия. Важным этапом является физикальное обследование, в ходе которого врач обращает внимание на такие симптомы, как боль и отек в области предплечья, вынужденное положение руки, деформация предплечья, укорочение конечности, патологическая подвижность и крепитация отломков. Также необходимо провести инструментальное обследование, включая рентгенографию в различных проекциях, что позволяет детально оценить характер и степень тяжести перелома, включая его локализацию, наличие смещения, а также возможные внутрисуставные повреждения и сопутствующие переломы локтевой кости.
Если есть подозрения на повреждения мягких тканей, таких как мышцы, сосуды или нервные волокна, может быть рекомендовано проведение компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ).
Лечение перелома лучевой кости
Основные цели лечения переломов заключаются в восстановлении нормальной анатомической формы кости, обеспечении стабильности ее фиксации, предотвращении возможных осложнений и проведении комплексной реабилитации. Лечение перелома лучевой кости может осуществляться как консервативными, так и хирургическими методами, в зависимости от его локализации и характера. Рассмотрим подробнее лечение перелома луча в типичном месте, а именно в области дистального метаэпифиза.
На сегодняшний день наиболее распространенным методом лечения переломов в этой области является закрытая ручная репозиция с последующей иммобилизацией кости с помощью гипсовой лонгеты. Лонгету оставляют на несколько дней, пока не уменьшится отечность, после чего накладывается гипсовая повязка на срок от 4 до 5 недель.
Однако у данного метода есть свои недостатки. Трудность в точной репозиции фрагментов кости может привести к тому, что даже небольшое смещение суставных поверхностей или укорочение лучевой кости (всего 2 мм) может стать причиной развития остеоартроза. В практике наблюдается, что значительная часть переломов в типичном месте плохо поддается закрытой репозиции и не сохраняет стабильность при последующей иммобилизации гипсом, что делает их нестабильными и предрасположенными к вторичному смещению. Это, в свою очередь, обуславливает необходимость применения хирургических методов лечения.
В некоторых случаях для более надежной фиксации отломков кости применяют чрезкожную фиксацию спицами (закрытый остеосинтез), с обязательным проведением контрольной рентгенографии. Срок срастания при переломе лучевой кости зависит от множества факторов, включая точность репозиции и индивидуальные особенности организма, и в среднем составляет 4-5 недель. Если репозиция оказалась неудачной, может потребоваться повторное вправление, что увеличивает время срастания.
Медикаментозное лечение включает в себя назначение обезболивающих средств:
- местные анестетики: Прокаин;
- ненаркотические анальгетики: Анальгин, Баралгин;
- нестероидные противовоспалительные средства (НПВС): Кеторолак, Кетонал, Ибупрофен, Диклофенак;
- опиоидные анальгетики: Тримеперидин, Трамадол.
Для ускорения процесса срастания кости назначаются препараты кальция в сочетании с витамином Д, такие как Кальций-Д3 Никомед Форте, Кальцемин, Кальцемин Адванс и другие. При повреждениях нервных волокон рекомендуется применение витаминов группы В.
После хирургического вмешательства при переломе, а также в случаях открытого перелома лучевой кости, необходимо проводить антибактериальную терапию с использованием препаратов, таких как Цефазолин, Цефуроксим, Цефтриаксон и других.
Лекарства
Анальгин, Ибупрофен, Кетонал, Цефазолин, Цефуроксим, Цефтриаксон, Кальций Д3 Никомед, Кальцемин Адванс
- Местные анестетики: Прокаин.
- Ненаркотические анальгетики: Анальгин, Баралгин.
- Нестероидные противовоспалительные средства (НПВС): Кеторолак, Кетонал, Ибупрофен, Диклофенак.
- Опиоидные анальгетики: Тримеперидин, Трамадол.
- Антибиотики: Цефазолин, Цефуроксим, Цефтриаксон.
- Препараты с содержанием кальция: Кальций-Д3 Никомед Форте, Кальцемин, Кальцемин Адванс, Кальцемин Сильве.
- Витамины группы В: В1, В6, В12.
Процедуры и операции
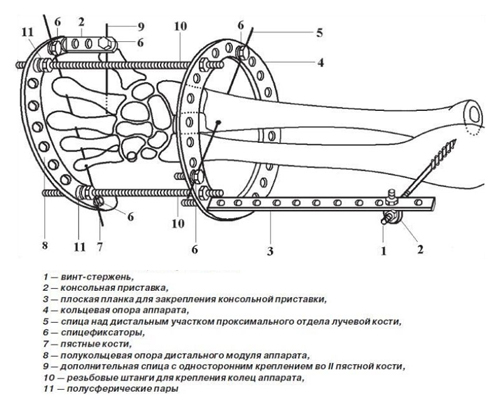
Наиболее часто используемым методом хирургического лечения переломов лучевой кости в типичном месте является чрескостный наружный остеосинтез с применением аппаратов различных конструкций для внешней фиксации, один из которых представлен ниже.
В случае сложных переломов с выраженными смещениями костных фрагментов выполняется открытая репозиция и их внутренняя фиксация с помощью пластин различных форм (рис. ниже).
После сращения кости и снятия гипсовой повязки назначается курс реабилитации. Реабилитация после перелома лучевой кости осуществляется индивидуально, принимая во внимание особенности травмы.
Реабилитационный процесс включает физиотерапевтические процедуры:
- УВЧ;
- УФО;
- электрофорез;
- магнитотерапию;
- лазеротерапию;
- тепловые процедуры (парафино/озокеритолечение, грязелечение);
- лимфодренаж;
- рефлексотерапию;
- комплекс лечебной физкультуры, включающий набор упражнений для восстановления движений в пальцах кисти, лучезапястном и локтевом суставах;
- массаж рук.
Продолжительность реабилитации зависит от множества факторов: тяжести травмы, наличия осложнений, возраста пациента, а также факторов, затрудняющих срастание костной ткани. Таким образом, если пациент пожилого возраста или имеются инфекции мягких тканей, сахарный диабет и другие сопутствующие заболевания, восстановление может занять больше времени. Кроме того, реабилитация после перелома лучевой кости со смещением всегда требует более длительного периода (месяц и более).
Для восстановления функции руки после перелома лучевой кости особенно полезны специальные упражнения и массаж мышц и суставов. В сети можно найти множество видео с упражнениями, однако важно отметить, что разработка руки должна проходить под контролем врача ЛФК на начальном этапе в кабинете (для подбора упражнений и изучения правильной техники выполнения), а затем и самостоятельно дома.
Ниже представлена подборка простых упражнений остеопата Максима Поддуева, которые помогут восстановить объем движений в лучезапястном и локтевом суставах, улучшить состояние мягких тканей и уменьшить болевой синдром при движении предплечья и пальцев кисти:
После перелома лучевой кости полезны упражнения на развитие мелкой моторики (например, написание текста, печатание на компьютере, рисование, перебирание зерен крупы или гороха).
Диета
Диета при переломах
- Эффективность: лечебный эффект через месяц
- Сроки: 2 месяца
- Стоимость продуктов: 1600-1800 рублей в неделю
На протяжении всего процесса срастания кости важно придерживаться диетического питания, которое направлено на ускорение этого процесса. Диета при переломах должна включать около 100 г животного белка в день, содержащего аминокислоты, необходимые для формирования костной ткани, такие как аргинин, лизин, глютамин, пролин, глицин и цистин. Основные источники животного белка — это диетические сорта красного мяса, курица, рыба, куриные яйца, творог и молочные продукты.
Ключевую роль в образовании костной ткани играют кальций, магний, фосфор и цинк, поэтому рацион должен включать продукты, богатые этими элементами. Кальций можно получить из молочных продуктов (творог, сыры), молока, кисломолочных изделий, а также из фундука, салата, кунжутных семян и шпината. Для эффективного усвоения кальция в рационе должны присутствовать продукты, содержащие витамин D, такие как рыбий жир и жирная морская рыба.
Основными источниками органического фосфора являются мясо, рыба, молоко, говяжья печень, фасоль, желток, икра осетровых, грецкие орехи, а также гречневая и овсяная крупы. Для обеспечения необходимого поступления магния в организм стоит включить в рацион продукты из муки грубого помола, бобовые, пшеничную, овсяную и гречневую крупу, фундук, сухое молоко, бананы, кофе в зернах и миндаль.
Цинк содержится в отрубях, дрожжах, бобовых, морепродуктах, злаках, говядине, молочных продуктах, грибах, какао, кунжутных семенах, тыквенных семенах, арахисе, семенах подсолнечника, картофеле и луке.
Для улучшения обмена веществ важно включать в рацион витамины группы В, D, C, A и E, которые служат катализаторами реакций, необходимых для заживления переломов. Витамин D можно получить из рыбьего жира, куриного желтка и жирной морской рыбы (например, шпрот); витамин C содержится в шиповнике, облепихе, фруктах и ягодах; витамины группы В — в субпродуктах (почки, свиная и говяжья печень), крупах, грецких орехах, сладком перце, фундуке, молоке, дрожжах и чесноке; витамин E — в растительных маслах холодного отжима. Перелом лучевой кости заживает в среднем за 27-35 дней, и в течение этого времени, а также в течение 1-2 месяцев после, необходимо соблюдать диету.
Профилактика
Профилактика перелома лучевой кости включает в себя:
- предотвращение травм в быту и спорте;
- добавление в рацион продуктов, способствующих укреплению костей;
- при наличии патологических переломов — профилактика и своевременное лечение остеопороза.
Последствия и осложнения
Одним из наиболее распространенных осложнений, возникающих при переломе лучевой кости, является неправильное сращивание. Степень тяжести последствий может значительно различаться в зависимости от локализации перелома и степени деформации кости. Возможные осложнения включают:
- Синдром Зудека-Турнера (хронический болевой синдром или рефлекторная симпатическая дистрофия). Это заболевание имеет прогрессирующий характер и проявляется хронической болью, деформацией конечности, нарушением ее функциональности, трофическими расстройствами, развитием тугоподвижности в соседних суставах и остеопороза, что зачастую приводит к инвалидности.
- Нестабильность лучезапястного сустава и нарушение его вращательной функции.
- Укорочение предплечья.
- Снижение силы сжатия в кисти.
- Замедление роста лучевой кости и развитие лучевой косорукости.
- Деформирующий артроз лучезапястного сустава.
- Контрактура Фолькмана, которая может развиться на фоне длительного компартмент-синдрома.
Эти осложнения чаще всего возникают при отсутствии своевременного и адекватного лечения сложных переломов лучевой кости, а также при несоблюдении рекомендаций по срокам фиксации и корректировке образа жизни в период заживления.
Прогноз
В большинстве ситуаций, при своевременном и правильном лечении, прогноз оказывается положительным. Однако, если обратиться к врачу слишком поздно, последствия сложных переломов могут привести к различным ограничениям в разгибании. В 10-15% случаев существует вероятность развития асептического некроза головки лучевой кости, что значительно увеличивает риск появления посттравматического артроза. Это связано с образованием рубцовых изменений после травмы и нарушением соответствия суставных поверхностей.
Список источников
- Ашкенази А.И. Переломы лучевой кости в классическом месте // Хирургия кистевого сустава. — Москва, 1990. — С. 124-138.
- Воронцов П.М. Методика лечения переломов дистального метаэпифиза костей предплечья / П.М. Воронцов // Человек и его здоровье: Материалы / Российский национальный конгресс. — Санкт-Петербург, 1997. — С. 80.
- Ангарская Е.Г., Мункожаргалов Б.Э., Благовещенский Ю.Н. Особенности переломов лучевой кости в классическом месте // Сибирский медицинский журнал. — 2008. — № 3. — С. 33-35.
- Ардашев И.П., Дроботов В.Н., Иванов А.В. Хирургическое вмешательство при неправильно срастающихся переломах дистального метафиза лучевой кости // Современные наукоемкие технологии. — 2009. — № 12. — С. 19-21.
- Баховудинов А.Х., Ланшаков В.А., Панов А.А. Актуальное состояние проблемы комплексного болевого синдрома при переломе лучевой кости в классическом месте // Сибирский медицинский журнал. — 2009. — № 3. — С. 104-110.
Реабилитация после перелома лучевой кости
Реабилитация после перелома лучевой кости является важным этапом восстановления, который помогает вернуть функциональность руки и предотвратить возможные осложнения. Процесс реабилитации включает несколько ключевых этапов, которые зависят от характера и степени тяжести перелома, а также от индивидуальных особенностей пациента.
Этапы реабилитации
Реабилитация обычно делится на несколько этапов:
- Иммобилизация: В первые недели после травмы важно обеспечить неподвижность поврежденной области. Обычно для этого используется гипс или шина, которые фиксируют руку в правильном положении.
- Ранняя реабилитация: После снятия гипса, в течение первых 2-4 недель, начинается легкая физическая терапия. Основное внимание уделяется восстановлению подвижности суставов и мягких тканей, а также предотвращению атрофии мышц.
- Поздняя реабилитация: На этом этапе акцент смещается на укрепление мышц и восстановление силы. Это может включать в себя более сложные упражнения с использованием резинок, гантелей и других тренажеров.
Физическая терапия
Физическая терапия играет ключевую роль в процессе реабилитации. Специалисты могут назначить различные методы, такие как:
- Упражнения на растяжку: Помогают восстановить гибкость и подвижность суставов.
- Укрепляющие упражнения: Направлены на восстановление силы мышц предплечья и кисти.
- Электростимуляция: Используется для стимуляции мышечной активности и улучшения кровообращения.
Профилактика осложнений
Во время реабилитации важно следить за возможными осложнениями, такими как:
- Синдром длительного сжатия: Может возникнуть из-за недостаточной подвижности и давления на нервы.
- Остеопороз: Увеличивает риск повторных переломов, поэтому важно включать в реабилитацию упражнения на укрепление костей.
- Контрактуры: Ограничение подвижности суставов, которое может возникнуть из-за недостатка упражнений.
Домашние упражнения
Помимо профессиональной физической терапии, пациентам рекомендуется выполнять домашние упражнения. Они могут включать:
- Круговые движения запястьем.
- Сжатие и разжатие теннисного мячика для укрепления мышц кисти.
- Упражнения на растяжку с использованием полотенца или резинки.
Заключение
Реабилитация после перелома лучевой кости требует времени и терпения. Важно следовать рекомендациям врача и физического терапевта, чтобы обеспечить полное восстановление и минимизировать риск осложнений. Своевременное начало реабилитации и регулярные занятия помогут вернуть функциональность руки и улучшить качество жизни пациента.
Вопрос-ответ
Чем опасен перелом лучевой кости?
При несвоевременном обращении к специалисту при переломах лучевой кости запястья возникают деформации в лучезапястном суставе, среднезапястная нестабильность, происходит укорочение лучевой кости, что приводит к неравномерному распределению нагрузки на связки верхней конечности и ограничениям движений.
Можно ли шевелить пальцами в гипсе при переломе лучевой кости?
Реабилитация при переломе лучевой кости со смещением начинается во время ношения гипса. В этот период пациенту важно не допускать застоя крови и атрофии мышц. Для этого рекомендуют регулярно шевелить пальцами, пробовать сжимать и разжимать их без нагрузки.
Советы
СОВЕТ №1
При подозрении на перелом лучевой кости, немедленно обратитесь к врачу. Самолечение может привести к неправильному сращению кости и долгосрочным проблемам с функцией руки.
СОВЕТ №2
После получения медицинской помощи следуйте всем рекомендациям врача, включая ношение гипса или шины, чтобы обеспечить правильное сращение кости. Не забывайте о регулярных контрольных осмотрах.
СОВЕТ №3
Для ускорения процесса восстановления включите в свой рацион продукты, богатые кальцием и витамином D, такие как молочные продукты, рыба и зеленые листовые овощи. Это поможет укрепить кости и ускорить их заживление.
СОВЕТ №4
После снятия гипса начните с легкой физической активности и реабилитационных упражнений, чтобы восстановить подвижность и силу руки. Консультируйтесь с физиотерапевтом для разработки индивидуальной программы восстановления.