Пеленочный дерматит — распространенное кожное заболевание у младенцев, вызывающее дискомфорт как у детей, так и у родителей. В статье рассмотрим причины, симптомы, методы лечения и профилактики пеленочного дерматита. Знание о распознавании и лечении раздражения от памперсов поможет родителям обеспечить комфорт и здоровье малышей, а также снизить риск повторного появления дерматита.
Общие сведения
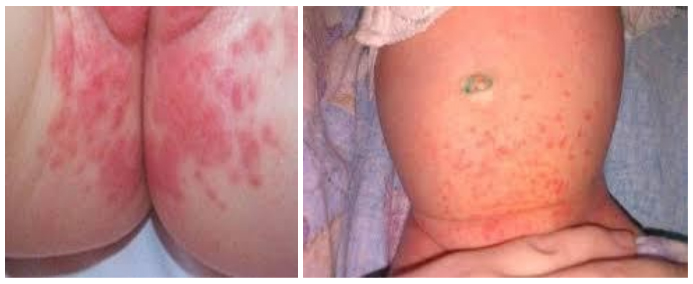
Пеленочный дерматит (также известный как памперсный дерматит, опрелость новорожденных или пеленочная сыпь) является одним из наиболее распространенных кожных заболеваний у детей в возрасте до одного года. Впервые этот недуг был описан более ста лет назад, а термин «памперсный дерматит» появился в начале 1960-х годов, когда началось массовое производство одноразовых подгузников. Пеленочный дерматит (ПД) представляет собой воспалительную реакцию кожи младенца в тех областях, которые контактируют с подгузником или пеленкой, проявляясь в виде покраснения, раздражения, высыпаний или отека. На приведенном ниже изображении можно увидеть, как выглядит пеленочный дерматит.
В практике педиатров частота этого заболевания среди детей грудного возраста составляет в среднем 15%. Обычно оно проявляется в возрасте от 3 до 12 недель, с пиком заболеваемости в период от 6 до 12 месяцев. При этом заболевание чаще наблюдается у девочек. У новорожденных, находящихся на грудном вскармливании, пеленочный дерматит встречается реже, что связано с меньшей ферментативной активностью их кала и мочи. Более подвержены этому недугу дети, склонные к аллергическим реакциям, получающие искусственное вскармливание, а также те, кто проходил длительный курс антибиотиков.
Заболевание значительно реже встречается у детей старше трех лет, что объясняется «дозреванием» защитных функций кожи и приобретением гигиенических навыков. У более старших детей пеленочный дерматит чаще наблюдается у тех, кто вынужден долго носить подгузники (например, при недержании мочи или кала).
Развитию пеленочного дерматита способствуют особенности кожи у детей грудного и раннего возраста, которая находится в состоянии неустойчивого равновесия и не может полноценно выполнять защитные функции. К основным факторам, способствующим этому, относятся:
- незрелость кожных покровов (хрупкость базальной мембраны, тонкость и ранимость эпидермиса, недоразвитие соединительного компонента дермы);
- сниженная гидратация кожи (относительно низкое содержание влаги);
- высокий pH кожи в складках;
- несовершенство иммунной и терморегуляторной функций;
- склонность к легким травмам.
Кроме того, сниженный гуморальный и клеточный иммунитет в ранние периоды жизни, а также недостаточно сформированная водно-липидная мантия на поверхности кожи новорожденных и повышенная щелочность кожи, особенно в интертригенозных областях, способствуют повышенной восприимчивости кожи к инфекциям, которые легко проникают через поврежденный эпидермальный барьер. Длительное воспаление, сопровождающееся экскориациями, выраженным зудом и присоединением вторичной инфекции, может быть вызвано нарушениями метаболизма.
Пеленочный дерматит у новорожденных может быть вызван отсутствием нормального дыхания кожи (парниковый эффект), влажными пеленками, нерегулярными или неправильными гигиеническими процедурами, а также редкой стиркой пеленок. Степень выраженности заболевания может варьироваться от легкого раздражения кожи от подгузников до глубокого и обширного инфицирования.
Несмотря на то, что этиология и патогенез сыпи в области подгузников хорошо изучены, а также известны факторы, способствующие ее развитию, проблема пеленочного дерматита остается актуальной и часто встречается у детей первого года жизни.
Врачи отмечают, что пеленочный дерматит является распространенной проблемой у младенцев, вызванной длительным контактом кожи с влагой и раздражающими веществами, содержащимися в моче и кале. Специалисты подчеркивают важность регулярной смены подгузников и тщательной гигиены, чтобы минимизировать риск возникновения воспаления. Они рекомендуют использовать специальные кремы и мази, содержащие цинк, которые помогают защитить кожу и ускорить заживление. Кроме того, врачи советуют периодически давать коже «дышать», оставляя ребенка без подгузника. Важно также следить за состоянием кожи и при первых признаках покраснения обращаться к педиатру для получения рекомендаций по лечению.
https://youtube.com/watch?v=qBcclvMuNwg
Патогенез
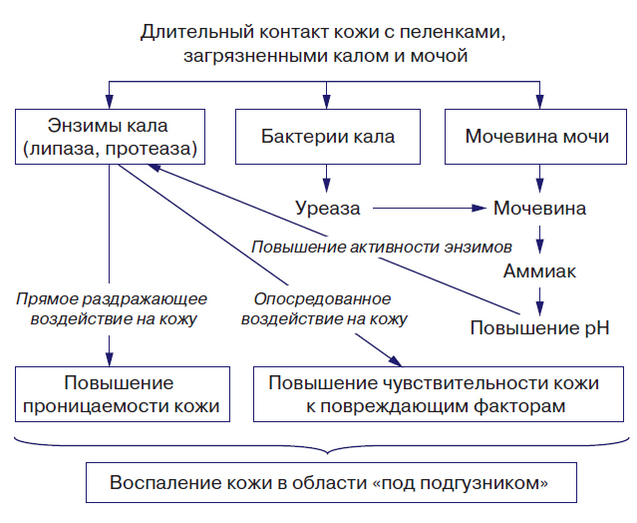
Патогенез данного заболевания представляет собой циклический процесс, который начинается с факторов, наносящих вред кожному покрову. Эти факторы могут быть физическими (трение, повышенная влажность), химическими (продукты расщепления мочевины, ферменты кала и бактерий) и биологическими (микробные). Обычно патологический процесс инициируется повышением влажности кожи, что происходит из-за длительного или частого контакта с мокрыми подгузниками или пеленками. Это приводит к увеличению коэффициента трения, что, в свою очередь, способствует механическому повреждению кожи.
На этом фоне наблюдается увеличение проницаемости кожи и значительное повышение чувствительности к химическим и микробным повреждающим факторам. Среди них особую роль играют липаза и протеаза (ферменты кала). Их негативное воздействие на кожные покровы связано с разрыхлением всех слоев эпидермиса и соединительнотканного матрикса, что приводит к увеличению проницаемости дермы. Влияние каловых ферментов значительно усиливается при их взаимодействии с мочой, в которой под действием уреазы, вырабатываемой микробами кала из мочевины, образуется аммиак. Увеличение концентрации аммиака, в свою очередь, приводит к повышению pH кожи, активизации протеазы и липазы, а также к усилению токсического воздействия на кожу, что ускоряет разрушение эпидермального барьера.
Недостаточный уход за кожей ребенка и отсутствие циркуляции воздуха под подгузником, создающим герметичную среду, способствуют мацерации кожи и быстрому проникновению раздражающих веществ и микроорганизмов в эпидермис. Ниже представлены факторы, способствующие развитию пеленочного дерматита.
Кроме того, повышение влажности и pH кожи способствует активному размножению на ее поверхности микроорганизмов, таких как Candida albicans, а также грамположительной и грамотрицательной флоры (например, протея и синегнойной палочки). Это означает, что воспалительный процесс «под подгузником» может усугубляться инфекционным компонентом, что отражается на клинических проявлениях и степени их выраженности.
| Категория | Причины возникновения | Меры профилактики и лечения |
|---|---|---|
| Факторы, связанные с подгузником | Длительный контакт кожи с мочой и калом (аммиак, ферменты), трение подгузника о кожу, плохая воздухопроницаемость подгузника, аллергия на компоненты подгузника. | Частая смена подгузников (каждые 2-3 часа), использование подгузников с хорошей впитываемостью и воздухопроницаемостью, правильный размер подгузника, отказ от тугих подгузников, выбор гипоаллергенных подгузников. |
| Факторы, связанные с уходом за кожей | Недостаточная гигиена (редкое подмывание), использование агрессивных моющих средств, влажных салфеток со спиртом или отдушками, неправильное вытирание кожи (трение вместо промокания). | Тщательное, но бережное подмывание после каждого стула теплой водой, использование мягких средств для купания без отдушек, промокание кожи мягким полотенцем, воздушные ванны (оставлять ребенка без подгузника на 10-15 минут). |
| Факторы, связанные с состоянием ребенка | Диарея, прием антибиотиков (нарушение микрофлоры кишечника), прорезывание зубов (повышенное слюноотделение, изменение стула), аллергические реакции на пищу, грибковые инфекции (кандидоз). | Лечение основного заболевания (диарея, грибковая инфекция), консультация педиатра при длительном или рецидивирующем дерматите, исключение аллергенов из рациона матери (при грудном вскармливании) или ребенка, использование защитных кремов с цинком или декспантенолом. |
Классификация
Единая классификация данного состояния отсутствует. В практике выделяют первичный и вторичный памперсный дерматит. Первичный дерматит, в свою очередь, делится на:
- Неосложненный. Этот вид возникает из-за индивидуальных особенностей кожи ребенка, недостаточного ухода, а также под воздействием различных обменных процессов, таких как аммиачное раздражение.
- Осложненный. Он развивается при присоединении бактериальной флоры (стрептококков, стафилококков), инфицировании грибком Candida albicans (кандидозный дерматит) или вирусной инфекцией (герпес).
В зависимости от преобладания факторов, способствующих возникновению, выделяют несколько типов пеленочного дерматита:
- Пеленочный дерматит, который возникает в результате механического воздействия (трения) и повреждения кожи ребенка подгузником. При этом поражаются выступающие участки кожи, находящиеся в контакте с пеленкой или памперсом, в то время как складки кожи остаются чистыми.
- Контактный ирритантный пеленочный дерматит. Он локализуется в основном в анальной области, затрагивая также кожу паховых и межъягодичных складок, живота и бедер.
- Этот дерматит возникает при недостаточном уходе — длительном контакте кожи ребенка с мочой или калом, что может происходить из-за нарушения стула.
- Интертригинозный дерматит (осложненный пеленочный дерматит), который развивается преимущественно из-за инфицирования грибком Candida albicans (кандидозный пеленочный дерматит).
Пеленочный дерматит — распространенная проблема среди младенцев, и многие родители делятся своим опытом в борьбе с этой неприятностью. Часто упоминается, что ключевым моментом является регулярная смена подгузников и тщательная гигиена. Некоторые мамы советуют использовать специальные кремы и мази, которые помогают предотвратить раздражение кожи. Другие отмечают, что натуральные материалы, такие как хлопок, могут снизить риск появления дерматита. Важно также следить за состоянием кожи и не игнорировать первые признаки покраснения. Родители делятся, что иногда достаточно просто дать коже «подышать», оставив малыша без подгузника на некоторое время. В целом, многие согласны, что профилактика и внимательное отношение к коже ребенка — залог здоровья и комфорта.
https://youtube.com/watch?v=XLsQVetzqxE
Причины
Пеленочный дерматит представляет собой заболевание с множеством причин. В его развитии важную роль играют различные раздражающие и провоцирующие факторы, действующие на фоне определенных состояний организма. Основные причины, способствующие возникновению этого недуга, включают:
- механические факторы (высокая влажность, трение);
- химические факторы (ферменты, содержащиеся в кале и моче, продукты распада мочевины);
- инфекционные факторы, включая бактериальные (стрептококки, стафилококки), грибковые и вирусные инфекции.
К факторам, способствующим развитию заболевания, можно отнести:
- Недостатки в гигиеническом уходе за кожей малыша (неправильная обработка, отсутствие купания, редкая замена подгузников и т.д.).
- Сопутствующие заболевания (повышенная чувствительность к аллергенам, атопический и себорейный дерматиты, иммунодефициты, диарейный синдром и др.).
Предрасполагающими (фоновыми) факторами являются анатомо-физиологические особенности, характерные для детей раннего возраста, включая тонкий слой эпидермиса, недостаточную связь между эпидермисом и дермой, повышенную влажность и высокую васкуляризацию кожи, а также недоразвитие потовых желез. Эти особенности делают кожные покровы более уязвимыми и способствуют развитию воспалительных процессов.
Причинами осложненного течения пеленочного дерматита (кандидоза) являются условия, создающие «парниковый эффект». Подгузники плохо пропускают воздух, что приводит к повышению уровня углекислого газа и создает благоприятные условия для размножения грибков (кандида и дерматофитов). При наличии неблагоприятных факторов (иммунодефицитные состояния, прием антибиотиков) грибки начинают активно размножаться и выделять протеазы и гемолизины, что приводит к проявлениям кандидоза. В большинстве случаев грибки являются эндогенной инфекцией, реже заражение происходит контактно-бытовым путем от больного или здорового носителя.
К группе риска относятся дети:
- С предрасположенностью к пищевой аллергии и другим аллергическим заболеваниям.
- С эндокринными нарушениями.
- У матерей, склонных к аллергическим реакциям.
- С избыточной массой тела.
- С нарушениями обмена веществ.
Симптомы
Проявления пеленочного дерматита могут варьироваться по степени выраженности симптомов. На начальном этапе клинические признаки чаще всего представлены островоспалительной отечной сливной эритемой, с четкими границами, локализующейся в области контакта кожи с подгузником — в паховых и межъягодичных складках, нижней части живота, половых органах и ягодицах (раздражение от памперсов). В дальнейшем воспалительный процесс может распространяться на кожу бедер и верхних отделов живота или спины, принимая более выраженный экссудативный характер. На пораженной коже появляются в основном везикулы, реже — пустулы. При хроническом течении наблюдаются легкая инфильтрация кожи, шелушение различной степени выраженности и эритема с цианотичным оттенком.
В зависимости от степени выраженности заболевания выделяют легкую, среднюю и тяжелую формы. При легкой степени воспалительный процесс преимущественно локализуется вокруг естественных отверстий в области промежности, верхней трети бедер и ягодиц. Характеризуется легкой гиперемией в зоне контакта кожи с подгузником и наличием единичных мелких элементов макуло-папулезной сыпи.
Для средней степени пеленочного дерматита характерна выраженная инфильтрация в местах максимального повреждения кожи, гиперемия и распространенная папулезная сыпь.
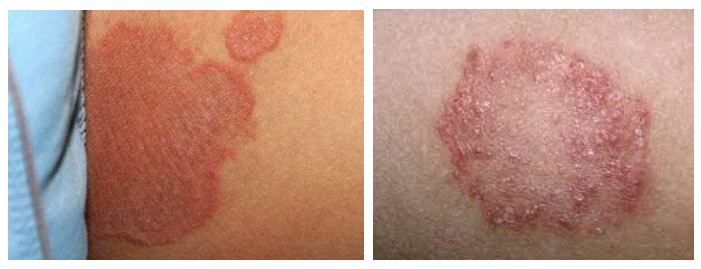
Переход к тяжелой форме сопровождается распространением воспаления на более обширные участки кожи и развитием деструктивных изменений, выражающихся в мацерации кожи и образовании эрозий. Это чаще наблюдается у детей с неблагоприятным преморбидным фоном и может сопровождаться присоединением бактериальной и грибковой инфекции. Ниже представлено фото пеленочного дерматита, осложненного грибковой инфекцией.
Сыпь локализуется в паховых и ягодичных складках и проявляется четко очерченными ярко-красными пятнами, шелушащимися по краям. При хроническом течении могут появляться гранулематозные папулы или узелки. В таблице ниже представлена сгруппированная симптоматика пеленочного дерматита в зависимости от степени поражения кожи.
При тяжелом течении пеленочного дерматита общее состояние ребенка может ухудшаться из-за зуда и жжения в пораженной области (он плохо спит, часто плачет, проявляет беспокойство, возможно снижение аппетита).
https://youtube.com/watch?v=8O-zewS4Q3w
Анализы и диагностика
Диагноз устанавливается на основе сбора анамнеза, жалоб и результатов физикального обследования ребенка. Крайне важно выяснить причины появления сыпи, наличие болевых ощущений, зуда или дискомфорта, особенно во время мочеиспускания и дефекации, а также наличие диареи. Следует обратить внимание на частоту смены подгузников и методы ухода за кожей малыша (используемые моющие средства, кремы и присыпки). Также важно узнать, на каком типе питания находится ребенок (грудное или искусственное вскармливание), принимал ли он антибиотики и есть ли у него сопутствующие заболевания, такие как гастроэнтерит, атопический дерматит или синдром. Далее проводится осмотр на предмет раздражений и повреждений кожи в области подгузника, а также определяется характер сыпи и площадь поражения.
Если есть подозрение на кандидозный пеленочный дерматит, выполняется соскоб с кожи аногенитальной области для лабораторного исследования на наличие грибка. Дифференциальная диагностика включает кандидоз, контагиозное импетиго, псориаз и себорейный дерматит.
Лечение
Как правильно лечить пеленочный дерматит у младенцев и чем можно облегчить раздражение от подгузников? Лечение пеленочного дерматита обычно начинается с комплекса мероприятий, направленных на правильный уход за кожей ребенка. Это включает в себя устранение избыточной влажности, предотвращение «парникового эффекта» и улучшение гигиенических условий. Без этих шагов быстрое избавление от пеленочного дерматита невозможно.
Прежде всего, стоит отказаться от традиционных «ватных» подгузников и перейти на современные одноразовые варианты, которые имеют внутренний целлюлозный слой с гелеобразующим материалом, обладающим высокой влагопоглощающей способностью. К их преимуществам относится предотвращение контакта кожи малыша с влагой, так как моча быстро впитывается. Кроме того, современные подгузники имеют конструкцию, способствующую дополнительному поступлению воздуха, что делает их «дышащими».
Также использование одноразовых подгузников позволяет выбирать их в зависимости от пола ребенка, так как у них различается расположение более толстого впитывающего слоя для мальчиков и девочек. В России разработаны и доступны для покупки одноразовые трусы-подгузники, которые учитывают анатомические особенности мочеполовых органов детей разного пола и возраста (старше 8 месяцев): дополнительный впитывающий слой для мальчиков расположен спереди, а для девочек — в середине.
Одним из таких продуктов являются одноразовые подгузники Pampers Premium Care, которые используют усовершенствованную технологию удаления каловых масс и влаги благодаря многослойной конструкции. Уникальный верхний гидрофобный слой имеет крупные поры, расположенные по принципу пчелиных сот, а второй супервпитывающий слой из обработанной целлюлозы эффективно связывает и удаляет физиологические жидкости. Кроме того, в состав входит слой лосьона на основе алоэ вера, который быстро абсорбирует влагу.
Одноразовые подгузники следует менять каждые 3-4 часа в любое время суток. Существующие опасения по поводу влияния подгузников на процесс сперматогенеза у мальчиков, по мнению врачей (включая Комаровского), являются мифом.
Если у ребенка наблюдается раздражение от подгузников, рекомендуется проводить воздушные ванны 2-3 раза в день по 5-10 минут и избегать использования плотно прилегающей и слишком теплой одежды. Также важно регулярно купать ребенка: в первые шесть месяцев жизни — ежедневно, а во втором полугодии — через день. Чувствительная кожа новорожденного требует мягкого и тщательного очищения, особенно в области гениталий и аноректальной зоны, с использованием щадящих моющих средств.
Поскольку кожа ребенка имеет низкий порог раздражимости, моющие средства не следует использовать слишком часто. Купать с применением моющих средств рекомендуется не чаще 2-3 раз в неделю, а подмывать малыша — регулярно, особенно после дефекации. Можно также использовать лечебные ванны с отварами трав (чистотел, календула, ромашка и др.). Сушить кожу в интимной зоне следует мягкой хлопчатобумажной тканью, избегая мыла из-за его щелочных компонентов, которые могут вызвать раздражение, а также не злоупотреблять синтетическими моющими средствами (шампуни, пены для ванн), так как они могут обезжиривать кожу. Лучше использовать специальные средства для купания и ухода за кожей ребенка (детское молочко, крем для купания, детский шампунь-гель и др.).
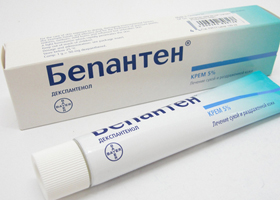
При уходе за участками кожи, подверженными пеленочному дерматиту, обязательно нужно применять защитный (барьерный) крем, который рекомендуется наносить после смены подгузников на кожу в области «зоны трусиков». К таким средствам относятся кремы и мази на основе декспантенола (например, Бепантен, Д-Пантенол, Декспантенол, Пантенол, Новатенол, Пантесепт, Пантодерм и др.), которые способствуют заживлению кожи и обладают противовоспалительным эффектом.
Хороший эффект дает крем Драполен, содержащий цитримид и бензалкония хлорид, которые обладают дезинфицирующим и антисептическим действием. В состав крема также входят безводный ланолин, цетиловый спирт и белый мягкий парафин, которые обеспечивают защитное, смягчающее и увлажняющее действие. Для лечения легких форм пеленочного дерматита рекомендуется использовать крем Драполен, а для легкой и средней степени тяжести — мазь Д-Пантенол. Также можно применять препараты на основе цинка (мазь/крем Деситин, Цинковая мазь, Судокрем), которые создают защитный барьер и оказывают стягивающее действие.
Кроме очищения, кожу ребенка можно припудривать или смазывать маслами, например, облепиховым маслом, которое обладает выраженным регенерирующим эффектом. Однако следует быть осторожным, так как умеренное припудривание защищает кожу от натирания подгузником, а избыточное, особенно если кожа после купания не высушена, может привести к образованию корки. В некоторых случаях втирание смягчающих средств может вызывать дискомфорт у ребенка, так как такие действия могут сопровождаться мацерацией и затруднением потоотделения.
Чрезмерное использование масел также может затруднять дыхательную функцию кожи. Оптимальным вариантом будет индивидуальный подбор натуральных косметических средств для ухода за кожей (детское косметическое молочко, шампунь «Без слез», увлажняющее масло, детская присыпка и др.).
При лечении тяжелых форм пеленочного дерматита, осложненных грибковой или бактериальной инфекцией, необходимо проводить комплексную терапию, которая включает назначение топических глюкокортикостероидов ( Адвантан, Элоком, гидрокортизоновая мазь 1%), противогрибковых препаратов ( Клотримазол, Пимафуцин, Кандид, Батрафен, Миконазол, Нистатиновая мазь, Залаин, Кетоконазол и др.), препаратов цинка ( Судокрем, Деситин), антибактериальных средств ( Бактробан), местных антисептиков ( Драполен) и комбинированных лекарственных средств ( Бепантен плюс, Пантестин, Пимафукорт).
При выборе препаратов важно учитывать не только их эффективность, но и безопасность, возможность длительного использования, отсутствие побочных эффектов, отсутствие системного действия при нанесении на большую площадь кожи, удобство в использовании и форму препарата (мазь, крем, присыпки, пасты, примочки и др.). При появлении зуда могут быть назначены антигистаминные средства: Кларитин, Зиртек и др. Для восстановления защитной функции эпидермиса, регенерации структуры рогового слоя и нормализации трофики кожного покрова рекомендуется назначение Пантотеновой кислоты (витамин В5).
Лекарства
Бепантен, Д-Пантенол, Пантодерм, Декспантенол, Драполен, Судокрем, Деситин, Адвантан, Элоком, Бактробан, Клотримазол, Миконазол.
Процедуры и операции
Не проводятся.
Диета
При стандартном течении пеленочного дерматита специальная диета не требуется. Тем не менее, если у малыша наблюдается предрасположенность к пищевым аллергиям, особенно у детей, которые получают смешанное или искусственное вскармливание, следует рекомендовать Диету при аллергии у детей.
Профилактика
Профилактика заболеваний у новорожденных включает в себя ряд рекомендаций по уходу, которые родителям следует учитывать:
- Обеспечение комфортного температурного режима, чтобы избежать пересушивания или переувлажнения кожи малыша из-за перегрева.
- Внимательный выбор подгузников (предпочтение следует отдавать дышащим одноразовым вариантам, соответствующим размеру и полу ребенка).
- Не следует использовать подгузники постоянно (малыш не должен находиться в них более 3 часов).
- Организация воздушных ванн между сменами подгузников (от 5 до 10 минут, а для детей около года — до 30 минут).
- Регулярное купание и подмывание ребенка, а также проглаживание пеленок и одежды.
- При выборе влажных салфеток стоит избегать тех, что содержат ароматизаторы, так как они могут вызвать контактный аллергический дерматит.
- Подмывание и протирание кожи специальными влажными салфетками при каждой смене подгузников с последующим тщательным высушиванием.
- Нанесение защитных кремов на кожу при каждой смене подгузников.
- Стирание детских пеленок только с использованием специализированных средств, предназначенных для детей.
- Тщательное мытье рук и обработка антисептиком перед любым контактом с кожей новорожденного.
- Если у ребенка есть предрасположенность к пищевой аллергии, ему следует соблюдать диету. Мамам, кормящим грудью, стоит исключить из своего рациона продукты-аллергены.
В настоящее время для профилактики ПД разработан так называемый «А-Е стандарт», который содержит основные принципы ухода за кожей ребенка (см. таблицу ниже).
Последствия и осложнения
При первых признаках пеленочного дерматита, если не обеспечить своевременное лечение и должный уход за кожей ребенка, а также не устранить факторы, способствующие заболеванию, можно наблюдать быстрое ухудшение состояния кожи. У около 15% детей тяжелая форма заболевания может развиться всего за 1–2 дня, и такие случаи часто сопровождаются рецидивами, особенно при наличии диареи или даже при незначительных нарушениях в уходе. Тяжелые и осложненные формы дерматита чаще всего встречаются у детей с признаками лимфатизма и временной недостаточностью клеточного иммунитета.
Среди серьезных осложнений пеленочного дерматита можно выделить развитие гнойно-воспалительных процессов, таких как импетиго, абсцессы и инфильтраты, которые часто сопровождаются симптомами интоксикации, повышением температуры, нарушением аппетита, изменениями в стуле и сне, а также гипотрофией. Наиболее распространенными возбудителями в таких случаях являются грибковые инфекции и золотистый стафилококк. При выраженном кандидозном воспалении наблюдается быстрое прогрессирование клинической картины, формируя обширные зоны поражения в виде папул и везикул в области половых органов, паховых складок, бедер, ягодиц и живота.
Прогноз
В большинстве ситуаций прогноз при пеленочном дерматите является положительным. Это заболевание, как правило, не требует применения специализированных медикаментов и завершается полным выздоровлением. Однако в случаях тяжелых форм пеленочного дерматита необходимо длительное и настойчивое лечение, а также постоянная внимательность со стороны родителей.
Список источников
- Коваль Г.С. Профилактика и терапия пеленочного дерматита // Вопросы современной педиатрии, 2004, т. 3, №5, с. 60-64.
- Геппе Н.А., Белоусова Н.А. Пеленочный дерматит. Лечащий врач. 2004. №1. С. 24-28.
- Суворова К. Н., Касихина Е. И., Гришко Т. Н., Бассе Ф. Б. Современные особенности течения дерматозов у детей первого года жизни. I Московский форум «Дерматовенерология и косметология: синтез науки и практики». Тезисы докладов. Москва, 2011. 31 с.
- Студеникин В. М. Уход за детской кожей: еще более бережно // Фармацевтический вестник. 2007. № 40. С. 16–17.
- Нечаева О. С. Пеленочный дерматит: современные аспекты этиопатогенеза и методы профилактики // Клиническая дерматология и венерология. 2009; 3: 77–79.
Советы по уходу за кожей
Уход за кожей младенца, особенно в области подгузников, является важной частью ежедневной рутины. Пеленочный дерматит, или опрелости, может возникнуть из-за длительного контакта кожи с мочой и калом, а также из-за трения и влажности. Чтобы минимизировать риск возникновения этого состояния, следуйте нескольким простым, но эффективным советам.
1. Регулярная смена подгузников: Один из самых важных аспектов профилактики пеленочного дерматита — это частая смена подгузников. Рекомендуется проверять подгузник каждые 2-3 часа и менять его сразу после того, как ребенок испражнится. Это поможет избежать длительного контакта кожи с раздражающими веществами.
2. Правильная гигиена: Перед тем как надеть новый подгузник, важно тщательно очистить область подгузника. Используйте теплую воду и мягкое мыло или специальные влажные салфетки без спирта и ароматизаторов. Избегайте использования обычных салфеток, которые могут содержать раздражающие химические вещества.
3. Сушка кожи: После мытья важно хорошо высушить кожу, так как влага способствует развитию бактерий и грибков. Используйте мягкое полотенце или дайте коже немного проветриться перед тем, как надеть новый подгузник.
4. Использование защитных кремов: Наносите защитные кремы или мази на основе оксида цинка или вазелина перед тем, как надеть подгузник. Эти средства создают барьер, который защищает кожу от влаги и раздражителей.
5. Выбор подходящих подгузников: Обратите внимание на качество подгузников. Они должны быть хорошо впитывающими, чтобы минимизировать влажность, а также иметь хорошую вентиляцию. Подгузники, которые слишком плотно прилегают к коже, могут вызвать трение и раздражение.
6. Проветривание: Дайте коже возможность «дышать». Периодически оставляйте ребенка без подгузника на несколько минут, чтобы кожа могла высохнуть и восстановиться. Это особенно полезно, если у ребенка уже есть признаки пеленочного дерматита.
7. Наблюдение за реакцией кожи: Внимательно следите за состоянием кожи вашего ребенка. Если вы заметили покраснение, сыпь или другие изменения, немедленно примите меры. Если симптомы не проходят в течение нескольких дней, обратитесь к врачу.
Следуя этим простым рекомендациям, вы сможете значительно снизить риск возникновения пеленочного дерматита и обеспечить комфорт вашей крошке. Забота о коже младенца — это не только вопрос здоровья, но и важная часть его общего благополучия.
Вопрос-ответ
Как понять, что у ребенка пеленочный дерматит?
Симптомы и признаки пеленочного дерматита. Пеленочный дерматит у детей проявляется в виде покраснения, воспаления, зуда, припухлости. Появляются мелкие высыпания, при тяжелых формах могут возникать трещины, наблюдается шелушение кожи.
Сколько длится пеленочный дерматит?
При своевременно начатом и правильном уходе легкое покраснение может пройти уже через 1–2 дня. Более выраженное воспаление, сопровождающееся шелушением и отечностью, обычно требует 3–5 дней для заживления.
Какие мази помогают при пеленочном дерматите?
Мази «д-Пантенол» и «Бепантен», содержащие дексапантенол, стимулируют эпителизацию кожи, а кроме того, обладают противовоспалительным действием. Используемый препарат следует ежедневно наносить тонким слоем на пораженные участки кожи ребенка во время пеленания до исчезновения симптомов пеленочного дерматита.
Советы
СОВЕТ №1
Регулярно меняйте подгузники. Чтобы предотвратить пеленочный дерматит, старайтесь менять подгузники каждые 2-3 часа или сразу после того, как ребенок испачкает их. Это поможет снизить контакт кожи с влагой и раздражающими веществами.
СОВЕТ №2
Используйте защитные кремы. Наносите специальные кремы или мази с оксидом цинка на область подгузника перед его надеванием. Эти средства создают защитный барьер, который помогает предотвратить раздражение кожи.
СОВЕТ №3
Давайте коже дышать. Периодически оставляйте ребенка без подгузника, чтобы кожа могла проветриваться. Это поможет уменьшить влажность и снизить риск возникновения дерматита.
СОВЕТ №4
Выбирайте качественные подгузники. Обратите внимание на подгузники, которые хорошо впитывают влагу и имеют дышащие материалы. Это поможет поддерживать оптимальный уровень комфорта и снизить вероятность появления раздражений.