Печеночная недостаточность — серьезное состояние, возникающее из-за нарушения функций печени, что может привести к тяжелым последствиям. В статье рассмотрим основные симптомы печеночной недостаточности у женщин и мужчин, а также методы лечения. Понимание причин и проявлений этого состояния поможет читателям распознать опасные признаки и обратиться за медицинской помощью, что важно для успешного лечения и предотвращения осложнений.
Общие сведения
Печень играет ключевую роль в организме, выполняя множество функций и действуя как «биохимическая лаборатория». При различных заболеваниях или воздействии токсинов на этот орган может развиться печеночная недостаточность. Этот термин охватывает комплекс симптомов, возникающих из-за нарушений в работе печени, что приводит к несоответствию между потребностями организма и её функциональными возможностями.
Функции печени, такие как детоксикация, синтез веществ и регуляция обменных процессов, могут страдать в различной степени. Если нарушается только белковая функция печени, это называется синдромом печеночно-клеточной недостаточности. Уровень альбумина в крови служит показателем этой недостаточности. При нарушении одной или нескольких функций печени её возможности могут как компенсироваться, так и ухудшаться, вплоть до развития комы. Поэтому нет единого мнения о том, что такое «печеночная недостаточность». Некоторые специалисты считают, что это любое нарушение функций печени, в то время как другие утверждают, что термин уместен только в случае появления печеночной энцефалопатии — осложнения, связанного с декомпенсированной печеночной недостаточностью.
Декомпенсация функций печени может быть вызвана массивным некрозом гепатоцитов в результате токсического, вирусного или ишемического повреждения изначально здоровой печени, а также обострением хронического заболевания. Это может произойти, например, при кровотечении или хирургическом вмешательстве на печени из-за цирроза или опухоли. Печеночная недостаточность указывает на то, что более 75-80% клеток печени перестали функционировать. Это приводит к нарушению детоксикационной функции органа, и в системный кровоток попадают токсические вещества (индол, аммиак, скатол, фенол, жирные кислоты), что может вызвать энцефалопатию и кому.
Наиболее часто печеночная недостаточность развивается на фоне острых и хронических вирусных гепатитов. На втором месте среди причин у мужчин находится алкогольное поражение печени, приводящее к циррозу. У женщин острая печеночная недостаточность чаще всего связана с вирусным гепатитом Е, особенно во время беременности, что увеличивает риск смертности до 25%. В этой статье мы обсудим симптомы данного состояния и основные подходы к его коррекции.
Врачи отмечают, что печеночная недостаточность является серьезным состоянием, требующим внимательного подхода к диагностике и лечению. Специалисты подчеркивают важность раннего выявления симптомов, таких как желтуха, усталость и нарушения пищеварения. Они акцентируют внимание на том, что причины печеночной недостаточности могут быть разнообразными: от вирусных инфекций до злоупотребления алкоголем и токсических воздействий. Врачи рекомендуют регулярные обследования, особенно для людей с предрасположенностью к заболеваниям печени. Лечение может включать как медикаментозную терапию, так и изменения в образе жизни. Важно, чтобы пациенты следовали рекомендациям врачей и не игнорировали симптомы, так как это может привести к серьезным осложнениям.
https://youtube.com/watch?v=Xj0e_2n1PR0
Патогенез
В основе патогенеза данного состояния лежит значительное повреждение клеток печени (некроз), что приводит к нарушению функций печени и других органов, таких как центральная нервная система, легкие, почки, а также к сбоям в гемодинамике и перфузии тканей, что в свою очередь вызывает развитие метаболического ацидоза. В конечном итоге это приводит к серьезной полиорганной недостаточности. Некроз возникает как результат гипериммунного ответа на повреждающий агент. Процесс затрагивает большое количество здоровых гепатоцитов и имеет характер цепной реакции, что приводит к массивному повреждению. Степень печеночной недостаточности зависит от числа пострадавших гепатоцитов и продолжительности их гибели. Ранее считалось, что основной механизм гибели клеток печени заключается в некрозе, однако сейчас также исследуется другой механизм — апоптоз (самопрограммируемая смерть клеток). Установлено, что при значительных повреждениях клеток преобладает некроз, а при менее выраженных — апоптоз.
Печень играет ключевую роль в углеводном, жировом и белковом обменах, а также в синтезе витаминов. При нарушении ее функций все эти процессы претерпевают изменения. Нарушения углеводного обмена проявляются склонностью к гипогликемии, что связано с уменьшением запасов гликогена в печени. Гипогликемия у пациентов может проявляться головокружением, слабостью и различными вегетативными расстройствами. Проблемы с жировым обменом выражаются в нарушении синтеза триглицеридов, холестерина, фосфолипидов, желчных кислот и липопротеидов. В крови наблюдается снижение уровня липопротеидов и холестерина, а в кишечнике возникает нехватка желчных кислот. Нарушения белкового обмена проявляются снижением уровня альбуминов в крови, синтез которых значительно уменьшается. Их дефицит приводит к гипергидратации тканей и отекам (при портальной гипертензии может развиться асцит). Также снижается синтез α и β-глобулинов. Диспротеинемия приводит к снижению альбумино-глобулинового коэффициента.
Синтез важных факторов свертывания крови нарушается, что приводит к повышенной кровоточивости. Протромбиновый индекс является маркером тяжести печеночной недостаточности: чем он ниже, тем более выражено поражение печени. Также нарушается синтез транспортных белков, что может вызвать железодефицитную и В12-дефицитную анемию. Кроме того, нарушается синтез витаминов, таких как витамин А и В6. Возникают гормональные расстройства, связанные с дефицитом транспортных белков и нарушением преобразования гормонов в печени.
Поскольку аминокислоты не используются для синтеза белка, их уровень в крови увеличивается (гипераминоацидемия), и их выделение с мочой возрастает (почки не могут реабсорбировать их и вернуть в кровоток). Чем больше нарушена функция печени, тем выше уровень аммиака в крови (это токсичный конечный продукт белкового обмена), так как печень является основным органом, отвечающим за его обезвреживание и превращение в мочевину.
Снижение антитоксической функции печени проявляется в уменьшении способности к обезвреживанию токсических веществ, таких как индол, скатол, нитробензол, фенол и путресцин, которые поступают из кишечника. Ослабление функции печеночных макрофагов снижает барьерную защиту печени: в кровь проникают антигены, микробы, токсины и иммунные комплексы, что часто приводит к развитию инфекционных, аллергических и иммунных заболеваний. Может развиться токсемия, сопровождающаяся высокой температурой, лейкоцитозом, гемолизом эритроцитов, почечной недостаточностью и образованием эрозий в кишечнике. Влияние токсических веществ на головной мозг (в основном аммиака) угнетает его функции, что может привести к печеночной энцефалопатии, переходящей в кому.
| Признак | Описание | Возможные причины |
|---|---|---|
| Желтуха | Окрашивание кожи, слизистых оболочек и склер в желтый цвет из-за накопления билирубина. | Цирроз печени, вирусные гепатиты, алкогольная болезнь печени, лекарственные поражения печени. |
| Асцит | Скопление жидкости в брюшной полости. | Портальная гипертензия, снижение синтеза альбумина печенью. |
| Печеночная энцефалопатия | Нарушение функций головного мозга из-за накопления токсинов, которые не обезвреживаются печенью. | Тяжелая печеночная недостаточность, шунтирование крови в обход печени. |
| Отеки | Накопление жидкости в тканях, чаще всего на ногах. | Снижение синтеза альбумина, задержка натрия и воды. |
| Кровотечения | Склонность к кровотечениям (носовые, десневые, желудочно-кишечные). | Нарушение синтеза факторов свертывания крови печенью, тромбоцитопения. |
| Кожный зуд | Вызван накоплением желчных кислот в крови. | Холестаз, цирроз печени. |
| Утомляемость и слабость | Общая интоксикация организма, нарушение метаболизма. | Прогрессирование печеночной недостаточности. |
| Потеря веса | Нарушение пищеварения и всасывания питательных веществ, катаболизм. | Хроническая печеночная недостаточность, цирроз. |
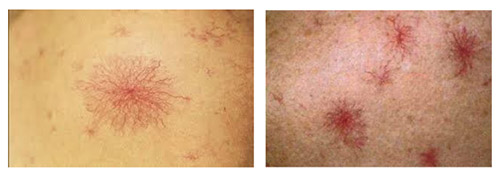
| «Сосудистые звездочки» | Расширенные капилляры на коже, чаще на верхней части туловища. | Нарушение метаболизма эстрогенов. |
| Пальмарная эритема | Покраснение ладоней. | Нарушение метаболизма эстрогенов. |
Классификация
В зависимости от темпов прогрессирования печеночной недостаточности выделяют:
- Острую.
- Хроническую.
Острая печеночная недостаточность характеризуется стремительным ухудшением состояния и высоким уровнем летальности. Существует также термин «фульминантная печеночная недостаточность», а также обозначения «сверхострая» и «подострая». Все эти термины описывают быстрое нарушение функций ранее здоровой печени и развитие энцефалопатии. Острая форма проявляется выраженной коагулопатией (расстройством свертываемости крови) и различной степенью печеночной энцефалопатии. При сверхостром течении симптомы энцефалопатии возникают в течение 1-7 дней после появления желтухи, в остром — от 8 до 28 дней, а в подостром — через 4-12 недель.
Острая печеночная недостаточность может развиваться в результате вирусных гепатитов, отравлений ядами, промышленными токсинами, суррогатами алкоголя, лекарственными средствами, а также при инфекциях, вызванных вирусом герпеса, цитомегаловирусом, вирусом Коксаки, септицемии при абсцессе печени или переливании крови от донора с несовместимой группой. При своевременном медицинском вмешательстве эта форма может быть обратимой.
Хроническая печеночная недостаточность наблюдается при циррозах печени и опухолях данного органа. Также она может возникать при электролитных нарушениях и развиваться после операций портосистемного шунтирования.
Этот тип недостаточности прогрессирует медленно — в течение нескольких недель или месяцев. Тем не менее, наличие провоцирующих факторов (употребление алкоголя, желудочное кровотечение, сопутствующие инфекции, переутомление, удаление большого объема асцитической жидкости или прием высоких доз мочегонных средств) может быстро привести к развитию печеночной комы.
Выделяют следующие стадии печеночной недостаточности:
- Начальная (или компенсированная).
- Выраженная (с декомпенсацией функций печени).
- Терминальная.
Также различают виды:
- Абсолютная и относительная печеночная недостаточность (возникает на фоне перегрузки печени).
- Тотальная — при ней наблюдается снижение всех функций печени.
- Парциальная — характеризуется нарушением отдельных функций.
- Малая печеночная недостаточность — протекает без энцефалопатии.
- Большая печеночная недостаточность — сопровождается энцефалопатией.
Печеночная недостаточность — это серьезное состояние, о котором многие люди говорят с тревогой. Часто можно услышать, что симптомы, такие как желтуха, усталость и отеки, становятся тревожным сигналом. Люди делятся своими историями о том, как болезнь изменила их жизнь и жизнь их близких. Некоторые отмечают, что ранняя диагностика и правильное лечение могут значительно улучшить качество жизни. В социальных сетях активно обсуждаются советы по питанию и образу жизни, которые помогают поддерживать здоровье печени. Многие подчеркивают важность регулярных медицинских обследований, особенно для тех, кто имеет предрасположенность к заболеваниям печени. В целом, общественное мнение о печеночной недостаточности формируется на основе личного опыта и научных исследований, что подчеркивает необходимость повышения осведомленности о данной проблеме.
https://youtube.com/watch?v=zASNUODi5_Q
Причины
Причины возникновения хронической печеночной недостаточности:
- Цирроз.
- Опухолевые образования.
- Паразитарные инфекции печени ( альвеококкоз).
- Тяжелые формы прогрессирующих хронических гепатитов.
- Склерозирующий холангит.
Факторы, способствующие развитию печеночной недостаточности при хронических заболеваниях:
- Употребление алкоголя.
- Чрезмерное потребление белка.
- Физическая активность.
- Утрата жидкости из-за диареи, рвоты, применения диуретиков или удаления асцитической жидкости.
- Кровотечения, приводящие к анемии и гиповолемии.
- Переливание крови.
- Хирургические операции.
- Применение бензодиазепинов, антидепрессантов, морфина.
Что касается острого течения печеночной недостаточности, то ее могут вызывать:
- Употребление медикаментов. К гепатотоксичным относятся нитрофураны, парацетамол, барбитураты, рифампицин, ингаляционные анестетики, хлорпромазин, сульфаниламиды.
- Лекарственные поражения могут проявляться по-разному: от бессимптомного повышения печеночных ферментов до острого недостатка и цирроза печени. Известно, что суточная доза парацетамола в 10 г является гепатотоксичной, однако случаи почечной недостаточности могут возникать при приеме 3-4 г в сутки. Острая печеночная недостаточность может развиться при использовании цефотаксима, цефтриаксона, цефазолина, цефуроксима, а также фторхинолонов ( ципрофлоксацин, левофлоксацин). Наиболее гепатотоксичным среди сульфаниламидов считается сульфасалазин. Обычно гепатотоксические реакции при применении сульфаниламидов протекают легко, но зарегистрированы случаи фульминантной недостаточности после использования ко-тримоксазола. Также следует упомянуть цитостатики, которые часто применяются у онкологических пациентов и могут вызывать печеночную недостаточность.
- Отравление гепатотропными веществами ( тетрахлорэтан, фосфор, четыреххлористый углерод, нитраты толуола, мышьяк, дихлорэтан, хлороформ).
- Травмы печени.
- Отравления грибами.
- Септические состояния.
- Обширные ожоги, септический аборт, шок.
- Вирусные инфекции печени.
- Аутоиммунный гепатит, который отличается быстро прогрессирующим и тяжелым течением.
- Тромбоз вен и артерий печени.
- Ишемическое повреждение печени при остром инфаркте миокарда, остановке сердца и длительной реанимации.
Симптомы печеночной недостаточности
Общие признаки печеночной недостаточности, наблюдаемые как у мужчин, так и у женщин:
- Желтуха возникает из-за неспособности печени перерабатывать билирубин. Появление этого симптома является тревожным знаком, указывающим на серьезные повреждения печеночной ткани. Чем выше уровень билирубина, тем тяжелее состояние пациента.
- Кожа приобретает землисто-серый оттенок с желтушным налетом.
- Плохое ночное зрение может свидетельствовать о нарушениях обмена витаминов.
- Часто наблюдаются тошнота, рвота, снижение аппетита, общая слабость и быстрая утомляемость.
- Печеночные ладони ( пальмарная эритема) — симметричное покраснение ладоней, особенно в области основания первого пальца. При нажатии покраснение исчезает, но быстро возвращается после прекращения давления.
- Язык становится малиновым и гладким из-за атрофии сосочков.
- Сосудистые звездочки — ангиомы, от которых отходят мелкие сосудистые веточки, появляются на коже шеи, лица, плеч, кистей и туловища. Эти телеангиэктазии также могут быть обнаружены на слизистых оболочках рта.
- У трети пациентов с декомпенсированным циррозом наблюдается постоянное повышение температуры, что связано с попаданием бактерий из кишечника в кровоток через портосистемные коллатерали. В терминальной стадии печеночной недостаточности может развиться септицемия.
- Асцит развивается при прогрессирующем фиброзе печени и портальной гипертензии, а также связан со снижением уровня альбуминов.
- Возможны желудочно-кишечные кровотечения, а также кровотечения из носа, глотки или мест инъекций.
- Аритмии (фибрилляция, желудочковые экстрасистолы), миокардит, перикардит, брадикардия, отек легких могут указывать на декомпенсированную печеночную недостаточность.
- Присутствует специфический печеночный запах.
- Двигательные расстройства и изменения психики могут быть признаками развивающейся энцефалопатии.
- Почечная недостаточность.
Также существуют половые особенности:
- У мужчин наблюдается увеличение молочных желез ( гинекомастия), импотенция, атрофия яичек. Также может проявляться женский тип оволосения, исчезновение волос на груди, животе и подбородке, что связано с накоплением эстрогенов в организме из-за утраты печенью способности их инактивировать.
- У женщин симптомы проявляются в снижении роста волос на лобке, уменьшении полового влечения, атрофии матки и молочных желез, а также нарушении менструального цикла.
На начальной стадии печеночной недостаточности состояние пациентов остается удовлетворительным, наблюдаются легкие проявления диспепсии (тошнота, рвота). Показатели функции печени незначительно изменены. На более выраженной стадии появляются значительная слабость, желтуха, лихорадка, диспепсический синдром, гиповитаминоз, отеки, геморрагические проявления.
Характерны глубокие нарушения обмена веществ, дистрофические изменения в различных органах, выраженное истощение. Признаки приближающейся печеночной комы становятся заметными. В терминальной стадии наблюдается выраженная слабость, желтуха, специфический печеночный запах изо рта, зуд, отеки, асцит. Возможно развитие септической лихорадки. Затем могут возникнуть гипотермия и снижение артериального давления. Рефлексы ослаблены, лицо принимает маскообразный вид, возможны клонические судороги и мышечные подергивания. Изменяется ритм дыхания, реакция зрачков исчезает, развивается прекома и кома.
Прекома проявляется спутанностью сознания, делирием, тремором рук и век, нарушениями речи, повышением рефлексов, изменением почерка. На электроэнцефалограмме фиксируются замедления α-ритма и появление σ-волн. При печеночной коме сознание отсутствует, лицо становится маскообразным, появляется печеночный запах, реакция на раздражители пропадает, возникают клонические судороги, нарушается функция сфинктеров, может произойти остановка дыхания.
https://youtube.com/watch?v=sUCaHhxP72g
Анализы и диагностика
Диагностика печеночной недостаточности основывается на анализе биохимических, клинических и электроэнцефалографических показателей:
- Уровень билирубина (как прямого, так и непрямого) повышается.
- Увеличиваются показатели АСТ, АЛТ и щелочной фосфатазы.
- Наблюдается рост уровня остаточного азота, аммиака и других токсичных веществ.
- Содержание альбумина в крови уменьшается.
- Увеличивается значение тимоловой пробы.
- Снижается уровень фибриногена, натрия, калия и холестерина.
- Уменьшается количество тромбоцитов.
- Снижается уровень факторов, отвечающих за свертывание крови.
- Наблюдается гипогликемия из-за повышения уровня инсулина.
- Проводятся серологические тесты на наличие вирусных гепатитов.
- Определяются аутоиммунные маркеры.
В некоторых случаях используется инструментальный метод исследования — гепатография, которая осуществляется с применением препарата бенгальский розовый. На основе изменений в скорости и степени поглощения бенгальского розового печенью можно сделать вывод о тяжести печеночной недостаточности.
Лечение печеночной недостаточности
Лечение данного состояния включает в себя следующие мероприятия:
- Терапия основного заболевания.
- Инфузионная терапия для коррекции волемических и водно-электролитных нарушений.
- Снижение концентрации аммиака в крови.
- Лечение коагулопатии (используется гемостатический препарат, аналог витамина К-Менадион в дозе 300 мг в день).
- Устранение отека мозга (применяются мочегонные средства внутрь и осмотический диуретик Маннит внутривенно).
- Ограничение потребления белка (до 30-40 г, жиров до 60 г в день, углеводов до 200 г).
- При остром печеночном недостатке проводится очищение кишечника для снижения всасывания токсичных продуктов. Внутривенно вводят жидкости до 3000 мл в день, такими как раствор Глюкозы, Неогемодез, 30% Маннит, Рефортан, Гелофузин, Стабизол. Для коррекции нарушений гемостаза переливают плазму, а при анемии — эритроцитарную массу.
При вирусном гепатите В назначаются аналоги нуклеозидов: Ламивудин, Энтекавир, Тенофовир, Телбивудин, которые показывают хорошие результаты. Эти препараты применяются на короткий срок. При гепревирусных гепатитах назначается ацикловир (10-30 мг на кг веса в сутки). Противовирусные средства не рекомендуются при печеночной недостаточности, вызванной вирусными гепатитами А, Е и С. При отравлении парацетамолом назначается активированный уголь (1 г/кг веса в течение первого часа). Его следует применять как можно раньше, если с момента приема парацетамола прошло менее 4 часов. Затем переходят на введение N-ацетилцистеина.
При отравлении грибами лечение начинается с промывания желудка и введения через зонд активированного угля. Он связывает амотоксин (яд грибов), что способствует повышению выживаемости пациентов. Далее проводится инфузионная терапия для восстановления водно-электролитного баланса.
Дополнительные методы лечения включают назначение гепатопротекторов на основе силимарина — активного вещества расторопши. Эффект силимарина (препараты Карсил, Дарсил, Гепарсил, Легалон, Силарсил) основан на его способности предотвращать захват α-аманитина (самого ядовитого токсина) печеночными клетками. Однако препарат эффективен только при приеме в первые 48 часов после отравления грибами. Силимарин назначается в дозе 30-40 мг на кг веса в день на протяжении 3-5 дней. Часто его применение дополняется введением N-ацетилцистеина.
Лечение печеночной недостаточности при аутоиммунных гепатитах включает назначение глюкокортикостероидов ( Преднизолон 40-60 мг в день). Если есть показания и возможность ранней трансплантации печени, то ее проводят даже во время терапии глюкокортикостероидами.
При хронической печеночной недостаточности важно:
- Соблюдение диеты с ограничением белка до 20-40 г в день.
- Введение раствора глюкозы.
- Назначение антибиотиков для кишечника ( Неомицин, Ванкомицин), которые подавляют образование аммиака бактериями в кишечнике.
- Дезинтоксикационная терапия (до 2,5-3 л различных растворов).
- Препараты для снижения уровня аммиака в крови.
Гипераммониемия наблюдается у пациентов с хроническими заболеваниями печени до стадии цирроза. Учитывая роль аммиака в развитии печеночной энцефалопатии, медикаментозная терапия должна быть направлена на все этапы образования и абсорбции аммиака в кишечнике, а также на его нейтрализацию в печени и крови. Выделяют три группы препаратов, которые:
- уменьшают поступление аммиака из кишечника (дисахариды, невсасывающиеся антибиотики, очищение кишечника);
- связывают аммиак в крови ( фенилацетат натрия и бензоат натрия);
- обезвреживают аммиак в мышцах и печени (препарат Гепа-Мерц с активным веществом L-орнитин-L-аспартат).
Для подавления флоры, производящей аммиак, назначаются антибиотики ( Ванкомицин, Ципрофлоксацин). Прием антибиотиков сочетается с высокими клизмами, которые максимально очищают толстую кишку. Санация кишечника необходима для удаления азотсодержащих веществ, особенно при желудочно-кишечных кровотечениях. Также для снижения уровня аммиака в кишечнике используется лактулоза (препараты Дюфалак, Нормолакт, Гудлак, Порталак), которую назначают внутрь в дозе до 30-120 мл в день или вводят в прямую кишку.
Лактулоза — это синтетический дисахарид, который подавляет активность аммониегенных бактерий и способствует снижению уровня аммиака в кишечнике. Препарат, усиливающий метаболизм аммиака — L-орнитин -L-аспартат. В зависимости от состояния пациентов могут назначаться эти препараты внутривенно ( Орнилатекс, Ларнамин, Орницетил) или внутрь ( Орнитин-Канон, Гепа-Мерц). Последний назначается по 3 г внутрь трижды в день в течение месяца, а затем по 10 дней ежемесячно еще три месяца. Такая схема эффективна для снижения уровня аммиака. При прогрессировании энцефалопатии пациентам рекомендуется занимать положение с приподнятым головным концом, а также проводится интубация трахеи. Для снижения внутричерепного давления назначается Маннит внутривенно.
Лекарства
КарсилНеомицинЛегалон
Процедуры и операции
Накапливающиеся в организме токсичные вещества существенно нарушают работу различных органов, что может привести к полиорганной недостаточности. В таких случаях традиционные медикаментозные и инфузионные методы лечения часто оказываются неэффективными, поэтому для восстановления функций печени применяются экстракорпоральные методы детоксикации:
- Гемо- или плазмасорбция с использованием сорбентов (угольных или полимерных).
- Плазмаферез.
- Гемофильтрация.
- Гемодиализ.
- Процедура MARS (молекулярная адсорбирующая рециркулирующая система).
- Процедура HepaWash.
Основная цель экстракорпоральных методов заключается в замещении функций печени до тех пор, пока не произойдет восстановление ее клеток или не станет возможной плановая трансплантация печени. Пациентам с печеночной энцефалопатией III и IV стадий рекомендуется трансплантация печени.
Диета
Диета при гепатите
- Результативность: оздоровительный эффект наблюдается уже через неделю
- Продолжительность: от 6 месяцев и более
- Цена продуктов: 1400-1450 рублей в неделю
Диета при циррозе печени
- Эффективность: лечебный результат наблюдается через 3-4 месяца
- Сроки: на протяжении всей жизни
- Стоимость продуктов: 1600-1800 рублей в неделю
При наличии печеночной недостаточности наблюдается ухудшение неврологических симптомов и выраженности энцефалопатии, особенно при увеличении белковой нагрузки. Поэтому пациентам рекомендуется значительно сократить потребление белка (мясо, рыба, яйца, молочные продукты) до 20-40 граммов в день. В зависимости от уровня гипераммониемии может потребоваться полное исключение белка из рациона, при этом питание должно состоять исключительно из углеводов, а энергетическая ценность рациона должна превышать 1500 ккал в день. Соблюдение такой диеты способствует снижению образования токсинов и аммиака в кишечнике, а также уменьшает уровень гипераммониемии.
В тяжелых случаях обеспечить полноценное питание пациента невозможно, поэтому прибегают к парентеральному питанию для удовлетворения энергетических потребностей. Вводятся концентрированные растворы (20-40%) глюкозы, жировые эмульсии ( Липофундин, Интралипид, Липовеноз) и растворы аминокислот для внутривенного введения ( Аминостерил Гепа, Аминоплазмаль Гепа).
Профилактика
Профилактика острого нарушения функции печени включает в себя предотвращение инфекционных заболеваний и токсических воздействий на орган. Для этого необходимо придерживаться правил личной и половой гигиены, что поможет избежать заражения вирусными гепатитами. Также важно соблюдать меры предосторожности при работе с токсичными веществами, строго следовать предписанным дозировкам лекарств и избегать приема химических препаратов без веской причины.
Что касается профилактики хронической недостаточности функции печени, то она предполагает лечение заболеваний печени, проведение профилактических курсов с использованием гепатопротекторов, постоянное соблюдение диеты и санаторно-курортное лечение. Важным аспектом является борьба с алкоголизмом.
Последствия и осложнения
К распространенным осложнениям у пациентов с острой и хронической почечной недостаточностью относятся:
- Изменения в работе сердечно-сосудистой системы: наблюдается увеличение сердечного выброса и кровотока через воротную вену, что приводит к развитию портальной гипертензии, сопровождающейся расширением вен внутренних органов.
- Кровотечения из желудочно-кишечного тракта.
- Печеночная энцефалопатия. Это состояние усугубляет течение острого некротизирующего гепатита и завершающей стадии всех хронических заболеваний печени. Нервно-психические расстройства, возникающие при печеночной энцефалопатии, могут быть обратимыми при условии адекватного и своевременного лечения.
- Возможное развитие комы при отсутствии необходимого лечения печеночной энцефалопатии.
- Увеличение внутричерепного давления.
- Отек мозга — серьезное осложнение острой почечной недостаточности. Он приводит к ишемическому повреждению мозга и может вызывать длительный неврологический дефицит у выживших пациентов. В самых тяжелых случаях отек может привести к вклинению мозга и летальному исходу.
Прогноз
Прогноз при остром недостаточности органов во многом зависит от того, насколько быстро была проведена диагностика, выявлены причины повреждения и начато лечение. Выживаемость пациента определяется способностью пораженного органа к восстановлению, однако предсказать этот процесс невозможно. Исход заболевания остается непредсказуемым в каждом конкретном случае.
Среди причин, приводящих к летальному исходу, выделяются кровотечения, отек мозга, а также дыхательная, почечная и сердечная недостаточность. Инфекционные осложнения наблюдаются у 80% пациентов, что делает их особенно уязвимыми к бактериальным и грибковым инфекциям. При вскрытии у 70–80% пациентов с острой печеночной недостаточностью выявляется вклинение мозга.
Без проведения трансплантации печени смертность при молниеносной печеночной недостаточности достигает 70%. В случаях, когда причиной являются гепатит А или отравление парацетамолом, уровень смертности составляет не более 50%. Выживаемость пациентов в коматозном состоянии с выраженными нарушениями свертываемости без пересадки печени не превышает 10%.
Эндогенная форма печеночной энцефалопатии наблюдается при фульминантной печеночной недостаточности, отличается крайне быстрым течением и неблагоприятным прогнозом. Экзогенная форма, как правило, связана с хроническими заболеваниями, такими как цирроз, и характеризуется образованием портокавальных анастомозов. Протекает она более медленно, и прогноз при относительно сохранной функции печени оказывается более благоприятным.
Список источников
- М.А. Макарова, И.А. Баранова. Основные синдромы в гепатологии для врачей-интернистов / Consilium Medicum. 2017; 19 (8): 69–74.
- С.П. Лукашик, И.А. Карпов. Острая печеночная недостаточность у взрослых: причины, клинические проявления и методы лечения / Архив внутренней медицины. — № 3. — 2017. С. 171-181.
- Майер К.-П. Гепатит и его последствия. — Москва: ГЭОТАР — МЕД., 2001.
- Буеверов А.О. Печеночная энцефалопатия: клинические формы и терапевтические подходы // Российский журнал гастроэнтерологии, гепатологии и колопроктологии, 2003, № 5, С. 46-52.
- Журавель С.В. Острая печеночная недостаточность // Consilium Medicum. – 2004. – Т. 6, № 6. – С. 26-31.
Реабилитация и поддерживающая терапия
При печеночной недостаточности играют ключевую роль в восстановлении функции печени и улучшении качества жизни пациентов. Печеночная недостаточность может быть как острой, так и хронической, и подходы к реабилитации могут варьироваться в зависимости от стадии заболевания и общего состояния пациента.
Первым шагом в реабилитации является оценка состояния пациента. Это включает в себя клиническое обследование, лабораторные анализы и, при необходимости, инструментальные исследования. Важно определить степень печеночной недостаточности, наличие сопутствующих заболеваний и осложнений, таких как асцит, энцефалопатия или портальная гипертензия.
Основные направления реабилитации включают:
- Диетотерапия: Правильное питание является основой поддерживающей терапии. Рекомендуется диета с низким содержанием белка, чтобы снизить нагрузку на печень и предотвратить развитие печеночной энцефалопатии. Важно включать в рацион достаточное количество углеводов и жиров, а также витаминов и минералов.
- Физическая активность: Умеренные физические нагрузки способствуют улучшению общего состояния, повышению выносливости и укреплению мышечной массы. Физическая активность должна быть адаптирована к состоянию пациента и проводиться под контролем врача.
- Медикаментозная терапия: В зависимости от причины печеночной недостаточности могут назначаться различные препараты. Это могут быть гепатопротекторы, диуретики для уменьшения асцита, а также препараты для коррекции нарушений обмена веществ и поддержания функции печени.
- Психологическая поддержка: Психологическое состояние пациентов с печеночной недостаточностью может быть нарушено из-за хронической болезни. Психотерапия и поддержка со стороны специалистов могут помочь справиться с тревожностью и депрессией, улучшая общее качество жизни.
- Мониторинг и контроль: Регулярные визиты к врачу и контроль лабораторных показателей необходимы для оценки эффективности терапии и своевременного выявления возможных осложнений. Это включает в себя анализы на уровень билирубина, трансаминаз, протромбинового времени и других показателей функции печени.
Важно отметить, что реабилитация и поддерживающая терапия должны быть индивидуализированы для каждого пациента. Учитывая сложность и многообразие причин печеночной недостаточности, подходы к лечению могут значительно различаться. В некоторых случаях может потребоваться трансплантация печени, что также требует специальной реабилитации и подготовки.
Таким образом, реабилитация и поддерживающая терапия при печеночной недостаточности являются комплексным процессом, который требует междисциплинарного подхода и активного участия как медицинских работников, так и самих пациентов.
Вопрос-ответ
Можно ли жить с печеночной недостаточностью?
В конечном счете печеночная недостаточность заканчивается летальным исходом, если ее не лечить или если прогрессирует заболевание печени. Даже после лечения печеночная недостаточность может быть необратимой. Некоторые люди умирают от почечной недостаточности.
Какой симптом характерен для острой печеночной недостаточности?
Симптомы острой печеночной недостаточности. Клиническая стадия острой печеночной недостаточности (печеночная энцефалопатия) характеризуется сонливостью, которая может сменяться возбуждением, адинамией, прогрессирующей слабостью. Отмечаются диспепсические расстройства: тошнота, потеря аппетита, рвота, поносы.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Раннее выявление проблем с печенью может значительно улучшить прогноз и предотвратить развитие печеночной недостаточности. Обязательно проверяйте уровень печеночных ферментов и другие показатели здоровья печени.
СОВЕТ №2
Соблюдайте здоровую диету. Употребление пищи, богатой антиоксидантами, витаминами и минералами, поможет поддерживать здоровье печени. Избегайте жирной, жареной и обработанной пищи, а также ограничьте потребление алкоголя.
СОВЕТ №3
Следите за своим весом. Избыточный вес и ожирение могут негативно сказаться на функции печени. Регулярные физические нагрузки и сбалансированное питание помогут поддерживать нормальный вес и снизить риск заболеваний печени.
СОВЕТ №4
Избегайте токсичных веществ. Ограничьте контакт с химическими веществами, такими как растворители и пестициды, а также будьте осторожны с лекарственными препаратами, которые могут повредить печень. Всегда консультируйтесь с врачом перед началом нового лечения.