Липодистрофия и болезнь Уиппла — редкие, но важные патологии, требующие глубокого изучения. Липодистрофия, проявляющаяся потерей жировой клетчатки, может быть наследственной или приобретенной, что усложняет диагностику и лечение. Болезнь Уиппла — инфекционное заболевание, способное вызывать серьезные системные нарушения. В статье рассмотрим основные аспекты этих заболеваний, их клинические проявления, диагностику и методы лечения, что поможет повысить осведомленность и улучшить качество жизни пациентов.
Общие сведения
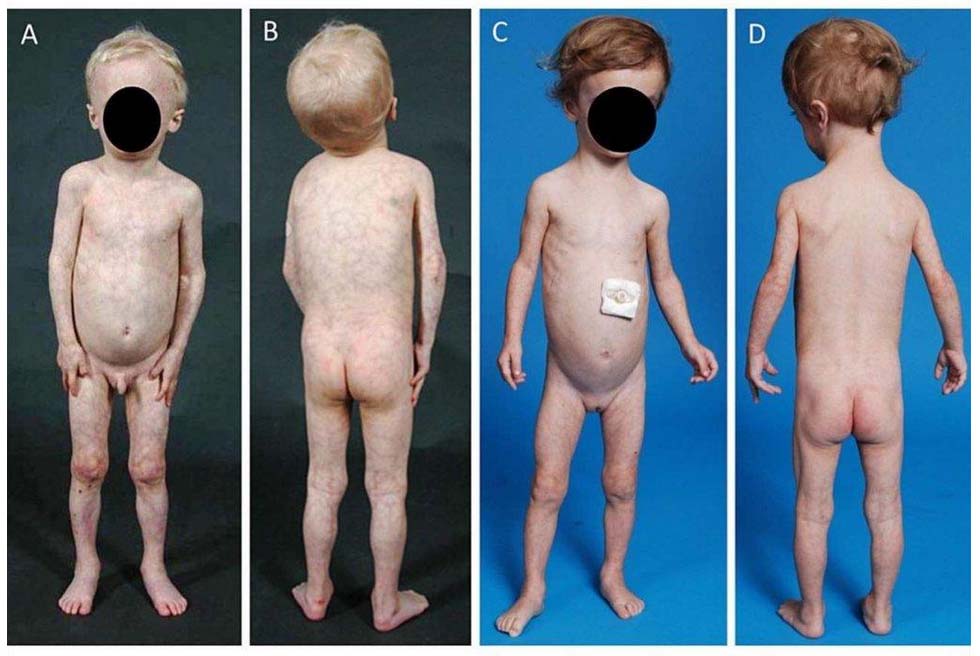
Сегодня мы обсудим некоторые врожденные и приобретенные болезни, связанные с нарушениями жирового обмена. Липодистрофия, также известная как жировая дистрофия, включает в себя редкие наследственные или приобретенные заболевания, при которых наблюдается полная (генерализованная форма) или частичная (парциальная, локальная форма) утрата жировой ткани. Кроме того, происходит перераспределение избыточной жировой клетчатки (липогипертрофия) в таких областях, как шея, плечи, над ключицами и живот. Важно отметить, что при любых формах заболевания не только косметические дефекты имеют значение, но и различные метаболические расстройства, а также изменения в жизненно важных органах, которые могут нарушать их функции.
Основной причиной смертности пациентов с различными формами липодистрофии являются метаболические расстройства, такие как сахарный диабет, жировой гепатоз, инсулинорезистентность, дислипидемия, мочекаменная болезнь, кардиомиопатия, инфаркт миокарда, различные виды аритмий, гепатоцеллюлярная карцинома, панкреатит и почечная недостаточность. Поэтому пациентам рекомендуется проходить ежегодные обследования на наличие сахарного диабета, заболеваний печени, почек и сердечно-сосудистой системы. Важно выявлять как единичные, так и семейные случаи заболеваний с помощью молекулярно-генетической диагностики.
Болезнь Уиппла, также известная как кишечная или интестинальная липодистрофия, и липодистрофии объединяет лишь термин и нарушение липидного обмена, но причины, механизмы развития и методы лечения этих заболеваний совершенно различны. Болезнь Уиппла — это редкое системное инфекционное заболевание, вызванное бактерией Tropheryma whippelii. При этом заболевании первоначально поражаются тонкая кишка и лимфатические узлы брюшной полости, где наблюдается диффузное отложение жира, а в некоторых местах образуются жиросодержащие полости.
Патолог, впервые описавший это заболевание, считал, что его причиной является именно нарушение липидного обмена, и предложил термин «интестинальная липодистрофия». Позже было установлено, что заболевание вызывается Tropheryma whippelii, палочковидные формы которой были обнаружены в цитоплазме макрофагов. Поскольку была подтверждена бактериальная природа болезни, эффективным оказалось длительное антибактериальное лечение. Кроме кишечника, в процесс могут быть вовлечены и другие органы (при внекишечных формах), что делает заболевание системным. Неправильная диагностика и лечение могут привести к осложнениям и даже к летальному исходу. Диагностика болезни Уиппла часто представляет трудности из-за разнообразия клинических проявлений, и диагноз зачастую устанавливается только через 6 лет после начала заболевания.
Врачи отмечают, что липодистрофия и болезнь Уиппла представляют собой сложные медицинские состояния, требующие внимательного подхода к диагностике и лечению. Липодистрофия, характеризующаяся нарушением распределения жировой ткани, может быть как наследственной, так и приобретенной. Специалисты подчеркивают важность раннего выявления этого состояния, так как оно может привести к метаболическим нарушениям и повышенному риску сердечно-сосудистых заболеваний.
С другой стороны, болезнь Уиппла, редкое инфекционное заболевание, вызываемое бактерией Tropheryma whipplei, требует комплексного лечения, включая антибиотикотерапию. Врачи акцентируют внимание на том, что симптомы болезни могут быть неспецифичными, что затрудняет диагностику. Важно, чтобы пациенты с подозрением на эти заболевания проходили тщательное обследование и получали своевременную медицинскую помощь для предотвращения серьезных осложнений.
https://youtube.com/watch?v=KOaHiKuHmRE
Патогенез
Патогенез наследственных липодистрофий обусловлен нарушениями в формировании жировой ткани и ее дифференциации на различных уровнях. Эти нарушения возникают из-за генетических мутаций, которые в конечном итоге приводят к атрофии жировых запасов и сбоям в липидном обмене в организме.
Жировая ткань рассматривается как отдельный эндокринный орган, который вырабатывает гормоноподобные вещества, такие как адипонектин, лептин, резистин и другие. Многие из этих веществ играют важную роль в воспалительных процессах, связанных с ожирением, и способствуют развитию инсулинорезистентности. При липодистрофии наблюдается снижение уровней адипонектина и лептина. Считается, что нехватка лептина приводит к уменьшению подкожной жировой клетчатки, увеличивает аппетит и способствует неправильному перераспределению жира, что, в свою очередь, может вызвать инсулинорезистентность, сахарный диабет, повышение уровня триглицеридов, ранний атеросклероз, жировую дистрофию печени, поликистоз яичников и черный акантоз.
При врожденной генерализованной липодистрофии у пациентов наблюдается затрудненное усвоение липидов, что приводит к повышению их уровня в крови и увеличению нагрузки на органы, участвующие в их метаболизме. В этих органах, особенно в печени, происходит аномальное накопление жира, что может привести к жировому гепатозу, а затем и к стеатогепатиту. Жировая дистрофия также затрагивает почки, миокард и нервную ткань, что приводит к нарушению их функций.
Болезнь Уиппла проявляется изменениями в тонком кишечнике, лимфатических узлах брюшной полости и лимфатических сосудах, вызванными действием бактерии Tropheryma Whippelii. Эти бактерии обнаруживаются в слизистой оболочке и макрофагах пациентов. Макрофаги теряют способность к лизису бактерий, а их накопление и размножение внутри клеток приводит к гибели и накоплению жира. Слой слизистой кишечника насыщается специфическими PAS-позитивными макрофагами, что нарушает структуру ворсинок. В слизистой выявляются скопления жира, лимфатические сосуды стенок кишечника расширяются, стенки кишечника отекают, а ворсинки изменяются. Эти изменения препятствуют всасыванию и транспортировке питательных веществ из кишечника в лимфатическую систему и сосуды слизистой. В патологический процесс могут также вовлекаться толстая кишка, печень, центральная нервная система, сердце, надпочечники, синовиальные оболочки, легкие и костный мозг. В патогенезе заболевания важную роль играют иммунологические нарушения: снижение Т-клеточного иммунитета, уменьшение продукции γ-интерферона и интерлейкина-12.
| Аспект | Липодистрофия | Болезнь Уиппла |
|---|---|---|
| Определение | Группа редких заболеваний, характеризующихся частичной или полной потерей жировой ткани (адипоцитов) в определенных областях тела. | Редкое хроническое инфекционное заболевание, вызванное бактерией Tropheryma whipplei, поражающее преимущественно тонкий кишечник. |
| Основные симптомы | Липоатрофия: потеря жира, особенно на лице, конечностях, ягодицах. Липогипертрофия: накопление жира в других областях (шея, туловище). Метаболические нарушения: инсулинорезистентность, сахарный диабет, гипертриглицеридемия. | Диарея, стеаторея, потеря веса, боль в животе, артралгия (боли в суставах), лимфаденопатия, неврологические нарушения, кардиальные проявления. |
| Причины | Врожденные: генетические мутации. Приобретенные: аутоиммунные заболевания, ВИЧ-инфекция (связанная с приемом антиретровирусных препаратов), травмы, панкреатит. | Инфекция бактерией Tropheryma whipplei. |
| Диагностика | Клинический осмотр, измерение толщины кожных складок, МРТ, КТ, биопсия жировой ткани, генетическое тестирование, анализы крови на метаболические нарушения. | Биопсия тонкой кишки (обнаружение PAS-положительных макрофагов), ПЦР-диагностика Tropheryma whipplei в различных тканях (кровь, ликвор, биоптаты). |
| Лечение | Симптоматическое: коррекция метаболических нарушений (инсулин, гиполипидемические препараты). Специфическое: лептинотерапия (для некоторых форм). Косметическое: инъекции филлеров, липофилинг. | Длительная антибиотикотерапия (например, цефтриаксон, затем триметоприм/сульфаметоксазол). |
| Прогноз | Зависит от формы и тяжести. Метаболические осложнения могут быть серьезными. | При своевременной диагностике и адекватном лечении прогноз благоприятный. Без лечения заболевание прогрессирует и может быть смертельным. |
Классификация
Липодистрофия классифицируется по этиологическим факторам на два типа:
- Наследственная (возникает из-за мутаций генов, передающихся по наследству).
- Приобретенная.
При врожденной генерализованной форме заболевания симптомы могут проявляться уже с рождения или в течение первого года жизни. В случае приобретенной формы признаки могут отсутствовать до 5–7 лет или до подросткового возраста.
В зависимости от степени утраты жировой ткани выделяют:
- Генерализованную (характеризуется полным отсутствием жирового слоя, что затрудняет усвоение липидов и приводит к их накоплению в органах).
- Парциальную (локальное отсутствие жировой клетчатки).
Наследственные формы липодистрофии подразделяются на несколько категорий:
- Врожденные генерализованные.
- Семейные парциальные.
- Липодистрофии, возникающие при прогероидных синдромах, которые сопровождаются преждевременным старением.
Липодистрофия и болезнь Уиппла — это редкие, но серьезные заболевания, о которых многие люди знают недостаточно. Липодистрофия вызывает изменения в распределении жира в организме, что может привести к эстетическим и медицинским проблемам. Люди, страдающие этим заболеванием, часто сталкиваются с непониманием со стороны окружающих, что усугубляет их психологическое состояние.
С другой стороны, болезнь Уиппла, инфекционное заболевание, поражающее кишечник и другие органы, вызывает множество вопросов о своем происхождении и лечении. Пациенты делятся историями о долгих поисках диагноза и сложностях в лечении, что подчеркивает важность осведомленности о редких болезнях. Обе проблемы требуют внимания и поддержки со стороны общества, чтобы улучшить качество жизни тех, кто с ними сталкивается.
https://youtube.com/watch?v=XOBTKRiqqYI
Врожденные генерализованные липодистрофии
Это обширная группа различных наследственных заболеваний, объединенных нарушением обмена жировой ткани, что приводит к ее уменьшению или полному отсутствию (атрофии). У пациентов наблюдается исчезновение подкожной жировой клетчатки на значительных участках тела, а также характерные проявления, такие как сахарный диабет и черный акантоз (пигментная дистрофия, вызванная инсулинорезистентностью и ожирением) в кожных складках. Некоторые формы заболевания могут сопровождаться олигофренией различной степени выраженности.
В зависимости от мутаций выделяют несколько типов этой врожденной патологии:
- Врожденная липодистрофия типа 1 связана с мутацией гена AGPAT2 на 9-й хромосоме. При этом типе наблюдается нарушение усвоения липидов в подкожной клетчатке, а мембраны жировых клеток разрушаются из-за нехватки фосфолипидов. Со временем развивается атрофия жировой ткани, уровень триглицеридов в крови повышается, а липиды откладываются в других органах. Нарушение углеводного обмена проявляется в виде сахарного диабета 2-го типа.
- Заболевание 2-го типа связано с мутацией гена BSCL2 на 11-й хромосоме. На ранних стадиях затрудняется формирование подкожной жировой клетчатки, также наблюдается умственная отсталость.
- Врожденная липодистрофия типа 3 вызывается мутацией гена CAV1 на 7-й хромосоме. Эта мутация приводит к нарушению обмена жировой ткани как в подкожной клетчатке, так и в костном мозге, что, в свою очередь, влияет на систему гемопоэза.
- Врожденная липодистрофия типа 4 ассоциирована с мутацией гена PTRF на 17-й хромосоме. При этой форме нарушаются структура и функция адипоцитов (жировых клеток), а также скелетной мускулатуры и клеток миокарда. Это приводит к мышечным нарушениям и тяжелой кардиомиопатии с аритмиями и сердечной недостаточностью. У пациентов с этой формой заболевания часто наблюдаются случаи летального исхода на фоне этих осложнений.
Семейные парциальные формы заболевания проявляются в детском и подростковом возрасте. В определенных областях происходит утрата жировой клетчатки, в то время как в других анатомических зонах наблюдается ее накопление. Рано развивается инсулинорезистентность, дислипидемия, жировая дистрофия печени, увеличиваются размеры печени и селезенки. В крови отмечается снижение уровня лептина.
Приобретенные липодистрофии
Эти виды нарушений липидного обмена формируются на протяжении жизни и не передаются по наследству. У них отсутствует генетическая основа, однако в случае локальной приобретенной формы можно выявить мутации в генах LMNB и PPARG.
Приобретенные расстройства обмена липидов обусловлены множеством факторов. В этой связи выделяются следующие виды жировой дистрофии:
- Связанная с аутоиммунными заболеваниями ( системная склеродермия, красная волчанка).
- Развивающаяся на фоне антиретровирусной терапии. Это наиболее распространенная форма, наблюдаемая у ВИЧ-положительных пациентов, проходящих длительное лечение ингибиторами протеаз.
- Связанная с панникулитом (воспаление жировой клетчатки).
- Ассоциированная с гломерулонефритом.
- Синдром Симонса.
- Медикаментозная (включая инъекции инсулина, вакцин).
Приобретенная парциальная форма, характеризующаяся уменьшением жировой клетчатки на лице, шее и грудной клетке, а также увеличением объема в нижней части туловища (в области бедер, ног и таза), была описана врачом Симонсом. Это заболевание чаще встречается у женщин и проявляется с наступлением половой зрелости. Оно может протекать без нейроэндокринных нарушений, беспокоя лишь косметическими дефектами. Однако более распространен вариант с вестибулярными и эндокринными расстройствами: несахарный диабет, сахарный диабет, эпизоды гипогликемии, нарушения менструального цикла, отеки.
Все липодистрофии (как наследственные, так и приобретенные) сопровождаются различными метаболическими расстройствами, такими как сахарный диабет, инсулинорезистентность, черный акантоз, дислипидемия, синдром поликистозных яичников и стеатогепатит. Степень выраженности метаболических нарушений зависит от потери жировой ткани, поэтому они чаще наблюдаются при генерализованных формах.
В результате нарушенного усвоения жиров их уровень в крови возрастает, что, в свою очередь, увеличивает нагрузку на органы, участвующие в их метаболизме. В норме в цитоплазме клеток содержатся нейтральные жиры, но в данном случае происходит избыточное накопление жира в клетках, что приводит к паренхиматозной жировой дистрофии. Это в первую очередь затрагивает печень, почки, миокард, селезенку и нервную ткань.
Паренхиматозная жировая дистрофия печени характеризуется накоплением в основном триглицеридов. Сначала в гепатоцитах появляются жировые гранулы (пылевидное ожирение), затем мелкие капли сливаются в более крупные (крупнокапельное ожирение). В некоторых случаях может образоваться одна жировая вакуоль, заполняющая всю клетку и смещающая ядро к периферии. Гепатоциты начинают напоминать жировые клетки. Стеатоз печени начинается с периферии долек, а при прогрессировании становится диффузным, что негативно сказывается на функции печени. Стеатоз может перейти в стеатогепатит, который в конечном итоге приводит к циррозу печени.
Жировая дистрофия миокарда проявляется накоплением триглицеридов в клетках миокарда. Этот процесс имеет очаговый характер — изменения в миоцитах происходят в клетках, расположенных вдоль мелких вен. При выраженном процессе миокард становится дряблым, сердце увеличивается, камеры растягиваются, и внутренние оболочки сердца становятся исчерченными, что описывается как «тигровое сердце». Явная жировая дистрофия может привести к декомпенсации сердечной деятельности. В почках липиды (нейтральные жиры, холестерин и фосфолипиды) откладываются в клетках эпителия канальцев. Холестерин накапливается как в эпителии канальцев, так и в строме. Выраженные нарушения обмена заканчиваются гибелью клеток, что резко ухудшает функцию почек.
Гиноидная липодистрофия не считается заболеванием, но также связана с изменениями в жировой клетчатке и рельефе кожи. Она наблюдается у 85–90% женщин и обусловлена особенностями строения жировой клетчатки и влиянием половых гормонов. Это вариант нормы, который развивается у женщин с ожирением при низком уровне физической активности. Гиноидная липодистрофия представляет собой невоспалительное изменение жировой клетчатки с локальной гипертрофией (увеличением) клеток жировой ткани. Часто эту форму в обиходе называют «целлюлит», но это неверно.
Целлюлит — это заболевание, острое воспаление мягких тканей, которое сопровождается отеком, покраснением и местной болезненностью. При неосложненном целлюлите поражаются кожа и жировая клетчатка, а при осложнениях, что встречается редко, воспаление может распространиться и на фасции и мышцы.
https://youtube.com/watch?v=2s2WnXCeaYU
Причины
Молекулярная генетика позволяет различать врожденные и приобретенные формы липодистрофии. Все виды врожденной генерализованной жировой дистрофии имеют наследственный характер, и у 80% пациентов при обследовании выявляются мутации в генах, отвечающих за различные этапы липогенеза — такие как дифференцировка адипоцитов, образование жировых капелек, синтез триглицеридов, а также рост и увеличение адипоцитов.
Если генетические мутации отсутствуют, можно предположить аутоиммунное происхождение заболевания. Приобретенные формы, как генерализованная, так и парциальная, также имеют аутоиммунный генез. Это подтверждается тем, что у многих пациентов одновременно диагностируются аутоиммунные заболевания и наблюдается снижение уровней комплементных факторов С3 и С4, что характерно для аутоиммунных расстройств.
Говоря о болезни Уиппла, следует отметить, что ее причиной является инфекция, вызванная Tropheryma whippelii, которая передается фекально-оральным путем. Первичное заражение часто происходит в детском возрасте и может протекать бессимптомно или проявляться в виде диареи. После длительного периода (иногда десятилетия) нахождения Tropheryma whippelii в организме, при определенных иммунологических изменениях может развиться местная хроническая форма или заболевание может перейти в генерализованную стадию, проявляясь классическими симптомами.
Симптомы
Несмотря на разнообразие форм липодистрофий и различные возрастные проявления заболевания, клинические симптомы остаются схожими. Помимо утраты жировой ткани, данное заболевание сопровождается выраженной инсулинорезистентностью, диабетом, повышением уровня триглицеридов и жировой дистрофией печени.
Наиболее заметными являются изменения внешности — отсутствие жировой клетчатки (липоатрофия) на конечностях и лице (что придаёт лицу худощавый вид), а также мускулистая фигура, создающая «спортивный» облик. В то же время жировая ткань перераспределяется, сосредотачиваясь в области плеч, шеи и живота, у некоторых пациентов наблюдается избыточный вес. При врожденной генерализованной форме можно отметить:
- четко очерченные мышцы;
- выступающие вены под кожей;
- увеличенные кисти и стопы (акромегалия);
- высокий рост;
- увеличение нижней челюсти;
- курчавые волосы;
- выраженные кости орбиты;
- черный акантоз в кожных складках (повышенная пигментация в области паха и подмышек);
- ксантомы на коже (желтоватые бляшки, возникающие из-за накопления липидов);
- гирсутизм (повышенное оволосение у женщин).
У всех пациентов наблюдается увеличение печени, которое зависит от степени жировой дистрофии, а также повышение уровня триглицеридов. Инсулиновая резистентность формируется в течение первых десяти лет, а сахарный диабет может развиться после пятнадцати лет.
Симптоматика заболевания варьируется в разные периоды жизни. В первый год жизни уже можно заметить истончение жирового слоя и нарушения роста (как отставание, так и гигантизм), задержку физического развития. В дальнейшем наблюдается быстрый рост, и у ребенка начинают проявляться акромегалоидные черты: увеличенные размеры нижней челюсти, кистей и стоп, повышенный аппетит, курчавые волосы, а также возможны задержки в интеллектуальном развитии (хотя умственная отсталость не является постоянным признаком).
После 10 лет формируется инсулиновая резистентность и гиперпигментация кожных складок. К 15 годам у многих пациентов развивается сахарный диабет, который проявляется потерей веса, жаждой, увеличением объема мочи и зудом кожи. В период полового созревания наблюдается увеличение размеров половых органов. У женщин в зрелом возрасте могут возникать нарушения менструального цикла ( аменорея, отсутствие овуляции), а также поликистоз яичников.
Болезнь Уиппла протекает в несколько этапов. На первом этапе наблюдаются повышение температуры, увеличение лимфоузлов и боли в суставах, что характеризует начальную стадию с общими симптомами. На втором этапе (через 5-10 лет) возникают кишечные расстройства: диарея, проблемы с перевариванием и всасыванием пищи. Это приводит к снижению веса и развитию дефицита витаминов. На третьем этапе развивается полисерозит — общее воспаление серозных оболочек (плевры, перикарда, брюшины, иногда с накоплением жидкости в полостях), что сопровождается характерными симптомами. Также может быть затронута нервная система.
Наиболее яркими симптомами болезни Уиппла являются боли в животе, диарея, слабость и потеря веса. Стул обильный, иногда с примесью крови, до 5–10 раз в сутки. Часто у пациентов наблюдается вздутие живота. Интенсивность болей в животе варьируется — чаще всего это ощущение распирания после еды, но иногда могут возникать сильные спастические боли. Пациенты также сообщают о постоянном кашле и длительных болях в суставах и мышцах. Чаще всего воспаляются голеностопные и коленные суставы, реже — локтевые, плечевые и лучезапястные. Может поражаться один или несколько суставов, при этом деформация отсутствует. Боль в суставах возникает периодически в виде атак, сопровождающихся повышением температуры. Суставной синдром иногда ошибочно принимается за ревматизм.
Внекишечные проявления болезни Уиппла включают:
- Симптомы недостаточности надпочечников: низкое артериальное давление, отсутствие аппетита, пигментация кожи лица и шеи, тошнота и рвота.
- Кожные проявления в виде узелковых высыпаний.
- Проблемы со зрением: покраснение глаз, боли, рези, ухудшение зрения.
- Боли в сердце стенокардического характера, аритмии, одышка из-за миокардита и перикардита.
- Поражение нервной системы: потеря слуха, парез лицевого нерва, редко — утрата зрения, нарушения чувствительности кожи, парестезии.
Анализы и диагностика
Осмотр пациента позволяет выявить характерные внешние проявления заболевания: отсутствие жировой клетчатки, «скелетированное» лицо, четко очерченные мышцы, выступающие подкожные вены, увеличенные кисти и стопы, а также черный акантоз в естественных складках кожи.
Биохимический анализ крови показывает, что у всех пациентов на ранних стадиях наблюдается повышенный уровень липидов, инсулина и сахара. Глюкозотолерантный тест подтверждает снижение усвоения углеводов. Увеличение уровня липидов связано с липопротеинами очень низкой плотности. При уровне глюкозы выше 10 ммоль/л у пациентов наблюдается увеличение диуреза и появление сахара в моче.
При развитии жирового гепатоза отмечается повышение активности печеночных ферментов (АЛТ и АСТ).
Исследование суточного выделения кортизола с мочой помогает выявить гиперкортицизм.
Молекулярно-генетическое исследование включает ДНК-диагностику с прямым секвенированием генов, связанных с заболеванием (BSCL2, AGPAT2, CAV1, PTRF), что позволяет выявить мутации, важные для планирования потомства. Также проводится инвазивная пренатальная генетическая диагностика. Анализ осуществляется на панели липодистрофии.
Электрокардиография позволяет выявить различные типы аритмий и расширение комплекса QRS.
Ультразвуковое исследование органов брюшной полости показывает увеличение печени различной степени выраженности и диффузные изменения, соответствующие жировому гепатозу, увеличение селезенки и микролиты в почках (что часто наблюдается у этих пациентов).
МР-спектроскопия печени подтверждает наличие жирового гепатоза.
УЗИ малого таза у женщин выявляет мультифолликулярные яичники и признаки хронического отсутствия овуляции.
Эхокардиография позволяет обнаружить кардиомегалию (увеличение размеров сердца).
При болезни Уиппла назначаются следующие обследования:
- Клинические анализы крови и мочи, биохимические исследования. Обнаруживается значительное увеличение лейкоцитов, тромбоцитов и СОЭ, а уровень гемоглобина снижен. Также повышается уровень СРБ. Из-за нарушения мальабсорбции (неправильного усвоения веществ) снижается уровень железа, калия, белка, кальция и холестерина в крови.
- Колоноскопия. Обнаруживаются отек, покраснение и утолщение складок тонкой кишки. Неровности слизистой связаны с отложением множества желтоватых бляшек жиров.
- Биопсия кишки. При микроскопическом исследовании биоптатов двенадцатиперстной и тощей кишок видны короткие ворсинки, наполненные лимфой. В слизистой оболочке отмечается как внутриклеточное, так и внеклеточное скопление жира, а также расширение лимфатических сосудов. В собственной пластинке оболочки наблюдается большое количество пенистых макрофагов (PAS-позитивные макрофаги с продуктами распада поглощенных бактерий). Аналогичные макрофаги обнаруживаются в лимфоузлах брюшной полости, печени, синовиальной оболочке, селезенке, клапанах сердца и мозговой ткани.
- ПЦР. Для этой реакции используются образцы слизистой двенадцатиперстной кишки, биоптаты лимфоузлов, ликвор и синовиальная жидкость, полученная при пункции. Существует вероятность получения как ложноотрицательных, так и ложноположительных результатов.
- Компьютерная томография. Позволяет выявить утолщение стенок кишки и увеличение лимфоузлов.
Лечение
Лечение липодистрофий
Специфического лечения не существует, поэтому применяется консервативная симптоматическая терапия, направленная на снижение проявлений заболевания и предотвращение осложнений. В рамках этого подхода пациентам назначаются:
- Диета с низким содержанием жиров и углеводов. Такая диета помогает уменьшить нагрузку на печень и весь организм. Антиатерогенная диета должна соблюдаться постоянно, поскольку в большинстве случаев гиполипидемические препараты оказываются неэффективными.
- Регулярные физические нагрузки.
- Лечение метаболических осложнений. Для симптоматической терапии назначаются метформин ( Глюкофаж), росиглитазон ( Авандия), пиоглитазон ( Диаб-норм, Пиоглит, Пиоглар) или вилдаглиптин ( Галвус, Агарта, Вилдаглиптин-СЗ). При ухудшении углеводного обмена может использоваться комбинация метформина с глитазонами ( Актос, Диаб-норм, Пиоглар, Авандия).
- Для коррекции дислипидемии применяются статины ( Симвастатин, Аторвастатин, Ловастатин, Розувастатин, Флувастатин) и фибраты ( Фенофибрат Канон, Липантил, Трайкор, Безамидин, Липо-мерц ретард).
- Плазмаферез. При недостаточной эффективности гиполипидемических средств процедура плазмафереза проводится один раз в месяц. Курс включает 7-8 сеансов. Эта процедура положительно сказывается на липидном (снижает уровень холестерина и триглицеридов) и углеводном обмене (уменьшает уровень сахара в крови). После завершения курса плазмафереза возобновляется прием фибратов и статинов, а через некоторое время процедуру повторяют ежемесячно.
- При повышенном артериальном давлении назначается гипотензивная терапия.
- Гепатопротекторы применяются при гепатомегалии и повышении уровня трансаминаз.
- Заместительная терапия адипокинами. У пациентов с генерализованными наследственными липодистрофиями и некоторыми случаями семейной парциальной жировой дистрофии поддержка обмена веществ осуществляется с помощью препаратов лептина при его низком уровне в организме. Однако при приобретенной парциальной форме генно-инженерный препарат оказывается неэффективным. Используются Метрелептин, Миалепта — человеческий лептин.
- Заместительное лечение способствует компенсации липидного и углеводного обменов. Прием этого препарата снижает аппетит, уменьшает глюконеогенез в жировой ткани и печени, улучшает усвоение глюкозы в мышцах и снижает отложение жиров в печени. Большинство пациентов, которым назначается метрелептин, — это дети и подростки. В случае умственной отсталости у ребенка рекомендуется работа с психологом и занятия по специальной программе.
При данном заболевании женщинам противопоказан прием оральных эстрогенов.
Лечение болезни Уппла
Основным способом терапии данного инфекционного заболевания является длительная антибактериальная терапия, которая может продолжаться до двух лет. В большинстве случаев используются тетрациклины, антибиотики группы пенициллина, бисептол и фторхинолоны. Если антибактериальное лечение не приносит результатов, назначается гамма-интерферон.
Наиболее заметные улучшения наблюдаются при своевременной диагностике и начале лечения. Уже к концу первой недели исчезают лихорадка и диарея, а суставные боли проходят к концу первого месяца. Также пациенты начинают набирать вес, и общее состояние здоровья улучшается. Неврологические проявления требуют больше времени для устранения. При наличии неврологических симптомов лечение начинается с внутривенного введения антибиотиков, которые способны проникать в спинномозговую жидкость. После активного антибиотикотерапии всем пациентам назначается длительный курс ко-тримоксазола ( Бисептол, Двасептол, Бактрим). Этот комбинированный препарат включает два активных противомикробных компонента ( сульфаметоксазол и триметоприм) и эффективно предотвращает развитие неврологических осложнений.
Для борьбы с диареей и болями в животе применяются спазмолитики, такие как имодиум и лоперамид, а также препараты висмута и энтеросорбенты. Для улучшения пищеварительных процессов рекомендуются ферментные препараты: Паргрол, Фестал, Креон и пробиотики в курсах.
С учетом синдрома мальабсорбции проводится коррекция водно-электролитного баланса (внутривенное капельное введение солевых растворов, глюкозы, альбумина) и восполнение дефицита витаминов (внутримышечные инъекции витаминов группы В и С, питьевые ампулы глюконата железа — Тотема).
При генерализации процесса в качестве сопутствующей терапии назначается Преднизолон (30–40 мг в день с последующим снижением дозы). Если у пациента наблюдается ревматоидный артрит или анкилозирующий спондилит, применяются цитостатики ( Метотрексат, Арава, Имуран, Эндоксан) и моноклональные антитела ( Ремикейд).
Лекарства
Глюкофаж Симвастатин Аторвастатин Бисопролол Эналаприл Периндоприл Гептрал
- Препараты для снижения уровня сахара в крови: Глюкофаж, Авандия, Диаб-норм, Пиоглит, Пиоглар, Галвус, Агарта, Вилдаглиптин-СЗ, Актос.
- Средства для снижения уровня липидов: Симвастатин, Аторвастатин, Ловастатин, Розувастатин, Флувастатин, Фенофибрат Канон, Липантил, Трайкор, Безамидин, Липо-мерц ретард.
- Препараты для снижения артериального давления: Бисопролол, Эналаприл, Периндоприл, Перинева, Престариум, Амлодипин + Периндоприл СЗ.
- Гепатопротекторы: Гептрал, Урсосан, Гептор, Адеметионин-Виал, Гептразин.
- Аналог лептина: Миалепта.
Процедуры и операции
При жировой дистрофии может возникнуть необходимость в проведении косметических процедур:
- аутотрансплантация жировой ткани;
- использование объемных наполнителей — филлеров на основе поли-L-молочной кислоты, которые обеспечивают мгновенный эффект восстановления объема;
- имплантаты, содержащие гидроксиапатит кальция, которые предлагают более долговременный косметический результат (от 18 до 24 месяцев).
У детей
Основные принципы симптоматического лечения у детей схожи с теми, что применяются у взрослых. Однако стоит отметить, что заместительное лечение метрелептином у детей оказывается более эффективным и часто используется.
Эффективность лечения наблюдается как при краткосрочном, так и при длительном применении, а изменения в метаболизме значительно улучшают качество жизни пациентов и могут положительно сказаться на продолжительности жизни:
- снижаются риски микрососудистых осложнений, связанных с диабетом;
- спустя год терапии половина пациентов может отказаться от инсулина;
- уровень триглицеридов уменьшается;
- состояние паренхимы печени улучшается, что подтверждается гистологическими исследованиями;
- нормализуется процесс полового созревания (исключается преждевременное развитие).
Раннее начало заместительного лечения помогает предотвратить прогрессирование метаболических нарушений до начала пубертатного периода.
Диета
Диета 10-й стол
- Результативность: оздоровительный эффект уже через месяц
- Длительность: на постоянной основе
- Цена товаров: 1700-1850 рублей в неделю
Диета при повышенном сахаре в крови
- Результативность: оздоровительный эффект уже через 14 дней
- Продолжительность: на постоянной основе
- Цена товаров: 1400-1500 рублей в неделю
Гипохолестериновая диета
- Результативность: оздоровительный эффект наблюдается спустя 2 месяца
- Продолжительность: от 3 месяцев и дольше
- Цена товаров: 1700-1900 рублей в неделю
Стандартная гиполипидемическая диета
- Эффективность: лечебный результат через 3 месяца
- Сроки: на постоянной основе
- Стоимость продуктов: 1800-1900 руб. в неделю
Диета при липодистрофиях является ключевым элементом в лечении метаболических нарушений. Пациентам рекомендуется соблюдать гипокалорийный режим питания (1500 ккал в сутки), в котором строго ограничиваются животные жиры (сливочное масло, бараний, говяжий и свиной жир), а также легко усваиваемые углеводы (конфеты, сладкая выпечка, печенье и прочие сладости). В то же время, увеличивается содержание пищевых волокон (отруби, овощи, несладкие фрукты, цельнозерновые продукты). Больные могут следовать гипохолестериновой диете (стандартная гиполипидемическая диета) или средиземноморской диете.
Питание при болезни Уиппла должно обеспечивать полноценное поступление всех необходимых питательных веществ. Для коррекции мальабсорбции рацион пациентов должен включать повышенное количество животных белков (не менее 150 г), при этом жиры следует ограничить до 30 г. В случаях значительных метаболических нарушений и потери веса иногда назначают смеси для энтерального питания или парентерального введения (альбумин/смеси аминокислот).
Профилактика
Пациентам с наследственными формами заболеваний следует учитывать, что их дети также могут унаследовать это состояние. Для определения вероятности рождения ребенка с нарушениями жирового обмена, членам семей, страдающим от данной патологии, рекомендуется пройти обследование у врача-генетика на этапе планирования беременности.
Для диагностики врожденных заболеваний у плода во время беременности применяется инвазивная пренатальная диагностика. В качестве материала для ДНК-анализа используются ворсины хориона, которые получают при биопсии, или околоплодные воды, извлекаемые при амниоцентезе (пункция амниотической оболочки). ДНК-диагностика позволяет выявить специфические генетические дефекты.
Последствия и осложнения
Липоатрофический диабет и его последствия включают в себя такие состояния, как микроангиопатия сетчатки и диабетическая полинейропатия нижних конечностей.
Дислипидемия может привести к различным заболеваниям печени, включая жировой гепатоз, стеатогепатит, цирроз, гепатоцелюлярную карциному и портальную гипертензию, которые могут проявляться уже в молодом возрасте.
Также наблюдается панкреатит, который связан с дислипидемией.
У женщин могут возникать нарушения менструального цикла, такие как аменорея, а также проблемы с репродуктивной функцией. В некоторых случаях у женщин поражаются яичники, что может привести к бесплодию. У мужчин может развиваться вторичный гипогонадизм.
Среди сердечно-сосудистых заболеваний выделяется кардиомиопатия.
Не менее важна и патология почек.
К основным причинам летального исхода при липодистрофии относятся:
- Сердечная недостаточность, возникающая на фоне кардиомиопатии и аритмий.
- Инфаркт миокарда.
- Печеночная недостаточность.
- Почечная недостаточность.
- Желудочно-кишечные кровотечения.
- Острый панкреатит.
Прогноз
Прогноз при липодистрофиях остается неопределенным и зависит от того, насколько вовлечены в процесс печень, сердце и почки. В тяжелых случаях могут развиться цирроз печени, сердечная недостаточность и почечная недостаточность, что делает прогноз неблагоприятным. Основными факторами, приводящими к инвалидности и смерти, являются осложнения: сахарный диабет, острый панкреатит и цирроз, возникающий как следствие длительного стеатоза печени. При незначительных нарушениях функций печени, почек и сердца прогноз выглядит относительно оптимистично.
Что касается болезни Уиппла, то при своевременной диагностике и адекватном лечении прогноз оказывается благоприятным. Рецидивы наблюдаются в 10–35% случаев, и в таких ситуациях лечение проводится аналогично первичному проявлению заболевания. Риск рецидивов сохраняется даже после успешной эрадикации возбудителя в ходе первого эпизода. Поэтому многие специалисты рекомендуют проводить пожизненную профилактику с использованием доксициклина. Если же изначально не начать лечение (длительную антибактериальную терапию), то пациенты могут умереть через 1,5–2 года после появления кишечных симптомов. Смерть чаще всего наступает в результате поражения миокарда или надпочечниковой недостаточности. Прогноз становится неблагоприятным при наличии неврологических осложнений, которые могут возникнуть как при рецидивах, так и при первичном нераспознанном и нелеченом заболевании.
Список источников
- Соркина Е.Л., Тюльпаков А.Н. Наследственные и приобретенные липодистрофии: молекулярно-генетические и аутоиммунные механизмы. Ожирение и метаболизм. 2018; 15(1): 39-42.
- Липодистрофия тотальная врожденная. Клинические рекомендации. Российское общество медицинских генетиков 2017, 18 с.
- Соркина Е.Л., Калашникова М.Ф., Мельниченко Г.А., Тюльпаков А.Н. Семейная парциальная липодистрофия (синдром Дунниган) из-за мутации в гене LMNA: первое описание клинического случая в России. Терапевтический архив. 2015; 87(3):83-87.
- Скворцов В. В., Тумаренко А. В., Павлов В. К. Диагностика и лечение болезни Уиппла. Экспериментальная и клиническая гастроэнтерология. 2018; 153 (5): 123–127.
- Белов Б. С. Болезнь Уиппла. Современная ревматология 2013, №1, с. 12–17.
Исследования и новые подходы в лечении
Липодистрофия и болезнь Уиппла представляют собой сложные и редкие заболевания, требующие комплексного подхода к диагностике и лечению. В последние годы в области медицины наблюдается активное развитие исследований, направленных на улучшение понимания патогенеза этих заболеваний и разработку новых методов терапии.
Липодистрофия, характеризующаяся нарушением распределения жировой ткани в организме, может быть как наследственной, так и приобретенной. Исследования в этой области сосредоточены на выявлении генетических мутаций, ответственных за развитие заболевания, а также на изучении метаболических нарушений, связанных с липодистрофией. В последние годы были сделаны значительные успехи в понимании роли инсулина и других гормонов в патогенезе липодистрофии, что открывает новые горизонты для разработки целевых терапий.
Одним из перспективных направлений является использование препаратов, направленных на улучшение инсулиновой чувствительности и коррекцию метаболических нарушений. Например, метформин и другие препараты, применяемые для лечения сахарного диабета, показывают обнадеживающие результаты в клинических испытаниях. Также активно исследуются возможности применения агониста GLP-1 и других новых классов антидиабетических средств.
Что касается болезни Уиппла, то это инфекционное заболевание, вызванное бактерией Tropheryma whipplei, которое может поражать множество органов, включая кишечник, суставы и центральную нервную систему. Лечение болезни Уиппла традиционно включает длительный курс антибиотиков, однако в последние годы исследуются новые схемы терапии, которые могут повысить эффективность лечения и уменьшить риск рецидивов.
Современные исследования сосредоточены на изучении молекулярных механизмов, лежащих в основе инфекции, а также на поиске новых антибактериальных средств, которые могут быть более эффективными против Tropheryma whipplei. В частности, внимание уделяется возможности применения комбинаций антибиотиков и новых классов противомикробных препаратов, таких как макролиды и тетрациклины.
Кроме того, в рамках клинических испытаний исследуются методы иммунотерапии, которые могут помочь в борьбе с инфекцией и улучшении иммунного ответа организма. Эти подходы могут стать основой для разработки более эффективных и безопасных методов лечения болезни Уиппла в будущем.
Таким образом, исследования в области липодистрофии и болезни Уиппла продолжают активно развиваться, открывая новые возможности для диагностики и лечения этих сложных заболеваний. Важно, чтобы медицинское сообщество продолжало обмениваться знаниями и опытом, что позволит улучшить качество жизни пациентов и повысить эффективность терапии.
Вопрос-ответ
Что такое болезнь Уиппла?
Болезнь Уиппла — редко встречающаяся системная инфекционная патология, представляющая собой нарушение процессов синтеза и расщепления липидов. Она сопровождается поражением слизистой ткани тонкой кишки, лимфатической системы, суставных тканей, других внутренних органов и систем.
Что такое кишечная липодистрофия?
Болезнь Уиппла (или кишечная липодистрофия) — редкая инфекционная патология, которая характеризуется нарушением процессов выработки и расщепления жиров, приводящим к поражению слизистых покровов тонкого кишечника, лимфатических тканей, оболочек суставов, легких, сердца, головного мозга и глаз.
Триада Уиппла это?
Триада Уиппла (Whipple’s Triad) — сочетание трех клинических симптомов, свидетельствующих о развитии у человека инсулиномы. К ним относятся: 1) приступы, сопровождающиеся обморочным состоянием, головокружением и появлением испарины при ускорении выполнения движений; 2) тяжелая гипогликемия, развивающаяся во время этих.
Болезнь помпе прогноз?
Прогноз для младенцев. Средний возраст смерти новорожденных с болезнью Помпе составляет 6–8 месяцев. При этом 75–95% младенцев умирают от кардиореспираторной недостаточности до достижения ими возраста одного года.
Советы
СОВЕТ №1
Обратитесь к врачу при первых симптомах. Липодистрофия и болезнь Уиппла могут проявляться различными симптомами, такими как изменения в распределении жира, потеря веса или проблемы с пищеварением. Раннее обращение к специалисту поможет установить диагноз и начать необходимое лечение.
СОВЕТ №2
Следите за своим питанием. При болезни Уиппла важно соблюдать сбалансированную диету, богатую белками, витаминами и минералами. Это поможет поддерживать общее состояние здоровья и улучшить усвоение питательных веществ, что особенно важно при наличии пищеварительных расстройств.
СОВЕТ №3
Регулярно проходите медицинские обследования. Липодистрофия может быть связана с другими заболеваниями, поэтому регулярные проверки помогут контролировать состояние здоровья и предотвратить возможные осложнения.
СОВЕТ №4
Обсуждайте свои переживания и эмоции. Заболевания, такие как липодистрофия и болезнь Уиппла, могут вызывать стресс и беспокойство. Поддержка со стороны друзей, семьи или профессионалов поможет вам справиться с эмоциональными трудностями и улучшить качество жизни.