Гипертоническая болезнь, или эссенциальная гипертензия, — распространенное заболевание сердечно-сосудистой системы, проявляющееся стойким повышением артериального давления без явных причин. Это состояние может привести к серьезным осложнениям: инсульту, инфаркту миокарда и хронической сердечной недостаточности. В статье рассмотрим симптомы, причины, методы диагностики и лечения гипертонической болезни, что поможет читателям осознать важность контроля артериального давления и своевременного обращения за медицинской помощью.
Патогенез
В патогенезе данного заболевания важную роль играют как генетические, так и внешние факторы, такие как стресс, курение, ожоги, травмы головы, анестезия и хирургические вмешательства. Наследственная предрасположенность является одним из ключевых факторов, способствующих возникновению и прогрессированию болезни. Наиболее распространенной является полигенная теория наследования, которая предполагает наличие дефектов в нескольких генах, отвечающих за формирование сердечно-сосудистой системы у эмбриона, а также за регуляцию кровообращения и артериального давления.
Симпатическая нервная система играет центральную роль в регуляции артериального давления. Ее гиперактивность может привести к развитию сердечно-сосудистых заболеваний. Начальный этап патогенеза включает в себя возникновение застойного возбуждения в центрах, регулирующих давление, а также чрезмерное сокращение артериол. Увеличение тонуса симпатической нервной системы связано с такими состояниями, как гипертрофия миокарда, аритмии, спазмы коронарных сосудов и рост числа тромбоцитов.
Артериальные барорецепторы реагируют на краткосрочные изменения давления, однако не способны корректировать его длительное повышение. Суть гипертонической болезни заключается в том, что активация симпатической системы приводит к общему сужению сосудов, особенно почечных артерий, гипертрофии миокарда и сосудистой стенки, увеличению сердечного выброса, аритмиям, а также метаболическим изменениям в организме, таким как инсулинорезистентность и сахарный диабет, что усугубляет состояние пациента. Устойчивое повышение давления связано с увеличением периферического сосудистого сопротивления, а также с ростом сердечного выброса и объема крови.
В дополнение к этому запускается второй механизм, способствующий повышению и поддержанию высокого давления. При ухудшении кровоснабжения почек активируется система ренин-ангиотензин-альдостерон: почки выделяют ренин, который преобразует ангиотензиноген плазмы в ангиотензин I, который затем превращается в ангиотензин II. Оба эти вещества вызывают выраженное сужение сосудов (вазоконстрикцию). Ангиотензин II способствует выделению гормона альдостерона, который задерживает жидкость, а также вазопрессина, что дополнительно усиливает сужение сосудов. Поэтому ренин-ангиотензиновая система считается одним из основных регуляторов сосудистого тонуса и водно-электролитного баланса. У пациентов наблюдается повышенный уровень ангиотензина II в крови. Препараты, блокирующие ангиотензин II, подавляют ренин-ангиотензиновую систему, что приводит к снижению артериального давления.
Врачи отмечают, что гипертоническая болезнь является одной из самых распространенных хронических заболеваний, затрагивающих миллионы людей по всему миру. Основной проблемой остается недостаточная осведомленность пациентов о рисках, связанных с высоким кровяным давлением. Специалисты подчеркивают, что многие люди не подозревают о наличии заболевания, так как оно часто протекает бессимптомно. Регулярные проверки артериального давления и своевременное обращение к врачу могут существенно снизить риск серьезных осложнений, таких как инсульт или инфаркт миокарда. Врачи рекомендуют вести здоровый образ жизни, включая сбалансированное питание, физическую активность и отказ от вредных привычек. Кроме того, важно следовать назначенному лечению и регулярно контролировать уровень давления, чтобы избежать прогрессирования болезни.
https://youtube.com/watch?v=M4NkavkDMTw
Классификация
Выделяют следующие виды гипертензии:
- Первичная гипертензия (эссенциальная) — это заболевание, которое прогрессирует и приводит к поражению органов.
- Вторичная гипертензия (симптоматическая) — возникает в результате заболеваний почек, эндокринной системы, нервной системы и сердечно-сосудистой системы. В лечении вторичной гипертензии основное внимание уделяется терапии основного заболевания.
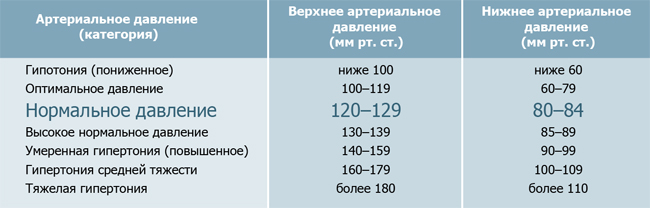
Классификация гипертонической болезни основывается на уровне артериального давления.
Классификация по степени эссенциальной гипертензии включает:
- оптимальное давление – менее 120 / 80 мм рт. ст.;
- нормальное – 120-129 / 84 мм рт. ст.;
- высокое нормальное – 130-139 / 85-89 мм рт. ст.;
- 1 степень – 140-159 / 90-99 мм рт. ст.;
- 2 степень – 160-179 / 100-109 мм рт. ст.;
- 3 степень – 180 / 110 мм рт. ст. и выше.
Классификация по стадиям гипертонической болезни отражает степень поражения органов-мишеней. Эссенциальная первичная гипертензия приводит к изменениям в органах и их функциях. Сердце, почки и сосуды (особенно головного мозга) проявляют наибольшую чувствительность к высокому давлению.
- При 1 стадии — заболевание протекает без поражения сердца и других органов, однако у пациента могут быть факторы риска (нарушения липидного обмена, курение, повышенный уровень сахара и мочевой кислоты).
- При 2 стадии — имеются поражения органов, которые выявляются при обследовании, но симптомы нарушения функции отсутствуют. На этом этапе может наблюдаться гипертрофия левого желудочка (по данным ЭКГ, рентгенографии, УЗИ сердца), сужение артерий сетчатки, ретинопатия, а также изменения в почках — появление белка в моче и повышение уровня креатинина.
- При 3 стадии — выявляются признаки поражений органов, и уже могут присутствовать сердечная недостаточность, перенесенный инфаркт, инсульт или транзиторная ишемическая атака, сосудистая деменция, кровоизлияние в сетчатку глаза, белок в моче, повышение креатинина, расслаивающая аневризма аорты. Время перехода от одной стадии к другой зависит от индивидуальных особенностей организма и его компенсаторных возможностей.
Уровень артериального давления — это не единственный фактор, определяющий тяжесть заболевания и его прогноз. Важными являются также дополнительные риски гипертонической болезни — вероятность развития сердечно-сосудистых осложнений (ССО) и поражений органов в течение ближайших 10 лет.
- Риск 1 (минимальный) — у людей с давлением менее 140/90 мм рт. ст. и отсутствием факторов риска.
- Риск 2 (средний) — у пациентов с давлением 140–179 / 90–109 мм рт. ст. и одним фактором риска ( атеросклероз, изменения уровня липидов, сахарный диабет, изменения в органах). Вероятность осложнений при этом составляет 15-20%.
- Риск 3 (высокий) — у людей с давлением 180 / 110 мм рт. ст. и любым фактором риска (повышенный уровень холестерина, гипертрофия желудочка, диабет, хроническая болезнь почек). В этом случае риск осложнений составляет 20–30%.
- Риск 4 (очень высокий) — у пациентов с III стадией гипертонической болезни при наличии любого фактора риска. Это могут быть атеросклеротические поражения сердца и сосудов, проявляющиеся стенокардией, инсультом, перенесенным инфарктом или преходящими ишемическими атаками, заболевания периферических артерий. Сахарный диабет с поражением органов, инсулинозависимый диабет с ранним началом или хроническая болезнь почек. Семейная гиперхолестеринемия указывает на вероятность осложнений более 30%.
В детальной классификации МКБ-10 уточняются различные варианты течения гипертонической болезни с поражением различных органов:
- I10 — эссенциальная гипертензия.
- I11 — гипертензивная болезнь сердца (течение заболевания с преобладанием поражения сердца). В этом случае основным органом, который страдает, является сердце, поэтому в классификацию введен код гипертонической болезни сердца. Термин «с поражением сердца» (гипертрофия левого желудочка) подразумевает только поражение сердца без сердечной недостаточности.
- I11.0 — гипертоническая болезнь с поражением сердца и застойной сердечной недостаточностью. Здесь имеется поражение, выражающееся функциональным классом.
- I11.9 — гипертоническая болезнь сердца без застойной сердечной недостаточности.
- I12 — гипертензивная болезнь с поражением почек.
Далее идут заболевания с сочетанным поражением сердца и почек (I13) без сердечной недостаточности, почек и сердца с сердечной недостаточностью (I13.0), с поражением почек и почечной недостаточностью (I13.1).
Как и при любом заболевании, возникает вопрос о трудоспособности пациента и возможности службы в армии. Для более точного определения артериального давления проводится его суточное мониторирование, пациент проходит тщательное обследование в стационаре, по результатам которого выносится заключение. В зависимости от степени и стадии заболевания призывник может быть признан негодным к службе в армии и получить категорию «Д» или «В». Что касается экспертизы трудоспособности, то при 2 и 3 степени заболевания пациенты могут получить инвалидность.
| Категория | Рекомендации | Примечания |
|---|---|---|
| Образ жизни | ||
| Диета | Ограничение соли (менее 5 г/день), увеличение потребления овощей, фруктов, цельнозерновых продуктов, нежирных молочных продуктов. | DASH-диета (Dietary Approaches to Stop Hypertension) является золотым стандартом. |
| Физическая активность | Регулярные аэробные нагрузки (150 минут умеренной или 75 минут интенсивной в неделю). | Ходьба, плавание, езда на велосипеде. Избегать изометрических нагрузок. |
| Контроль веса | Поддержание индекса массы тела (ИМТ) в пределах 18.5-24.9 кг/м². | Снижение веса на 5-10% может значительно улучшить показатели АД. |
| Отказ от курения | Полный отказ от всех видов табачных изделий. | Курение является мощным фактором риска сердечно-сосудистых заболеваний. |
| Ограничение алкоголя | Не более 1 порции в день для женщин и 2 порций для мужчин. | 1 порция = 15 г чистого этанола (например, 360 мл пива, 150 мл вина, 45 мл крепкого алкоголя). |
| Управление стрессом | Методы релаксации, медитация, йога, достаточный сон. | Хронический стресс может способствовать повышению АД. |
| Медикаментозное лечение | ||
| Основные классы препаратов | Ингибиторы АПФ, сартаны, диуретики, бета-блокаторы, блокаторы кальциевых каналов. | Выбор препарата зависит от индивидуальных особенностей пациента и сопутствующих заболеваний. |
| Комбинированная терапия | Часто требуется комбинация из двух и более препаратов для достижения целевого АД. | Позволяет использовать меньшие дозы каждого препарата, снижая побочные эффекты. |
| Регулярность приема | Строгое соблюдение режима приема препаратов, назначенного врачом. | Пропуск доз может привести к неконтролируемому повышению АД. |
| Мониторинг и контроль | ||
| Измерение АД дома | Регулярное измерение АД в домашних условиях с ведением дневника. | Помогает врачу оценить эффективность лечения и корректировать его. |
| Регулярные визиты к врачу | Плановые осмотры для контроля АД, оценки состояния здоровья и коррекции терапии. | Частота визитов определяется врачом. |
| Лабораторные исследования | Периодический контроль уровня холестерина, глюкозы, функции почек. | Для выявления сопутствующих заболеваний и оценки влияния препаратов. |
| Осложнения | Инсульт, инфаркт миокарда, хроническая почечная недостаточность, ретинопатия. | Своевременное лечение и контроль АД значительно снижают риск развития осложнений. |
Причины гипертонической болезни
Первичная артериальная гипертензия возникает по нескольким причинам:
- нарушение механизма регуляции артериального давления;
- проблемы с выведением натрия почками;
- увеличение тонуса артериол;
- повышенная чувствительность сердечно-сосудистой системы (недостаточная реакция на стрессовые ситуации или другие раздражители).
Важную роль в развитии этого заболевания играют факторы риска:
- Наследственность. В 30% случаев артериальная гипертензия связана с генетическими факторами. Вероятность развития повышенного давления в два раза выше у людей, чьи родители страдали от этой проблемы.
- Дислипидемия, сахарный диабет.
- Неправильное питание и чрезмерное потребление соли — более 5 г в сутки.
- Гиподинамия.
- Ожирение.
- Возраст — с увеличением возраста наблюдается рост артериального давления, особенно систолического.
- Курение.
- Чрезмерное употребление алкоголя.
- Храп и остановка дыхания во сне ( апноэ).
Гипертоническая болезнь, или эссенциальная гипертензия, вызывает множество обсуждений среди людей, сталкивающихся с этой проблемой. Многие отмечают, что высокое давление стало настоящей «эпидемией» современности, затрагивающей как молодых, так и пожилых. Люди делятся своими переживаниями о том, как болезнь влияет на качество жизни: постоянные головные боли, усталость и тревожность становятся привычными спутниками.
Некоторые пациенты рассказывают о том, как изменение образа жизни, включая диету и физическую активность, помогло им контролировать давление. Другие же выражают недовольство по поводу побочных эффектов лекарств, которые назначают врачи. Важно отметить, что многие осознают необходимость регулярного мониторинга своего состояния и стараются следовать рекомендациям специалистов. Обсуждения на форумах и в социальных сетях показывают, что поддержка и обмен опытом между людьми с гипертонической болезнью могут сыграть значительную роль в управлении этим заболеванием.
https://youtube.com/watch?v=n8sLWOS66DU
Симптомы
Симптоматика гипертонической болезни может долгое время оставаться незаметной. Это представляет собой серьезную опасность, так как бессимптомное течение может привести к изменениям в органах и различным осложнениям. Лишь некоторые пациенты могут отмечать такие симптомы, как «туман» в голове и периодические головокружения.
По мере прогрессирования гипертонической болезни возникают поражения органов, что уже проявляется клинически. К симптомам эссенциальной гипертензии относятся головные боли (в области затылка или разлитые), чувство жара при повышении давления, потливость, одышка, дискомфорт в области груди, дрожь в теле, носовые кровотечения, отеки и ухудшение зрения.
При поражении головного мозга (когда у пациента наблюдается хроническая ишемия мозга) к перечисленным симптомам добавляются ухудшение памяти, неустойчивость при ходьбе, несистемное головокружение и диффузная головная боль, которая может возникать на фоне эмоционального стресса, усталости и снижения работоспособности. У таких пациентов также могут наблюдаться нарушения сна и шум в ушах или голове. Возможны развитие мозжечковых (нарушение походки, изменение почерка, скандированная речь, тремор головы, мышечная гипотония), псевдобульбарных (проблемы с речью, глотанием, поперхивание) и пирамидных (гипертонус мышц, ограничение движений) синдромов.
При сердечном поражении наблюдается гипертрофия левого желудочка и ишемическая болезнь сердца. Гипертрофия желудочка возникает как компенсаторная реакция на повышенные нагрузки на сердечную мышцу, что позволяет поддерживать нормальный сердечный выброс. Однако это может привести к болям, напоминающим стенокардию, из-за ухудшения коронарной микроциркуляции.
Поражение почек связано с развитием нефросклероза (фиброз почечной ткани), а на поздних стадиях происходит склероз клубочков, атрофия почечных канальцев, уменьшение размеров почек и развитие почечной недостаточности. Ранними признаками вовлечения почек являются наличие белка в моче и повышение уровня мочевой кислоты в крови. Поздние проявления включают протеинурию (выделение 300 мг белка с мочой) и увеличение креатинина в крови. Если утрачивается половина нефронов, скорость клубочковой фильтрации снижается вдвое. Пациентам с терминальной хронической почечной недостаточностью требуется регулярный диализ.
Анализы и диагностика гипертонической болезни
Артериальная гипертензия зачастую протекает без явных симптомов, поэтому при первом повышении артериального давления пациенту рекомендуется регулярно его контролировать. Диагноз эссенциальной гипертензии ставится на основе сбора анамнеза, многократных измерений давления и проведения лабораторных и инструментальных исследований. В большинстве случаев в истории болезни таких пациентов можно найти информацию о наличии гипертонии у ближайших родственников. Установление стадии, степени и риска сердечно-сосудистых осложнений при гипертонической болезни требует проведения следующих обследований:
- Общий анализ крови.
- Анализ мочи с оценкой протеинурии.
- Измерение уровня глюкозы в крови (натощак) и проведение глюкозо-толерантного теста.
- Определение уровня общего холестерина, липопротеинов высокой плотности, триглицеридов, мочевой кислоты и креатинина. Также исследуется уровень альдостерона и активность ренина.
- Оценка скорости клубочковой фильтрации.
- ЭКГ.
- ЭхоКГ.
- УЗИ почек и дуплексное сканирование артерий почек.
- КТ или МРТ головного мозга.
- Дуплексное сканирование брахиоцефальных артерий для выявления стенозов внутренних сонных артерий и атеросклеротических бляшек.
- Осмотр глазного дна офтальмологом для выявления геморрагий, экссудатов, отека соска зрительного нерва и диагностики гипертонической ретинопатии.
https://youtube.com/watch?v=JENNjS9cTmE
Лечение гипертонической болезни
Контроль и регулирование артериального давления являются важными задачами, так как снижение диастолического давления на 5–6 мм рт. ст. может существенно уменьшить риск смертности от сердечно-сосудистых заболеваний и инсультов.
Когда следует начинать терапию? Если у пациента наблюдается давление в диапазоне 140–159 / 90–99 мм рт. ст., рекомендуется осуществлять мониторинг давления в домашних условиях дважды в день в течение двух недель. При постоянных показателях 140–159 и 90–99 мм рт. ст. назначаются медикаменты. В случаях 2 или 3 степени гипертонии (показатели выше 160 мм рт. ст. и 100 мм рт. ст.) препараты назначаются немедленно, независимо от наличия дополнительных факторов риска.
Изолированное повышение систолического давления часто наблюдается у пожилых людей, и его следует снижать до уровня 140 мм рт. ст. Мягкая изолированная систолическая гипертензия может встречаться у подростков и молодых людей, для которых рекомендуется нелекарственное лечение. Клинические рекомендации подчеркивают значимость нелекарственного подхода не только для этой категории, но и на всех стадиях заболевания. Оно служит дополнением к медикаментозной терапии и включает:
- изменение образа жизни;
- отказ от вредных привычек (курение, алкоголь);
- увеличение физической активности (быстрая ходьба 30–40 минут до 5 раз в неделю, плавание) — это основа лечения при I стадии гипертонии и дополнение к медикаментозной терапии при II–III стадиях;
- ограничение потребления соли;
- нормализация массы тела — снижение веса на 1 кг приводит к снижению давления на 3 мм рт. ст.;
- улучшение качества сна.
Лечение эссенциальной гипертензии у взрослых включает следующие группы лекарств:
- гипотензивные препараты различных классов;
- диуретики (в основном тиазидные и тиазидоподобные);
- антиагреганты (способствуют улучшению текучести крови и предотвращают образование тромбов);
- статины (нормализуют уровень холестерина).
Гипотензивные препараты различаются по своему воздействию на предупреждение осложнений:
Часто используются комбинации препаратов:
- ингибитор АПФ + диуретик;
- блокатор рецепторов ангиотензина + диуретик;
- ингибитор АПФ + антагонист кальция;
- блокатор рецепторов ангиотензина + антагонист кальция, антагонист кальция + диуретик, бета-блокатор + диуретик.
Лекарства
Лозартан, Теветен, Диован, Вальсакор, Аккупро, Лизиноприл, Периндоприл, Рамиприл, Гипотиазид, Индапамид, Верошпирон, Бисопролол, Атенолол, Конкор, Небиволол.
Диета
Диета при гипертонии
- Результативность: терапевтический эффект наблюдается уже через 21 день
- Продолжительность: на постоянной основе
- Цена товаров: 1600-1700 рублей в неделю
Диета 10-й стол
- Эффективность: лечебный эффект через 1 месяц
- Сроки: постоянно
- Стоимость продуктов: 1700-1850 руб. в неделю
Сбалансированное питание способствует снижению артериального давления при легкой гипертензии. Уменьшение потребления соли до 5 г в день может привести к снижению систолического давления на 5–10 мм рт. ст., особенно у пожилых людей. Рекомендуется готовить пищу без добавления соли, а указанное количество соли использовать только для легкого подсаливания блюд. Безсолевая диета, богатая фруктами и овощами, а также ограничение жиров, помогают нормализовать давление.
При «высоком нормальном» давлении пожилым людям советуют увеличить потребление калия, включая в рацион больше овощей и фруктов: изюм, чернослив, бананы, финики, персики, виноград, апельсины, дыню, грейпфрут, абрикосы, курагу, хурму, арбуз, а также соки из апельсинов и яблок, помидоры, листовую зелень, картофель, кабачки, тыкву и бобовые.
Снижение потребления жиров достигается за счет уменьшения животных жиров и выбора нежирного мяса, птицы и рыбы, которые готовятся на пару или отвариваются, а также употребления обезжиренных молочных продуктов. Рекомендуется есть рыбу три раза в неделю и ежедневно включать в рацион 400 г свежих овощей. Овощи, фрукты и зерновые продукты содержат калий, магний и кальций. В качестве основы питания можно использовать диету при гипертонии и диету 10-го стола.
Снижение веса возможно путем ограничения калорийности рациона. Для этого следует исключить простые углеводы (сахар, сладости, кондитерские изделия, выпечку), значительно сократить потребление жирной пищи, картофеля, макаронных изделий и каш, одновременно увеличивая количество овощей, которые можно подавать как гарнир к отварному нежирному мясу или рыбе. При ожирении рекомендуется придерживаться диеты 8-го стола.
Профилактика гипертонической болезни
- Активный образ жизни с акцентом на физическую активность. Полезны аэробные упражнения, такие как ходьба, скандинавская ходьба, велосипедные прогулки, плавание и занятия фитнесом.
- Контроль массы тела для предотвращения развития ожирения.
- Сбалансированное питание — увеличение доли овощей и фруктов в рационе, а также рыбы, ненасыщенных жирных кислот, орехов и нежирных кисломолочных продуктов. В то же время рекомендуется сократить потребление поваренной соли, животных жиров и мяса.
- Отказ от курения и употребления алкогольных напитков.
- Ведение дневника для записи показателей артериального давления.
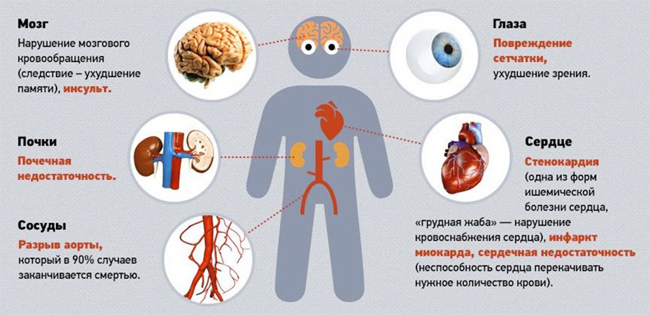
Последствия и осложнения
Если пациент страдает данным заболеванием, ему могут угрожать следующие осложнения гипертонической болезни:
- Сосудистые: энцефалопатия, кровоизлияние в мозг, кровоизлияние в сетчатку, расслаивающая аневризма, субарахноидальное кровоизлияние, сосудистая деменция, инфаркт. Сосудистая деменция является таким же распространенным и серьезным осложнением, как инсульт. В ее возникновении, помимо высокого артериального давления, играют роль возраст, гиперлипидемия, повышенная вязкость крови и замедленный мозговой кровоток. Мозговой инсульт и инфаркт представляют собой главные причины летального исхода среди пациентов. В 75% случаев инсульты обусловлены тромбозами на фоне атеросклероза, а 15% связаны с разрывом аневризм и развитием геморрагического инсульта. С увеличением давления возрастает риск атеросклеротического поражения сосудов, что может привести к инфаркту, атеротромботическому инсульту и стенозу почечных артерий.
- Отек соска зрительного нерва и потеря зрения.
- Первичный нефросклероз и почечная недостаточность. Существует прямая зависимость между уровнем артериального давления и ухудшением функции почек. Риск развития почечной недостаточности возрастает с повышением давления — при значениях 160–180 мм рт. ст. он увеличивается в 10 раз.
Прогноз
Прогноз выглядит довольно оптимистично, если пациенты регулярно принимают гипотензивные препараты и строго следуют всем рекомендациям врача, что помогает избежать осложнений. Каждому пациенту необходимо периодически посещать врача для оценки результатов терапии. Если лечение оказывается недостаточно эффективным, специалист может заменить ранее назначенное средство или добавить новый препарат. При отсутствии контроля над артериальным давлением и возникновении осложнений, таких как инфаркт или инсульт, прогноз значительно ухудшается.
Список источников
- Российское кардиологическое общество. Артериальная гипертензия у взрослых. Клинические рекомендации Министерства здравоохранения Российской Федерации, 2022 год.
- Кисляк О.А., Петрова Е.В., Чиркова Н.Н. Особенности эссенциальной артериальной гипертензии у подростков // Сердце. 2006. Т. 5. № 4. С. 16–19.
- Воробьев Р.И., Шарлаева Е.А. Оценка риска возникновения осложнений сердечно-сосудистых заболеваний / Ульяновский медико-биологический журнал, 2018, № 1, С. 25-28.
- Пунина А.А., Пунина М.А., Шкитин В.А., Шувалов А.Д. Роль эссенциальной артериальной гипертензии как фактора риска острого нарушения мозгового кровообращения / Вестник Смоленской государственной медицинской академии, 2019, Т. 18, № 4, С. 74–78.
- Сабиров И.С., Муркамилов И.Т., Фомин В.В., Сабирова А.И., Исмарова Г.С. Артериальная гипертензия в молодом возрасте: текущее состояние проблемы / The Scientific Heritage, 2021, № 72, С. 15-18.
Образ жизни и его влияние на гипертоническую болезнь
Образ жизни играет ключевую роль в развитии и управлении гипертонической болезнью. Влияние различных факторов образа жизни на уровень артериального давления (АД) многогранно и требует внимательного анализа. Рассмотрим основные аспекты, которые могут способствовать как повышению, так и снижению артериального давления.
Питание. Рацион питания является одним из важнейших факторов, влияющих на уровень АД. Избыточное потребление соли (натрия) связано с повышением артериального давления. Рекомендуется ограничить потребление соли до 5-6 граммов в день. Вместо этого следует увеличивать потребление калия, который помогает снизить давление. Продукты, богатые калием, включают бананы, картофель, шпинат и бобовые. Также важно следить за общим количеством потребляемых калорий и избегать избыточного веса, так как ожирение является одним из основных факторов риска гипертонии.
Физическая активность. Регулярные физические нагрузки способствуют снижению артериального давления и улучшению общего состояния сердечно-сосудистой системы. Рекомендуется заниматься аэробными упражнениями, такими как ходьба, бег, плавание или велосипедные прогулки, не менее 150 минут в неделю. Умеренные физические нагрузки помогают укрепить сердечную мышцу, улучшить кровообращение и снизить уровень стресса.
Алкоголь и курение. Употребление алкоголя в больших количествах может привести к повышению АД. Рекомендуется ограничить потребление алкоголя до одного стандартного напитка в день для женщин и двух для мужчин. Курение также негативно сказывается на состоянии сосудов и может способствовать развитию гипертонии. Отказ от курения является одним из самых эффективных способов снижения риска сердечно-сосудистых заболеваний.
Стресс. Хронический стресс может привести к временным повышениям АД, а также способствовать развитию других факторов риска, таких как неправильное питание и недостаток физической активности. Методы управления стрессом, такие как медитация, йога, глубокое дыхание и регулярные перерывы в работе, могут помочь снизить уровень стресса и, соответственно, артериальное давление.
Сон. Качество сна также имеет значение для контроля АД. Хроническая недостаточность сна может привести к повышению уровня стресса и нарушению обмена веществ, что, в свою очередь, может способствовать повышению артериального давления. Рекомендуется стремиться к 7-9 часам качественного сна каждую ночь.
Таким образом, образ жизни оказывает значительное влияние на развитие и течение гипертонической болезни. Внедрение здоровых привычек в повседневную жизнь может существенно снизить риск развития гипертонии и улучшить общее состояние здоровья. Важно помнить, что изменения в образе жизни должны быть постепенными и устойчивыми, чтобы обеспечить долгосрочные результаты.
Вопрос-ответ
В чём разница между гипертонией и эссенциальной гипертонией?
Первичная гипертония (ранее известная как эссенциальная гипертония). Эссенциальная (первичная) гипертония возникает, когда у вас аномально высокое кровяное давление, не являющееся результатом какого-либо заболевания. Эта форма высокого кровяного давления часто обусловлена ожирением, наследственностью и нездоровым питанием.
В чём разница между эссенциальной гипертензией и легочной гипертензией?
Легочная гипертензия отличается от «обычной» гипертензии (высокого кровяного давления) тем, что легочная гипертензия в основном поражает артерии и вены в легких, тогда как высокое кровяное давление связано с сужением артерий по всему телу. Легочная гипертензия может развиться в любом возрасте.
Советы
СОВЕТ №1
Регулярно измеряйте артериальное давление. Это поможет вам отслеживать изменения и вовремя реагировать на возможные отклонения. Используйте автоматические тонометры для удобства и точности измерений.
СОВЕТ №2
Следите за своим питанием. Уменьшите потребление соли, насыщенных жиров и сахара. Включите в рацион больше фруктов, овощей, цельнозерновых продуктов и нежирного белка, что поможет поддерживать нормальное давление.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Умеренные физические нагрузки, такие как ходьба, плавание или йога, могут значительно снизить уровень артериального давления и улучшить общее состояние здоровья.
СОВЕТ №4
Управляйте стрессом. Практикуйте методы релаксации, такие как медитация, глубокое дыхание или занятия хобби, чтобы снизить уровень стресса, который может негативно влиять на ваше давление.