Гиперпаратиреоз — эндокринное заболевание, характеризующееся избыточной продукцией паратиреоидного гормона, что нарушает обмен кальция и фосфора. Это заболевание часто остается незамеченным на ранних стадиях из-за неявных или отсутствующих симптомов. В статье рассмотрим виды гиперпаратиреоза, его симптомы, методы диагностики и лечения, а также особенности проявления у женщин. Понимание проблемы поможет читателям распознать симптомы и обратиться за медицинской помощью, что может предотвратить осложнения и улучшить качество жизни.
Общие сведения
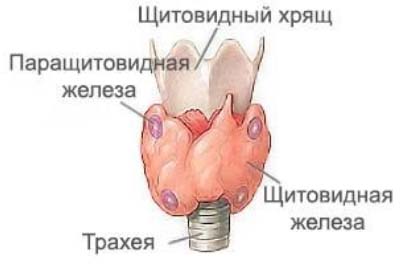
Паращитовидная железа отвечает за выработку паратгормона, который играет ключевую роль в поддержании нормального уровня кальция в организме. Кальций, в свою очередь, является основным регулятором секреции паратгормона, что создает механизм обратной связи между этими двумя компонентами. Секреция паратгормона активируется при снижении уровня кальция. Количество паращитовидных желез может колебаться от 2 до 8, однако чаще всего встречаются две пары. Верхняя пара расположена между капсулами щитовидной железы, в области перстневидного хряща.
Нижняя пара находится у нижних полюсов щитовидной железы. Каждая железа имеет овальную форму и размер, сопоставимый с небольшой горошиной, с характерной желтой окраской.
Заболевания паращитовидной железы включают гиперпаратиреоз и гипопаратиреоз. Гиперпаратиреоз проявляется повышенной продукцией паратгормона и уровня кальция, тогда как гипопаратиреоз характеризуется недостатком этого гормона. С 1970-х годов болезни паращитовидной железы перестали считаться редкими благодаря внедрению лабораторного скрининга для определения уровня кальция в крови. В США и Западной Европе скрининг на уровень кальция стал обязательным для пациентов, обращающихся за медицинской помощью.
В данной статье мы сосредоточимся на гиперпаратиреозе, который представляет собой значимую эндокринологическую проблему, сопоставимую с сахарным диабетом и заболеваниями щитовидной железы. Диагностировать это заболевание на ранних стадиях бывает сложно, если не проводить скрининг, так как в большинстве случаев оно протекает бессимптомно, но уже на этом этапе в крови наблюдается повышенный уровень кальция. У большинства пациентов болезнь выявляется на более поздних стадиях, когда возникают серьезные осложнения. Первичный гиперпаратиреоз чаще всего встречается у женщин старше 55 лет.
Врачи отмечают, что гиперпаратиреоз является серьезным эндокринным заболеванием, которое требует внимательного подхода к диагностике и лечению. По их мнению, основными симптомами являются усталость, слабость, боли в костях и почечные камни. Важно, чтобы пациенты не игнорировали эти признаки и обращались за медицинской помощью. Специалисты подчеркивают, что ранняя диагностика позволяет избежать осложнений, таких как остеопороз и сердечно-сосудистые заболевания. Лечение может включать как медикаментозную терапию, так и хирургическое вмешательство, в зависимости от степени тяжести состояния. Врачи рекомендуют регулярные обследования для людей в группе риска, чтобы своевременно выявлять и корректировать уровень паратиреоидного гормона.
https://youtube.com/watch?v=PQyCuMC7ZzY
Патогенез
Функционирование паращитовидных желез осуществляется на основе механизма обратной связи, который зависит от концентрации кальция в крови. Когда уровень кальция в плазме снижается, начинается активная выработка паратгормона. Этот гормон способствует повышению уровня кальция, извлекая его из костной ткани, усиливая реабсорбцию (обратное всасывание) кальция в почках и увеличивая синтез кальцитриола (активной формы витамина D3) в почках. Витамин D3, в свою очередь, способствует всасыванию кальция в кишечнике.
При наличии аденомы нарушается механизм обратной связи между уровнем кальция и синтезом паратгормона. Это также касается и снижения выработки паратгормона при высоком уровне кальция. Причиной этого является снижение или полное отсутствие чувствительности кальций-чувствительных рецепторов на клетках паращитовидной железы, что приводит к повышению синтеза паратгормона.
При гиперплазии желез наблюдается увеличение числа клеток, вырабатывающих паратгормон, что делает его продукцию неконтролируемой.
Избыточная выработка этого гормона приводит к следующим последствиям:
- Ускоренной резорбции костной ткани и потере кальция. Кальций, вымываемый из костей, попадает в кровь, что приводит к разрушению матрикса кости и образованию полостей и гранулем.
- Снижению реабсорбции фосфатов в почках, что вызывает гиперкальциемию, гиперкальциурию и гипофосфатемию.
- Увеличению всасывания кальция в кишечнике.
При первичном гиперпаратиреозе страдают целевые органы, такие как желудочно-кишечный тракт (развиваются язвы), костная система ( остеопороз), мочевыделительная система (образование камней, вторичный пиелонефрит) и сердечно-сосудистая система ( кальциноз сосудов и сердечных клапанов).
| Аспект | Первичный гиперпаратиреоз | Вторичный гиперпаратиреоз | Третичный гиперпаратиреоз |
|---|---|---|---|
| Причина | Аденома (80-85%), гиперплазия (10-15%), карцинома (<1%) паращитовидных желез | Хроническая почечная недостаточность, дефицит витамина D, мальабсорбция кальция | Длительно существующий вторичный гиперпаратиреоз, при котором паращитовидные железы становятся автономными |
| Уровень кальция в крови | Повышен | Нормальный или понижен | Повышен |
| Уровень ПТГ в крови | Повышен | Повышен | Повышен (часто значительно) |
| Уровень фосфора в крови | Понижен | Повышен | Понижен или нормальный |
| Симптомы | «Кости, камни, стоны, психические расстройства» (остеопороз, нефролитиаз, боли в костях, депрессия, слабость) | Симптомы основного заболевания (ХПН), костные боли, зуд, кальцификация мягких тканей | Симптомы, аналогичные первичному гиперпаратиреозу, но часто более выраженные |
| Лечение | Хирургическое удаление пораженной железы (паратиреоидэктомия) | Лечение основного заболевания, препараты витамина D, кальцимиметики (цинакальцет) | Хирургическое удаление паращитовидных желез (субтотальная или тотальная паратиреоидэктомия) |
| Прогноз | Хороший после успешной операции | Зависит от контроля основного заболевания | Зависит от успешности операции и контроля кальция |
Классификация
В классификации гиперпаратиреоза выделяют три основных типа:
- Первичный.
- Вторичный.
- Третичный.
Первичный гиперпаратиреоз возникает из-за аденом или гиперпластических изменений в паращитовидных железах. При этом состоянии наблюдается неконтролируемая повышенная выработка паратгормона, что нарушает баланс кальция в организме. Этот тип гиперпаратиреоза является наиболее распространенной причиной повышения уровня кальция в крови. Заболевание может проявляться в любом возрасте, включая детский, однако чаще всего встречается у женщин старше 50 лет, где его диагностика происходит у каждой второй пациентки. В большинстве случаев первичный гиперпаратиреоз ассоциирован с одиночной аденомой (85% случаев), гиперплазией железы (12% случаев) и множественными аденомами (до 5%). Семейные случаи могут быть связаны с множественными эндокринными неоплазиями (синдромы MEN1 и MEN2), при которых обнаруживаются генетические аномалии.
Вторичный гиперпаратиреоз указывает на то, что гиперфункция паращитовидных желез является следствием других заболеваний, приводящих к снижению уровня кальция в крови. Например, длительная гипокальциемия, вызывающая повышенную секрецию паратгормона, может развиваться при хронической почечной недостаточности, нехватке витамина D, рахите или синдроме мальабсорбции (плохое усвоение кальция) и при длительном применении петлевых диуретиков, что приводит к потере кальция с мочой. Вторичный гиперпаратиреоз часто является осложнением почечной недостаточности и наблюдается у половины пациентов, находящихся на диализе. Третичный гиперпаратиреоз возникает в результате формирования аденомы паращитовидной железы на фоне вторичного гиперпаратиреоза.
Алиментарный гиперпаратиреоз, также известный как ювенильная остеодистрофия, чаще всего встречается у активно растущих щенков и котят. Он развивается из-за стимуляции паращитовидных желез при низком уровне кальция. Это состояние возникает в результате неправильного питания животных, когда рацион не содержит достаточного количества кальция и витамина D. В результате нарушается развитие костной ткани, она становится хрупкой, у животных могут возникать хромота (артропатии) и спонтанные переломы.
Гиперпаратиреоз — это заболевание, которое вызывает множество обсуждений среди пациентов и врачей. Многие люди отмечают, что симптомы, такие как усталость, слабость и боли в костях, могут значительно ухудшить качество жизни. Некоторые пациенты делятся своими историями о том, как долго они искали правильный диагноз, поскольку симптомы часто маскируются под другие заболевания. Важным аспектом является то, что многие не осознают, как сильно гиперпаратиреоз может влиять на уровень кальция в организме, что приводит к различным осложнениям. Люди также обсуждают методы лечения, включая хирургическое вмешательство и медикаментозную терапию, и делятся опытом восстановления после операции. Сообщества поддержки становятся важным ресурсом, где пациенты могут обмениваться информацией и получать моральную поддержку.
https://youtube.com/watch?v=-LW_-NZ04MI
Причины
Подводя итоги, можно выделить ключевые факторы, способствующие развитию гиперпаратиреоза:
- Аденома паращитовидной железы, которая встречается в 85% случаев и чаще всего представлена единичным образованием.
- Гиперплазия одной или нескольких паращитовидных желез.
- Карцинома паращитовидной железы, являющаяся причиной в 3% случаев. В отличие от аденомы, она сопровождается более значительным повышением уровня кальция и более высокими показателями паратгормона.
- Множественные эндокринные неоплазии, такие как синдром Вермера и синдром Сипла.
- Генетические аномалии, включая мутации протоонкогенов, генов, отвечающих за рост, и факторов некроза опухолей.
- Воздействие радиации на область головы и шеи.
- Установлена связь между риском первичного гиперпаратиреоза и недостаточным потреблением кальция в рационе.
Причины вторичного гиперпаратиреоза:
- Хронические заболевания почек и хроническая почечная недостаточность. Почки играют важную роль в обмене кальция и фосфора, и их дисфункция может привести к гиперпаратиреозу.
- В почках витамин D преобразуется в активную форму, и при почечной недостаточности эта функция нарушается, что приводит к дефициту витамина. Это, в свою очередь, снижает всасывание кальция в желудочно-кишечном тракте.
- Пониженный уровень кальция в крови становится причиной гиперпаратиреоза.
- Состояния, сопровождающиеся хроническим недостатком кальция в организме: проблемы с его всасыванием, нехватка витамина D, необходимого для усвоения кальция, а также потеря кальция с мочой.
- Вторичный гиперпаратиреоз может развиваться при длительном применении глюкокортикоидов.
Симптомы гиперпаратиреоза
В зависимости от уровня кальция гиперпаратиреоз может проявляться в нескольких формах: нормокальциемическая, мягкая и манифестная. Мягкая форма заболевания, как правило, протекает без выраженных симптомов или с минимальными проявлениями. Первые признаки, на которые стоит обратить внимание, включают мышечную слабость, быструю утомляемость и боли в костях рук и ног. Также часто наблюдаются изменения в психоэмоциональном состоянии: бессонница, дневная сонливость, раздражительность, ухудшение памяти, тревожность и эпизоды депрессии.
Манифестная форма гиперпаратиреоза диагностируется при следующих условиях:
- уровень кальция превышает норму на 0,25 ммоль/л;
- имеются костные и висцеральные осложнения.
При манифестном течении заболевания выделяют несколько подтипов в зависимости от преобладания симптомов: висцеральная, костная, смешанная форма и гиперкальциемический криз.
- Костная форма характеризуется увеличением костного метаболизма с преобладанием резорбции. У пациентов развивается остеодистрофия, остеопороз, наблюдаются деформации костей, нарушения походки и переломы даже при незначительных нагрузках. Из-за изменений в костях пациенты могут терять рост, у них расшатываются зубы и выпадают волосы.
- Висцеральная форма в первую очередь затрагивает почки (снижение их функции, развитие нефролитиаза и нефрокальциноза), сердечно-сосудистую систему (возникновение артериальной гипертензии, нарушения ритма) и желудочно-кишечный тракт (потеря аппетита, тошнота, рвота, похудание, запоры, частые обострения язвенной болезни и хронического панкреатита). Мочекаменная болезнь наблюдается у 60% пациентов, а длительная гиперкальциемия может привести к нефрокальцинозу.
- Смешанная форма объединяет в себе симптомы как костной, так и висцеральной форм.
Наиболее распространенным является поражение костей, где возникают участки резорбции (пустоты), заполняющиеся коллагеном, что приводит к снижению минеральной плотности и прочности костей. Эти изменения увеличивают риск переломов. Остеопенический синдром чаще всего наблюдается в области предплечья (дистальный отдел) и бедра (проксимальный отдел). Также могут наблюдаться изменения в позвоночнике — от легкой деформации до компрессионных переломов.
Жалобы со стороны желудочно-кишечного тракта возникают у 50% пациентов. Они могут испытывать тошноту, запоры, вздутие, плохой аппетит и потерю веса. Язвенная болезнь встречается в 15% случаев и проявляется более выраженной симптоматикой по сравнению с язвенной болезнью, вызванной другими факторами, с частыми рецидивами.
Одним из серьезных проявлений гиперпаратиреоза является кальцификация артерий (отложение кальция в стенках артерий) и аорты. Это состояние может привести к ухудшению коронарного кровотока, гипертрофии миокарда, артериальной гипертензии и сердечной недостаточности. Артериальная гипертензия развивается у 50% пациентов. Также подвержены кальцификации сердечные клапаны, что может привести к порокам сердца, нарушениям ритма и повышенному риску эндокардита.
Кальцификаты могут образовываться в легких, суставах, коже и других органах. При тяжелом гиперпаратиреозе частота возникновения кальцификатов достигает 75%.
Изменения в центральной нервной системе могут проявляться депрессиями. При уровне кальция выше 3,0 ммоль/л пациенты начинают ощущать недомогание и сонливость, а при уровне выше 3,5 ммоль/л может развиться психоз. Гиперкальциемический криз проявляется остро: у пациентов возникают тошнота, жажда, боли в животе и мышцах, неукротимая рвота, судороги, спутанность сознания, лихорадка, затем может наступить ступор и кома.
https://youtube.com/watch?v=8Ld25brsZMo
Анализы и диагностика
Диагностика основывается на измерении уровня кальция и паратгормона в крови. Для подтверждения гиперкальциемии необходимо провести несколько исследований. Особенно важно контролировать эти показатели у следующих категорий пациентов:
- с мочекаменной болезнью;
- язвенной болезнью;
- при частых патологических переломах (переломы, возникающие в условиях, где здоровая кость не ломается);
- с нейроэндокринными опухолями;
- с нарушениями сердечного ритма;
- у пациентов, чьи родственники страдали от рака паращитовидных желез или множественных эндокринных неоплазий.
Сочетание гиперкальциемии и гиперпродукции паратгормона встречается крайне редко. У 10-15% пациентов уровень паратгормона может быть в пределах нормы или на верхней границе, в то время как уровень кальция значительно повышен.
При онкологических заболеваниях гиперкальциемия обычно сопровождается низким уровнем паратгормона. В случае нормокальциемической формы гиперпаратиреоза уровень кальция остается нормальным, а паратгормон повышен. В таких ситуациях следует искать причины, способствующие снижению кальция в крови (недостаточное потребление, плохое всасывание, почечная недостаточность, дефицит витамина D).
- Рентгенологическое исследование паращитовидных желез применяется редко, но может быть полезным, если пациенту показано оперативное вмешательство, при котором исследуются все железы. Этот метод оправдан, если после операции сохраняются признаки гиперпаратиреоза.
- Ультразвуковое исследование шеи широко используется для определения местоположения патологически измененных желез. По сравнению с рентгенологическим методом, достоверность УЗИ составляет 80%. Точность исследования зависит от квалификации врача, а также от локализации и размеров желез.
- Радиоизотопное сканирование. Радиоизотоп Сестамиби накапливается в паращитовидных аденомах, что позволяет точно определить, какая из желез поражена. Чувствительность этого метода достигает 90%, однако при множественных аденомах она снижается на 50%. Метод также позволяет выявлять паращитовидные аденомы при их эктопическом расположении.
- Компьютерная томография и МРТ в основном используются для определения местоположения патологически измененных желез, включая эктопические.
- Для выявления наследственных форм (синдромы MEN1 и MEN2) применяется генетический анализ.
Лечение гиперпаратиреоза
При данном заболевании используются как хирургические, так и консервативные методы лечения. У большинства пациентов заболевание на протяжении многих лет не прогрессирует, однако они должны находиться под постоянным наблюдением. В случае прогрессирования или появления явной формы заболевания проводится операция.
Консервативное лечение гиперпаратиреоза рекомендуется в следующих случаях:
- при умеренных симптомах заболевания (в легкой форме) без поражения органов-мишеней;
- в подготовительном периоде перед операцией для предотвращения гиперкальциемического криза;
- если пациент отказывается от хирургического вмешательства;
- при наличии противопоказаний к операции (тяжелые сопутствующие заболевания);
- в случае рецидива гиперпаратиреоза после операции.
Консервативная терапия проводится при легкой, малосимптомной форме без переломов, с пониженной костной массой и незначительной гиперкальциемией. Всем пациентам рекомендуется:
- соблюдать диету с ограничением кальция (не более 800 мг в день);
- увеличить потребление жидкости;
- использовать диуретики;
- ограничить потребление натрия и белка;
- принимать препараты, снижающие скорость резорбции костной ткани.
Лечение гиперпаратиреоза у женщин, которые не могут быть прооперированы, включает:
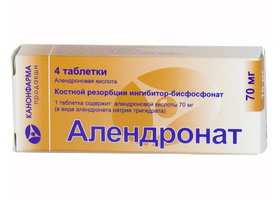
- Для предотвращения потери костной массы и снижения риска переломов назначаются бисфосфонаты. Эти препараты помогают сохранить костную массу, но практически не влияют на уровень кальция. Целевыми клетками бисфосфонатов являются остеокласты, ответственные за разрушение костной ткани. Наиболее часто используются препараты алендроновой кислоты ( Алендронат, Биносто, Осталон, Остерепар, Фороза, Фосамакс), которые принимают по 70 мг раз в неделю. Препараты ибандроновой кислоты ( Бонвива, Бондронат, Резовива) назначаются по 150 мг раз в месяц. Препараты золедроновой кислоты ( Акласта, Резорба, Зомета, Верокласт) вводятся внутривенно по 5 мг один раз в год. Пациенты должны проходить контроль — каждые полгода проводится анализ на уровень паратгормона, кальция (общего и ионизированного), креатинина.
- При явной форме заболевания всегда наблюдается высокий уровень кальция, поэтому назначаются препараты агонистов кальций-чувствительного рецептора (кальцимиметики). Они снижают уровень кальция и повышают чувствительность рецепторов к кальцию, что приводит к снижению секреции паратгормона и уменьшению риска висцеральных нарушений. Цинакалцет (препараты Мимпара, Ротокальцет, Цинакальцет-ТЛ) назначается в начальной дозе 30 мг дважды в день. Максимальная доза составляет 90 мг четыре раза в день. Дозировка подбирается с учетом уровня кальция, паратгормона и креатинина. Кальцимиметики применяются, когда операция противопоказана, невозможно определить источник повышенной продукции паратгормона и в случае паратиреоидной карциномы. Эти препараты контролируют секрецию паратгормона и способствуют обратному развитию гиперплазии желез. Кроме того, они улучшают прочность костной ткани и предотвращают развитие системного кальциноза.
- В терапии остеопороза используются препараты моноклональных антител. Деносумаб (препараты Пролиа, Эксджива) — это человеческое антитело, которое подавляет образование остеокластов, их активность и продолжительность жизни. Это приводит к уменьшению резорбции костной ткани и увеличению ее массы и прочности.
- Гормонозаместительная терапия эстрогенами назначается во время менопаузы, когда риск остеопороза возрастает.
- Препараты витамина D.
При вторичном гиперпаратиреозе, возникшем на фоне почечной недостаточности, назначаются фосфатбиндеры (фосфат-связывающие препараты — Ренагель, Ренвелла, Селамерекс), витамин D, а при выраженном гиперпаратиреозе дополнительно и кальцимиметики. Рекомендуется уменьшить в рационе продукты, содержащие фосфор (сухое молоко, яичный порошок, все виды сыров, сухие сливки, кедровые орехи, фасоль, миндаль, фисташки, соя, семечки).
Лекарства
Алендронат, Остало, Пролиа
- Биофосфонаты: Алендронат, Биносто, Остало, Остерепар, Фороза, Фосамакс, Бонвива, Бондронат, Резовива, Акласта, Резорба, Зомета, Верокласт.
- Кальцимиметики (средства, уменьшающие уровень кальция): Мимпара, Ротокальцет, Цинакальцет-ТЛ.
- Препараты на основе моноклональных антител: Пролиа, Эксджива.
- Витамин D: Альфа Д3, Оксидевит, Альфадол, Рокальтрол, Остеотриол.
Процедуры и операции
При наличии подтвержденной опухоли, выраженной гиперкальциемии и осложнений пациентам рекомендуется хирургическое вмешательство. Основные показания к операции включают:
- Уровень общего кальция, превышающий норму на 0,25 ммоль/л.
- Снижение клубочковой фильтрации на 30% по сравнению с нормальными показателями.
- Наличие висцеральных проявлений.
- Выделение кальция более 400 мг в сутки.
- Уменьшение минеральной плотности костной ткани.
- Возраст до 50 лет.
В случае паратиромы или гиперплазии околощитовидных желез их удаляют. Необходимо провести ревизию всех желез, так как перед операцией могут быть обнаружены множественные аденомы или гиперплазии. При гиперплазии всех четырех желез выполняется субтотальная паратиреоидэктомия. Оставляют около 50-70 мг наименее измененной железы и помечают ее нерассасывающейся клипсой, чтобы упростить повторное нахождение оперированной железы в будущем.
Если операция проходит успешно, период восстановления протекает без осложнений. Уровень кальция у пациентов контролируется дважды в день, и при его быстром снижении назначаются препараты кальция для приема внутрь. Одним из возможных осложнений после операции является стойкая гипокальциемия, поэтому пациентам необходимо длительное время принимать препараты кальция и метаболиты витамина D (такие как Альфа Д3, Оксидевит, Альфадол, Рокальтрол, Остеотриол). После операции доза метаболитов витамина D должна составлять 1,75 мкг в сутки, а кальция — 2000 мг в сутки. Когда уровень кальция стабильно нормализуется, дозы препаратов можно уменьшить. Хирургическое лечение и последующий прием указанных препаратов в течение года способствуют увеличению минеральной плотности костей.
У детей
В детском возрасте первичный гиперпаратиреоз наблюдается крайне редко. У младенцев и детей раннего возраста это состояние связано с мутациями в гене, отвечающем за кальций-чувствительный рецептор. У подростков и детей старшего возраста первичная форма заболевания возникает в результате аденомы или гиперплазии паращитовидных желез. В 80% случаев гиперпаратиреоз обусловлен одиночной аденомой, а в 15% — гиперплазией нескольких желез или множественной эндокринной неоплазией. Последняя форма является наследственным заболеванием, при котором опухоли или гиперпластические процессы развиваются в двух или более эндокринных органах, что приводит к увеличению продукции гормонов.
В детском возрасте чаще встречается вторичный гиперпаратиреоз, который проявляется как компенсаторная гиперплазия желез. Уровень паратгормона повышается из-за длительного снижения уровня кальция или фосфора. Это состояние чаще всего наблюдается при хронических заболеваниях почек и дефиците витамина D. При почечных заболеваниях усиливается резорбция костной ткани, что приводит к гиперкальциемии. Основные причины вторичного гиперпаратиреоза включают:
- Синдром мальабсорбции (нарушение всасывания кальция в тонком кишечнике).
- Рахит — заболевание, при котором нарушается обмен фосфора и кальция. Основной причиной является недостаток кальция в пище и недостаточное образование витамина D в коже. Это может быть вызвано нерациональным питанием, плохим всасыванием, недостатком солнечного света, а также снижением инсоляции из-за высокой влажности и запыленности. В ответ на снижение уровня кальция активируется функция паращитовидных желез.
- Хронические заболевания почек.
Лечение вторичного гиперпаратиреоза, связанного с повышенным уровнем кальция, направлено на устранение избыточного всасывания кальция в желудочно-кишечном тракте, высвобождение кальция из костей и снижение его выделения почками.
В остром периоде при тяжелой гиперкальциемии или гиперкальциемическом кризе лечение включает регидратацию с использованием физраствора. После устранения гиповолемии применяются петлевые диуретики ( Лазикс, Фуросемид). Форсированный диурез оказывается эффективным при повышении уровня кальция. Для подавления резорбции костной ткани рекомендуются бисфосфонаты, которые также обладают гипокальциемическим эффектом. Кроме того, назначаются глюкокортикоиды, которые снижают всасывание кальция в кишечнике, особенно при гипервитаминозе D. Если в ходе гиперкальциемического криза наблюдается олигоанурия, детям проводят гемодиализ с использованием бескальциевого диализата. При умеренном повышении уровня кальция также применяется регидратация с добавлением петлевых диуретиков и ограничивается потребление кальция.
Диета
Всем пациентам советуется придерживаться диеты с ограничением кальция (не более 800-1000 мг в сутки) и увеличить объем потребляемой жидкости.
Профилактика
Специфическая профилактика первичной формы заболевания отсутствует. Для снижения риска развития патологии рекомендуется:
- Поддерживать оптимальный уровень витамина D в организме. При его недостатке стоит рассмотреть возможность приема витаминно-минеральных комплексов.
- Заниматься физической активностью на регулярной основе.
- Обеспечивать достаточное поступление кальция, однако не следует принимать кальциевые добавки без предварительного определения его уровня в организме.
- Пить достаточное количество жидкости, что помогает снизить вероятность образования почечных камней.
- При использовании мочегонных средств контролировать уровень кальция в крови.
- Людям с наследственной предрасположенностью к данному заболеванию рекомендуется проходить регулярные обследования.
- Женщинам в период климакса следует ежегодно проходить денситометрию для раннего выявления остеопороза.
Вторичный гиперпаратиреоз можно предотвратить. При заболеваниях почек назначается диетотерапия, а также препараты, которые помогают адсорбировать фосфор и активный витамин D. На поздних стадиях вторичной формы заболевания может развиваться гипертрофия паращитовидных желез. Чтобы не упустить это состояние, необходимо регулярно проводить УЗИ, а при обнаружении патологического увеличения желез рекомендовать пациенту оперативное вмешательство.
Последствия и осложнения
К основным осложнениям данного заболевания можно отнести:
- Формирование камней в почках, вызванное увеличенной экскрецией кальция с мочой, что приводит к его отложению в почечной ткани ( нефрокальциноз).
- Кальциноз сосудов, который может привести к артериальной гипертензии, инфаркту миокарда, инсульту и недостаточности кровообращения.
- Нейропсихические расстройства, такие как ( депрессия и проблемы с памятью).
- Язвенная болезнь желудка.
- Вторичный остеопороз и риск переломов.
- Гиперкальциемический криз.
- К послеоперационным осложнениям относятся: гипокальциемия, синдром «голодных костей» и повреждение гортанного нерва. Для борьбы с синдромом «голодных костей» после операции назначаются повышенные дозы кальция и витамина D.
Прогноз
Без надлежащего лечения и при тяжелом течении болезни может возникнуть инвалидность. Особенно опасен гиперкальциемический криз, который может привести к летальному исходу в 60% случаев. Раннее выявление заболевания и своевременное хирургическое вмешательство помогают предотвратить развитие костно-висцеральных осложнений.
После хирургической операции симптомы болезни, как правило, исчезают, и выздоровление наблюдается в 90% случаев. В течение первого года после операции минеральная плотность костей увеличивается на 15-25%.
Список источников
- Пинский С. Б., Цмайло В. М., Федорова О. А. Ошибки и сложности в диагностике и терапии первичного гиперпаратиреоза // Сибирский медицинский журнал. 2008; 79 (4): 23–28.
- Выродов К. С., Архипов О. И., Бондаренко А. Г., Цациев Д. А., Пыхтин Ю. Ю. Проблемы диагностики и хирургического вмешательства при первичном гиперпаратиреозе // Кубанский научный медицинский вестник. 2009; 9: 20–22.
- Волгина Г. В., Перепеченых Ю. В. Терапия вторичного гиперпаратиреоза у пациентов с хронической почечной недостаточностью // Нефрология и диализ, 2000, т. 2, № 4, с. 352-357.
- Рожинская Л. Я. Вторичный гиперпаратиреоз и остеопатии почек при хронической почечной недостаточности // Нефрология и диализ, 2000, т. 2, № 4, с. 241-247.
- Пархисенко Ю. А., Струкова О. Н., Струков Д. А. Хирургическое вмешательство при первичном гиперпаратиреозе // Сетевое электронное издание научно-практического журнала «Научно-медицинский вестник Центрального Черноземья». 2007, № 29.
Советы по самообслуживанию и образу жизни
Гиперпаратиреоз — это состояние, при котором наблюдается избыточная выработка паратиреоидного гормона (ПТГ) паращитовидными железами. Это может привести к повышению уровня кальция в крови (гиперкальциемия) и вызвать различные симптомы и осложнения. Для людей, страдающих от гиперпаратиреоза, важно не только следовать рекомендациям врача, но и внедрять в свою жизнь определенные изменения, которые помогут улучшить общее состояние здоровья и качество жизни.
Вот несколько советов по самообслуживанию и образу жизни, которые могут быть полезны:
- Регулярные медицинские осмотры: Важно проходить регулярные обследования и анализы, чтобы контролировать уровень кальция и ПТГ в крови. Это поможет своевременно выявить изменения и скорректировать лечение.
- Сбалансированное питание: Следует обратить внимание на рацион. Увеличение потребления продуктов, богатых кальцием и витамином D, может помочь поддерживать здоровье костей. Однако необходимо избегать избыточного потребления кальция, так как это может усугубить симптомы гиперпаратиреоза.
- Поддержание гидратации: Употребление достаточного количества воды может помочь снизить уровень кальция в крови и предотвратить образование камней в почках, что является распространенным осложнением гиперпаратиреоза.
- Физическая активность: Регулярные физические упражнения способствуют укреплению костей и улучшению общего состояния здоровья. Рекомендуются умеренные нагрузки, такие как ходьба, плавание или занятия йогой. Однако перед началом новой программы упражнений стоит проконсультироваться с врачом.
- Избегание стрессов: Стресс может негативно сказаться на общем состоянии здоровья. Практики релаксации, такие как медитация, глубокое дыхание или занятия хобби, могут помочь снизить уровень стресса и улучшить общее самочувствие.
- Отказ от вредных привычек: Курение и чрезмерное употребление алкоголя могут усугубить состояние. Отказ от этих привычек поможет улучшить общее здоровье и снизить риск осложнений.
- Обсуждение с врачом: Важно открыто обсуждать с врачом любые изменения в состоянии здоровья, новые симптомы или побочные эффекты от лечения. Это поможет скорректировать терапию и улучшить качество жизни.
Следуя этим рекомендациям, пациенты с гиперпаратиреозом могут значительно улучшить свое состояние и качество жизни. Однако важно помнить, что каждый случай индивидуален, и подход к лечению и самообслуживанию должен быть адаптирован под конкретные нужды пациента.
Вопрос-ответ
Что будет, если не лечить гиперпаратиреоз?
Если вторичная форма патологии протекает длительно, то есть риск развития третичного гиперпаратиреоза, при котором развивается аденома паращитовидной железы. Причины гиперплазии паращитовидной железы до сих пор неизвестны. Наследственных факторов для данного заболевания не обнаружено.
Нужно ли принимать витамин Д при гиперпаратиреозе?
Шоднократно подтверждено, что ПГПТ часто ассоциирован с недостатком или дефицитом витамина D. Сопутствующий дефицит витамина D может приводить к более выраженному повышению ПТГ и усугублять клиническую картину ПГПТ, прежде всего за счет снижения МПК.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования, особенно если у вас есть предрасположенность к заболеваниям щитовидной железы или паращитовидных желез. Раннее выявление гиперпаратиреоза может значительно улучшить прогноз и качество жизни.
СОВЕТ №2
Обратите внимание на свой рацион. Увеличьте потребление кальция и витамина D, так как они играют ключевую роль в поддержании здоровья костей и могут помочь в управлении симптомами гиперпаратиреоза.
СОВЕТ №3
Если у вас уже диагностирован гиперпаратиреоз, обсудите с врачом возможные варианты лечения, включая медикаментозную терапию или хирургическое вмешательство. Не откладывайте лечение, так как это может привести к серьезным осложнениям.
СОВЕТ №4
Следите за своим состоянием и обращайте внимание на любые изменения в самочувствии, такие как усталость, боли в костях или изменения в настроении. Эти симптомы могут указывать на ухудшение состояния и требуют консультации специалиста.