Гипергликемия — состояние, при котором уровень глюкозы в крови превышает норму, что может вызвать серьезные последствия для здоровья. В статье рассмотрим основные симптомы гипергликемии, методы первой помощи и причины повышения сахара в крови. Понимание этих аспектов поможет своевременно распознать проблему и предпринять меры для ее предотвращения и контроля, что особенно важно для людей с диабетом и предрасположенностью к нему.
Общие сведения
Углеводный обмен играет ключевую роль в общем состоянии метаболизма. Углеводы участвуют практически во всех процессах обмена веществ, включая белки (гликопротеины), нуклеиновые кислоты (рибоза и дезоксирибоза), липиды (гликолипиды), нуклеотиды (АТФ, АМФ, АДФ) и нуклеозиды (аденозин), а также ионы. Простые и сложные углеводы являются основными источниками энергии, необходимыми для нормального функционирования организма, и должны быть обязательной частью рациона. Нарушения углеводного обмена можно классифицировать на несколько основных групп: гипо- и гипергликемия, агликогенозы, гликогенозы, гексоз- и пентоземии.
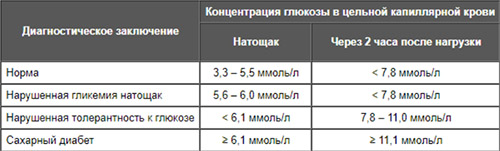
Гипергликемия — это клинический признак, который характеризуется повышением уровня глюкозы в крови (плазме) выше 6,5 ммоль/л натощак и более 8,9 ммоль/л в любое время суток. Код гипергликемии по МКБ-10: R73.9 — гипергликемия неуточненная. В зависимости от уровня глюкозы (GLU) выделяют легкую форму с показателями 6,7-11,1. Это состояние сопровождается значительным и устойчивым увеличением уровня глюкозы в крови до 10,5-11,0 ммоль/л и нарушением жизнедеятельности организма. Данная форма гипергликемии называется гипергликемическим синдромом. Наиболее серьезным проявлением является гипергликемический криз (ГПК> 16,5).
В данной статье рассматриваются ранние нарушения углеводного обмена, которые некоторые исследователи называют «предиабет». К ранним нарушениям углеводного обмена относятся состояния нарушенной толерантности к глюкозе (НТГ) и нарушенная гликемия натощак (НГН), а также их сочетание (НТГ+НГН). Считается, что предиабет связан с высоким риском развития сахарного диабета 2 типа, однако в некоторых случаях предиабет не переходит в диабет и рассматривается как отдельный фактор риска сердечно-сосудистых заболеваний. Это пограничные нарушения углеводного обмена, предшествующие развитию сахарного диабета, когда уровень глюкозы недостаточен для постановки диагноза.
Исследования показывают, что при НГН инсулинорезистентность печени и гиперпродукция глюкозы более выражены, чем при изолированной НТГ, что подтверждается более высокой выработкой глюкозы печенью и показателями индекса инсулинорезистентности. НТГ характеризуется периферической инсулинорезистентностью, что подтверждается более низкими показателями индекса чувствительности к инсулину. При сочетании этих состояний (НТГ+НГН) наблюдается нарушение первой фазы секреции инсулина.
Согласно данным литературы, общемировая распространенность НТГ среди людей в возрасте от 30 до 70 лет составляет около 6,7% и продолжает расти, в то время как в России предиабет наблюдается у примерно 19% активного населения, что ставит этих людей в группу риска развития диабета. Предиабет, как и сахарный диабет 2 типа, связан с возрастом и увеличением массы тела. Гендерные различия в распространенности ранних нарушений углеводного обмена не обнаружены.
По экспертным оценкам, риск развития сахарного диабета 2 типа у людей с НТГ в 6 раз выше, чем у тех, кто имеет нормальную толерантность к глюкозе, а в случаях сочетания НТГ и НГН риск увеличивается в двенадцать раз. Относительный риск общей смертности у лиц с НТГ в 1,48 раза выше, чем в норме, при этом риск сердечно-сосудистых осложнений возрастает в 1,66 раза. При наличии НГН риск развития диабета 2 типа в 4,7 раза выше, чем у людей с нормальной толерантностью к глюкозе. НГН также ассоциируется с повышенным риском сердечно-сосудистых осложнений.
Таким образом, активное вмешательство необходимо уже на стадии предиабета (НГН и НТГ), чтобы предотвратить развитие сахарного диабета 2 типа, который может привести к различным осложнениям, таким как нарушения зрения, атеросклероз сосудов сердца, нижних конечностей и мозга, нефропатия и поражения нервной системы.
Для этой цели всем людям рекомендуется регулярный скрининг, который позволяет своевременно выявлять НТГ, НГН и сахарный диабет 2 типа, а значит, начинать необходимое лечение и снижать риск развития серьезных осложнений и потенциальной инвалидизации в будущем. Важно регулярно проводить тест на постпрандиальную глюкозу, особенно у лиц с высоким риском диабета, который определяет уровень сахара в крови через 2 часа после еды. Этот тест помогает выявить предиабет на ранней стадии, когда показатели гликемии натощак еще находятся в пределах нормы. Частота самоконтроля уровня глюкозы зависит от потребностей и целей пациента. Появление различных типов индивидуальных глюкометров делает самоконтроль более простым и доступным для большинства заинтересованных людей.
Показатели теста на постпрандиальную глюкозу, помимо диагностики ранних стадий сахарного диабета, также используются для оценки риска сердечно-сосудистых осложнений (атеросклероз, ИБС) при сахарном диабете 2 типа.
Врачи отмечают, что гипергликемия, или повышенный уровень сахара в крови, является серьезной проблемой, требующей внимательного подхода. По их мнению, основными причинами этого состояния являются неправильное питание, недостаток физической активности и стресс. Специалисты подчеркивают важность регулярного мониторинга уровня глюкозы, особенно для людей с предрасположенностью к диабету. Они рекомендуют пациентам следить за своим рационом, избегая избыточного потребления углеводов и сахара. Врачи также акцентируют внимание на необходимости физической активности, которая помогает улучшить чувствительность к инсулину. Кроме того, они советуют не игнорировать симптомы гипергликемии, такие как жажда, частое мочеиспускание и усталость, и обращаться за медицинской помощью при их появлении. Правильное управление уровнем сахара в крови может значительно улучшить качество жизни и снизить риск осложнений.
https://youtube.com/watch?v=3BNRAvjR-_g
Патогенез
Патогенез предиабета связан с качественным и количественным дефицитом инсулина, который возникает из-за снижения его активности в адипоцитах, мышечной ткани и гепатоцитах. Это состояние обусловлено недостаточной выработкой инсулина β-клетками поджелудочной железы и развитием инсулинорезистентности, что означает снижение чувствительности рецепторов к инсулину. Эти нарушения в пострецепторном действии инсулина, в сочетании с уменьшением его продукции, приводят к повышению уровня глюкозы до значений, соответствующих нормальной гликемии на голодный желудок (6,1–6,9 ммоль/л) и/или нарушенной гликемии на голодный желудок (7,8–11,0 ммоль/л после теста с глюкозой). У пациентов с умеренной гипергликемией основным фактором является снижение чувствительности к инсулину в периферических тканях, особенно в мышцах. В случае гипергликемии натощак дополнительным негативным фактором может стать увеличение продукции глюкозы печенью.
| Причина гипергликемии | Механизм развития | Последствия для организма |
|---|---|---|
| Сахарный диабет 1 типа | Разрушение бета-клеток поджелудочной железы, отсутствие выработки инсулина | Кетоацидоз, дегидратация, кома, повреждение органов |
| Сахарный диабет 2 типа | Инсулинорезистентность, относительная недостаточность инсулина | Осложнения со стороны сердечно-сосудистой системы, почек, глаз, нервной системы |
| Стресс (физический или эмоциональный) | Выброс контринсулярных гормонов (кортизол, адреналин), повышение уровня глюкозы | Временное повышение уровня сахара, при хроническом стрессе — риск развития диабета |
| Прием некоторых лекарств (глюкокортикоиды, диуретики) | Нарушение чувствительности к инсулину, увеличение выработки глюкозы печенью | Временное повышение уровня сахара, при длительном приеме — риск развития диабета |
| Острые инфекции и воспалительные процессы | Выброс контринсулярных гормонов, повышение потребности в инсулине | Временное повышение уровня сахара, ухудшение течения основного заболевания |
| Заболевания поджелудочной железы (панкреатит, опухоли) | Повреждение бета-клеток, нарушение выработки инсулина | Нарушение пищеварения, боли, развитие диабета |
| Синдром Кушинга | Избыточная выработка кортизола, повышение уровня глюкозы | Ожирение, артериальная гипертензия, остеопороз, развитие диабета |
| Активный рост у подростков | Повышенная потребность в энергии, гормональные изменения | Временное повышение уровня сахара, обычно нормализуется |
Классификация
Выделяют следующие состояния:
- Предиабет, который может проявляться как нарушение толерантности к глюкозе (НТГ), нарушение гликемии натощак (НГН) или их сочетание (НТГ+НГН).
- Диабет, который делится на 1 и 2 тип.
Гипергликемия — это состояние, которое вызывает множество обсуждений среди людей, особенно тех, кто страдает диабетом. Многие отмечают, что это не просто медицинская проблема, а серьезное испытание, влияющее на повседневную жизнь. Люди делятся своими переживаниями о том, как высокие уровни сахара в крови могут вызывать усталость, жажду и частое мочеиспускание. Некоторые рассказывают о том, как им пришлось изменить свой рацион и образ жизни, чтобы контролировать уровень глюкозы.
Многие также подчеркивают важность регулярного мониторинга и консультаций с врачами. В социальных сетях можно встретить советы и рекомендации, которые помогают справляться с этим состоянием. Люди делятся рецептами низкоуглеводных блюд и рассказывают о физических упражнениях, которые помогают поддерживать здоровье. В целом, обсуждения о гипергликемии подчеркивают необходимость осведомленности и поддержки, как со стороны медицинских специалистов, так и от близких.
https://youtube.com/watch?v=H68HVuk_0m8
Причины
Причины повышения уровня глюкозы в крови могут быть разнообразными, среди которых выделяются следующие:
- Гипергликемия, вызванная гормональными изменениями ( гипертиреоз, сахарный диабет, семейный полиэндокринный аденоматоз, акромегалия, феохромоцитома, болезнь Иценко-Кушинга).
- Центральная гипергликемия (отравления, травмы головного мозга с кровоизлияниями в IV желудочек, энцефалит, опухоли).
- Психогенные факторы (стресс).
- Заболевания поджелудочной железы ( панкреатит), печеночная недостаточность.
- Состояние глубокой недоношенности у новорожденных.
- Гипергликемия, возникающая на фоне различных критических состояний.
- Алиментарная гипергликемия (питательные расстройства — булимия/длительное чрезмерное потребление легко усваиваемых углеводов; синдром Прадера-Вилли — предрасположенность к инсулинорезистентному диабету в детском возрасте на фоне ожирения; липодистрофия Сайпа-Лоренса — предрасположенность к диабету 2 типа; синдром Урбаха-Вите — склонность к повышению уровня глюкозы натощак).
- Гипергликемия, вызванная лекарственными средствами ( глюкокортикостероиды, антипсихотики второго поколения, статины, тиазидные диуретики, ингибиторы кальциневрина и другие).
К факторам риска, способствующим развитию нарушений углеводного обмена, относятся:
- Наличие близких родственников с сахарным диабетом 2 типа.
- Возраст 40 лет и старше с индексом массы тела (ИМТ) ≥25 кг/м².
- Низкий уровень физической активности.
- Люди с артериальной гипертензией, ишемической болезнью сердца.
- Синдром поликистозных яичников.
Симптомы
Преддиабет характеризуется отсутствием четких клинических симптомов, присущих сахарному диабету. Это связано, прежде всего, с тем, что ткани и органы продолжают получать необходимую энергию, а также с незначительной глюкозурией. В редких случаях на стадии НГН и НТГ могут проявляться симптомы гипергликемии, которые выражаются в неспецифических жалобах пациентов, таких как повышенная утомляемость, снижение работоспособности и замедленное заживление ран.
К косвенным признакам гипергликемии на начальном этапе можно отнести:
- ожирение или избыточный вес;
- артериальную гипертензию;
- проблемы со стороны сердечно-сосудистой системы;
- атерогенную дислипидемию (увеличение уровня триглицеридов и снижение уровня холестерина, связанного с ЛПВП — липопротеинами высокой плотности);
- повышенное содержание мочевой кислоты в крови ( гиперурикемия);
- нарушения фибринолиза.
При осмотре большинства пациентов с преддиабетом наблюдается увеличение окружности талии, превышающей 94 см у мужчин и 80 см у женщин. При этом жировая масса в основном сосредоточена на туловище, в то время как в области бедер и ягодиц она относительно уменьшена.
https://youtube.com/watch?v=aPLkBkK7a1Q
Анализы и диагностика
Для диагностики предиабетного состояния выполняется несколько анализов:
- Определение уровня глюкозы в крови натощак.
- Тест на переносимость глюкозы.
- Анализ на гликозилированный гемоглобин.
Лечение
У большинства людей с предиабетом в течение нескольких лет развивается сахарный диабет 2 типа, поэтому к этому состоянию следует относиться с особой серьезностью. Немедикаментозные методы терапии включают:
- Сбалансированное питание с уменьшением калорийности рациона.
- Борьбу с избыточным весом. Снижение массы тела на каждый килограмм снижает риск развития диабета на 16%, а также уменьшает вероятность ангиопатий и сердечно-сосудистых заболеваний.
- Регулярные физические нагрузки продолжительностью до 30 минут в день.
Чаще всего этих мероприятий достаточно для контроля уровня сахара в крови и значительного снижения риска диабета. Согласно рекомендациям, следует стремиться к показателям гликированного гемоглобина ниже 7%. Если изменения в диете и физической активности не приводят к желаемым результатам, пациентам может быть рекомендовано медикаментозное лечение. Наиболее часто при предиабете назначают Метформин, который служит профилактикой сахарного диабета. Основное действие этого препарата заключается в снижении продукции глюкозы печенью и повышении чувствительности тканей к инсулину. Это способствует более активному усвоению глюкозы тканями и улучшает секрецию инсулина поджелудочной железой. Метформин не вызывает гипогликемии и не стимулирует секрецию инсулина. Он снижает уровень HbA1c на 1,5% и положительно влияет на липидный обмен, уменьшая содержание холестерина, триглицеридов и липопротеинов низкой плотности. При этом масса тела остается стабильной или немного снижается.
Наиболее часто используется метформин обычного высвобождения, который принимается дважды в день для улучшения секреции инсулина. Препарат Глюкофаж начинают с дозы 500 мг один раз в сутки вечером, а затем, к концу первого месяца, увеличивают до 850 мг дважды в день. Если пациент не переносит эту форму метформина, назначают пролонгированный препарат в дозе 750 мг по 2 таблетки вечером. Максимально эффективная доза составляет 1000 мг дважды в день, но чаще всего применяют 850 мг дважды в день. Чем выше доза, тем выше вероятность побочных эффектов со стороны желудочно-кишечного тракта, что ограничивает возможность увеличения дозы.
Если препарат оказывается неэффективным или уровень гипергликемии продолжает расти, что может указывать на развитие сахарного диабета, лечение осуществляется с использованием различных препаратов, которые подбираются индивидуально. Выбранный гипогликемический препарат должен поддерживать целевой уровень гликемии на протяжении длительного времени. Это могут быть Хлорпропамид, глибенкламид ( Манинил, Глиданил, Эуглюкон, Даонил), репаглинид ( Диаглинид, НовоНорм), Натеглинид. Прогрессирующий характер заболевания требует комбинированного подхода к лечению для достижения оптимального уровня гликемии. Также может быть назначен инсулин.
Показания для назначения инсулина включают:
- Впервые выявленный диабет в стадии декомпенсации при уровне HbA1c>9%;
- Отсутствие контроля над гликемией при использовании комбинации препаратов;
- Наличие противопоказаний к применению сахароснижающих средств;
- Необходимость в оперативном вмешательстве и обострение хронических заболеваний.
У пациентов всегда существует риск декомпенсации углеводного обмена, что может проявляться гипо- или гипергликемическими коматозными состояниями.
Если известно, что у пациента диабет, но причина коматозного состояния не установлена, рекомендуется эмпирическое струйное введение 40% глюкозы в объеме от 20 до 60 мл. Если у пациента наблюдается гипогликемия, это улучшит его состояние и поможет различить два коматозных состояния. При гипергликемической коме такое количество глюкозы почти не повлияет на состояние больного. Быстро некупированная гипогликемия может быть смертельной. Базовыми препаратами для пациентов в коме, если уровень сахара не определен, являются внутривенно вводимые Витамин В1 100 мг, глюкоза 40% 60 мл и блокатор опиоидных рецепторов Налоксон 0,4-2 мг.
Следует отметить, что гипергликемические коматозные состояния встречаются чаще и связаны с выраженным дефицитом инсулина. Кетоацидотическая кома является осложнением сахарного диабета 1 типа. Это состояние характеризуется повышением уровня сахара более 14 ммоль/л, кетонемией и ацидозом (рН ниже 7,35). Диабетический кетоацидоз может развиваться в течение нескольких часов или дней, проявляясь постепенным ухудшением состояния и нарастанием декомпенсации. Причины резкого дефицита инсулина могут включать:
- Неадекватную терапию инсулином;
- Уменьшение дозы или количества инъекций;
- Сильный стресс;
- Травмы;
- Хирургические вмешательства;
- Инфекции;
- Инфаркт миокарда, нарушения мозгового кровообращения.
Первая помощь при гипергликемии заключается в введении инсулина малыми дозами, что позволяет постепенно снижать уровень гликемии. В состоянии кетоацидотической комы используют инсулины короткого действия. Если в течение 2-4 часов не удается снизить гипергликемию, дозу инсулина увеличивают.
Диабетический кетоацидоз также корректируется введением жидкости и электролитов, поэтому первая помощь обязательно включает:
- Восстановление объема жидкости. Обычно дефицит жидкости составляет 3-5 л, который необходимо полностью восполнить. Для этого вводят 2-3 л физиологического раствора в первые 2-3 часа.
- При повышении концентрации натрия назначается внутривенно 0,45% раствор Хлорида натрия.
- Коррекция уровня калия в крови. Калия хлорид вводят в зависимости от уровня калия в крови. При его уровне ниже 3 ммоль/л вводят 3 гр. сухого вещества калия хлорида в час, а при уровне 6 ммоль/л прекращают введение. При исходной гиперкалиемии растворы, содержащие калий, не вводят до снижения его уровня.
- Введение Бикарбоната натрия для коррекции кетоацидоза проводят только при рН крови ниже 7,0, так как существует высокий риск алкалоза. При невозможности определения рН введение бикарбоната натрия запрещено.
- При снижении артериального давления возможно переливание крови или плазмозамещающих растворов, если восполнение объема жидкости не дает нужного эффекта.
- При гиперкоагуляции вводятся низкомолекулярные гепарины.
- Важным аспектом при кетоацидотической коме является лечение заболеваний, которые стали причиной ее развития, а также инфекционных заболеваний. В случае подозрения на инфекцию назначаются антибиотики широкого спектра.
Лекарства
Глюкофаж, Глюкофаж Лонг, Сиофор, Манинил, НовоНорм.
Процедуры и операции
Не проводятся.
Гипергликемия у детей
Углеводы играют ключевую роль в росте и развитии ребенка, являясь важным и необходимым элементом рациона. Они участвуют практически во всех обменных процессах, включая обмен нуклеиновых кислот, белков и липидов. Углеводы крайне важны для нормального функционирования организма, особенно для работы головного мозга. Учитывая высокую скорость обмена веществ у детей, даже небольшие нарушения в углеводном обмене могут привести к сбоям в других обменных процессах.
Основные причины гипергликемии у детей включают:
- нейрогенные расстройства;
- различные эндокринные заболевания;
- заболевания печени;
- психогенные факторы;
- переедание.
В неонатальный период гипергликемия встречается чаще, особенно у недоношенных детей с весом менее 1500 г, где она наблюдается у 20-80% случаев. Это состояние является неблагоприятным прогностическим признаком, который может привести к летальному исходу. Основной причиной гипергликемии в этом возрасте является избыточное введение глюкозосодержащих растворов в процессе интенсивной терапии. Также возможна роль инфекционных процессов. Гипергликемия часто наблюдается у детей, перенесших асфиксию и имеющих проблемы с дыханием. Повышение уровня сахара может быть связано с временным неонатальным диабетом, вызванным снижением функции поджелудочной железы.
Эндокринные заболевания связаны с повышенной активностью гормонов, способствующих повышению уровня сахара в крови. При избытке глюкагона происходит активизация образования глюкозы из аминокислот и распад гликогена, что приводит к увеличению уровня сахара. Избыточное количество глюкокортикостероидов также способствует образованию глюкозы, а избыток катехоламинов активирует распад гликогена. При гипертиреозе наблюдается усиление гликогенолиза и торможение гликогенеза, что приводит к повышению уровня глюкозы и ее всасыванию в кишечнике.
Увеличенная секреция соматотропного гормона способствует расщеплению гликогена и замедляет использование глюкозы. Нейро- и психогенные расстройства активируют симпатоадреналовую систему, надпочечники и приводят к выбросу гормонов щитовидной железы, что также способствует расщеплению гликогена в печени и образованию избыточного количества глюкозы.
Переедание, особенно длительное потребление большого количества простых углеводов, может стать причиной гипергликемии. В этом случае глюкоза быстро всасывается в кишечнике, повышая уровень сахара в крови, в то время как печень не успевает преобразовать ее в гликоген в достаточном объеме. При нарушении функции печени гипергликемия после еды становится временной реакцией, связанной с неспособностью клеток печени быстро утилизировать глюкозу.
Гипергликемия у детей может проявляться гипергликемическим синдромом и гипергликемической комой.
Гипергликемический синдром включает в себя:
- Устойчивое повышение уровня сахара до 10,5–11,5 ммоль/л.
- Наличие сахара в моче (глюкозурия), что не должно наблюдаться в норме.
- Выраженная жажда (полидипсия), которая не утоляется.
- Полиурия — обильное мочеиспускание (более 3 л в день) из-за увеличения клубочковой фильтрации и снижения реабсорбции воды в почечных канальцах.
- Сухость кожи и признаки обезвоживания, возникающие из-за полиурии.
- Снижение артериального давления, вызванное потерей жидкости и уменьшением сердечного выброса.
- Гипергликемическая (гиперосмолярная) кома у детей развивается при сахарном диабете на фоне недостатка инсулина, с уровнем сахара 22–28 ммоль/л и выше. Гипергликемия приводит к повышению осмолярности плазмы, что, в свою очередь, увеличивает проницаемость гематоэнцефалического барьера и вызывает неврологические симптомы. У новорожденных повышенная осмолярность может угнетать центральную нервную систему и вызывать отек мозга, а также приводить к кровоизлияниям в желудочках мозга. У новорожденных с высоким уровнем непрямого билирубина наблюдается увеличение его нейротоксичности.
Нарушение функции центральной нервной системы напрямую зависит от уровня повышения сахара:
- угнетение сознания;
- тонико-клонические судороги;
- обезвоживание;
- дыхательная недостаточность;
- апноэ;
- нарушения сердечно-сосудистой системы;
- развитие комы.
Диета
Диета 9-й стол
- Результативность: терапевтический эффект наблюдается уже через 14 дней
- Продолжительность: на постоянной основе
- Цена товаров: от 1400 до 1500 рублей в неделю
Диета при инсулинорезистентности
- Эффективность: лечебный результат через месяц
- Сроки: на постоянной основе
- Стоимость продуктов: 1500 рублей в неделю
Основные принципы питания для людей с гипергликемией включают в себя:
- Снижение общей калорийности до 1500 ккал в сутки.
- Исключение простых углеводов (сахар, сладости, выпечка, десерты, кондитерские изделия, мороженое, варенье, сгущенное молоко, сладкие напитки).
- Ограничение потребления жиров из-за их высокой калорийности.
- Увеличение доли белков и клетчатки до 30 г в день за счет овощей с низким гликемическим индексом.
Гликемический индекс показывает скорость, с которой углеводы расщепляются до сахара и попадают в кровь. Продукты с высоким индексом резко увеличивают уровень сахара в крови, и их частое употребление может привести к постоянной гипергликемии. В рационе пациентов должны преобладать продукты, богатые клетчаткой, которая медленно переваривается и не вызывает резких скачков сахара в крови. К таким продуктам относятся зеленые овощи, листовой салат, различные виды капусты, несладкие фрукты, бобовые и цельнозерновые изделия.
Следует исключить или значительно ограничить овощи с высоким гликемическим индексом: картофель, морковь, свеклу и томаты. Более подробные рекомендации можно найти в статьях Диета при повышенном сахаре крови, Диета 9-й стол и Диета при инсулинорезистентности.
Профилактика
- Правильное питание.
- Снижение массы тела и регулярный мониторинг веса.
- Увеличение уровня физической активности.
- Определение групп с высоким риском (наличие абдоминального ожирения, наследственная предрасположенность к диабету, нарушения липидного обмена, повышенное артериальное давление, жировая дистрофия печени, поликистоз яичников) и контроль уровня сахара в крови у этих пациентов.
- Выявление людей с нарушенной толерантностью к глюкозе, повышенной гликемией натощак или уровнем HbA1C от 5,7 до 6,4%.
- Для таких пациентов особенно важно следовать диете и увеличивать физическую активность.
- Регулярные осмотры у врача (раз в полгода) и обсуждение возможности назначения метформина в случае неэффективности немедикаментозного подхода.
Последствия и осложнения
- Изменения в микро- и макрососудах.
- Дислипидемия.
- Сердечно-сосудистые заболевания.
- Повышенное артериальное давление.
- Проблемы с коагуляцией крови.
- Появление сахарного диабета с потенциальными осложнениями (кома).
Прогноз
Регулярное соблюдение рекомендаций по здоровому питанию и увеличению физической активности способствует положительному прогнозу. Однако при возникновении кетоацидотической комы летальность составляет 16% среди пациентов, и с возрастом этот показатель возрастает.
Список источников
- Демидова Т.Ю., Галиева O.P. Профилактика и управление предиабетическими нарушениями углеводного обмена у пациентов с метаболическим синдромом. «Ожирение и метаболизм», №4 (13), 2007; С.19-С.24.
- Недогода С. В., Барыкина И. Н., Саласюк А. С., Смирнова В. О., Попова Е. А. Преддиабет: ключевые причины, симптомы, профилактические меры и терапия // Лекарственный вестник № 2 (70). 2018. Том 12.
- Актуальные вопросы эндокринологии в терапевтической практике: руководство для врачей / Под редакцией М. Н. Калинкина, Л. В. Шпак. — Тверь: Фактор и К, 2014. — 698 с.
- Пасиешвили Т.М., Коряк В.В. Пациент с гипергликемией на приеме у семейного врача / Восточноевропейский журнал внутренней и семейной медицины. — 2018.— № 2.— с. 35-39.
- П.Ф. Литвицкий, Л.Д. Мальцева Нарушения углеводного обмена у детей: гипогликемия, гипергликемия, гликогеноз, агликогеноз, гексоземия / Вопросы современной педиатрии. — 2017.- ТОМ 16/ № 5 с. 362-368.
Психологические аспекты и поддержка пациентов
Гипергликемия, как хроническое состояние, может оказывать значительное влияние не только на физическое здоровье пациента, но и на его психологическое состояние. Столкновение с диагнозом, требующим постоянного контроля уровня сахара в крови и изменения образа жизни, может вызывать у пациентов широкий спектр эмоций, включая страх, тревогу, депрессию и стресс.
Одним из основных психологических аспектов, связанных с гипергликемией, является страх перед осложнениями. Пациенты могут беспокоиться о возможных последствиях, таких как диабетическая невропатия, ретинопатия или сердечно-сосудистые заболевания. Эти опасения могут приводить к повышенному уровню стресса и тревожности, что, в свою очередь, может усугублять состояние и способствовать дальнейшему ухудшению контроля уровня глюкозы в крови.
Кроме того, пациенты могут испытывать чувство вины или стыда из-за неудач в управлении своим состоянием. Это может быть связано с неправильным питанием, недостаточной физической активностью или несоблюдением режима приема медикаментов. Такие чувства могут приводить к снижению самооценки и социальной изоляции, что негативно сказывается на общем качестве жизни.
Поддержка со стороны семьи и друзей играет важную роль в психологическом благополучии пациентов с гипергликемией. Эмоциональная поддержка, понимание и готовность помочь в управлении заболеванием могут значительно снизить уровень стресса и повысить мотивацию к соблюдению рекомендаций врачей. Важно, чтобы близкие люди были информированы о заболевании и его последствиях, чтобы они могли оказать адекватную поддержку.
Психологическая помощь и терапия также могут быть полезными для пациентов, страдающих от гипергликемии. Психотерапия, особенно когнитивно-поведенческая, может помочь пациентам справиться с негативными эмоциями, изменить деструктивные мысли и научиться эффективным стратегиям управления стрессом. Группы поддержки, где пациенты могут делиться своими переживаниями и получать советы от других людей с аналогичными проблемами, также могут оказать положительное влияние на психологическое состояние.
Важно отметить, что управление гипергликемией требует комплексного подхода, который включает не только медицинские аспекты, но и психологическую поддержку. Понимание и принятие своих эмоций, а также активное участие в процессе лечения могут значительно улучшить качество жизни пациентов и помочь им справляться с вызовами, связанными с заболеванием.
Вопрос-ответ
Что такое гипергликемия и как она возникает?
Гипергликемия — это состояние, при котором уровень глюкозы в крови превышает нормальные значения. Она может возникать из-за недостатка инсулина, неправильного питания, стрессов или заболеваний, таких как диабет. При этом организм не может эффективно использовать глюкозу, что приводит к её накоплению в крови.
Какие симптомы гипергликемии следует учитывать?
Симптомы гипергликемии могут включать частое мочеиспускание, жажду, усталость, затуманенное зрение и медленное заживление ран. Если уровень глюкозы остается высоким в течение длительного времени, это может привести к серьезным осложнениям, таким как диабетическая кетоацидоз или гиперосмолярная кома.
Как можно контролировать уровень глюкозы при гипергликемии?
Контроль уровня глюкозы включает регулярное измерение сахара в крови, соблюдение диеты с низким содержанием углеводов, физическую активность и, при необходимости, применение инсулина или других медикаментов. Важно также следить за состоянием здоровья и регулярно консультироваться с врачом для корректировки лечения.
Советы
СОВЕТ №1
Следите за уровнем сахара в крови. Регулярное измерение глюкозы поможет вам контролировать состояние и своевременно реагировать на изменения. Используйте глюкометр и записывайте результаты, чтобы отслеживать тенденции.
СОВЕТ №2
Соблюдайте сбалансированную диету. Употребляйте продукты с низким гликемическим индексом, такие как цельнозерновые, овощи и бобовые. Избегайте сладких и переработанных продуктов, которые могут вызвать резкий скачок уровня сахара в крови.
СОВЕТ №3
Регулярно занимайтесь физической активностью. Упражнения помогают улучшить чувствительность к инсулину и способствуют снижению уровня сахара в крови. Стремитесь к минимуму 150 минут умеренной физической активности в неделю.
СОВЕТ №4
Обратитесь к врачу для разработки индивидуального плана лечения. Если у вас есть предрасположенность к гипергликемии или диабету, важно работать с медицинским специалистом для выбора подходящих методов контроля и лечения.