Чума, или бубонная чума, — одна из самых опасных инфекционных болезней в истории, оставившая значительный след в культуре и медицине. Эта статья исследует чуму как острое антрозоопонозное заболевание, ее переносчиков и влияние на средневековую Европу и Россию. Понимание механизмов передачи и клинических проявлений чумы важно для предотвращения вспышек и разработки эффективных методов борьбы с инфекциями, что делает данное исследование актуальным для современных читателей.
Общие сведения
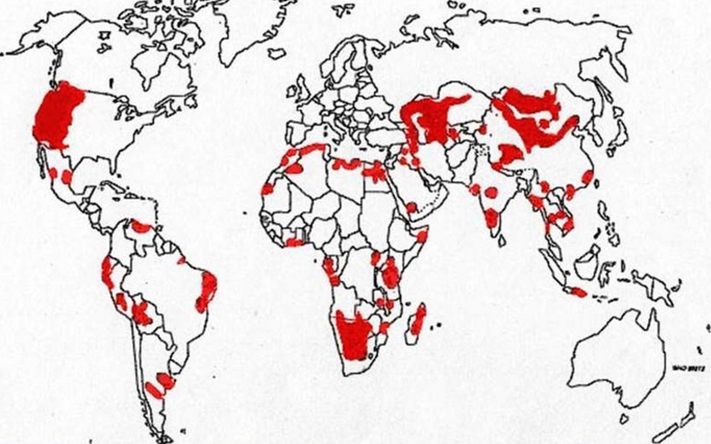
Чума (лат. yersinia pestis) — это острое бактериальное заболевание, относящееся к группе особо опасных инфекций, которое передается различными путями. Оно проявляется выраженным синдромом лихорадки и интоксикации, с преимущественным поражением лимфатических узлов, кожи, легких и других органов, что может привести к септическому течению. Чума обладает высокой способностью к эпидемическому и пандемическому распространению и характеризуется значительной летальностью. Природные очаги чумы можно встретить почти на всех континентах, в 50 странах мира. К странам с неблагополучной ситуацией по чуме относятся: Китай, Монголия, Индия, Бразилия, Конго, Мадагаскар, Уганда, Перу, Мозамбик, Соединенные Штаты, Вьетнам и Танзания.
На территории СНГ природные очаги чумы зарегистрированы в Казахстане, Узбекистане, Туркменистане, Азербайджане, Киргизстане, Армении и Грузии. В России выявлено 11 природных очагов, занимающих площадь около 25 миллионов квадратных метров, включая Ростовскую, Астраханскую, Волгоградскую области, Ставропольский и Забайкальский края, а также республики Дагестан, Алтай, Калмыкия, Ингушетия, Тыва, Карачаево-Черкесская, Кабардино-Балкарская и Чеченская республики. Значительная часть территории, подверженной чуме, расположена в приграничных зонах с Китаем, Казахстаном, Азербайджаном, Монголией и Грузией.
Согласно заключению Всемирной организации здравоохранения (ВОЗ), чума по-прежнему представляет серьезную угрозу для человечества, что связано с высоким риском ее распространения из стран с природными очагами. Это подтверждается ежегодно фиксируемыми случаями заболевания и периодическими эпидемиями на африканском и азиатском континентах.
Сегодня чума классифицируется как re-emerging (возвращающееся) инфекционное заболевание, поскольку в ряде стран (Индия, Индонезия, Алжир, Ливия) вновь регистрируются случаи заболевания после 30-50 лет отсутствия. Динамика заболеваемости за последние 60 лет показывает стабильный рост, в среднем на 8 случаев, при среднем многолетнем уровне в 1894 случая, с двумя периодами увеличения: 1966-1974 годы в Азии и 1991-2008 годы в Африке. Летальность колеблется в пределах 7-13%, а при отсутствии своевременного лечения может достигать 30-60%. Наиболее распространенной формой является бубонная чума, которая встречается в 78% случаев.
Современные эпидемические проявления чумы имеют территориальную привязку к природным очагам инфекции, а уровень заболеваемости зависит от интенсивности эпизоотий среди носителей и от степени контакта населения, проживающего в этих зонах, с элементами экосистем. При этом наблюдается постоянное изменение границ и активности природных очагов чумы, что создает риск заноса высоковирулентных штаммов с трансграничных территорий, неблагополучных по чуме. Высокая мобильность населения увеличивает вероятность появления новых случаев заболевания на новых территориях. Это требует от врачей различных специальностей высокой инфекционной настороженности и готовности к проведению лечебно-диагностических и профилактических мероприятий.
Врачи отмечают, что бубонная чума, несмотря на свою редкость в современном мире, остается серьезной угрозой для здоровья. По их мнению, важным аспектом борьбы с этой инфекцией является своевременная диагностика и лечение. Специалисты подчеркивают, что при первых симптомах, таких как высокая температура, увеличение лимфатических узлов и общая слабость, необходимо незамедлительно обращаться за медицинской помощью.
Медики также акцентируют внимание на важности вакцинации и профилактических мер, особенно в регионах, где заболевание все еще встречается. Они предупреждают, что игнорирование симптомов может привести к тяжелым последствиям и даже летальному исходу. Врачи призывают общество к повышению осведомленности о заболевании и его симптомах, чтобы предотвратить вспышки и обеспечить безопасность населения.
https://youtube.com/watch?v=nUQEV9MvQuQ
Исторические данные
Чума, известная нашим предкам как «черная смерть», «моровая язва», «наказание господнее» и «черная чума», является одной из немногих болезней, эпидемические вспышки которой были зафиксированы с древнейших времен. Название этой болезни происходит от арабского слова «джумба», что переводится как «боб», и связано с характерным симптомом — увеличением лимфатических узлов, напоминающих по форме бобы.
В исторических источниках упоминаются три значительных пандемии чумы (по данным Википедии), которые унесли жизни огромного числа людей на протяжении истории человечества. Первая пандемия, известная как «юстинианова чума» (527-565 гг. н.э., во время правления императора Юстиниана), началась на Ближнем Востоке и распространилась в Европу и Северную Африку, унося жизни от 75 до 100 миллионов человек.
Вторая пандемия, получившая название «черная смерть», началась в начале 1320-х годов в азиатских странах (Монголия, Китай и др.) и достигла Европы в XIV веке, достигнув пика между 1346 и 1353 годами, унесла около 60 миллионов жизней. Эпидемия чумы также затронула средневековую Европу в середине XVII века, в частности, в Лондоне (1665 год — великая лондонская эпидемия) и во Франции (в начале 1720-х годов), где от бубонной формы чумы погибло около ста тысяч человек на юге Франции и каждый четвертый житель Лондона.
Первая вспышка чумы на Руси произошла в 1350-1364 годах, когда болезнь пришла из Европы в Смоленск, Новгород, Киев, Псков, Чернигов, Москву и другие города, многие из которых потеряли значительную часть населения. В России эпидемия чумы повторилась в 1654-1655 годах, унося жизни около 700 тысяч человек от «моровой язвы».
Наибольшая эпидемия чумы в России произошла в 1770-1771 годах, когда болезнь распространилась из Османской империи. Наиболее тяжелая ситуация сложилась в Москве, где в разгар эпидемии ежедневно умирало около 1000 человек, а за летний период погибло около 100 тысяч. Введенные властями карантинные и противоэпидемические меры (изоляция зараженных домов и улиц, запрет на захоронение умерших в черте города, ограничение доступа священников к больным и другие) вызвали недовольство среди населения, что привело к беспорядкам и погромам. Эти события вошли в историю как «чумной бунт», о котором создано множество картин и фильмов.
Позже, в XIX веке, Россия столкнулась с 14 разрушительными эпидемиями чумы.
Третья пандемия началась в 1894 году в Кантоне и Гонконге и в течение следующих десяти лет охватила почти все континенты, затронув около 90 портовых городов. Особенностью этой пандемии стало то, что чума не проникла вглубь материков из пораженных портов. Третья пандемия унесла жизни более 87 миллионов человек.
Как удалось победить чуму? Успешная борьба с этой болезнью была возможна благодаря выделению возбудителя чумы, выявлению природных очагов заболевания, доказательству роли степных грызунов, крыс и блох в распространении инфекции, а также разработке и внедрению карантинных мероприятий против чумы, созданию вакцины и принципов лечения больных. Эти меры способствовали снижению заболеваемости и ликвидации пандемий и эпидемий, однако в природных очагах до сих пор фиксируются спорадические случаи заболевания.
| Аспект | Описание | Значение для понимания чумы |
|---|---|---|
| Возбудитель | Бактерия Yersinia pestis | Определяет патогенез, методы диагностики и лечения. |
| Переносчик | Блохи (особенно крысиные блохи Xenopsylla cheopis) | Объясняет механизм передачи инфекции от животных к человеку. |
| Резервуар | Грызуны (крысы, суслики, сурки и др.) | Указывает на природные очаги инфекции и необходимость контроля популяции грызунов. |
| Пути передачи | Укус инфицированной блохи, контакт с инфицированными животными, воздушно-капельный (при легочной форме) | Определяет меры профилактики и эпидемиологический надзор. |
| Инкубационный период | От 1 до 7 дней (чаще 2-6 дней) | Важен для ранней диагностики и изоляции больных. |
| Основные симптомы | Высокая температура, озноб, головная боль, слабость, бубоны (увеличенные и болезненные лимфоузлы) | Позволяет заподозрить заболевание и начать своевременное лечение. |
| Формы чумы | Бубонная, легочная, септическая | Определяет тяжесть течения, прогноз и тактику лечения. Легочная форма наиболее опасна из-за высокой контагиозности. |
| Диагностика | Бактериологический посев, ПЦР, серологические методы | Подтверждает диагноз и позволяет начать специфическое лечение. |
| Лечение | Антибиотики (стрептомицин, гентамицин, тетрациклин, хлорамфеникол) | Эффективно при своевременном начале, снижает смертность. |
| Профилактика | Дератизация, дезинсекция, вакцинация (для групп риска), карантинные мероприятия | Предотвращает распространение инфекции и защищает население. |
| Историческое значение | Пандемии «Черной смерти» в XIV веке, унесшие миллионы жизней | Подчеркивает разрушительный потенциал болезни и важность изучения и контроля инфекций. |
Патогенез
Возбудитель чумы проникает в человеческий организм через кожу, желудочно-кишечный тракт и дыхательные пути. Именно способ проникновения патогена определяет, какая именно клиническая форма чумы будет развиваться. Организм человека не имеет достаточных адаптационных механизмов для борьбы с внедрением и развитием чумной палочки, что связано с её быстрым размножением и активным производством факторов, способствующих проницаемости (таких как фибринолизин, нейраминидаза, пестицин), а также антифагинов, которые подавляют процесс фагоцитоза (например, V/W-Ar, F1, РН6-Аг, HMWPs). Это приводит к быстрому и массивному распространению возбудителя через лимфатическую и кровеносную системы в органы мононуклеарно-фагоцитарной системы, что активирует её. Выброс медиаторов воспаления и высокая антигенемия способствуют стремительному развитию нарушений микроциркуляции, а при отсутствии своевременной медицинской помощи могут возникнуть ДВС-синдром и инфекционно-токсический шок.
При кожной форме заболевания в области входных ворот может возникнуть специфическая реакция, известная как первичный аффект — это язва или пустула с геморрагическим содержимым. Затем возбудитель перемещается по лимфатическим сосудам в регионарные лимфоузлы, где происходит его размножение, сопровождающееся воспалительной реакцией. В процессе размножения в макрофагах лимфоузлов (бубонная форма) наблюдается увеличение и слияние лимфоузлов, а в некоторых случаях — образование конгломератов. На этой стадии возбудитель болезни, благодаря недостатку специфических антител и защитному эффекту капсулы, становится устойчивым к фагоцитозу со стороны лейкоцитов. В дальнейшем в лимфоузлах развивается геморрагический некроз, что приводит к попаданию микроорганизмов в кровоток и их внедрению в различные внутренние органы, вызывая генерализацию процесса. В результате распада патогенов выделяются эндотоксины, что и вызывает симптомы интоксикации.
Септическая форма чумы характеризуется быстрым образованием множества вторичных очагов инфекции, бактериемией и токсемией. Развивающаяся эндотоксинемия приводит к нарушениям микроциркуляции, парезу капилляров, развитию ДВС-синдрома и метаболическим расстройствам в тканях организма, что клинически проявляется энцефалопатией, острой почечной недостаточностью и инфекционно-токсическим шоком, что в свою очередь определяет неблагоприятные исходы заболевания.
Бубонная чума, известная также как черная смерть, оставила глубокий след в истории человечества. Люди вспоминают о ней с ужасом, ведь она унесла миллионы жизней в средние века. Многие историки отмечают, что страх перед этой болезнью стал катализатором изменений в обществе: от улучшения санитарных условий до появления новых медицинских знаний. В народной памяти чума ассоциируется с мрачными образами, такими как черные плащи врачей с клювами, которые использовались для защиты. Современные исследования показывают, что чума не исчезла полностью и периодически вспыхивает в некоторых регионах. Это вызывает опасения, но также и интерес к изучению инфекционных заболеваний. Люди обсуждают, как важно помнить уроки прошлого, чтобы избежать повторения трагедий и лучше подготовиться к возможным эпидемиям в будущем.
https://youtube.com/watch?v=EuOPAIMUnrE
Классификация
Классификация чумы основывается на различных клинических формах заболевания, среди которых можно выделить:
- Локализованные формы чумы, к которым относятся кожная, бубонная и кожно-бубонные разновидности.
- Генерализованные формы чумы, которые делятся на внутренние — диссеминированные (первично/вторично септические) и внешние — диссеминированные формы (первично/вторично легочные).
В зависимости от тяжести протекания болезни выделяют легкое, среднее и тяжелое течение.
Причины
Этиология: Чуму вызывает грамотрицательная бактерия Yersinia pestis, принадлежащая к роду Yersinia из семейства Enterobacteriaceae. Размеры этой палочки варьируются от 1 до 3 мкм в длину и от 0,3 до 0,7 мкм в ширину, она имеет овальную (бочкообразную) форму: её середина слегка выпуклая, а концы закруглены.
Это факультативный анаэроб, который окрашивается с использованием стандартных анилиновых красителей, окружён слизистой капсулой, не образует спор и является неподвижным. У бактерии имеются термолабильный капсульный антиген и термостабильный соматический антиген. К факторам патогенности относятся эндо- и экзотоксины, а также некоторые ферменты, такие как гемолизин и коагулаза. Устойчивость Yersinia pestis к внешним воздействиям довольно низка. При температуре 60°С бактерия инактивируется в течение 40-60 минут, при 70°С — за 6-10 минут, а при 100°С погибает за считанные секунды. Обычные дезинфекционные средства, такие как раствор сулемы, лизола, известкового молока и карболовой кислоты, уничтожают чумную палочку за 2-10 минут. Высушивание, высокая температура и прямые солнечные лучи оказывают на неё губительное воздействие. Низкие температуры, напротив, бактерия переносит достаточно хорошо.
https://youtube.com/watch?v=K4tH8GSUj6I
Эпидемиология
Чума относится к зооантропонозным заболеваниям, имеющим природно-очаговый характер. Существуют природные очаги, которые занимают примерно 8% суши, а также антропургические очаги, такие как городские и портовые. Некоторые ученые выделяют промежуточные очаги, которые возникают среди диких грызунов во время эпизоотий, когда также заражаются другие млекопитающие, такие как хорьки, лисицы, ежи, обезьяны, землеройки, верблюды и кошки. Однако для длительного существования возбудителя чумы в природе эти животные не играют значительной роли. Основными носителями инфекции являются грызуны, такие как полевки, песчанки, суслики, сурки и тарбаганы.
Формирование природных очагов чумы невозможно без присутствия блох, которые постоянно обитают и размножаются на грызунах и других животных. Это обеспечивается их стабильной температурой тела и подходящими условиями обитания, такими как норы и гнёзда.
В антропургических очагах основным резервуаром инфекции выступают синантропные крысы, среди которых выделяются серая крыса (пасюк), живущая вблизи человеческих жилищ, черная крыса, обитающая в домах и на судах, а также египетская крыса.
Инфекция сохраняется в основном за счет передачи возбудителя от больных грызунов к здоровым. В этом процессе ключевую роль играют блохи, которые паразитируют на грызунах. Обычно у грызунов развивается острая форма чумы, и их быстрая гибель приводит к прекращению эпизоотии. Однако некоторые из них, такие как сурки и суслики, впадают в спячку, перенося чуму в латентной форме, и после пробуждения становятся источниками инфекции, поддерживая эпизоотию в своем ареале. Человек также может выступать в роли дополнительного источника инфекции.
Как происходит передача чумы? Инфекция может передаваться несколькими путями: трансмиссивным, воздушно-капельным, алиментарным и контактным. Каждый из этих путей определяется механизмами заражения.
Трансмиссивный путь осуществляется через укусы блох, которые заражаются во время кровососания у больных грызунов. Блохи, являющиеся основными переносчиками бубонной чумы, могут проглотить до 5000 чумных палочек вместе с кровью. Зараженность блох может сохраняться в течение 6-7 недель.
Иерсинии активно размножаются в желудке блох, что приводит к образованию так называемого «чумного блока» — микробной пробки, которая полностью закупоривает просвет пищеварительной трубки. После гибели зараженного грызуна блохи мигрируют на здоровых животных и людей. Заражение происходит при повторном кровососании и отрыгивании возбудителя в рану на коже нового хозяина. Контактный путь передачи реализуется при разделке туш больных животных. Алиментарный путь связан с употреблением мяса зараженных животных, таких как верблюды или зайцы. Воздушно-капельный путь передачи возможен от людей, больных легочной формой чумы.
В регионах, эндемичных по чуме, эпидемический процесс проходит через несколько стадий: сначала заболевание фиксируется у грызунов, затем к эпидемии присоединяются люди с бубонной формой чумы. На последнем этапе возможна передача инфекции респираторным путем от человека к человеку. Восприимчивость человека к чуме очень высока, и индекс заболеваемости составляет около единицы. После перенесенного заболевания у человека формируется стойкий иммунитет.
Симптомы
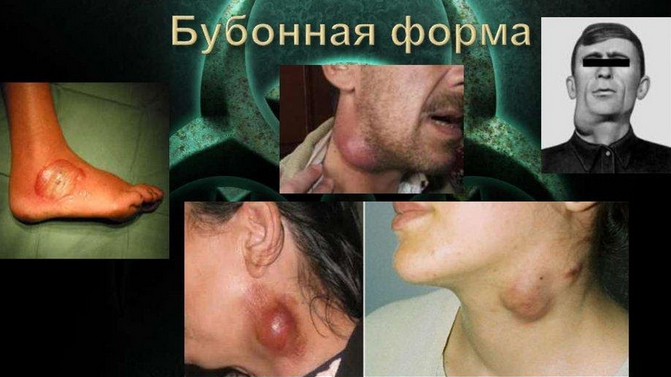
Бубонная форма чумы является наиболее распространенной клинической разновидностью этого заболевания, и именно она будет рассмотрена в данной статье. Инкубационный период колеблется от 3 до 6 дней. Заболевание характеризуется стремительным развитием, и уже через несколько часов после его начала при тщательном обследовании пациента можно выявить первые признаки бубона, проявляющиеся в виде болезненности регионарных лимфатических узлов, расположенных в паховой, шейной, подмышечной или подчелюстной областях, близких к месту входа инфекции. Обычно на коже в месте инокуляции иерсиний нет никаких видимых изменений, как и признаков лимфангоита, однако в регионарных лимфоузлах наблюдается их увеличение и болезненность при пальпации.
Лимфатические узлы увеличиваются, сливаются в плотные конгломераты и часто спаиваются с кожей, что затрудняет прощупывание отдельных узлов. Размеры бубона могут варьироваться от лесного ореха до куриного яйца и даже больше. Он неподвижен, четко очерчен и вызывает сильную боль, что заставляет пациента принимать вынужденные позы. В первые дни болезни кожа над бубоном остается неизменной. Чаще всего бубоны локализуются в паховой области (около 50% случаев), в подмышечной впадине (приблизительно 20%) и на шее (около 5%); реже они встречаются в подколенной области, локтевом сгибе и на других участках тела. В паху чаще всего вовлекаются лимфоузлы, находящиеся ниже бедренного кольца на 2-3 пальца, так как они собирают лимфу с большей поверхности кожи по сравнению с лимфоузлами из других областей. Обычно у пациента наблюдается один бубон.
Воспалительный процесс быстро затрагивает окружающую клетчатку и кожу, постепенно сливаясь с лимфатическими узлами, что придает бубону характерные черты: он становится резко болезненным, опухолевидным, с четкими контурами и плотной консистенцией.
С течением времени кожа над бубоном уплотняется, не собирается в складку, и развивается воспалительная отечность, которая может распространяться на значительное расстояние. Границы и истинные размеры бубона сглаживаются из-за периаденита. Важно отметить, что по мере приближения бубона к голове общее состояние пациента ухудшается. Поэтому подмышечные бубоны представляют собой наибольшую опасность в эпидемическом плане, так как существует риск контактного распространения воспалительно-инфекционного процесса на легкие, что может привести к развитию легочной формы чумы.
Симптомы бубонной чумы достигают своего пика на 4-6 день: наблюдаются интоксикация, высокая температура (39-40°С), глухие сердечные тоны, выраженная тахикардия, снижение артериального давления, гиперемия лица, часто с выражением тревоги. Печень и селезенка увеличены, появляются тошнота, жажда, рвота, общая слабость и мышечные боли. Возможны нарушения сознания, такие как чувство страха, бред, возбуждение и расстройства координации и речи.
При благоприятном течении бубоны могут рассасываться, склерозироваться или нагнаиваться. Если происходит нагноение, то к 6-8 дню кожа над бубоном краснеет и приобретает цианотичный оттенок, при пальпации становится менее болезненной, а в его толще можно определить флюктуацию.
Наиболее часто бубон вскрывается на 8-10 день с выделением однородного желтовато-зеленоватого гноя без неприятного запаха, иногда с примесью крови (стадия гнойного расплавления). Гнойные массы представляют собой минимальную эпидемиологическую опасность, так как в них крайне редко и в небольшом количестве обнаруживаются иерсинии, и только в первые сутки. Постепенно, в течение 3-4 недель, гнойная полость заполняется грануляционной тканью, и на месте бубона образуется грубый глубокий рубец. Необходимо учитывать, что образовавшийся свищевой ход может стать входными воротами для вторичной инфекции, что связано с риском аденофлегмона.
Указанные признаки относятся к первичным бубонам, которые развиваются в местах ближайшего расположения лимфоузлов к месту внедрения возбудителя. Однако при любой форме чумы могут возникать вторичные бубоны, что связано с гематогенным заносом иерсиний в отдаленные лимфатические узлы. Вторичные бубоны, как правило, менее болезненны, меньше по размеру и не нагнаиваются, а по мере выздоровления рассасываются.
Для бубонной формы чумы, помимо специфических проявлений, характерен общетоксический синдром, проявляющийся лихорадкой и ознобами, которые могут предшествовать появлению бубонов на 1-3 дня. В последующие дни наблюдается постоянная высокая температура. Обычно постепенное снижение температуры совпадает с улучшением общего состояния и является признаком благоприятного прогноза, в то время как быстрое снижение температуры и ее последующий подъем указывают на генерализацию инфекции.
Из физических показателей отмечается учащение пульса, предшествующее повышению температуры, с последующей аритмией. Некоторые пациенты могут жаловаться на боли в нижней части живота, что связано с развитием бубонов в паховой области, сопровождающихся тошнотой, рвотой, отвращением к пище и диареей (с признаками гемоколита). Бубонная форма чумы без своевременного лечения часто приводит к генерализации процесса.
Анализы и диагностика
Диагноз устанавливается на основании эпидемиологического анализа, который включает выезды в регионы, где зарегистрированы природные очаги, а также изучение контактов с заболевшими и животными, анализ пищевого и питьевого анамнеза, а также парентеральные вмешательства. Важнейшую роль в диагностике чумы играют специфические методы исследования различных биологических сред организма, таких как пункты периферического бубона, кровь, ликвор, моча, секционный материал и содержимое карбункулов. Также исследуются объекты внешней среды, включая пищевые продукты, смывы с предметов и воду, а также тушки павших грызунов и эктопаразитов, таких как блохи. Эти исследования проводятся в специализированных лабораториях противочумных учреждений.
Для этой цели выполняется бактериоскопическое исследование мазков, а также бактериологическое, которое включает пассаж на лабораторных животных, которые погибают на 5-7 сутки после заражения. Среди серологических методов могут быть использованы ИФА, РНГА, РТПГА и РНАТ. Положительный результат ПЦР указывает на наличие специфической ДНК чумной иерсинии, что является предварительным диагнозом. Окончательное подтверждение заболевания достигается путем выделения культуры возбудителя и её дальнейшей идентификации.
Лечение
Лечение при подозрении на чуму должно начинаться незамедлительно, не дожидаясь результатов лабораторных анализов. Пациент подлежит срочной изоляции и госпитализации в отдельный бокс инфекционной больницы. При этом медицинский персонал, взаимодействующий с больным, обязан использовать специальные противочумные костюмы (комбинезоны «Алмаз», «Кварц», «Тайкем»), которые включают в себя специальные маски.
Лечение чумы является комплексным и включает в себя назначение этиотропных, патогенетических и симптоматических препаратов.
Этиотропное лечение. Препараты назначаются сразу при подозрении на чуму, основываясь на эпидемиологических данных и первых симптомах. При локализованных формах чумы курс лечения составляет 7 дней, а при диссеминированных формах — 10 дней. Для этого могут быть назначены антибиотики различных групп:
Патогенетическая терапия направлена на устранение интоксикационного синдрома, коррекцию гемодинамических нарушений, а также лечение дыхательной и сердечно-сосудистой недостаточности, геморрагического синдрома, нарушений микроциркуляции, отека мозга и ацидоза.
Основой этой терапии является нормализация объема циркулирующей жидкости с помощью сбалансированных солевых растворов с декстранами. Для этого назначаются дезинтоксикационные средства: «Трисоль», раствор Рингера-Локка, «Квартасоль», растворы реополиглюкина и глюкозы, которые вводятся капельно внутривенно, а также мочегонные препараты (Фуросемид, Маннитол, Лазикс и другие). Если не удается устранить сосудистые расстройства, в растворы добавляют Адреналин, Мезатон, Норадреналин в стандартных дозах, кордиамин и глюкокортикоиды (Преднизолон) до полного или стойкого устранения острых сосудистых нарушений. Общий объем вводимой жидкости может варьироваться от 2 до 6 литров в зависимости от тяжести состояния пациента. Обязательно назначение энтеросорбентов (Энтеродез). При нарушении гемостаза и отеке применяются кровезаменители и препараты свежезамороженной плазмы, альбумин человеческий.
По показаниям проводится коррекция дыхательной недостаточности (кислородотерапия), противошоковая терапия — сердечные гликозиды (Дигоксин), а при наличии геморрагий — купирование ДВС-синдрома (плазмаферез, Трентал, Контрикал, Гепарин). С целью иммуномодуляции и ускорения регенерации тканей назначаются внутривенные и подкожные поливитамины, Метилурацил, Молграмостим, Тималин, Пентоксил, Зимозан, Филграстим и другие. При выраженной астении в период восстановления рекомендуется настойка корня женьшеня, китайского лимонника, элеутерококка, пантокрина и заманихи.
Симптоматическое лечение направлено на устранение болевого синдрома, одышки, кашля, тахикардии и удушья. Для борьбы с тошнотой и рвотой назначаются Домперидон и Метоклопрамид; при нарушении кишечной микрофлоры — Линекс и Бифидобактерии Бифидум. При высокой температуре рекомендуется Парацетомол, а при выраженном болевом синдроме — Диклофенак.
Местное лечение включает введение антибиотиков непосредственно в бубон (при медленном рассасывании), наложение повязок на область бубона с растворами антисептиков, а при наличии флюктуации в бубоне — его рассечение и дренирование.
Пациенты с бубонной формой чумы могут быть выписаны из стационара не ранее чем через 4 недели после клинического выздоровления и только после двухкратной пункции бубона для бактериологического исследования с отрицательным результатом.
Лекарства
Гентамицин, Стрептомицин, Ципрофлоксацин, Доксициклин, Тетрациклин, Офлоксацин, Цефтазидим, Раствор Рингера-Локка, Фуросемид, Лазикс, Метилурацил, Тималин.
Процедуры и операции
Разрезание бубона в случае возникновения некротических процессов или при наличии устойчивой флюктуации.
Диета
При чуме не существует специальной диеты, но рекомендуется увеличенное потребление белка в рационе. В случаях тяжелого течения болезни может потребоваться дополнительное энтеральное или парентеральное питание. Объем жидкости, который следует употреблять, составляет от 1,5 до 2,5 литров в день. Это могут быть настои шиповника, чай, компоты, морсы, кисели, фруктовые соки и минеральная негазированная вода.
Профилактика
Профилактические меры включают как неспецифическую, так и специфическую профилактику чумы.
Неспецифическая профилактика направлена на:
- Предотвращение заноса возбудителя из стран, неблагополучных по чуме, что достигается контролем соблюдения санитарно-эпидемиологических норм (обсервация лиц, прибывающих из неблагополучных регионов, санитарный осмотр транспортных средств, медицинские осмотры и прочее).
- Реализацию комплекса противоэпизоотических мероприятий (контроль численности грызунов, дератизация в населенных пунктах, работа по санитарному просвещению).
- Проведение мероприятий по профилактике эпидемий и карантинных мероприятий при обнаружении случаев заболевания чумой.
- Осуществление текущей и заключительной дезинфекции и дератизации в очаге эпизоотии чумы среди грызунов.
- Обсервацию лиц, контактировавших с больными чумой, и экстренную профилактику для всех, кто был в контакте; госпитализацию заболевших в специализированные медицинские учреждения.
Специфическая профилактика включает:
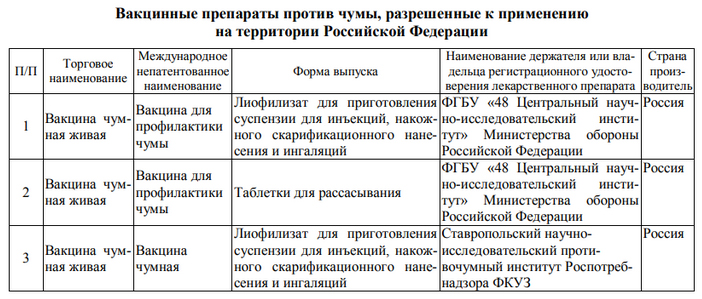
- Иммунизацию населения, проживающего в природных очагах чумы, а также отдельных групп (охотников, животноводов и т.д.). Для этого применяется живая сухая противочумная вакцина — штамм EV НИИЭГ или другие (см. таблицу ниже). Вакцинация позволяет снизить заболеваемость среди привитых в 5-10 раз.
- Прививка противочумной вакциной формирует иммунитет, который сохраняется на протяжении года. Ревакцинацию проводят через 6 месяцев для лиц с повышенным риском: работников сельского хозяйства, пастухов, охотников, сотрудников противочумных учреждений.
- Проведение экстренной профилактики по показаниям, для чего назначаются Доксициклин, Ципрофлоксацин, Офлоксацин, Пефлоксацин, Рифампицин, Гентамицин, Амикацин, Стрептомицин, Цефтриаксон, Цефотаксим по определенной схеме в течение 5-7 дней.
- Лицам, имевшим контакт с больным, проводится обработка открытых участков тела дезинфицирующим раствором (раствор хлорамина) или 70º спиртом. В нос и глаза закапывают раствор антибиотиков ( Левомицетин, Гентамицин, Ампициллин). Рот и горло полощут спиртовым раствором, в нос закапывают раствор протаргола.
Последствия и осложнения
К осложнениям бубонной формы чумы можно отнести абсцессы, флегмоны и карбункулы. Самым серьезным осложнением считается переход бубонной формы в генерализованные, что может привести к развитию сердечной недостаточности, ДВС-синдрома, острого почечного недостатка и инфекционно-токсического шока, что в свою очередь определяет неблагоприятные исходы заболевания.
Прогноз
Прогноз при отсутствии терапии бубонной формы чумы без своевременного и адекватного лечения остается крайне негативным, так как в 60-90% случаев заболевание заканчивается летальным исходом. Наиболее опасными являются бубоны, расположенные в подмышечных и шейных лимфоузлах, поскольку они имеют высокий риск трансформации в легочную форму болезни. В то же время, при условии своевременного начала лечения бубонной формы чумы, прогноз значительно улучшается, что позволяет снизить уровень смертности до 6-10%.
Список источников
- Супотницкий М. В., Супотницкая Н. С. Очерки истории чумы: В 2-х томах. — Том I: Чума до бактериологического периода. — Москва: Вузовская книга, 2006. — 468 страниц.
- Брюханова Г. Д. Современные аспекты эпидемиологии и микробиологии чумы: Диссертация на соискание ученой степени доктора медицинских наук. – 2004.- Москва.- 250 страниц.
- Анисимов А. П. Факторы Y. pestis, способствующие циркуляции и сохранению возбудителя чумы в экосистемах природных очагов // Молекулярная генетика. 2002. — № 3. — С. 3 — 23.
- Иннокентьева Т. И. Современные аспекты эпидемиологического надзора за чумой // Журнал инфекционной патологии. 1997. — Том 4., № 1. — С. 8 — 14.
- Никифоров В. В., Авдеева М. Г., Намитоков Х. А. Чума. Учебное и методическое пособие. 2016. — 121 страница.
Историческое влияние на общество
Бубонная чума, также известная как чума, оказала значительное влияние на развитие человеческого общества на протяжении веков. Эта инфекционная болезнь, вызванная бактерией Yersinia pestis, стала причиной нескольких пандемий, наиболее известной из которых является Черная смерть в XIV веке. В результате этих эпидемий произошло множество изменений в социальной, экономической и культурной сферах.
Во-первых, бубонная чума привела к катастрофическим потерям населения. В Европе, по оценкам историков, погибло от 25 до 50 миллионов человек, что составило примерно треть населения континента. Это резкое сокращение рабочей силы вызвало дефицит трудовых ресурсов, что, в свою очередь, способствовало повышению заработной платы для оставшихся в живых. Рабочие начали требовать лучших условий труда и более высоких зарплат, что стало одним из факторов, способствовавших упадку феодальной системы и переходу к более современным формам экономики.
Во-вторых, чума оказала значительное влияние на социальные структуры. Поскольку многие семьи теряли своих кормильцев, увеличивалось число вдов и сирот, что создавало новые социальные проблемы. В ответ на это возникли различные благотворительные организации и церкви, которые начали оказывать помощь нуждающимся. Это способствовало развитию социальной ответственности и благотворительности, что в дальнейшем стало основой для формирования современных социальных институтов.
Культурное влияние чумы также было значительным. Эпидемия вдохновила художников, писателей и философов на создание произведений, отражающих страх, страдание и смерть. В литературе и искусстве начали появляться темы, связанные с мрачностью и бренностью жизни. Например, такие произведения, как «Декамерон» Джованни Боккаччо и «Смерть в Венеции» Томаса Манна, исследуют человеческие реакции на эпидемии и неизбежность смерти.
Кроме того, бубонная чума способствовала развитию медицины и санитарии. Пандемия привела к осознанию необходимости улучшения условий жизни и здоровья населения. В результате были предприняты меры по улучшению гигиенических условий, созданию карантинных систем и развитию медицинских знаний. Это стало основой для дальнейших достижений в области медицины и общественного здравоохранения.
Таким образом, бубонная чума оказала глубокое и многогранное влияние на общество, изменив его социальные, экономические и культурные аспекты. Эти изменения продолжают ощущаться и в современном мире, подчеркивая важность изучения исторических эпидемий для понимания текущих и будущих вызовов в области общественного здоровья.
Вопрос-ответ
Чем отличается чума от бубонной чумы?
Чума может проявляться в трех формах. Тип чумы назван в честь локализации в организме, на которую воздействуют бактерии. Бубонная чума вызывает «бубоны» в лимфатической системе. Септическая чума — это когда инфекция распространяется через кровоток.
Что происходит с человеком при бубонной чуме?
Бубонная чума – это карантинная природно-очаговая инфекция. Основным клиническим симптомом является наличие чумного бубона. Для нозологии характерна высокая лихорадка, выраженная интоксикация. При иммуносупрессии возможно висцеральное поражение, генерализация инфекции.
Как выглядит бубонная чума на человеке?
Характерным симптомом бубонной чумы являются отеки (бубоны), расположенные преимущественно в паховой области и вызванные увеличением лимфатических узлов. Если возбудитель чумы попадает в легкие людей, переболевших бубонной чумой, это называется вторичной легочной чумой.
Можно ли сейчас заболеть бубонной чумой?
В мире заболевание не эрадицировано. В России эпидемиологическая ситуация по бубонной чуме благополучная. В мире заболевание не эрадицировано (полностью не побеждено), в отличие от той же оспы, но для нашей страны это представляет незначительную угрозу.
Советы
СОВЕТ №1
Изучите историю бубонной чумы, чтобы понять, как она распространялась и какие меры принимались для её предотвращения. Это поможет вам осознать важность санитарных норм и общественного здравоохранения в современном мире.
СОВЕТ №2
Следите за новостями и рекомендациями Всемирной организации здравоохранения (ВОЗ) и местных органов здравоохранения. Это поможет вам быть в курсе актуальных данных о заболеваниях и мерах профилактики.
СОВЕТ №3
Если вы планируете путешествия в регионы, где были зафиксированы случаи бубонной чумы, проконсультируйтесь с врачом о необходимых прививках и мерах предосторожности, чтобы минимизировать риск заражения.
СОВЕТ №4
Обратите внимание на гигиену и санитарные условия в вашем окружении. Убедитесь, что в вашем доме нет мест, где могут размножаться грызуны, и следите за чистотой, чтобы предотвратить возможные вспышки заболеваний.