Боль в стопе — распространённая проблема, затрагивающая людей разных возрастов и уровней активности. Она может возникать в различных областях стопы: подошве, верхней части и под пальцами, часто указывая на заболевания или травмы. В этой статье рассмотрим основные причины боли в стопе и механизмы её возникновения. Понимание этих аспектов поможет читателям ориентироваться в симптомах, своевременно обращаться за медицинской помощью и выбирать подходящие методы лечения.
Классификация
В зависимости от продолжительности болевого синдрома в области стопы выделяют:
- Острую боль (чаще всего она возникает из-за травм, переломов или ушибов).
- Хроническую боль (может беспокоить на протяжении длительного времени, интенсивность может варьироваться. При отсутствии адекватного лечения у пациента формируется вынужденная походка, он начинает щадить поражённую ногу и старается меньше на неё опираться).
В зависимости от места возникновения болевого синдрома различают:
- Диффузную боль. Она охватывает всю стопу.
- Локальную боль. Она сосредоточена в определённой области.
Врачи отмечают, что боль в стопе может быть вызвана различными факторами, включая травмы, воспалительные процессы и хронические заболевания. Часто причиной дискомфорта становятся плоскостопие, подошвенный фасциит или артрит. Специалисты подчеркивают важность своевременной диагностики, так как игнорирование симптомов может привести к ухудшению состояния. Врачи рекомендуют пациентам обращать внимание на обувь, так как неправильный выбор может усугубить проблему. Физиотерапия, массаж и специальные упражнения могут значительно облегчить боль и улучшить функциональность стопы. В некоторых случаях может потребоваться медикаментозное лечение или даже хирургическое вмешательство. Важно помнить, что каждый случай индивидуален, и подход к лечению должен быть комплексным.
https://youtube.com/watch?v=1Im213KriJI
Причины боли в стопе
Чтобы разобраться в причинах возникновения болевого синдрома и факторах, способствующих его появлению, важно знать, что дистальная часть нижней конечности включает в себя:
- Костные элементы (фаланги пальцев, плюсна и предплюсна) — всего их 26.
- Суставы, которые соединяют костные структуры (межфаланговые, плюснефаланговые, плюсне-предплюсневые и другие).
- Мышцы: мышцы тыла и подошвы, расположенные между плюсневыми костями.
- Сухожилия и связки.
- Кровоснабжение этих структур обеспечивают сосуды (передняя и задняя большеберцовые артерии). Иннервацию, в основном, осуществляет большеберцовый нерв.
Основываясь на анатомических знаниях, можно выделить множество заболеваний, которые могут вызывать болевой синдром в данной области.
| Причина боли в стопе | Характер боли | Рекомендуемые действия |
|---|---|---|
| Подошвенный фасциит | Острая боль в пятке, особенно по утрам или после длительного отдыха; усиливается при первых шагах | Отдых, растяжка подошвенной фасции, использование ортопедических стелек, холодные компрессы, НПВС |
| Пяточная шпора | Острая, жгучая боль в пятке, усиливающаяся при нагрузке | Отдых, ортопедические стельки, физиотерапия, ударно-волновая терапия, в редких случаях – инъекции кортикостероидов |
| Метатарзалгия | Боль в передней части стопы, под пальцами, часто описывается как ощущение «камня в ботинке» | Отдых, удобная обувь с широким носком, метатарзальные подушечки, НПВС |
| Неврома Мортона | Жгучая боль, онемение или покалывание между пальцами стопы (чаще между 3-м и 4-м), усиливается при ношении узкой обуви | Удобная обувь, ортопедические стельки, инъекции кортикостероидов, в некоторых случаях – хирургическое удаление |
| Тендинит ахиллова сухожилия | Боль и скованность в задней части пятки и над ней, усиливается при физической активности | Отдых, лед, растяжка и укрепление икроножных мышц, НПВС, физиотерапия |
| Артрит (остеоартрит, ревматоидный артрит) | Боль, скованность, отек и ограничение подвижности в суставах стопы | Медикаментозное лечение (НПВС, хондропротекторы, базисные препараты), физиотерапия, ортопедические приспособления |
| Стрессовый перелом | Локализованная боль, усиливающаяся при нагрузке и уменьшающаяся в покое, может быть отек | Отдых, иммобилизация (гипс, ортез), ограничение нагрузки, постепенное возвращение к активности |
| Плоскостопие | Усталость и боль в стопах, голенях, пояснице, особенно после длительной ходьбы или стояния | Ортопедические стельки, специальная обувь, лечебная физкультура, массаж |
| Вросший ноготь | Острая боль, покраснение, отек и воспаление вокруг ногтя, чаще на большом пальце | Теплые ванночки, антисептики, правильная стрижка ногтей, в некоторых случаях – хирургическое удаление части ногтя |
| Подагра | Внезапная, сильная боль, покраснение, отек и жар в суставе (часто в большом пальце стопы) | Медикаментозное лечение (НПВС, колхицин, аллопуринол), диета, обильное питье |
Поражение костных структур
-
Ушиб стопы — это закрытое травматическое повреждение мягких тканей в области стопы. По статистическим данным, данная травма является одной из самых распространенных. Она возникает в результате удара или при подворачивании ноги, чаще всего в быту. Главный признак ушиба — это боль, которая ощущается пациентом сразу после травмирующего воздействия. Интенсивность боли может варьироваться, а ее локализация — быть различной. Позже могут появиться гематома и отек.
-
Перелом костей стопы встречается довольно часто, согласно различным источникам, его частота составляет от 2,5 до 10% среди всех видов повреждений костных структур. Причины перелома могут быть как прямыми — от удара тупым или острым предметом, так и непрямыми — например, при неудачном приземлении или подворачивании ноги. Боль при переломе, в отличие от ушиба, значительно более интенсивная. Опора на поврежденную ногу становится невозможной, наблюдается деформация стопы и возможна крепитация отломков. Также может возникнуть кровоизлияние под кожу и выраженный отек. При открытом переломе часть кости может выступать над кожей.
-
Маршевая стопа. Боль в подъеме стопы может быть вызвана стрессовым переломом — специфическим повреждением костных структур, часто наблюдаемым у солдат и людей, подвергающихся длительным статическим нагрузкам без предварительной подготовки. Через несколько дней после физической активности возникает резкий и выраженный болевой синдром, локализующийся в подъеме стопы в области предплюсны. Сначала боль ощущается только при нагрузке, но при отсутствии лечения она может стать постоянной. Позже может появиться локальный отек и гиперемия тканей.
-
Остеомиелит костей стопы — это воспалительное заболевание, затрагивающее все элементы анатомической структуры, включая надкостницу, губчатое и компактное вещество. Воспаление может быть вызвано бактериями или грибками. Часто инфекция проникает в кость в послеоперационный период или как осложнение пролежней у лежачих больных и диабетических язв. Клиническая картина включает болевой синдром, отек, гиперемию и выраженные симптомы общей интоксикации.
-
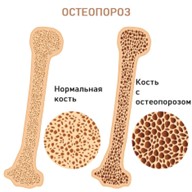
Остеопороз — это дегенеративное системное заболевание костных структур, характеризующееся разрушением костной ткани. Причинами его возникновения могут быть возрастные изменения, нарушения обмена микроэлементов, чрезмерные физические нагрузки и ожирение. Сначала боль появляется при ходьбе, особенно при подъеме по лестнице, но по мере прогрессирования заболевания может возникать и в покое. В конечном итоге боль становится настолько сильной, что осевая нагрузка становится невозможной. Часто из-за рыхлости костных структур диагностируются патологические переломы.
-
Плоскостопие — это хроническое заболевание, которое может быть как врожденным (около 3%), так и приобретенным (97%). Оно заключается в изменении формы свода стопы и нарушении ее амортизирующей функции. При поперечном плоскостопии нагрузка перераспределяется, что приводит к резкому увеличению давления на головки 1 и 5 плюсневых костей. Объем движений в стопе уменьшается, и появляется боль под пальцами при ходьбе. Часто обращение к специалисту связано с косметическим дефектом. При продольном плоскостопии вовлекаются все структуры стопы, и пациенты жалуются на быструю утомляемость, боль в своде стопы, усиливающуюся после физической или статической нагрузки, а также на напряжение мышц. Могут возникать временные контрактуры.
-
Косолапость — это врожденная аномалия развития костно-мышечной системы, проявляющаяся отклонением пальцев в медиальную сторону и выворачиванием внутреннего края подошвы. Основные симптомы включают изменения в стопе: эквинус, варус и супинация. Движения стопы ограничены, и при ходьбе возникает интенсивная боль в верхней части стопы, а также атрофия мышц, не участвующих в движении, и нарушение функции коленных суставов и позвоночника.
-
Вальгусная деформация стоп — это изменение анатомической структуры, сопровождающееся уплощением и выворачиванием стоп в медиальную сторону. Основным симптомом является боль в своде стопы с внутренней стороны, которая усиливается после физической или статической нагрузки и ношения неудобной обуви. Возможен гипертонус мышц и нарушения походки.
Боль в стопе — это распространённая проблема, с которой сталкиваются многие люди. Часто пациенты описывают её как резкую, пульсирующую или ноющую. Некоторые отмечают, что дискомфорт усиливается при длительной ходьбе или стоянии. Люди делятся своими переживаниями о том, как боль влияет на повседневную жизнь: затрудняет занятия спортом, прогулки и даже выполнение домашних дел. Многие обращаются к врачам, пытаясь выяснить причины — от плоскостопия до артрита. В социальных сетях можно встретить советы по облегчению состояния: от специальных стелек до упражнений для укрепления мышц стопы. Однако не все методы помогают, и это порождает разочарование. Важно помнить, что своевременное обращение к специалисту может помочь выявить проблему и найти эффективное решение.
https://youtube.com/watch?v=SYeGpREY1eY
Поражение суставов
Поражение сухожилий и связок
-
Тендовагинит — это воспаление влагалищ сухожилий, расположенных на тыльной или подошвенной стороне стопы. Основная жалоба пациентов заключается в болевых ощущениях в верхней части стопы, на тыле или подошве. Боль усиливается при ходьбе и нагрузке на сухожилия. В области свода или верхней части стопы может наблюдаться отечность. Движения становятся значительно ограниченными, а в запущенных случаях, если лечение не начато вовремя, могут развиваться контрактуры.
-
Плантарный фасциит — это образование шиповидного нароста на костной структуре в области пяточной кости с подошвенной стороны. Основным симптомом пяточной шпоры является дискомфорт и боль в подошве стопы. Сначала боль может быть незначительной, но со временем она становится жгучей и острой. Люди часто описывают это состояние как «гвоздь в пятке». Характерны так называемые «стартовые боли»: первые шаги после длительного покоя наиболее болезненны, но по мере движения дискомфорт уменьшается. К вечеру боль может снова усиливаться. Чтобы облегчить болевые ощущения в подошвенной части, пациенты начинают изменять свою походку, перенося нагрузку на пальцы стоп, что приводит к гипертонусу мышц и образованию натоптышей. Размер шпоры не всегда коррелирует с выраженностью симптомов: иногда при больших размерах шпоры симптомы могут отсутствовать, а при небольших размерах могут проявляться признаки фасциита.
https://youtube.com/watch?v=GI4xywbAmao
Поражение артерий
Диабетическая остеоартропатия представляет собой хроническое заболевание, которое возникает в результате разрушения костной и суставной ткани из-за воздействия гипергликемии на нервные окончания. Это приводит к нарушению питания тканей, повреждению миелиновых волокон и ухудшению иннервации, что, в свою очередь, снижает прочность тканей. Любое механическое воздействие или травма могут спровоцировать улучшение местного кровообращения, что ведет к деструктивным процессам. В результате развивается остеоартропатия. Пациенты отмечают боли в области подъема стопы, отечность и нарушения в работе суставов. Также наблюдаются покраснение тканей, местное повышение температуры и патологические звуки при движении. С прогрессированием заболевания форма стопы изменяется, что может привести к невозможности ее использования в качестве опоры.
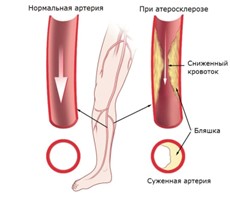
Одной из причин болей в стопах во время ходьбы является облитерирующий атеросклероз артерий нижних конечностей (ОАСНК). Это хроническое заболевание связано с образованием атеросклеротических бляшек на внутренней стенке сосудов, что приводит к сужению их просвета или полной закупорке. Боли в ногах возникают постепенно. Пациенты описывают жжение, дискомфорт и ощущение холода в стопах. Симптомы усиливаются при ходьбе. Характерной чертой является так называемая перемежающаяся хромота: при ходьбе боль усиливается, и человеку необходимо остановиться, чтобы облегчить состояние. После небольшой паузы боль утихает, и он может продолжить движение. При достижении критического уровня кровоснабжения ходьба становится практически невозможной, и возникают трофические нарушения.
Поражение нервных окончаний
-
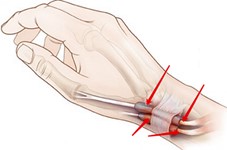
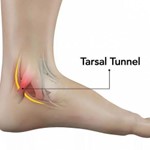
Синдром тарзального канала — это заболевание, относящееся к группе туннельных синдромов, которое возникает в результате сжатия большеберцового нерва в области предплюсны. Существует множество факторов, способствующих этому сжатию, включая новообразования (в костях, нервах или мягких тканях), варикозное расширение вен нижних конечностей, перенесенные травмы и вальгусную деформацию. Основным проявлением синдрома тарзального канала с невропатией большеберцового нерва является болевой синдром. Боль локализуется в области икроножных мышц, ахиллова сухожилия, по подошве и вдоль хода нерва. Она может быть жгучей или ноющей. Кроме болевых ощущений, могут наблюдаться парестезии и гипотрофия мышц стопы.
-
Болезнь Мортона — это хроническое заболевание, относящееся к туннельным синдромам, которое характеризуется утолщением подошвенного нерва в месте его прохождения между головками плюсневых костей. Основной причиной невропатии подошвенного нерва является чрезмерная нагрузка на переднюю часть стопы, что может быть вызвано ношением неудобной обуви, длительной ходьбой или статической нагрузкой. Пациенты часто жалуются на боль в стопе при ходьбе, особенно в дистальных отделах, в подошве и в области третьего и четвертого пальцев. Боль имеет жгучий характер, могут возникать прострелы и ощущение «инородного тела». Симптомы усиливаются при ношении обуви, а после ее снятия значительно ослабевают. При прогрессировании болезни Мортона интенсивность проявлений увеличивается, и боль может сохраняться даже после снятия обуви, хотя и становится менее выраженной.
Новообразования
Хондрома — это доброкачественное образование, состоящее из хрящевых клеток. Обычно оно возникает на кистях рук или стопах, имеет медленный темп роста и, как правило, характеризуется благоприятным течением. На ранних стадиях заболевание может протекать без каких-либо симптомов, не вызывая у пациента ни боли, ни дискомфорта. Однако по мере увеличения размеров опухоли, она начинает сжимать окружающие мягкие ткани, нервные окончания и сухожилия. В таких случаях симптомы зависят от степени сжатия этих структур.
Болезни мягких тканей
Анализы и диагностика
Беседа с пациентом
Диагностика начинается с общения с пациентом: когда появились симптомы, что может их усугублять, характер боли — острая или хроническая, локализованная или распространенная.
Анамнез заболевания включает в себя информацию о том, когда впервые возникли клинические проявления и как они изменялись со временем. Важно узнать, проходил ли пациент ранее какие-либо обследования или лечение, и были ли от них положительные результаты.
Анамнез жизни охватывает наличие хронических заболеваний и аллергических реакций.
Физикальное обследование
Специалист проводит осмотр стопы пациента, обращая внимание на возможные деформации, наличие крепитации отломков при травмах и состояние кожи. Важно выявить признаки воспалительного процесса, такие как покраснение и отек, а также оценить степень болевого синдрома. Затем врач предлагает пациенту пройтись по прямой линии, чтобы оценить изменения в походке.
Физикальное обследование продолжается в положении лежа. Травматолог или хирург проверяет пульсацию на нижних конечностях: a.tibialis posterior, a.dorsalis pedis, a.poplitea, a.femoralis, а также оценивает наличие варикозного расширения вен. Следующий шаг включает проверку подвижности голеностопного сустава, возможности движения в пальцах ног и наличие гипертонуса мышц стопы.
Лабораторные исследования
Лабораторные исследования играют ключевую роль в диагностике системных заболеваний:
- Гипергликемия и наличие глюкозы в моче помогают выявить диабетическую остеоартропатию.
- Изменения в липидном профиле могут указывать на облитерирующий атеросклероз артерий нижних конечностей.
- Повышение уровня мочевой кислоты в биохимическом анализе крови свидетельствует о подагре.
- Лейкоцитоз и изменения в лейкоцитарной формуле указывают на наличие воспалительных процессов, таких как артрит или остеомиелит.
- Снижение уровня кальция в биохимическом анализе крови может быть признаком остеопороза.
Инструментальные обследования
-
Рентгенография стоп — это доступное и информативное рентгенологическое исследование, которое позволяет выявлять практически любые изменения в костных структурах данной анатомической области. Пациент заходит в рентгеновский кабинет, где врач устанавливает его в нужное положение и делает снимки в прямой и боковой проекциях. При наличии плоскостопия исследование проводится с нагрузкой. С помощью этого метода можно диагностировать такие состояния, как переломы, вывихи голеностопного сустава, остеопороз, остеомиелит, косолапость, вальгусную деформацию и другие аномалии.
-
Плантография — это метод исследования отпечатков стоп, который может быть выполнен как традиционным способом, так и с использованием компьютерных технологий. В первом случае на стопы пациента наносят красящее вещество, после чего он наступает на белый лист бумаги. Во втором варианте пациент становится на специальный прибор, который сканирует отпечатки стоп. На основе полученных изображений, без искажений размеров и углов, врач делает выводы о костных аномалиях и распределении нагрузки на структуры. Это исследование позволяет определить необходимость использования ортопедических стелек и их тип в различных случаях плоскостопия.
-
Ультразвуковое исследование стоп в своем классическом варианте, в В- или М-режимах, позволяет выявлять новообразования в тканях, оценивать состояние мышц и степень воспалительного процесса по характеру инфильтрата. Ультразвуковые волны отлично визуализируют подагру и ее тофусы. Проведение инструментальной допплерографии дает врачу возможность оценить кровоснабжение стопы: наличие кровообращения в a.dorsalis pedis, a.tibialis posterior, а также количество атеросклеротических бляшек на стенках сосудов и наличие коллатерального кровотока.
-
Компьютерная томография является одной из самых эффективных методик для диагностики аномалий костных структур. В отличие от традиционной рентгенографии, КТ позволяет получить множество снимков, на которых под различными углами и на разных срезах можно детально рассмотреть изменения в костях стопы. Этот метод используется для диагностики переломов, косолапости, вальгусной деформации и для определения тактики ведения пациента.
-
Магнитно-резонансная томография лучше визуализирует мягкие ткани по сравнению с компьютерной томографией, однако используется для диагностики заболеваний стопы реже. Исследование назначается при подозрении на новообразования в мягких тканях, миозит, патологии суставов и поражения сухожилий. На основе всей информации, полученной в ходе диагностики, врач устанавливает диагноз и определяет дальнейшую тактику лечения.
Лечение боли в стопе
Лекарства
Существует множество медикаментов, применяемых для устранения болей в области стопы. Конкретный выбор препарата зависит от причины, вызвавшей данное состояние.
Врач принимает решение о том, какой именно препарат назначить, а также о его дозировке и способе применения, основываясь на индивидуальных особенностях каждого пациента.
Процедуры и операции
При отсутствии эффективности или целесообразности консервативного лечения, врач может рекомендовать пациенту хирургическое вмешательство. Цели операции и ее объем определяются индивидуально для каждого заболевания и конкретного случая.
- Травматические повреждения. Основная задача хирургического вмешательства заключается в правильном сопоставлении отломков костей и восстановлении их физиологического положения. После завершения операции на конечность накладывается гипсовая лонгета. К процедурам, связанным с травматическими повреждениями, также относится вправление вывихов, например, голеностопного сустава или пальцев стопы. Врач создает усилие, противоположное направлению вывиха, и фиксирует сустав в правильном положении.
- Деформирующие заболевания стопы. В запущенных случаях косолапости, плоскостопия и вальгусной деформации, которые значительно ограничивают повседневную активность пациента, врач может предложить хирургическое вмешательство. Суть операции заключается в изменении формы костных структур, восстановлении их физиологического положения и правильном удлинении сухожилий, мышц и связок. Важно отметить, что такие вмешательства являются высокотравматичными. После операции пациенту потребуется длительная реабилитация, и возможно, сохранение умеренной боли. Поэтому такие методы лечения применяются только в случае запущенности заболевания.
- Подагра. Оперативное лечение подагры включает удаление подагрических тофусов, которые могут сжимать нервные окончания, мешая нормальной работе мышц и ограничивая активность пациента. При появлении таких симптомов необходимо провести иссечение новообразования. Операция выполняется достаточно просто под местной анестезией: врач делает разрез кожи над тофусом, удаляет его и зашивает рану. Специальная реабилитация не требуется.
- Пяточная шпора. Операция при плантарном фасциите проводится после 4-6 месяцев неэффективного консервативного лечения. Она может быть выполнена как эндоскопически, так и открытым способом. В первом случае через медиальную поверхность пяточной кости, ниже места прикрепления апоневроза, вводится троакар, который выводится с противоположной стороны. Специалист рассекает подошвенную фасцию, что устраняет ее напряжение. Открытая операция выполняется по аналогичному принципу, но без эндоскопического оборудования.
- Облитерирующий атеросклероз. Цель операции при ОАСНК — восстановление кровоснабжения артерий нижних конечностей. Возможные варианты операций: эндартерэктомия (удаление атеросклеротической бляшки), стентирование закупоренных артерий (установка стента для расширения просвета сосуда), подколенно-стопное шунтирование (установка шунта в сегмент).
- Туннельные синдромы. Хирургическое вмешательство является единственным эффективным методом лечения туннельного синдрома. Врач выполняет разрез, находит причину сжатия большеберцового нерва и устраняет компрессию. Улучшение состояния наблюдается сразу после восстановления нормального кровоснабжения нерва.
- Новообразования. Как и в случае с туннельными синдромами, единственным способом лечения новообразований является их хирургическое удаление. Специалист обнаруживает опухоль, делает разрез кожи над ней, выделяет новообразование и иссекает его. Рана зашивается послойно.
- Панариций. Гнойные инфильтраты требуют обязательного вскрытия. Лечение достаточно простое: хирург вскрывает воспалительный очаг в месте наибольшей флюктуации, очищает рану от гноя и устанавливает дренаж. В течение следующих 3-5 дней происходит очищение.
- Вросший ноготь также требует хирургического вмешательства. Возможные методы лечения включают трапециевидную пластику, операцию Дюпюитрена с полным удалением ногтевой пластины или частичную резекцию. Хирург удаляет часть ложа и устраняет участок гипертрофии. При необходимости рана ушивается.
Первая помощь
Первая помощь требуется тем пациентам, у которых боль в стопе вызвана травмой, такой как перелом, ушиб, вывих голеностопного сустава или другими повреждениями костных структур и их взаимного расположения.
Важно, чтобы пострадавший принял горизонтальное положение, а поврежденная конечность находилась немного выше уровня тела. Необходимо обеспечить полный покой, избегая любых физических нагрузок. Для предотвращения случайных движений следует провести иммобилизацию. Для этого можно использовать шину или, если ее нет, любую твердую поверхность. Ногу следует надежно зафиксировать с помощью бинта к этой поверхности. После этого необходимо как можно быстрее доставить пациента в ближайшее травматологическое отделение.
Профилактика
Профилактика болей в стопах включает в себя несколько простых рекомендаций:
- Выбор правильной обуви, предпочтительно с использованием ортопедических стелек. Они обеспечивают правильное распределение нагрузки на стопу и помогают избежать ее деформации.
- Ограничение продолжительных физических или статических нагрузок.
- Своевременное лечение хронических заболеваний, таких как диабет и атеросклероз.
- Соблюдение сбалансированного питания. Рекомендуется уменьшить потребление жирной пищи для предотвращения атеросклероза, а также ограничить сладости и мучные изделия для снижения риска сахарного диабета.
- Гигиенический уход за ногами, включая регулярное подстригание ногтей и поддержание чистоты межпальцевых промежутков.
Следуя этим рекомендациям, вы сможете значительно снизить риск возникновения болей в стопах и предотвратить развитие острых или хронических заболеваний.
Последствия и осложнения
Боль в стопе — это симптом, который при отсутствии должного лечения может привести к серьезным и угрожающим жизни последствиям. Например, при развитии критической ишемии из-за атеросклероза сосудов может возникнуть гангрена нижней конечности, что в итоге потребует ампутации. Диабетическая остеоартропатия также может привести к некрозу тканей стопы. Если не начать лечение, деформации костей стопы могут стать причиной инвалидности и утраты способности к самообслуживанию. Остеомиелиты могут закончиться сепсисом.
Прогноз
Прогноз на выживание при условии раннего начала терапии является положительным.
Список источников
- И. И. Шайхутдинов, Р. Ф. Масгутов, Л. Р. Валеева, Р. Х. Ягудин, “Неврома Мортона как источник болей в области стопы — диагностика и методы лечения”, 2016.
- В. П. Бойков, К. С. Чермаков, С. А. Караулов, А. В. Голенков, “Болевые ощущения при травмах и заболеваниях голеностопного сустава и стопы”, 2013.
- В. К. Гостищев, “Основы хирургии”, 2010.
Рекомендации по выбору обуви
Правильный выбор обуви играет ключевую роль в профилактике и лечении болей в стопе. Неправильно подобранная обувь может стать причиной различных заболеваний, таких как плоскостопие, бурсит, фасциит и другие. Вот несколько рекомендаций, которые помогут вам выбрать подходящую обувь.
1. Размер и посадка: Обувь должна быть правильно подобрана по размеру. Носок обуви не должен сжимать пальцы, а пятка должна плотно фиксироваться, чтобы избежать трения и образования мозолей. Рекомендуется примерять обувь в конце дня, когда ноги немного отекают, чтобы убедиться, что обувь будет комфортной в течение всего дня.
2. Поддержка свода стопы: Обувь должна обеспечивать достаточную поддержку свода стопы. Это особенно важно для людей с плоскостопием или высоким сводом. Специальные стельки или ортопедическая обувь могут помочь в этом случае, обеспечивая правильное распределение нагрузки на стопу.
3. Материалы: Выбирайте обувь из натуральных материалов, таких как кожа или замша, которые позволяют коже дышать и уменьшают риск появления потницы и грибковых инфекций. Также стоит обратить внимание на наличие амортизирующих вставок, которые смягчают удары при ходьбе.
4. Каблук: Если вы предпочитаете обувь на каблуках, выбирайте модели с низким и широким каблуком. Высокие и тонкие каблуки могут привести к неправильному распределению веса и увеличению нагрузки на переднюю часть стопы, что может вызвать боль и дискомфорт.
5. Форма обуви: Обувь должна иметь достаточную ширину и пространство для пальцев. Избегайте моделей с зауженной носовой частью, так как они могут вызывать сжатие пальцев и приводить к деформациям.
6. Специальные требования: Если у вас уже есть проблемы со стопами, такие как диабет или артрит, обязательно проконсультируйтесь с врачом или ортопедом перед покупкой обуви. Они могут порекомендовать специальные модели, которые помогут снизить нагрузку на стопу и предотвратить обострение заболеваний.
Следуя этим рекомендациям, вы сможете выбрать обувь, которая не только будет стильной, но и обеспечит комфорт и здоровье вашим стопам. Помните, что здоровье ваших ног — это залог вашего общего благополучия.
Вопрос-ответ
Какие могут быть причины боли в стопе?
Боль в стопе может быть вызвана различными факторами, включая травмы, такие как растяжения или переломы, а также хронические заболевания, такие как плоскостопие, артрит или фасциит. Неправильная обувь и чрезмерные физические нагрузки также могут способствовать возникновению дискомфорта.
Как можно облегчить боль в стопе в домашних условиях?
Для облегчения боли в стопе можно использовать несколько методов: отдых, применение льда для уменьшения отека, поднятие ноги для снижения давления на стопу, а также использование ортопедических стелек. Также полезно выполнять легкие растяжки и укрепляющие упражнения для стопы.
Когда следует обратиться к врачу при боли в стопе?
Если боль в стопе не проходит в течение нескольких дней, усиливается или сопровождается отеком, покраснением, повышением температуры или затруднением при ходьбе, необходимо обратиться к врачу. Это может быть признаком более серьезного состояния, требующего медицинского вмешательства.
Советы
СОВЕТ №1
Обратите внимание на обувь. Неправильно подобранная или неудобная обувь может стать причиной боли в стопе. Выбирайте модели с хорошей амортизацией и поддержкой свода, а также избегайте высоких каблуков и узких носков.
СОВЕТ №2
Регулярно выполняйте упражнения для стоп. Укрепление мышц и связок стопы поможет предотвратить травмы и снизить уровень боли. Простые упражнения, такие как подъем на носки или катание мяча под стопой, могут быть очень эффективными.
СОВЕТ №3
Следите за своим весом. Избыточный вес создает дополнительную нагрузку на стопы, что может привести к болевым ощущениям. Поддержание здорового веса через сбалансированное питание и физическую активность поможет снизить риск возникновения боли.
СОВЕТ №4
Не игнорируйте симптомы. Если боль в стопе не проходит в течение нескольких дней или усиливается, обязательно обратитесь к врачу. Раннее обращение за медицинской помощью может предотвратить развитие серьезных заболеваний и ускорить процесс восстановления.