Боль в спине — распространённая проблема, затрагивающая людей разных возрастов и профессий. Она может возникать из-за заболеваний позвоночника, травм, неправильной осанки и внутренних болезней. В статье рассмотрим основные причины болей в спине и эффективные методы лечения: пластыри, уколы, мази и обезболивающие таблетки. Эта информация поможет тем, кто ищет способы облегчения состояния и хочет понять, как справиться с этой проблемой.
Причины боли в спине
Существует множество факторов, способствующих возникновению болей в спине. К ним относятся различные заболевания позвоночника, неврологические расстройства, связанные с повреждением нервных окончаний, а также системные патологии.
Врачи отмечают, что боль в спине является одной из самых распространенных жалоб среди пациентов. Она может быть вызвана различными факторами, включая неправильную осанку, физическую нагрузку, травмы или даже стресс. Специалисты подчеркивают важность своевременной диагностики, так как игнорирование симптомов может привести к хроническим проблемам. Врачи рекомендуют укреплять мышцы спины с помощью физических упражнений и следить за осанкой в повседневной жизни. Также они советуют не заниматься самолечением и обращаться за помощью к специалистам, чтобы определить точную причину боли и получить адекватное лечение. Профилактика, включая регулярные физические нагрузки и здоровый образ жизни, играет ключевую роль в поддержании здоровья спины.
https://youtube.com/watch?v=OO6OouW8K9s
Названия дегенеративных заболеваний
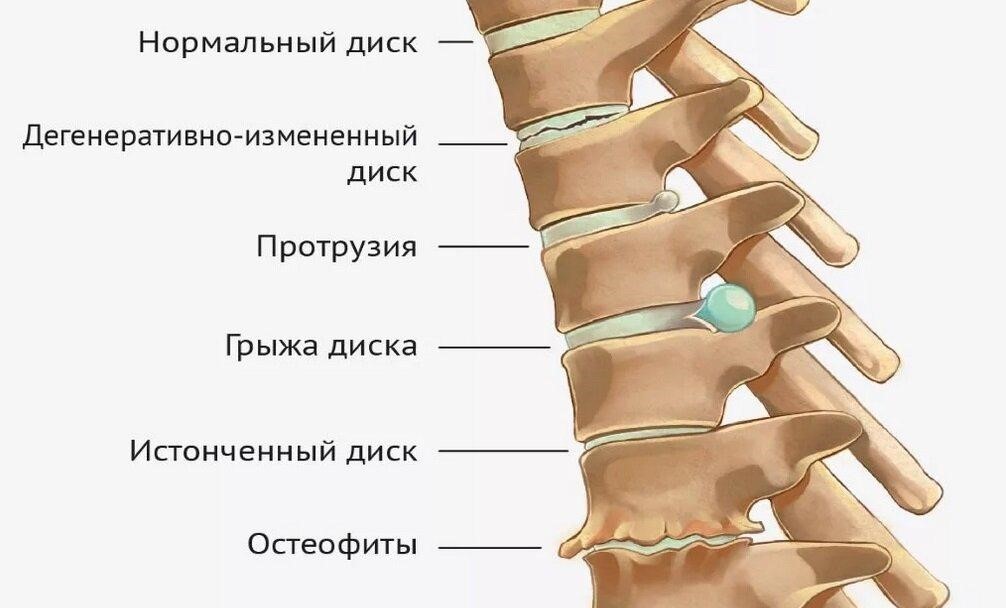
Остеохондроз представляет собой хроническое заболевание, которое характеризуется дегенеративным разрушением элементов позвоночника, включая позвонки и межпозвонковые диски. Боль при этом заболевании имеет тупой, постоянный характер и усиливается при движении. Пациенты часто принимают вынужденное положение и ограничивают свою физическую активность. Чтобы избежать обострения симптомов, они передвигаются медленно и осторожно. Локализация болевых ощущений зависит от уровня поражения позвоночника: это может быть область левого или правого подреберья сзади, ниже поясницы или за грудиной в центре.
Грыжа межпозвонкового диска является осложнением дегенеративного заболевания позвоночника, которое проявляется в виде выпячивания диска между телами позвонков. На ранних стадиях развития болезнь может протекать без симптомов. Однако по мере прогрессирования у пациента возникают боли в спине в области поражения: это могут быть боли в правом боку со стороны спины, под ребрами или между лопатками. Сначала они носят тянущий характер и усиливаются при длительном статическом напряжении, но исчезают в горизонтальном положении. Пациенты принимают вынужденное положение, стараясь беречь поражённую область и ограничивая движения. В результате развивается мышечное напряжение и могут возникать контрактуры. Когда грыжа увеличивается в размере, боль становится постоянной, даже в горизонтальном положении, а гипертонус мышц усиливается, вызывая дискомфорт при малейших движениях.
Спондилоартроз — это хроническое дегенеративное заболевание, которое затрагивает фасеточные суставы позвоночника. Основным клиническим проявлением этой патологии является болевой синдром, локализующийся в области поражённых структур. Если разрушение затрагивает грудной отдел, боль будет ощущаться в центральной части позвоночника, а при поражении пояснично-крестцового отдела — в нижней части спины или ниже лопаток. Неприятные ощущения усиливаются при наклонах вперёд и движениях, но уменьшаются в состоянии покоя. Для дифференциальной диагностики с остеохондрозом и межпозвонковыми грыжами важно отметить, что боль не иррадиирует в конечности и не сопровождается неврологическими симптомами. Также характерна утренняя скованность, и пациенты часто сообщают о трудностях с движением после сна.
Спондилез также может быть причиной болей в спине. Это хроническое заболевание позвоночника, основой которого является дистрофия межпозвонковых дисков. В большинстве случаев пациенты не предъявляют жалоб, и заболевание выявляется случайно во время планового обследования. Симптомы возникают только при значительном прогрессировании патологического процесса и выраженной дистрофии. Пациенты могут жаловаться на боли в спине, локализующиеся в зависимости от области поражения: в верхней части спины при поражении грудного отдела и в нижней части при вовлечении пояснично-крестцового. Боль имеет тупой, ноющий характер, усиливается к вечеру и реже беспокоит ночью. Также отмечается мышечное напряжение и скованность при движении. Если в патологический процесс вовлечены нервные окончания, могут возникать неврологические расстройства.
| Причина боли в спине | Характер боли | Рекомендуемые действия |
|---|---|---|
| Мышечное напряжение/спазм | Тупая, ноющая, усиливающаяся при движении | Отдых, тепловые компрессы, мягкий массаж, НПВС (по назначению врача) |
| Межпозвоночная грыжа | Острая, стреляющая, иррадиирующая в конечность, усиливающаяся при кашле/чихании | Постельный режим, НПВС, миорелаксанты, физиотерапия, консультация невролога/нейрохирурга |
| Остеохондроз | Ноющая, хроническая, усиливающаяся при нагрузке | Лечебная физкультура, массаж, физиотерапия, хондропротекторы (по назначению врача) |
| Радикулит | Острая, жгучая, простреливающая, распространяющаяся по ходу нерва | Постельный режим, НПВС, миорелаксанты, витамины группы В, физиотерапия |
| Сколиоз | Тупая, ноющая, асимметричная, усиливающаяся при длительном сидении/стоянии | Корректирующая гимнастика, массаж, плавание, ношение корсета (по показаниям) |
| Травма (ушиб, растяжение) | Острая, локализованная, усиливающаяся при пальпации/движении | Холодные компрессы (в первые часы), покой, НПВС, эластичное бинтование |
| Воспалительные заболевания (например, спондилит) | Постоянная, усиливающаяся ночью и утром, сопровождающаяся скованностью | Противовоспалительная терапия, физиотерапия, консультация ревматолога |
| Опухоли позвоночника | Постоянная, прогрессирующая, не зависящая от положения тела, часто усиливающаяся ночью | Срочная консультация онколога, МРТ/КТ, биопсия |
| Остеопороз | Тупая, ноющая, усиливающаяся при нагрузке, возможны компрессионные переломы | Препараты кальция и витамина D, бисфосфонаты, лечебная физкультура |
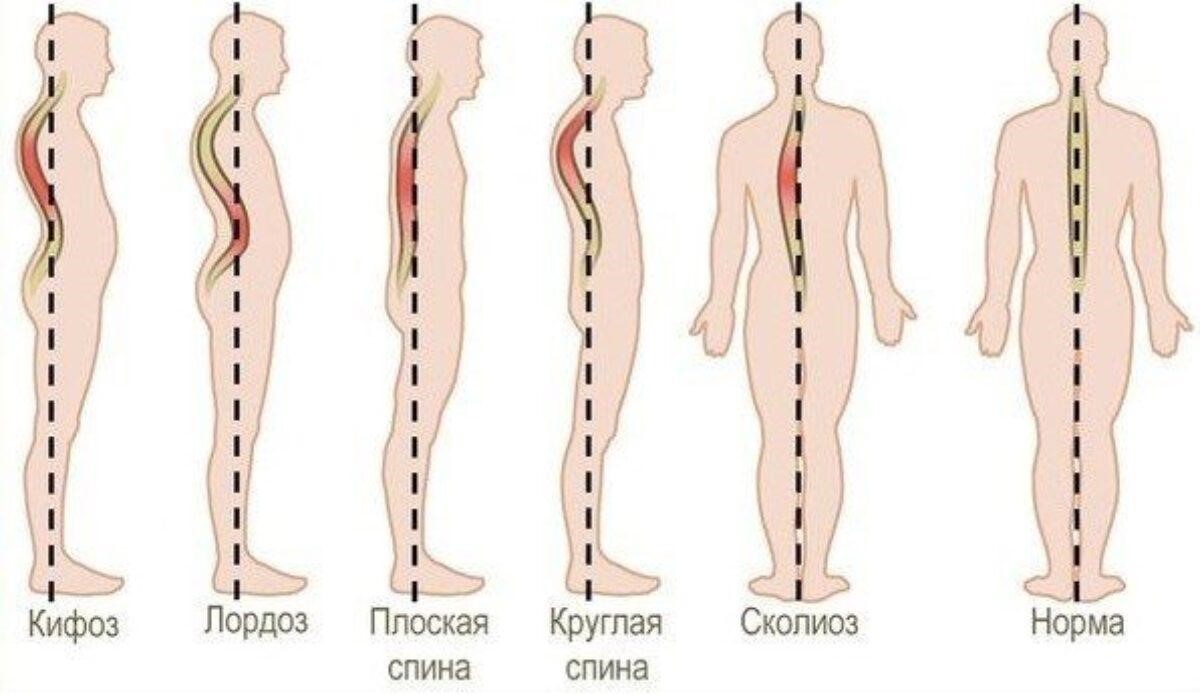
Искривление позвоночника
Сколиоз представляет собой изменение нормальной анатомической формы позвоночника. В зависимости от того, в каком отделе и в какую сторону происходит искривление, выделяют несколько видов: патологический кифоз (в сагиттальной плоскости), патологический лордоз (искривление вперед) и кифосколиоз (сочетание кифоза и бокового искривления).
На ранних стадиях развития этого заболевания клинические симптомы могут отсутствовать. Со временем начинают проявляться тянущие боли, которые чаще всего локализуются в грудном отделе позвоночника. Болевые ощущения усиливаются при физической активности, изменении положения тела или длительном пребывании в одной позе. Также наблюдается характерная внешняя деформация.
Боль в спине — это одна из самых распространенных проблем, с которой сталкиваются люди разных возрастов. Многие описывают её как постоянный дискомфорт, который мешает выполнять повседневные задачи. Часто можно услышать, что боль возникает после долгого сидения за компьютером или физической нагрузки. Люди делятся своими методами борьбы с этой проблемой: кто-то предпочитает занятия спортом и растяжку, другие ищут облегчение в массажах и физиотерапии. Некоторые даже прибегают к народным средствам, таким как компрессы и травяные настои. Однако, несмотря на разнообразие подходов, многие признают, что важно не только лечить симптомы, но и искать причины боли, чтобы предотвратить её повторное возникновение. В конечном итоге, каждый находит свой путь к облегчению, но общая мысль остается неизменной: забота о спине — это забота о качестве жизни.
https://youtube.com/watch?v=U0mSk1490qU
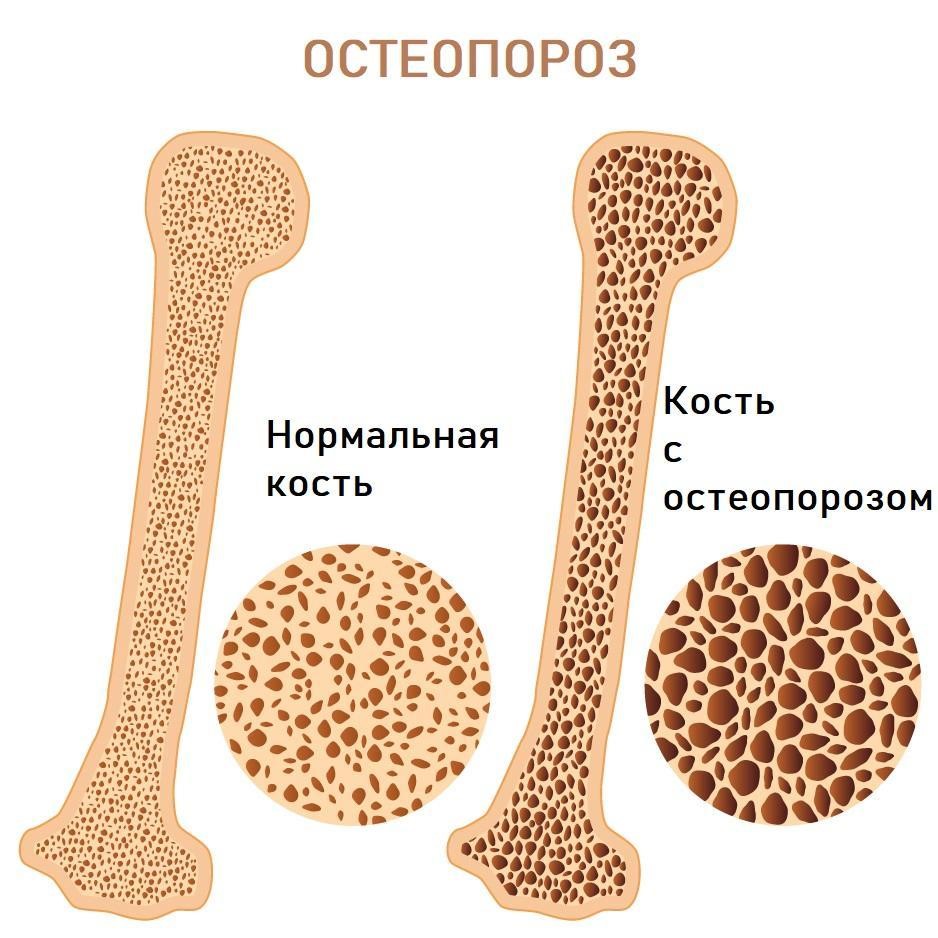
Остеопороз
Остеопороз — это заболевание, затрагивающее весь опорно-двигательный аппарат, включая позвоночник, и проявляющееся снижением плотности костной ткани, что приводит к её повышенной хрупкости.
Данная патология часто выявляется на поздних стадиях, так как на начальных этапах она может не проявляться. Пациенты обычно отмечают болевые ощущения в области позвоночника, которые чаще всего локализуются в средней части грудной клетки и пояснице. Боль усиливается при движении и после физической активности, а также может быть более выраженной у людей, чувствительных к изменениям погоды.
Инфекционно-воспалительные патологии
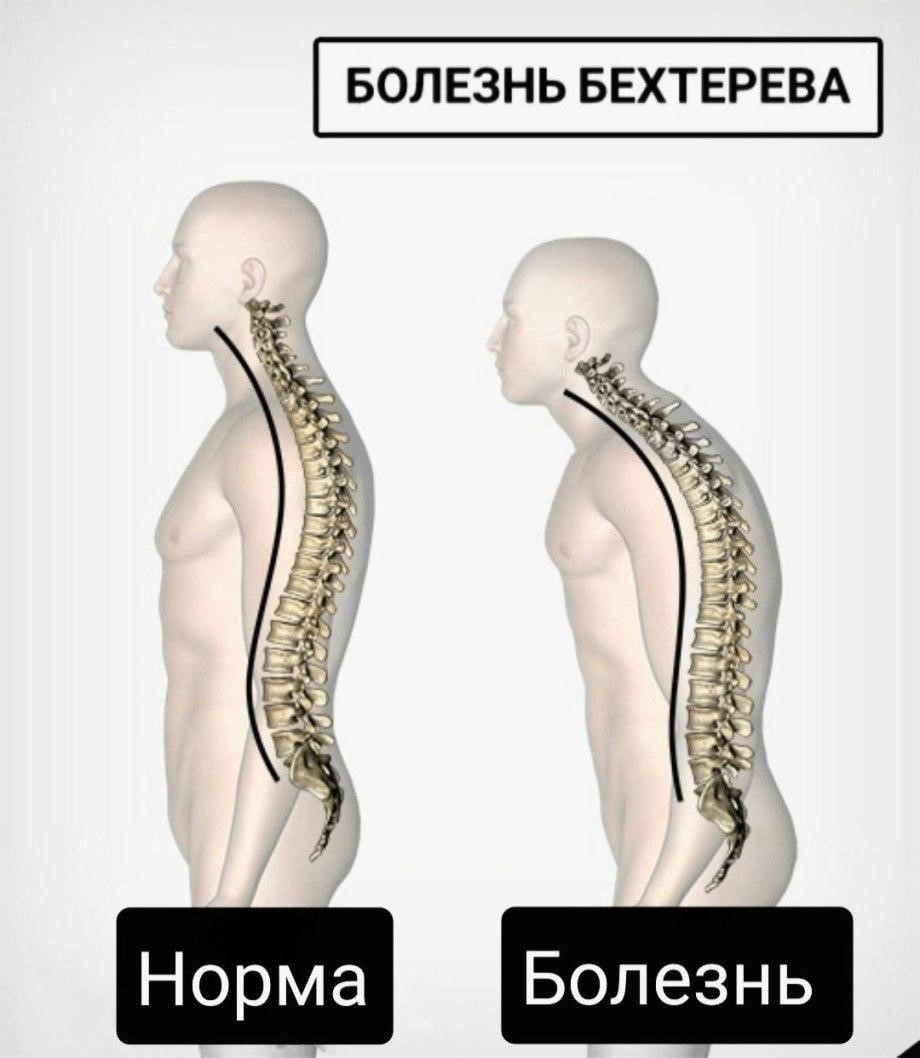
Болезнь Бехтерева представляет собой хроническое инфекционно-воспалительное заболевание позвоночника, которое возникает в результате аутоиммунного поражения костных тканей и суставов. Первые симптомы этой патологии часто проявляются в виде дискомфорта в поясничной области. Со временем боль может распространяться под лопатки сзади. Этот симптом обычно возникает ночью и усиливается к утру. После небольшой физической активности дискомфорт может уменьшиться. В течение дня боль также может появляться в состоянии покоя, но часто ослабевает после даже незначительной активности. Со временем к другим проявлениям добавляются кифоз и гипертонус мышц.
Туберкулез позвоночника — это заболевание, вызванное специфическим микроорганизмом, известным как палочка Коха. Основным симптомом этого недуга является боль. Важно отметить, что причины этого дискомфорта могут быть двумя: первая связана с разрушением костных тканей, что вызывает боль в различных отделах позвоночника, усиливающуюся при движении. На коже может возникать зона гиперестезии. Вторая причина связана с сдавлением нервных окончаний, что приводит к иррадиации боли в другие части тела, включая верхние и нижние конечности. Движения становятся ограниченными, а гипертонус мышц становится характерным признаком.
Остеомиелит — это воспалительное заболевание костного мозга, которое может затрагивать все отделы анатомической структуры. У детей первого года жизни и подростков чаще встречается гематогенная форма остеомиелита. Боль при этом заболевании сильная, острая и распирающая. Интенсивность боли резко возрастает при движении, что заставляет пациента принимать вынужденное положение и ограничивать активность. Также наблюдаются признаки общей интоксикации. Другие формы остеомиелита, такие как посттравматический и послеоперационный, чаще диагностируются у взрослых. Клинические проявления этих форм немного отличаются от гематогенной, но прогрессируют медленнее и не столь выражены.
https://youtube.com/watch?v=_vYn5WmHVAs
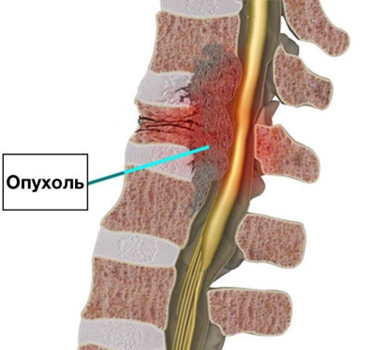
Новообразования позвоночника
Доброкачественные опухоли часто не проявляют себя явными симптомами. Если боль и возникает, то она, как правило, незначительная, имеет тянущий или ноющий характер и легко устраняется с помощью анальгетиков. Болевые ощущения могут усиливаться при физической активности и движениях, но уменьшаются в горизонтальном положении. При увеличении размеров опухоли может возникнуть более выраженная клиническая картина, и симптомы становятся более заметными.
Злокачественные опухоли позвоночника, в отличие от доброкачественных, развиваются стремительно и рано дают метастазы в близлежащие ткани. Симптоматика таких заболеваний появляется неожиданно, начиная с легких болей в разных отделах позвоночника. Ночные боли становятся более интенсивными, что нарушает сон пациента. Движения в пораженном отделе позвоночника значительно ограничены, также может наблюдаться корешковый синдром.
Метастазирование в костные структуры позвоночника является распространенным проявлением злокачественных опухолей различных локализаций. Боль в этом случае сначала имеет ноющий и тянущий характер, отличается длительностью. С прогрессированием первичной опухоли метастазы появляются быстро, боль становится постоянной, усиливается при движениях и беспокоит пациента ночью. Возможна иррадиация боли в боковые области, а также в верхние и нижние конечности.
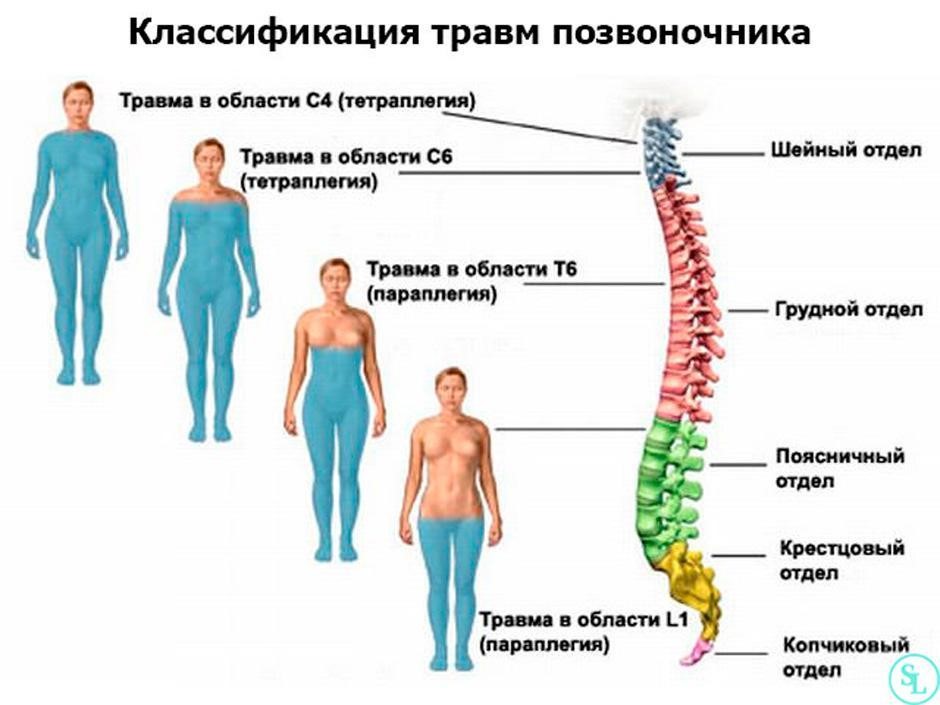
Травматические повреждения
Боль в спине также может возникать при травмах позвоночника.
- Ушиб. Боль в этом случае локализована и не слишком выражена. Она усиливается при движениях и поворотах тела. Обычно через 1-2 недели после травмы симптомы постепенно исчезают самостоятельно.
- Переломы. В отличие от ушиба, здесь боль проявляется резко и интенсивно, усиливаясь при движениях и прыжках. Пациент испытывает трудности с ходьбой и не может долго находиться в вертикальном положении.
- Спондилолистез травматического происхождения. Эта патология чаще всего затрагивает пояснично-крестцовую область позвоночника. Пациенты отмечают сильные боли в спине, которые могут отдавать в ноги. Осевая нагрузка вызывает значительные трудности или становится совершенно невозможной.
- Вывихи и переломовывихи. После сильного удара пациент ощущает резкую и сильную боль. Также наблюдаются выраженные неврологические симптомы, указывающие на повреждение.
Другие болезни и состояния, вызывающие боль в спине
Как уже упоминалось ранее, боли в спине могут быть связаны с различными системными заболеваниями, а именно:
- Боль в спине справа, а также дискомфорт под правой лопаткой сзади может указывать на острый холецистит или проблемы с желчевыводящими путями.
- Боль в спине слева и дискомфорт под ребрами сзади часто свидетельствуют о патологиях поджелудочной железы. Симптомы могут проявляться в виде опоясывающей, очень сильной боли.
- Боль под левой лопаткой сзади может быть признаком заболеваний селезёнки.
- Боль в области под ложечкой, отдающая в спину, может указывать на острые заболевания желудка или двенадцатиперстной кишки. К таким патологиям относятся травмы органов, пенетрация и перфорация. Эти состояния могут сопровождаться незначительным повышением температуры.
- Боль в спине справа, расположенная выше поясницы (также и слева), может быть связана с заболеваниями почек. Наиболее выраженно она проявляется при почечной колике.
- Сильная боль в грудной клетке, отдающая в спину, может возникать при кашле. Это связано с перенапряжением мышц во время откашливания.
- К заболеваниям органов дыхания, вызывающим интенсивную боль в грудной клетке, под ребрами и в спине при глубоком вдохе, относится сухой плеврит. Боль при вдохе с пораженной стороны также характерна для пневмонии.
- Неприятные ощущения могут возникать и после эпидуральной анестезии. Они локализуются в области прокола и связаны с механическим повреждением тканей. Выраженность симптомов обычно невысока, и через несколько часов они проходят самостоятельно. Увеличение интенсивности боли может указывать на возможное инфицирование тканей.
- Психосоматические боли в спине встречаются довольно часто. Пациенты могут жаловаться на различные симптомы, которые не соответствуют стандартным описаниям заболеваний позвоночника. При обследовании врач не находит никаких отклонений. В таких случаях помощь может оказать психиатр.
Анализы и диагностика
Беседа с пациентом
Диагностический процесс начинается с беседы с пациентом. Врач задает вопросы о симптомах, связанных с заболеваниями позвоночника, выясняя, когда они возникают и что могло им предшествовать. Важно подробно рассмотреть жалобы, уточнить характер болевых ощущений, выяснить, что помогает облегчить состояние, а также есть ли дискомфорт в положении лежа.
Следующий шаг — сбор анамнеза заболевания: когда впервые появились симптомы и как они изменялись со временем. Возможно, пациент уже обращался за медицинской помощью по этому вопросу и проходил различные обследования. В таком случае врач попросит предоставить медицинские документы или рассказать о ранее поставленных диагнозах и результатах лечения.
Также важно собрать анамнез жизни: необходимо выяснить наличие хронических заболеваний, аллергий, особенно на медикаменты, а также условия труда пациента, его образ жизни и уровень физической активности.
Физикальный осмотр
Следующим шагом в процессе диагностики является физикальный осмотр, который играет ключевую роль в выявлении заболеваний позвоночника.
Врач анализирует походку пациента, его осанку, а также положение рук и ног. Это позволяет специалисту заметить, если человек пытается избегать движений в пораженной области. Затем врач осматривает кожу на наличие покраснений, локального повышения температуры и отеков. У детей также проверяется симметричность кожных складок.
После этого травматолог попросит пациента снять верхнюю одежду. Он визуально оценивает высоту ключиц и симметрию углов лопаток. При наличии запущенного сколиоза можно заметить искривление позвоночника. Если наблюдаются выпуклости отдельных позвонков, это может указывать на наличие доброкачественных или злокачественных новообразований.
Пальпация позвоночника осуществляется медленно, с использованием всей ладони или кончиков пальцев. Врач осторожно касается области, чтобы не вызвать резкую защитную реакцию организма. Этот метод позволяет выявить: участки болезненности, отечность тканей, плотность новообразований, напряжение мышц и наличие воспалительных процессов.
Лабораторная диагностика
Лабораторные исследования в области диагностики заболеваний позвоночника применяются крайне редко. Только некоторые болезни могут вызвать незначительные изменения в результатах анализов крови. Например, при остеомиелите в анализах будет наблюдаться выраженная воспалительная реакция, а остеопороз часто сопровождается недостатком кальция. Злокачественные опухоли, в свою очередь, могут проявляться снижением уровня гемоглобина и эритроцитов.
Инструментальные исследования
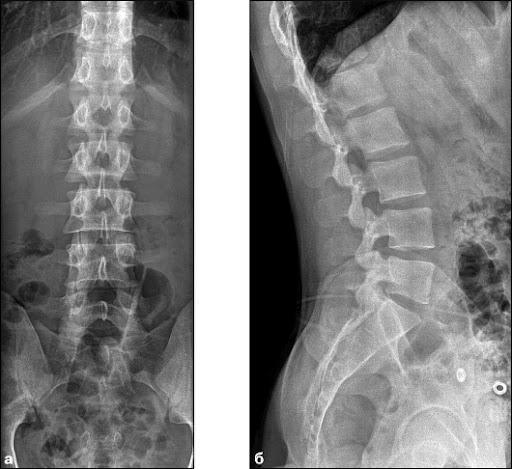
В диагностике заболеваний позвоночника ключевую роль играют рентгенологические методы.
- Рентгенография позвоночника проводится в двух проекциях: фронтальной и боковой. Для более детального изучения межпозвонковых суставов и отверстий используются косые проекции. Также возможно применение рентгенографии при максимальном сгибании и разгибании позвоночного столба. Рентгенография шейного отдела позвоночника позволяет получить информацию о телах позвонков, межпозвонковых дисках, суставах и остистых отростках. Врач анализирует форму, расположение и структуру костных элементов. Это исследование помогает выявить дегенеративные изменения, травмы и аномалии развития. При максимальных сгибаниях и разгибаниях можно обнаружить смещение структур относительно друг друга. Рентгенография грудного отдела позвоночника также позволяет оценить тела позвонков, межпозвонковые диски, поперечные и остистые отростки. Можно различить структуру реберно-позвоночных суставов и просмотреть позвоночный канал на протяжении всего отдела. Это исследование помогает диагностировать воспалительные процессы, дегенеративно-дистрофические изменения, аномалии развития и травмы. Рентгенография пояснично-крестцового отдела позволяет изучить форму, контуры и структуру позвонков, а также оценить статическое состояние позвоночного столба. Также исследуются суставные поверхности подвздошной кости и крестца. При проведении функциональных проб можно выявить как патологическую подвижность, так и её утрату.
- Компьютерная томография значительно превосходит стандартные рентгенологические исследования в выявлении изменений костных структур. Специалист получает изображения на протяжении всего сканирования с частотой среза всего в несколько миллиметров. Он анализирует полученные снимки, которые позволяют визуализировать не только позвонки, но и мягкие ткани паравертебральной области, длину позвоночного канала, нервные корешки и спинной мозг.
Лечение боли в спине
Что делать при острой боли? Первая помощь
Множество из упомянутых заболеваний сопровождаются резкой болью в спине. Существует несколько эффективных способов для быстрого облегчения сильного болевого синдрома:
- Принять горизонтальное положение. Лучше всего лечь на твердую поверхность и стараться избегать движений. Если не удается лечь ровно, выберите такое положение, которое не вызывает дискомфорта.
- Обезболивающие препараты. Можно использовать любое средство, обладающее анальгезирующим эффектом.
- Местные кремы и гели с анальгезирующими свойствами. Они также быстро помогают справиться с болевым синдромом.
Лечение болезни позвоночника лекарствами
В большинстве случаев лечение заболеваний позвоночника осуществляется консервативными методами. Врач может рекомендовать пациенту следующие группы лекарственных средств:
Препараты, относящиеся к нестероидным противовоспалительным средствам. Эти мощные обезболивающие доступны в форме таблеток, инъекций и свечей. Обычно их назначают один-два раза в день. Они обладают выраженным анальгезирующим эффектом и помогают устранить воспаление: Диклофенак, Кеторолак, Нимесулид.
Препараты из той же группы, но предназначенные для местного применения. Они выпускаются в виде кремов, гелей и мазей, которые помогают при болях в спине. Эти средства действуют быстро благодаря локальному эффекту и, как и системные препараты, эффективно снимают болевой синдром и оказывают противовоспалительное действие. Какую мазь выбрать в каждом конкретном случае, определяет лечащий врач: Долгит, Фастум, Найз.
Лекарственные средства из категории миорелаксантов. Поскольку большинство заболеваний позвоночника сопровождаются повышенным мышечным тонусом, использование этих медикаментов является необходимым для снижения мышечного напряжения: Баклофен, Ледотол, Стезиум.
Следующая группа медикаментов включает антибактериальные препараты. Они применяются при остеомиелите и эффективно устраняют воспалительный процесс, предотвращая дальнейшее размножение патогенных микроорганизмов. В результате этого уменьшается боль в позвоночнике: Цефалексин, Амоксиклав, Азитромицин.
Основу этих препаратов составляет кальций. Они используются при остеопорозе и травмах. Эти медикаменты помогают нормализовать плотность костной ткани и способствуют лучшему образованию костных мозолей при переломах: Вектрум кальций, Гевискон, Кальций Д3 Никомед.
Противотуберкулезные препараты. Они применяются для лечения туберкулеза позвоночника, препятствуя дальнейшему размножению палочки Коха и ингибируя воспалительный процесс: Екокс, Изониазид, Монопас.
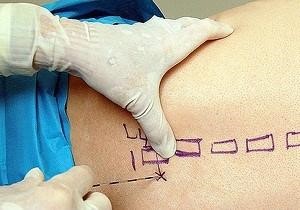
Уколы от боли в спине — паравертебральная блокада
При отсутствии положительного результата от консервативного лечения, врач может рекомендовать пациенту инъекции для облегчения болей в спине и пояснице. В этом случае проводится паравертебральная блокада. Используемые препараты включают: Диклофенак, Новокаин и Дексаметазон.
Показания для данной процедуры достаточно ясны: остеохондроз, болевой синдром, вызванный грыжами межпозвонковых дисков, а также спондилоартроз. Эта техника также применяется при неврологических расстройствах, сопровождающихся болевыми ощущениями в спине, такими как радикулит и межреберные невралгии.
Как осуществляется блокада? Как вводится препарат?
Паравертебральная блокада представляет собой введение медикаментов в область, расположенную рядом с позвоночником. Учитывая сложность процедуры и близость спинного мозга и нервных окончаний, выполнять ее должен только квалифицированный врач. Специалист с использованием специальной иглы вводит лекарственное средство в анатомическую область. В зависимости от механизма действия, препарат помогает блокировать воспалительные процессы и обеспечивает анальгезирующий эффект.
Физиотерапевтические процедуры
Физиотерапевтическое лечение занимает одно из ключевых мест в терапии заболеваний позвоночника. Оно эффективно как во время обострений, так и в период ремиссии.
Основные результаты процедур:
- Обезболивание.
- Увеличение диапазона движений при различных ограничениях.
- Снижение мышечного тонуса.
- Уменьшение воспалительных процессов.
- Улучшение кровоснабжения тканей, что способствует их питанию.
- Устранение отечности благодаря стимуляции лимфооттока.
- Ускорение процессов восстановления тканей.
Все эти положительные эффекты можно достичь с помощью таких методов, как магнитолазерная терапия, ультравысокочастотная терапия, вибрационная терапия и другие. Также широко используется лекарственный электро- и фонофорез.
Лечебная физкультура
Гимнастика играет ключевую роль в терапии заболеваний позвоночника. Специалист по лечебной физкультуре демонстрирует пациенту ряд упражнений, которые следует выполнять ежедневно в определённой последовательности. Минимальная продолжительность занятий составляет 20-30 минут.
Одной из самых популярных методик в области лечебной физкультуры является методика Дикуля. Эти упражнения помогают укрепить мышечный тонус спины, избавиться от болей, отёков и спазмов, а также способствуют улучшению кровообращения и лимфооттока. Подобные результаты можно также достичь с помощью йоги и лечебного массажа.
Народные средства
Народные методы лечения заболеваний позвоночника могут быть не очень эффективными, но многие продолжают использовать их для облегчения болей.
Пластыри от болей в спине. В зависимости от их состава и механизма действия, можно выделить несколько типов:
- Китайский перцовый пластырь. Благодаря разогревающему эффекту, он способствует улучшению кровообращения и питанию тканей.
- Нанопластыри, отражающие тепло. Эти изделия содержат частицы редких металлов, которые повышают температуру в области воспаления, активируя внутренние ресурсы организма.
- Противовоспалительные пластыри. Они содержат нестероидные противовоспалительные препараты, такие как Вольтарен.
- Фитопластыри. В их составе находятся экстракты различных трав.
Рекомендуемый срок использования пластыря составляет от 1 до 1,5 месяцев, однако их эффективность не имеет научных подтверждений.
В качестве альтернативы пластырям, некоторые люди используют фольгу, оборачивая ею поражённый участок. Это помогает повысить температуру тканей, что, в свою очередь, улучшает кровообращение и питание.
Процедуры и операции
В лечении заболеваний позвоночника широко используются различные методы хирургического вмешательства. Подход к терапии в каждом отдельном случае разрабатывается индивидуально. Операции проводятся для удаления как доброкачественных, так и злокачественных опухолей, межпозвонковых грыж, а также возможно хирургическое исправление сколиоза.
Боли в спине при беременности
Боль в спине у женщин во время беременности — довольно распространенное явление. Этот симптом может проявляться как на ранних сроках, так и в конце беременности. В первом случае причиной дискомфорта является резкая гормональная перестройка организма. В это время активно вырабатывается релаксин — гормон, который снижает тонус мышц и способствует растяжению связок. Хотя это необходимо для поддержания беременности, такие изменения могут привести к нестабильности в опорно-двигательном аппарате, что, в свою очередь, вызывает болевой синдром.
В последнем триместре боль в спине возникает из-за увеличения массы тела женщины и давления матки на соседние органы. Мышцы малого таза находятся в состоянии максимального напряжения, удерживая плод, амниотический пузырь и околоплодные воды в стабильном положении. Когда ребенок переворачивается, это создает дополнительную нагрузку. В результате, по мере увеличения срока беременности, боль в спине становится все более постоянной. Обычно спустя некоторое время после родов этот симптом проходит самостоятельно.
Последствия и осложнения
Игнорирование хронических заболеваний позвоночника и отсутствие своевременного лечения могут иметь серьезные последствия. Разрушение костных тканей быстро приводит к ограничению подвижности пациента и постоянным болям. Без должной терапии практически все указанные патологии могут привести к инвалидности.
Профилактика
Профилактика заболеваний позвоночника включает в себя выполнение нескольких простых рекомендаций, которые являются основными принципами здорового образа жизни:
- Обеспечьте достаточную физическую активность. Рекомендуется выполнять утреннюю гимнастику, избегать длительного статического напряжения и делать перерывы при длительном сидении.
- Следите за своим весом. Даже небольшое увеличение массы тела может привести к дополнительной нагрузке на позвоночник.
- Используйте контрастный душ.
- Обратите внимание на правильную осанку.
- Людям, страдающим от периодических болей в спине, стоит рассмотреть возможность приобретения анатомических матрасов.
Соблюдение этих рекомендаций поможет снизить болевые ощущения в области позвоночника и частично предотвратить развитие патологий костных структур.
Прогноз
Определить прогноз при заболеваниях позвоночника бывает довольно сложно. Многие из этих заболеваний имеют хронический характер, и специфического лечения для них не предусмотрено. Все терапевтические меры направлены на замедление прогрессирования болезни. Таким образом, чем раньше пациент начнет получать лечение, тем ниже риск возникновения необратимых изменений в позвоночнике.
Список источников
- Котенко К.В., Епифанов А.В., Епифанов В.А., “Боль в спине: диагностика и терапия”, 2016.
- Каргальцев А.А., Макаров М.А., “Боль в поясничной области позвоночника: причины, дифференциальная диагностика и терапия (обзор литературы и клинический случай)”, 2018.
- О.В. Котова, Е.С. Акарачкова, “Боль в спине: эпидемиология, причины и методы лечения”, 2017.
Психологические аспекты боли в спине
Боль в спине часто рассматривается исключительно как физическая проблема, однако она также имеет значительные психологические аспекты. Психологические факторы могут как способствовать возникновению боли, так и усиливать её восприятие. Исследования показывают, что эмоциональное состояние человека, его стрессовые уровни и психическое здоровье могут оказывать влияние на развитие и течение болевого синдрома.
Одним из ключевых факторов является стресс. Хронический стресс может вызывать мышечное напряжение, что, в свою очередь, может привести к болям в спине. Люди, находящиеся в состоянии постоянного стресса, чаще жалуются на дискомфорт в области спины, так как их мышцы находятся в состоянии постоянного напряжения. Это создает замкнутый круг: боль вызывает стресс, а стресс усиливает боль.
Кроме того, депрессия и тревожные расстройства также могут быть связаны с болевыми ощущениями. Исследования показывают, что люди с депрессией чаще испытывают хроническую боль, включая боль в спине. Психологические состояния могут изменять восприятие боли, делая её более интенсивной и труднопереносимой. В таких случаях важно учитывать не только физические, но и эмоциональные аспекты лечения.
Социальные факторы также играют важную роль. Поддержка со стороны семьи и друзей может помочь в преодолении болевого синдрома. Изоляция и отсутствие социальной поддержки могут усугубить состояние, увеличивая уровень тревожности и депрессии. Поэтому важно включать в процесс лечения не только медицинские, но и социальные и психологические аспекты.
Методы управления стрессом, такие как медитация, йога и психотерапия, могут быть полезными для снижения уровня боли в спине. Эти методы помогают расслабить мышцы, улучшить общее психоэмоциональное состояние и снизить восприятие боли. Психологическая поддержка и терапия могут помочь пациентам справиться с негативными эмоциями и научиться управлять своим состоянием.
В заключение, важно понимать, что боль в спине — это не только физическое, но и психологическое явление. Комплексный подход к лечению, учитывающий как физические, так и психологические аспекты, может значительно улучшить качество жизни пациентов и помочь им справиться с болевым синдромом.
Вопрос-ответ
Какие болезни могут быть при боли в спине?
Боль в спине может быть связана с различными заболеваниями, такими как остеохондроз, межпозвоночная грыжа, радикулит, сколиоз, спондилит, а также с травмами, воспалительными процессами, опухолями или заболеваниями внутренних органов, такими как почки или поджелудочная железа. Важно обратиться к врачу для точной диагностики и назначения лечения.
Какие органы дают боль в спине?
Нередко боль в спине бывает отраженной, то есть исходит из других органов — сердца, легких, пищевода, кишечника, желчного пузыря, поджелудочной железы, почек, матки и предстательной железы.
Советы
СОВЕТ №1
Регулярно выполняйте упражнения для укрепления мышц спины и живота. Это поможет поддерживать правильную осанку и снизит риск возникновения болей. Простые упражнения, такие как планка, наклоны и растяжки, могут значительно улучшить состояние спины.
СОВЕТ №2
Обратите внимание на свою осанку, особенно если вы много времени проводите за компьютером. Убедитесь, что ваш стул и стол правильно подобраны по высоте, а экран находится на уровне глаз. Это поможет избежать излишнего напряжения в спине.
СОВЕТ №3
Не забывайте о важности перерывов в течение рабочего дня. Каждые 30-60 минут вставайте, делайте легкие упражнения или просто прогуливайтесь. Это поможет снять напряжение и улучшить кровообращение в области спины.
СОВЕТ №4
Если боль в спине не проходит или усиливается, не откладывайте визит к врачу. Профессиональная диагностика и лечение помогут выявить причину боли и предотвратить возможные осложнения.